Entendemos la preparación mecánica de colon (PMC), como la limpieza anterógrada con administración de soluciones evacuantes, tales como el fosfato sódico (Fosfosoda®) o la solución electrolítica basada en polietilenglicol (solución evacuante Bohm®). Generalmente, se añade tratamiento antibiótico vía oral con neomicina (500 mg) y eritromicina (500 mg)1. Pero la PMC ha sido un dogma entre los cirujanos durante más de un siglo (Halsted2, 1887; Thornton et al3, 1997) en la prevención de complicaciones infecciosas y de la dehiscencia anastomótica. Sin embargo, no es inocua. Induce alteraciones fisiológicas, fundamentalmente deshidratación, cuya corrección exige reposición de líquidos4. También asocia alteraciones estructurales y cambios inflamatorios en el colon5.
Sin embargo, en 1972, Hughes et al6, en un ensayo clínico aleatorizado cuestionaron su aplicación y concluyeron que no era necesaria. Irving et al7, en 1987, pusieron en duda la necesidad de la PMC preoperatoria e intraoperatoria del colon. Aunque fue duramente criticado por el editor de la revista8. En un estudio aleatorizado con sutura primaria sin PMC ante perforaciones traumáticas, se obtuvieron resultados similares que con la cirugía electiva con PMC9.
Los primeros estudios10 prospectivos, controlados y aleatorizados sobre el impacto de la PMC se describieron en 1992, y en ellos no sólo se dudaba de su utilidad, sino que incluso la PMC se consideraba perjudicial. Una reciente revisión de conjunto en esta revista aboga por la necesidad de este cambio11. Por ello planteamos la hipótesis de que el índice de complicaciones en cirugía programada colorrectal era igual o menor en pacientes no sometidos a PMC que en aquellos sí sometidos a ella. De esta manera no aplicar PMC evita al paciente la incomodidad y las alteraciones hidroelectrolíticas y recorta la estancia hospitalaria previa a la cirugía. En nuestro entorno, no se conocen experiencias en series prospectivas controladas, y se planteó el presente estudio piloto con el fin de conocer si actuamos de forma correcta al preparar a nuestros pacientes para la cirugía colorrectal.
Material y métodoSe incluyó a pacientes sometidos a cirugía programada de colon izquierdo y recto con anastomosis primaria intervenidos en la unidad de coloproctología. Los criterios de exclusión fueron: neoplasia de colon de menos de 2 cm no marcada previamente por endoscopia, con lo que se evitó la confusión con restos fecales en el caso de no aplicar PMC, abscesificación de la neoplasia o enfermedad diverticular aguda en la cirugía y cuando el paciente se negara a continuar en el estudio.
Tras su inclusión y con consentimiento informado, se realizó aleatorización en grupos de tipo simple con sobre cerrado. Al grupo PMC se le administró solución evacuante de fosfato disódico dodecahidratado-fosfato monosódico dihidratado (Fosfosoda®) o la solución electrolítica basada en polietilenglicol (solución evacuante Bohm®) en caso de afecciones cardiovasculares o renales, con ingreso 36 h antes de la cirugía. En el grupo sin PMC, los pacientes ingresaban 12 h antes de la cirugía con enema de limpieza a las 21.00 del día previo a la cirugía y 2 h antes de ésta. En ambos grupos, dieta líquida el día antes de la cirugía, profilaxis antitrombótica con heparina de bajo peso molecular via subcutánea 40 mg y profilaxis antibiótica en dosis única tanto oral (neomicina + metronidazol, 24 h antes de la cirugía) como parenteral (ceftriaxona + metronidazol en el momento de la inducción anestésica). En caso de alergia a la penicilina, se sustituyó la ceftriaxona por gentamicina. En el grupo de pacientes sometidos a PMC no se administró tratamiento hidroelectrolítico de reposición.
A los pacientes con PMC se les preguntó sobre el grado de incomodidad con la PMC: leve, moderada o intensa. Se interrogó al cirujano sobre la consistencia de las heces (pastosas, líquidas) y el grado de manipulación del colon en función de su contenido y su dilatación.
Se definió anastomosis colorrectal cuando la reflexión peritoneal estuviera incluida en la resección intestinal, y colocólica cuando permaneciera intacta. En los casos de resección anterior baja con escisión total del mesorrecto o antecedente de radioquimioterapia, se practicó ileostomía de protección.
Se recogieron variables de tipo demográfico (edad, sexo, tipo de enfermedad), de tipo técnico (localización de la neoplasia, presencia de metástasis a distancia, técnica quirúrgica, cirugía radical o paliativa, parámetros nutricionales, modelos de predicción de riesgo POSSUM12, P-POSSUM13 y CR-POSSUM14, nivel de anastomosis, estadio tumoral) y de morbimortalidad a 30 días.
La morbilidad se dividió en tres grupos: infección nosocomial total (quirúrgica, de catéter, respiratoria y urinaria), complicaciones quirúrgicas de la herida (evisceración, hematoma, seroma) o hemorrágicas del tracto digestivo e íleo paralítico, y complicaciones no quirúrgicas (respiratorias, cardíacas, nefrourológicas y neurológicas). De la morbilidad, se analizó fundamentalmente la infección nosocomial total y de ésta, la quirúrgica, que englobaba la infección del espacio quirúrgico (IEQ) y la dehiscencia anastomótica (DA), que eran las variables principales del estudio. Se dividió la IEQ como infección incisional (infección de herida) y organocavitaria del sitio quirúrgico15. Se definió la dehiscencia de anastomosis como la que se objetivara radiológicamente tras sospecha clínica.
En el grupo de PMC se recogieron valores electrolíticos y de función renal antes y después de la PMC.
Para el cálculo muestral, se asumió un índice del 10% de IEQ como variable principal que permitiera hallar diferencias del 5% y un error alfa = 0,05 con poder estadístico del 90%, por lo que eran necesarios 770 pacientes por grupo. Por ello consideramos que éste es un estudio piloto con resultados preliminares para plantear un estudio multicéntrico, no realizado aún en nuestro país.
La descripción de variables y el análisis estadístico se realizaron utilizando el programa SPSS versión 12. Se describió las variables cuantitativas dando valores de media ± desviación estándar siempre que las distribuciones fueran normales. En caso contrario, se determinó la mediana (intervalo). Se aplicó como prueba de significación estadística la de la t de Student cuando cumplían los criterios de aplicación y en caso contrario, la prueba de la U de Mann-Witney. Para el análisis de los datos apareados se utilizó la prueba de la t para datos apareados cuando se cumplían las condiciones de aplicación y en caso contrario, el test de Wilcoxon. Por su parte, las variables categóricas se describieron en números absolutos y porcentajes. La prueba de significación estadística utilizada fue la χ2 de Pearson o la corrección de Yates. Los resultados de las pruebas estadísticas se dieron, cuando fue posible, con un intervalo de confianza (IC) del 95% y una significación establecida como estadísticamente significativa en p < 0,05.
Este estudio fue aprobado por el comité de ética de nuestra institución.
ResultadosDesde mayo de 2005 hasta agosto de 2007, se ha intervenido en nuestra unidad a 494 pacientes de cirugía mayor colorrectal. Entraron en los criterios de inclusión 139 pacientes. En la tabla 1 se describe a los pacientes distribuidos por los distintos grupos. En total, en 69 pacientes se realizó la PMC y a 70 no. En el grupo de PMC, en 15 casos la cirugia fue vía laparoscópica (13 sigmoidectomías y 2 resecciones anteriores altas [RAA]). En el grupo sin PMC, en 12 casos el abordaje fue laparoscópico (9 sigmoidectomías y 3 RAA). Se realizaron anastomosis colocólicas en 89 pacientes (PMC, 38; sin PMC, 51). Se realizaron anastomosis colorrectales en 50 pacientes (PMC, 31; sin PMC, 19), de los que en 17 pacientes del PMC y 10 de sin PMC se practicaron ileostomías de protección.
Tabla 1. Descripción de los pacientes por grupos
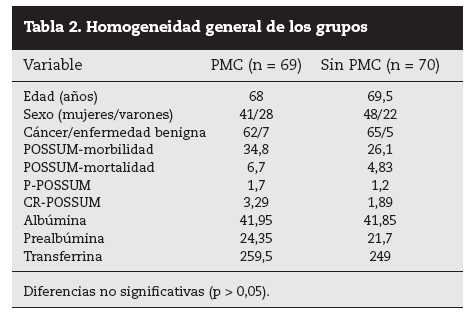
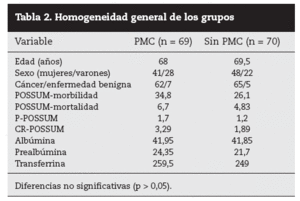
En la tabla 2 observamos la homogeneidad de los grupos. Cuando se analizaron subdivididos por grupos de anastomosis colocólica y colorrectal también se observó que eran homogéneos.
Tabla 2. Homogeneidad general de los grupos
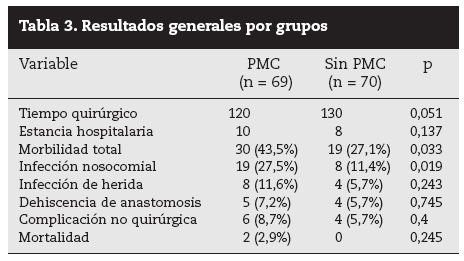
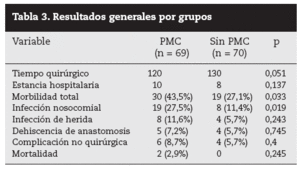
El análisis general de los resultados (tabla 3) destaca que en ninguna de las variables objetivo del estudio la PMC supera a no practicarla. Además se aprecian diferencias estadística-mente significativas respecto a la morbilidad total y la infección nosocomial total. La infección de herida (infección incisional) se produjo en el 11,6% del grupo PMC y el 5,7% del sin PMC, y la dehiscencia de anastomosis sucedió más en el grupo de PMC (5/69; 7,2%) que en el otro (4/69; 5,7%), sin diferencias estadísticamente significativas en estas dos variables. Hay que matizar que la infección organocavitaria del espacio quirúrgico coincidió con los casos de dehiscencia anastomótica, por lo que se recogieron conjuntamente en los resultados. Es decir, no hubo casos de infección organocavitaria que no llevaran asociado dehiscencia anastomótica.
Tabla 3. Resultados generales por grupos
Respecto a las complicaciones no quirúrgicas, hubo peores resultados en el grupo de PMC, pero sin diferencias estadísticamente significativas. Las únicas muertes en el grupo PMC estuvieron relacionadas con dehiscencia anastomótica.
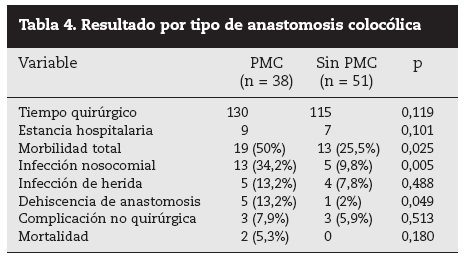
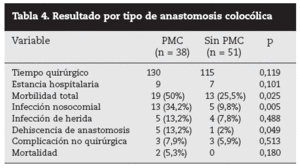
Se analizó a los pacientes según el tipo de anastomosis. Al comparar los grupos en pacientes con anastomosis colocólicas (tabla 4), las diferencias fueron más acusadas, con mejores resultados en el grupo sin PMC. Observamos diferencias estadísticamente significativas en las variables morbilidad total, dehiscencia de anastomosis e infección nosocomial total. Todos los pacientes con anastomosis colocólica y dehiscencia anastomótica requirieron cirugía de urgencia.
Tabla 4. Resultado por tipo de anastomosis colocólica
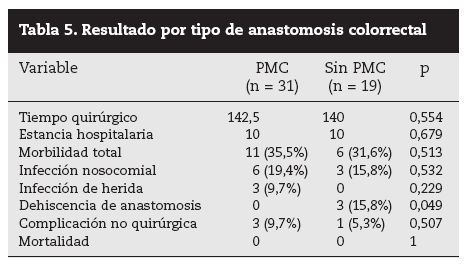
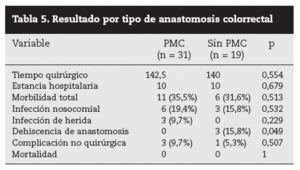
En pacientes con anastomosis colorrectales (tabla 5), no fue tan evidente el efecto protector contra la morbilidad de no practicar la PMC, tal vez condicionado por el escaso volumen de la muestra. Incluso encontramos en la dehiscencia anastomótica una diferencia estadísticamente significativa a favor de la PMC. En el resto de las variables estudiadas, la tendencia de mejores resultados se mantenía en el grupo sin PMC, aunque las diferencias no fueron estadísticamente significativas.
Tabla 5. Resultado por tipo de anastomosis colorrectal
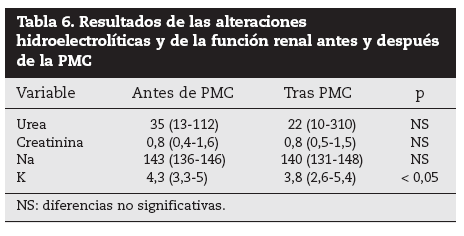
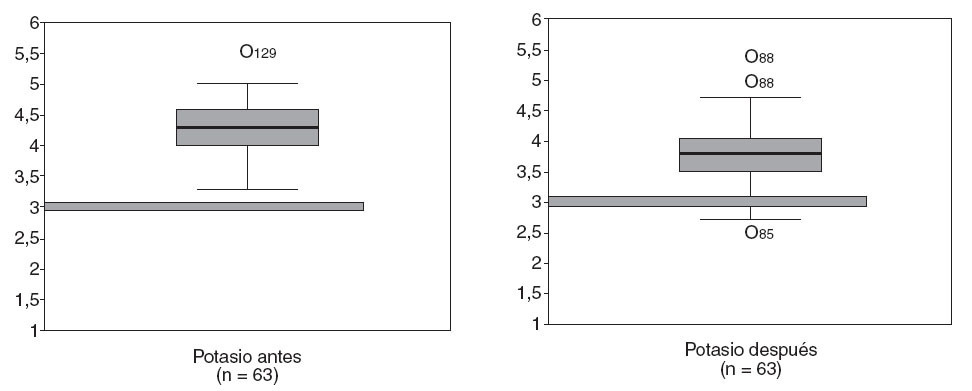
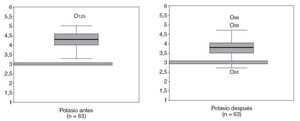
La PMC no fue inocua respecto a las alteraciones hidroelectrolíticas (tabla 6). Si bien no apreciamos alteraciones de la función renal, sí apreciamos una disminución de la natremia y la potasemia estadísticamente significativa. Analizando valores de la potasemia antes y después de la PMC (fig. 1), tras la preparación en 5 (7%) pacientes se detectaron hipopotasemias < 3 mEq/l.
Tabla 6. Resultados de las alteraciones hidroelectrolíticas y de la función renal antes y después de la PMC
Fig. 1 – Alteraciones hidroelectrolíticas del potasio antes y después de la preparación mecánica del colon (test de Wilcoxon, p < 0,05).
Respecto la tolerancia de los pacientes a la preparación mecánica, el 35% consideró que la incomodidad era intensa; el 55%, moderada y el 10%, leve. Sobre la consistencia de las heces en el grupo de PMC, en el 58% de los casos se encontraron heces líquidas en mayor o menor grado y en el 42%, limpieza total del colon. En el grupo no sometido a PMC no se objetivaron heces en el 30% de los casos; había heces pastosas en el 48% y eran líquidas en el 22%.
DiscusiónNo hay evidencia de que la PMC reduzca significativamente la morbimortalidad en cirugía colorrectal. No obstante, ha sido un dogma difícil de modificar. Sin embargo, este postulado con los años ha sido cuestionado. Mahajna et al16, en un estudio sobre el vertido del contenido intestinal tras la PMC, observaron que tras ella hay mayor porcentaje de heces líquidas que cuando no se prepara (el 56 frente al 41%) y se incrementa el riesgo de IEQ. Holte et al4 publicaron un estudio sobre las variaciones hidroelectrolíticas en 12 sujetos sanos sometidos a PMC. Observaron un aumento de la osmolaridad plasmática, urea y fosfato, con disminución de calcio, sodio y potasio y deshidratación. Nuestros resultados siguen la línea observada por esos autores. No observamos alteraciones tan acusadas en la función renal, aunque sí de forma muy preocupante en la hipopotasemia, pues en 5 (7%) pacientes fue < 3 mEq/l. No se optó durante el estudio por añadir al grupo de PMC reposición hidroelectrolítica porque esto habría modificado el aporte total de líquidos al paciente en el perioperatorio y podría haber sido fuente de sesgo para el grupo PMC. La PMC, en realidad, parece comportarse como un estrés quirúrgico añadido antes de la cirugía, con su propia reacción endocrinometabólica. Estos hechos conducen a que en los últimos años la tendencia sea no practicar PMC (Roig et al11).
Cuando hablamos en general del efecto de la PMC en estudios prospectivos, controlados y aleatorizados de los últimos años11, los resultados de la IEQ y DA son mejores en el grupo sin PMC. Sin embargo, la muestra nunca ha sido la óptima. Por ello se han publicado metaanálisis, con los mismos resultados11. Recientemente Jung et al17 han publicado un estudio multicéntrico con la muestra suficiente para dar respuesta al efecto de la PMC en las complicaciones cardiovasculares y de la IEQ, y no obtuvieron mejoría respecto al grupo sin PMC.
En nuestros resultados, en general, encontramos que no practicar la PMC no es perjudicial para el paciente, ya que la morbilidad asociada es igual o incluso inferior, lo cual corrobora la hipótesis inicial del estudio. Cuando analizamos la diferencias respecto la infección de herida y la DA, las diferencias se mantenían a favor de no practicar la PMC, pero no eran estadísticamente significativas. Este hecho podría tener su explicación en el tamaño de la muestra. Se trata de variables incluidas en la morbilidad total e infección nosocomial, cuyas diferencias siguen la tendencia general a favor de no preparar. Respecto a la homogeneidad de los grupos, las relaciones enfermedades malignas/benig-nas fueron prácticamente iguales. Respecto al estado nutricional y los modelos de predicción de riesgo entre los pacientes con enfermedad maligna y aquellos con enfermedad benigna, no se observaron diferencias estadísticamente significativas, por lo que en cada uno de los grupos origen del estudio (PMC y sin PMC) se agrupó a los enfermos oncológicos con los que presentaban enfermedad benigna y se los consideró a todos incluidos en la cirugía colorrectal programada.
Cuando analizamos los resultados por tipo de anastomosis los resultados son distintos. En las publicaciones con anastomosis colocólicas11,18,19, la PMC no ofrece ningún beneficio en estas situaciones. Nuestros resultados aprecian la misma tendencia; incluso en todas las variables estudiadas las diferencias fueron a favor del grupo sin PMC y con diferencias estadísticamente significativas en la morbilidad total, infección nosocomial y la DA.
Cuando se habla exclusivamente del impacto de la PMC en cirugía rectal, la experiencia publicada es escasa. Está demostrado que una ileostomía como protección de una anastomosis colorrectal baja conlleva disminución de la morbilidad sintomática postoperatoria20. El sentido común hace pensar que, para disminuir las complicaciones sépticas tras una DA en una anastomosis colorrectal baja protegida por una ileostomía, el resto del colon debería estar lo más limpio posible. Sin embargo, las evidencias no van en este sentido, probablemente debido a los comentarios realizados anteriormente de Mahajna et al16 sobre el efecto de la PMC y la presencia de heces líquidas. Así, Wille-Jorgensen et al, en su metaanálisis publicado, desglosan las complicaciones de la DA en cirugía de anastomosis en el recto, y observan en la resección anterior baja un 9,8% (11 de 112 pacientes en el grupo PMC), en comparación con 7,5% (9 de 119 pacientes en el grupo sin PMC), por lo que la PMC no ejercía ningún efecto beneficioso. Recientemente, Bretagnol et al21, en un estudio prospectivo y observacional que comparó con una serie homogénea retrospectiva en cirugía rectal preservadora de esfínteres, concluyen que la cirugía electiva del cáncer de recto sin PMC probablemente conlleve reducción de la morbilidad postoperatoria. En nuestros resultados observamos un incremento de la DA en el grupo sin PMC. Estas DA fueron clínicas y no comportaron reintervención. Todos eran pacientes con ileostomía de protección y siguieron tratamiento conservador.
Cuando indicamos no preparar, significa realizar dieta libre y aplicar enemas simples de limpieza antes de la intervención quirúrgica para facilitar la introducción por el recto de la grapadora circular mecánica. Se optó por realizar enemas simples porque el efecto de un enema de fosfato no es inocuo. Platell et al22 han efectuado un estudio aleatorizado con 294 pacientes, y observaron que produce alteraciones histológicas y endoscópicas locales similares a las de la ingesta oral de un catártico. Además, el contenido rectal tras el enema es líquido, con hipersecreción mucosa, lo cual también podría favorecer las fugas. Pese a ser un dato totalmente subjetivo del cirujano, esto también se evidenció en nuestra serie, en la que el 58% de los pacientes con PMC tenían heces en mayor o menor grado líquidas, frente al 22% de los que no eran sometidos a PMC. Un dato que destacar es el grado de incomodidad de los pacientes con PMC que fue intenso o moderado en el 90, y leve en el 10%.
Nuestros resultados indican que los pacientes no sometidos a PMC no presentan más complicaciones que los preparados, sino que incluso son peores los resultados en este grupo. En anastomosis colorrectales, son necesarias series más amplias para estudios prospectivos controlados y aleatorizados con una muestra representativa que defina su utilidad, dado que, a pesar de mantenerse dicha tendencia, las diferencias no son estadísticamente significativas. Por ello creemos que es importante difundir nuestros resultados en nuestro entorno próximo pues, como indican Roig et al11, «el peso de la tradición» hace muy difícil hacer cambiar los hábitos. Las complicaciones tan graves que esta cirugía produce inducen el miedo a ir en contra de la lógica trasmitida desde nuestra formación, y hacen más difícil la imposición de la evidencia científica.
*Autor para correspondencia.
Correo electrónico: malcantara@tauli.cat (M. Alcántara Moral). 009-739X/$-see front matter © 2008 AEC. Publicado por Elsevier España, S.L. Todos los derechos reservados.