Identificar los factores pronóstico de mayor impacto en el paciente con traumatismo torácico.
MétodoEstudio prospectivo de 500 pacientes (425 hombres y 75 mujeres) con traumatismo torácico atendidos entre enero de 2006 y diciembre de 2008. Los parámetros valorados incluyen el grado del traumatismo, la abbreviate injury scale, el injury severity score, la intubación prehospitalaria, la duración de la ventilación mecánica, la estancia en unidad de cuidados intensivos, el número de fracturas costales, la presencia de contusión pulmonar, hemotórax y repercusión cardiopulmonar.
ResultadosLa presencia de politraumatismo, el número de fracturas costales, la presencia de volet, la contusión pulmonar, el retraso en la ventilación mecánica y la edad se han demostrado marcadores eficaces de gravedad.
ConclusionesLos traumatismos torácicos tienen una serie de indicadores de gravedad: el riesgo de mortalidad se asocia con un injury severity score >25, la presencia de 3 o más fracturas costales con volet costal, contusión pulmonar, el desarrollo de ARDS y con una edad >55 años.
Identify the factors of greatest impact in patients with chest trauma.
Patients and methodsprospective study of 500 patients (425 men and 75 women) with chest trauma treated between January 2006 and December 2008. The parameters assessed include the degree of trauma, the abbreviated injury scale (AIS), the injury severity score (ISS), pre-hospital intubation, duration of mechanical ventilation, stay in the intensive care unit (ICU), number of rib fractures, presence of pulmonary contusion, haemothorax and cardio-pulmonary effects.
ResultsThe presence of polytrauma, the number of rib fractures, the presence of flail chest, pulmonary contusion, the delay in mechanical ventilation and age were shown to be effective markers of severity.
ConclusionsThoracic injuries have a number of indicators of severity. The mortality risk is associated with an ISS >25, the presence of 3 or more rib fractures with flail chest, pulmonary contusion, the development of ARDS, and with an age >55 years.
Los traumatismos torácicos representan el 50% de todos los traumatismos.
Son causa del 25% de las muertes debidas a episodios traumáticos1; el 70% son cerrados, el resto son lesiones penetrantes2.
La identificación de un paciente de alto riesgo es esencial para la eficacia de un sistema de triaje en una unidad de trauma.
Con la finalidad de identificar los factores pronóstico de mayor impacto en el paciente con traumatismo torácico, atendido mediante la utilización de las más modernas técnicas diagnosticoterapéuticas, presentamos nuestra experiencia entre 2006–2008.
Pacientes y métodosEntre enero de 2006 y diciembre de 2008, se admitieron 500 pacientes con traumatismo torácico al Servicio de Urgencias del Hospital Asepeyo-Sant Cugat, centro monográfico de traumatología.
El estudio siguió un protocolo prospectivo de recogida de datos: dinámica del accidente, tipo de traumatismo (politrauma/traumatismo torácico puro), manifestaciones clínicas, técnicas diagnosticoterapéuticas.
Se aplicó la sistemática del soporte vital avanzado del trauma2 (ATLS); a todos los pacientes se les realizó radiografía de tórax, seguido por una seriada que siempre incluye columna cervical, pelvis y cráneo; ecografía abdominal, ecocardiografía, tomografía computarizada (TC) (craneal, torácica, abdominal) y arteriografía-angiografía digital intravenosa de sustracción se realizaron según la sospecha diagnóstica.
Los diagnósticos principales se clasificaron en 11 grupos: fractura de clavícula, escápula, esternal, costal y volet costal, contusión pulmonar, hemotórax, neumotórax, hemopericardio, rotura de la aorta y desgarro de los vasos del hilio pulmonar.
Criterios para la colocación de drenaje pleural: presencia de hemotórax, neumotórax completo o incompleto en paciente con ventilación mecánica o enfisema subcutáneo importante.
Indicación de cirugía urgente: estado de inestabilidad hemodinámica no relacionado con otro traumatismo; hemotórax con gasto ≥1.000ml al colocar el drenaje o >200ml/h en las primeras 3h.
La contusión pulmonar se definió, desde el punto de vista radiológico, como la presencia de una condensación pulmonar alveolointersticial a las 24h del ingreso, para diferenciarla de la plétora pulmonar postraumática, y en las primeras 72h.
La gravedad de la lesión se clasificó según la Abbreviated Injury Scale (AIS) y la Injury Severity Score (ISS)3; en este caso, se clasificaron los pacientes en 4 grupos.
Para su estudio como factores pronóstico, se establecieron los siguientes: edad, número de fracturas costales, presencia de volet, contusión pulmonar, necesidad de ventilación mecánica, puntuación en el AIS y el ISS. Además, se analizaron datos demográficos, tasa de intubación prehospitalaria, duración de la estancia en unidad de cuidados intensivos (UCI), complicaciones tabuladas según el índice ICD-10.
El síndrome de fallo multiorgánico (MOF) se definió como ≥2 puntos para 2 o más aparatos durante un período ≥3 días, según Goris et al4.
El ARDS se definió como un cociente PaO2/FiO2 <200 durante por lo menos 5 días seguidos y la presencia de infiltrados difusos bilaterales en la radiografía de tórax en ausencia de neumonía y edema pulmonar cardiogénico5.
Análisis estadísticoSe utilizó el programa SPSS 12.0 para Windows, de acuerdo con una metodología descriptiva mediante un análisis de asignación de la frecuencia para las variables cualitativas, expresado en frecuencias o porcentaje absolutos con un intervalo de confianza del 95%; para las variables cuantitativas se utilizaron medidas de centralización como la media, y de dispersión como el rango.
Además, se realizó un análisis bivariante por medio del χ-cuadrado. El nivel de significación estadística fue de p<0,05.
ResultadosLa muestra se compone de 425 hombres (85%) y 75 mujeres (25%).
La mediana de edad fue de 44,0 años (rango: 18–95 años).
Entre las causas de los traumatismos destacaron accidentes de tráfico (n=385, el 77%) y accidentes casuales (n=80, el 16%). Otras causas fueron agresiones (n=20, el 4%), accidentes laborales (n=10, el 2%) e intentos autolíticos (n=5, el 1%).
El tiempo mediano de hospitalización fue de 25 días (rango: 1–400 días).
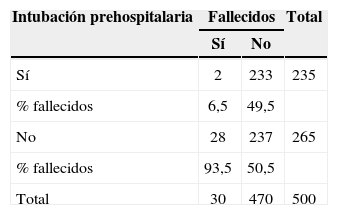
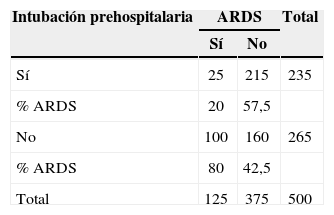
Recibieron intubación prehospitalaria 235 pacientes (47%). La intubación precoz influye positivamente mortalidad y complicaciones (ARDS, MOF) respecto a la intubación hospitalaria (p<0,05) (tablas 1–3).
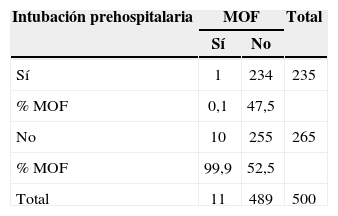
Distribución de los pacientes con traumatismo torácico según la intubación prehospitalaria y el desarrollo de síndrome de fallo multiorgánico
| Intubación prehospitalaria | MOF | Total | |
| Sí | No | ||
| Sí | 1 | 234 | 235 |
| % MOF | 0,1 | 47,5 | |
| No | 10 | 255 | 265 |
| % MOF | 99,9 | 52,5 | |
| Total | 11 | 489 | 500 |
MOF: síndrome de fallo multiorgánico.
Se realizó ecografía abdominal en 155 pacientes (31%), ecocardiografía en 40 pacientes (8%), TC (craneal toracoabdominal) en 350 pacientes (70%), arteriografía en 18 pacientes (3,6%) y arteriografía-angiografía digital intravenosa de sustracción en 20 pacientes (4%).
Se concretaron 1.273 diagnósticos de lesión torácica:
- 1.
Lesiones de pared: fractura clavicular (S42.0) en 92 casos (17,7%); fractura escapular (S42.1) en 69 casos (13,2%); fractura esternal (S22.2) en 78 casos (15%), completa en el 47,4%, incompleta en el 52,6%; fracturas costales (S22.4), unilaterales en 315 casos (90,5%) y bilaterales en 33 casos (9,5%), y volet (S22.5) en 60 casos (17,2%), anterior en el 61,7%, lateral en el 38,3%.
- 2.
Lesiones del parénquima pulmonar y la pleura: contusión pulmonar (S27.3), unilateral en 152 casos (64,2%) y bilateral en 85 casos (35,9%); hemotórax (S27.1), unilateral en 138 casos (74,2%) y bilateral en 48 casos (25,8%); neumotórax (S27.0), unilateral en 166 casos (93,3%) y bilateral en 12 casos (6,7%), simple en 163 casos (91,6%), a tensión en 12 casos (6,7%) y abierto en 3 casos (1,7%).
- 3.
Lesiones de corazón y grandes vasos: hemopericardio en 17 casos (S26.0) (3,3%); desgarro de los vasos del hilio pulmonar (S25.4) en un caso (0,2%), y rotura aórtica (S25.0) en 7 casos (1,3%).
El AIS-chest ha revelado 6 puntos en 4 pacientes (0,8%), 5 puntos en 249 pacientes (49,8%), 3 puntos en 185 pacientes (37%) y 2 puntos en 28 pacientes (5,7%).
Actuaciones y procedimientos: en 183 casos (36,7%) se colocó drenaje pleural, que fue resolutivo en 163 casos (89,5%); en 13 casos (2,7%) se realizó una toracotomía de urgencia: 7 pacientes fallecieron debido a hemorragia incontrolable; en 6 pacientes se realizó una toracotomía urgente (4 casos en menos de 48h; 2 casos en más de 48h después del trauma): todos sobrevivieron. En un caso con gran destrucción costal se realizó fijación costal con placas de Judet.
Entre los pacientes que tuvieron rotura aórtica, 3/7 murieron en el cuarto de urgencia.
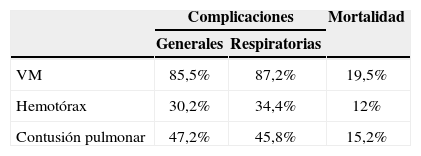
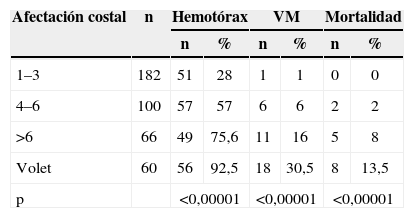
Recibieron ventilación mecánica 232 pacientes (46,4%); el tiempo mediano de ventilación fue de 12 días (rango: 1–59 días). La necesidad de ventilación mecánica resultó un factor determinante de una mayor mortalidad, al igual que la presencia de hemotórax y contusión pulmonar (tabla 4).
Complicaciones: la estancia mediana en UCI fue de 15 días (rango: 1–107 días); 28 pacientes (5,6%) desarrollaron enfisema subcutáneo, asociado en 23 a neumotórax; 125 pacientes (25%) desarrollaron un ARDS, 11 pacientes (2,1%) desarrollaron un MOF; 69 pacientes (13,8%) desarrollaron neumonía (33 casos unilateral, 39 casos bilateral), y un paciente (0,2%) presentó empiema pleural.
Lesiones asociadas: traumatismo craneoencefálico (S06.3) en 249 casos (49,9%): leve en 123 casos (49,6%), moderado en 44 casos (17,7%), grave en 81 casos (32,7%); fractura de las extremidades (S42.8-S72-S82.7) en 163 casos (32,6%); fractura de pelvis (S32.1-S32.2-S32.3-S32.4-S32.5) en 100 casos (20%); fractura vertebral (S22.1) en 65 casos (13,1%); rotura hepática (S36.1) en 37 casos (7,5%); rotura esplénica (S36.0) en 30 casos (6,0%); rotura renal (S37.0) en 13 casos (2,7%); perforación de víscera hueca (S36.7) en 11 casos (2,3%), y lesión diafragmática (S27.8) en 6 casos (1,3%).
En 43 pacientes (8,6%) se realizó laparotomía de urgencia.
Recibieron transfusión de sangre 101 pacientes (20,2%); el valor medio de hemoglobina pretransfusión fue de 7,9g/dl (9,8g/dl en los que no recibieron transfusión). Todos recibieron sangre heteróloga. El volumen medio de concentrados de hematíes transfundidos fue de 2.898±2.456ml. A nivel estadístico, sin alcanzar significación, solo pudimos observar que los pacientes que sobrevivieron recibieron menos sangre (2.671±2.109ml; n=89) respecto a los que no sobrevivieron (3.739±3.401ml; n=12) (p=0,4).
La mortalidad global fue de 30 casos (6%).
En este grupo hubo 21/30 pacientes (70%) con ARDS, comparado con 104/470, quienes sobrevivieron: la diferencia fue estadísticamente significativa (p<0,05). Además, identificamos 15/30 pacientes (50%) con la presencia de 3 o más fracturas costales con volet costal, comparado con el grupo de 45/470 (9,5%) que sobrevivieron: la diferencia fue estadísticamente significativa (p<0,05) (tabla 5).
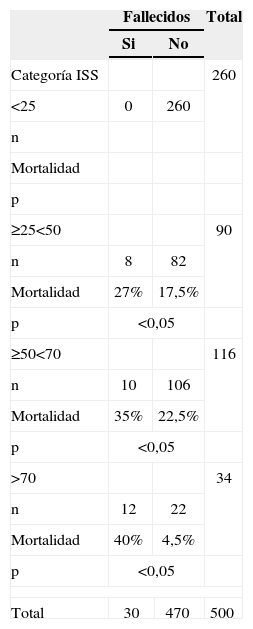
De acuerdo con el ISS, había diferencia estadísticamente significativa (p<0,05) en cuanto a mortalidad entre los grupos (tabla 6).
Distribución de los pacientes con traumatismo torácico según el Injury Severity Score y la mortalidad
| Fallecidos | Total | |||
| Si | No | |||
| Categoría ISS | 260 | |||
| <25 | 0 | 260 | ||
| n | ||||
| Mortalidad | ||||
| p | ||||
| ≥25<50 | 90 | |||
| n | 8 | 82 | ||
| Mortalidad | 27% | 17,5% | ||
| p | <0,05 | |||
| ≥50<70 | 116 | |||
| n | 10 | 106 | ||
| Mortalidad | 35% | 22,5% | ||
| p | <0,05 | |||
| >70 | 34 | |||
| n | 12 | 22 | ||
| Mortalidad | 40% | 4,5% | ||
| p | <0,05 | |||
| Total | 30 | 470 | 500 | |
ISS: Injury Severity Score.
La edad media de los fallecidos fue de 55 años; la edad media de los que sobrevivieron fue de 40 años (p<0,05).
DiscusiónSe consideran las fracturas costales como la enfermedad más común asociada a traumatismo torácico (35–40%)6. En nuestra serie, la incidencia es superior al 90%.
La presencia de 3 o más fracturas costales es un marcador de lesión grave7,8; además, la presencia de volet costal influye positivamente en la mortalidad, probablemente por la asociación con contusión pulmonar.
La colocación de drenaje pleural tiene un valor diagnosticoterapéutico muy importante. En nuestro estudio se ha demostrado su gran utilidad: en el 89,5% fue resolutivo para controlar un hemotórax o neumotórax; en el resto fue el determinante de la indicación quirúrgica. Este dato tiene aún más valor si se considera que el hemotórax es un indicador de mal pronóstico.
Si el tratamiento conservador no es suficiente y se detectan lesiones de órganos intratorácicos, debe realizarse una toracotomía de urgencia: menos del 5% de los pacientes que presentan traumatismo torácico cerrado tienen indicación para que se les realice una toracotomía9. En nuestra serie la tasa de intervención es del 4%.
No se evidenciaron casos de rotura laringotraqueal; se trata de lesiones raras: el 7–8% de todos los traumatismos torácicos10,11; nos guiamos por la TC de alta resolución y en ningún caso realizamos laringoscopia o broncoscopia flexible en pacientes con signos de traumatismo a nivel maxilofacial y del cuello. Diferentes estudios12–14 demuestran que, en pacientes politraumatizados, las imágenes de la TC pueden presentar artefactos que dificultan el diagnóstico de lesión laríngea o traqueobronquial; por lo tanto, consideran imprescindible la exploración directa del eje laringotraqueobronquial.
En nuestra serie, el ARDS influye positivamente en la mortalidad.
En los últimos años se han intensificado los estudios sobre el tratamiento del ARDS en UCI, con la finalidad de identificar factores pronóstico. En los pacientes politraumatizados con lesión torácica asociada, la presencia casi constante de focos contusivos pulmonares obliga a asociar depleción de volumen y tratamiento antibiótico al tratamiento estándar VMI–corticoides en altas dosis5.
Los factores pronóstico desfavorables más importantes al ingreso en UCI son hematocrito <26%; bilirrubina ≥2mg/dl; equilibrio de líquidos positivo >2,5l; edad ≥65 años15. La duración de la VMI está relacionada con el empeoramiento de los parámetros de función ventilatoria como consecuencia de la pérdida de masa muscular a nivel torácico16. Por lo tanto, es fundamental instaurar modalidades de ventilación que no modifiquen la mecánica ventilatoria de forma irreversible y permitan una desconexión precoz: la liberación de presión de la vía aérea, que no limita la posibilidad de ventilación espontánea por parte del paciente17, o la ventilación pulmonar protectora, que permite conseguir una mejora del índice de oxigenación (factor predictivo de mortalidad en pacientes con ARDS18,19) y mantener volúmenes tidal <7,4ml/kg, según recomendaciones del ARDS Network20,21.
No está demostrado que la intubación precoz en la fase prehospitalaria mejore la supervivencia y disminuya la tasa de complicaciones a corto, medio y largo plazo en el paciente traumático grave y con lesión adicional del tórax. Hay estudios que han demostrado un aumento de supervivencia al seguir la sistemática del ATLS en la fase prehospitalaria; otros demuestran que no hay diferencias entre ATLS y soporte vital básico22,23.
En esta serie, el 47% de los pacientes recibió intubación y ventilación prehospitalaria; contrariamente a los datos de la literatura médica mencionados, en este grupo se observó una disminución de la tasa de complicaciones (ARDS, MOF) y mortalidad.
En cuanto al ARDS, el resultado obtenido se puede explicar teniendo en cuenta la fisiopatología del intercambio gaseoso en estas condiciones. Se trata de un cuadro de edema pulmonar por aumento de la permeabilidad; la ocupación alveolar reducirá la superficie disponible para el intercambio gaseoso y conllevará un aumento de las áreas con pobre/nula relación ventilación/perfusión. A medida que el ARDS progresa, se producen fenómenos vasculares que afectan de forma diferente al intercambio gaseoso. Por una parte, las zonas mal ventiladas reaccionan a la hipoxia local con vasoconstricción, reducen el aporte de flujo sanguíneo y lo redirigen hacia las zonas bien ventiladas. Algo más tarde, ocurren fenómenos de microtrombosis de pequeños vasos pulmonares que producen zonas de espacio muerto de forma parcheada y aumentan los desequilibrios de ventilación/perfusión. Un factor adicional es la formación de atelectasias en las zonas declives, favorecidas por el decúbito supino prolongado, la sedación profunda con/sin parálisis muscular y la ausencia de contracción activa diafragmática. La intubación prehospitalaria permite enlentecer la evolución del ARDS, limita los fenómenos de atelectasia por el empleo precoz de presión positiva telespiratoria, y permite recurrir a una sedación sin parálisis muscular, con consecuente mejor adaptación del paciente al ventilador y la posibilidad de utilizar las modalidades liberación de presión de la vía aérea/ventilación pulmonar protectora.
Consideramos que la disminución de la tasa de MOF en este mismo grupo de pacientes no es un fenómeno independiente, sino relacionado con las estrategias de protección pulmonar. En los últimos años, la mortalidad por MOF en los pacientes politraumatizados ha bajado de un 80% a un 25–36%. Distintos factores están implicados en la obtención de este resultado; el más importante es preservar la función pulmonar en caso de daño pulmonar agudo o ARDS24.
En nuestra casuística, un ISS ≥25 define un trauma grave.
Actualmente se considera el ISS como el patrón oro en relación con los sistemas de puntuación que se aplican al paciente politraumatizado.
Valora la suma del cuadrado de la puntuación AIS más grave en las 3 regiones anatómicas afectadas de mayor gravedad.
El ISS se utiliza habitualmente para el control de mezcla de casos, y evidencia las siguientes limitaciones: no se ajusta con exactitud para diferenciar la gravedad de la lesión en diferentes regiones del cuerpo; tiene una distribución sesgada, su relación con la mortalidad y otros parámetros no es lineal, y no puntúa más de una lesión por región del cuerpo25.
En 1997, Osler26 propuso una revisión del ISS: New Injury Severity Score (NISS); se calcula como la suma de los cuadrados de las 3 lesiones más graves, independientemente de la región anatómica del cuerpo.
El NISS no ha demostrado superioridad sobre el ISS en cuanto a predecir la mortalidad en el paciente politraumatizado; en el año 2004 se publicó un artículo y se observó una mayor exactitud en predecir ingreso en UCI y estancia hospitalaria27; este resultado es cuestionable, en cuanto un artículo publicado en el año 2008 concluye exactamente lo contrario28. Posiblemente, la exactitud de uno u otro sistema varía en función de las características de la población a la que se aplica.
En nuestra serie recibió transfusiones el 20,2% de la muestra. Los pacientes politraumatizados siguen recibiendo cantidades importantes de sangre, a pesar de que hay evidencias sobre los efectos negativos que esta actitud puede producir: entre otros, aumentar el riesgo de complicaciones infecciosas/sépticas, inducir un síndrome de respuesta inflamatorio sistémico, favorecer la aparición de ARDS (riesgos dependientes de la dosis; el corte estaría en más de 4 concentrados de hematíes)29. Los resultados observados en nuestra serie, sin alcanzar significación estadística, confirmarían estos datos.
En los últimos años se ha evidenciado un dato muy importante: en la fase hospitalaria los protocolos de transfusión son cada vez más estrictos en las indicaciones por los motivos que se acaban de comentar, mientras que en la fase prehospitalaria una conducta muy agresiva se traduce en un aumento de supervivencia: la reposición masiva de volemia en los minutos inmediatamente posteriores al trauma evita la aparición de acidosis, hipotermia y coagulopatía de consumo30.
La evolución de los traumatismos torácicos depende más de la gravedad y del mecanismo del traumatismo que de la edad del paciente9; a pesar de ello, hemos observado que el riesgo de mortalidad se asocia a una edad >55 años.
ConclusionesLos traumatismos torácicos tienen una serie de indicadores de gravedad; el riesgo de mortalidad se asocia con:
- •
presencia de 3 o más fracturas costales con volet;
- •
contusión pulmonar;
- •
hemotórax;
- •
ventilación mecánica;
- •
desarrollo de ARDS;
- •
ISS >25,
- •
y edad >55 años.
La intubación y ventilación precoz en la fase prehospitalaria se asocian a disminución de la tasa de complicaciones (ARDS, MOF) y mortalidad.
Es prioritaria la aplicación de protocolos de transfusión estrictos en la fase hospitalaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.