El hematoma intramural duodenal es una entidad infrecuente. La evidencia científica actual sobre esta materia se basa en la comunicación de casos aislados. Su mayor incidencia en pacientes menores de 30 años es debida a que la mayoría son secundarios a traumatismos abdominales cerrados (70-80%)1. Un segundo grupo etario frecuente son los ancianos, debido a la asociación de los hematomas duodenales espontáneos con la toma de anticoagulantes orales, frecuentemente por sobredosificación. Otras causas menos frecuentes son: la pancreatitis grave, que en el contexto inflamatorio puede erosionar los vasos pancreatoduodenales, la úlcera duodenal, como consecuencia de procedimientos endoscópicos, coagulopatías primarias y trombocitopatías, habitualmente en el contexto de enfermedades hematológicas malignas o por efecto adverso de quimioterápicos2.
Presentamos una serie de 7 casos de hematoma intramural duodenal, 3 varones y 4 mujeres, en el período comprendido entre enero de 2010 y febrero 2022. Las características demográficas y clínicas se presentan en la tabla 1 junto a otras series publicadas hasta la fecha con más de 4 casos. Ninguno de los pacientes tomaba AINE ni antiagregantes, ni presentaban coagulopatía basal. En la tabla 2 se describen las causas del hematoma duodenal, el tratamiento y las complicaciones postoperatorias de la serie. No se registraron complicaciones posquirúrgicas graves. Tres pacientes precisaron cuidados intensivos, con una estancia media de 5,6±2 días. La resolución global del hematoma se obtuvo en una media de 26±14 días. No hubo recidivas del hematoma ni mortalidad en los primeros 90 días. El paciente con la neoplasia de páncreas falleció a los 9 meses debido a progresión de su enfermedad oncológica. Otros 2 pacientes fallecieron por causas no relacionadas con el hematoma duodenal, uno a los 86 meses y otro a los 13 meses.
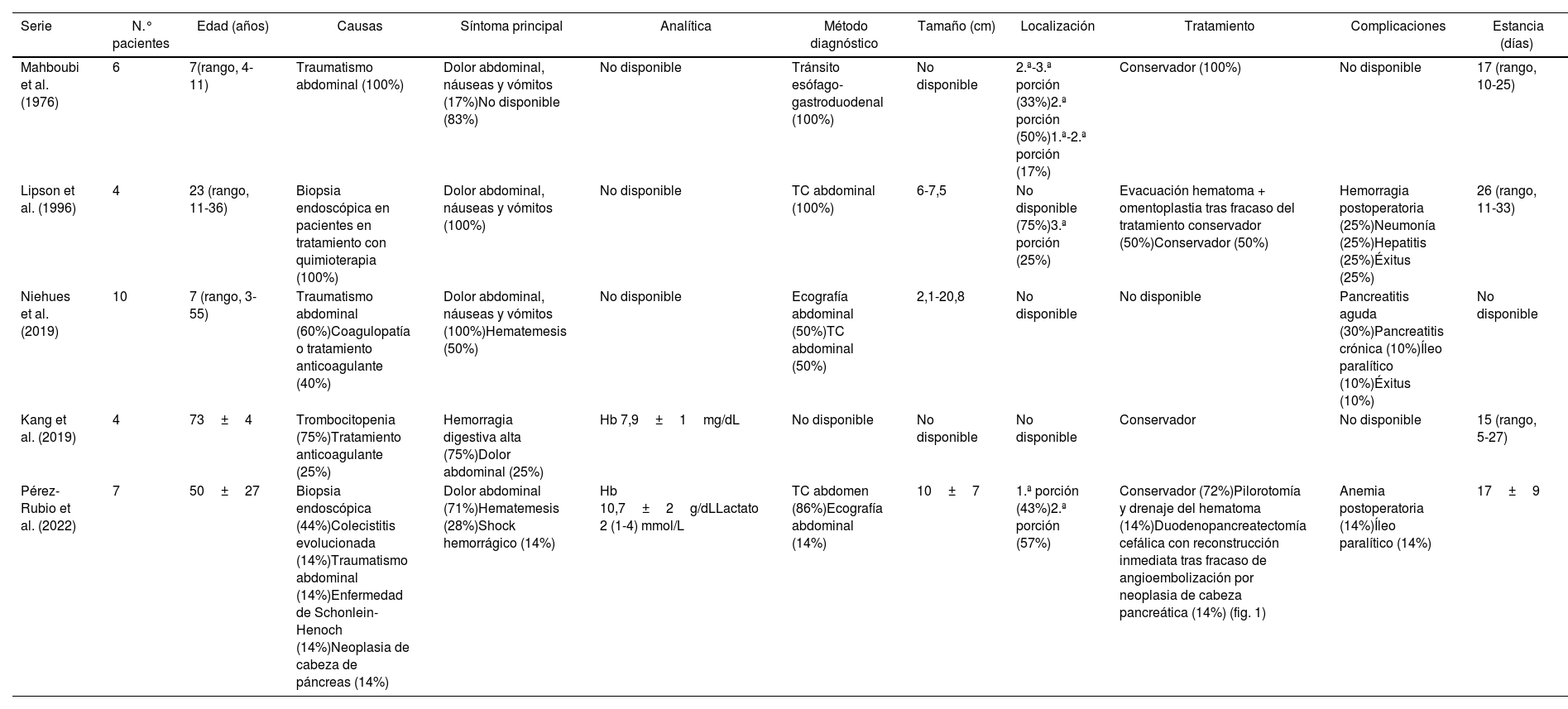
Descripción de series de casos de hematoma intramural duodenal que incluyan 4 o más pacientes
| Serie | N.° pacientes | Edad (años) | Causas | Síntoma principal | Analítica | Método diagnóstico | Tamaño (cm) | Localización | Tratamiento | Complicaciones | Estancia (días) |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Mahboubi et al. (1976) | 6 | 7(rango, 4-11) | Traumatismo abdominal (100%) | Dolor abdominal, náuseas y vómitos (17%)No disponible (83%) | No disponible | Tránsito esófago-gastroduodenal (100%) | No disponible | 2.ª-3.ª porción (33%)2.ª porción (50%)1.ª-2.ª porción (17%) | Conservador (100%) | No disponible | 17 (rango, 10-25) |
| Lipson et al. (1996) | 4 | 23 (rango, 11-36) | Biopsia endoscópica en pacientes en tratamiento con quimioterapia (100%) | Dolor abdominal, náuseas y vómitos (100%) | No disponible | TC abdominal (100%) | 6-7,5 | No disponible (75%)3.ª porción (25%) | Evacuación hematoma + omentoplastia tras fracaso del tratamiento conservador (50%)Conservador (50%) | Hemorragia postoperatoria (25%)Neumonía (25%)Hepatitis (25%)Éxitus (25%) | 26 (rango, 11-33) |
| Niehues et al. (2019) | 10 | 7 (rango, 3-55) | Traumatismo abdominal (60%)Coagulopatía o tratamiento anticoagulante (40%) | Dolor abdominal, náuseas y vómitos (100%)Hematemesis (50%) | No disponible | Ecografía abdominal (50%)TC abdominal (50%) | 2,1-20,8 | No disponible | No disponible | Pancreatitis aguda (30%)Pancreatitis crónica (10%)Íleo paralítico (10%)Éxitus (10%) | No disponible |
| Kang et al. (2019) | 4 | 73±4 | Trombocitopenia (75%)Tratamiento anticoagulante (25%) | Hemorragia digestiva alta (75%)Dolor abdominal (25%) | Hb 7,9±1mg/dL | No disponible | No disponible | No disponible | Conservador | No disponible | 15 (rango, 5-27) |
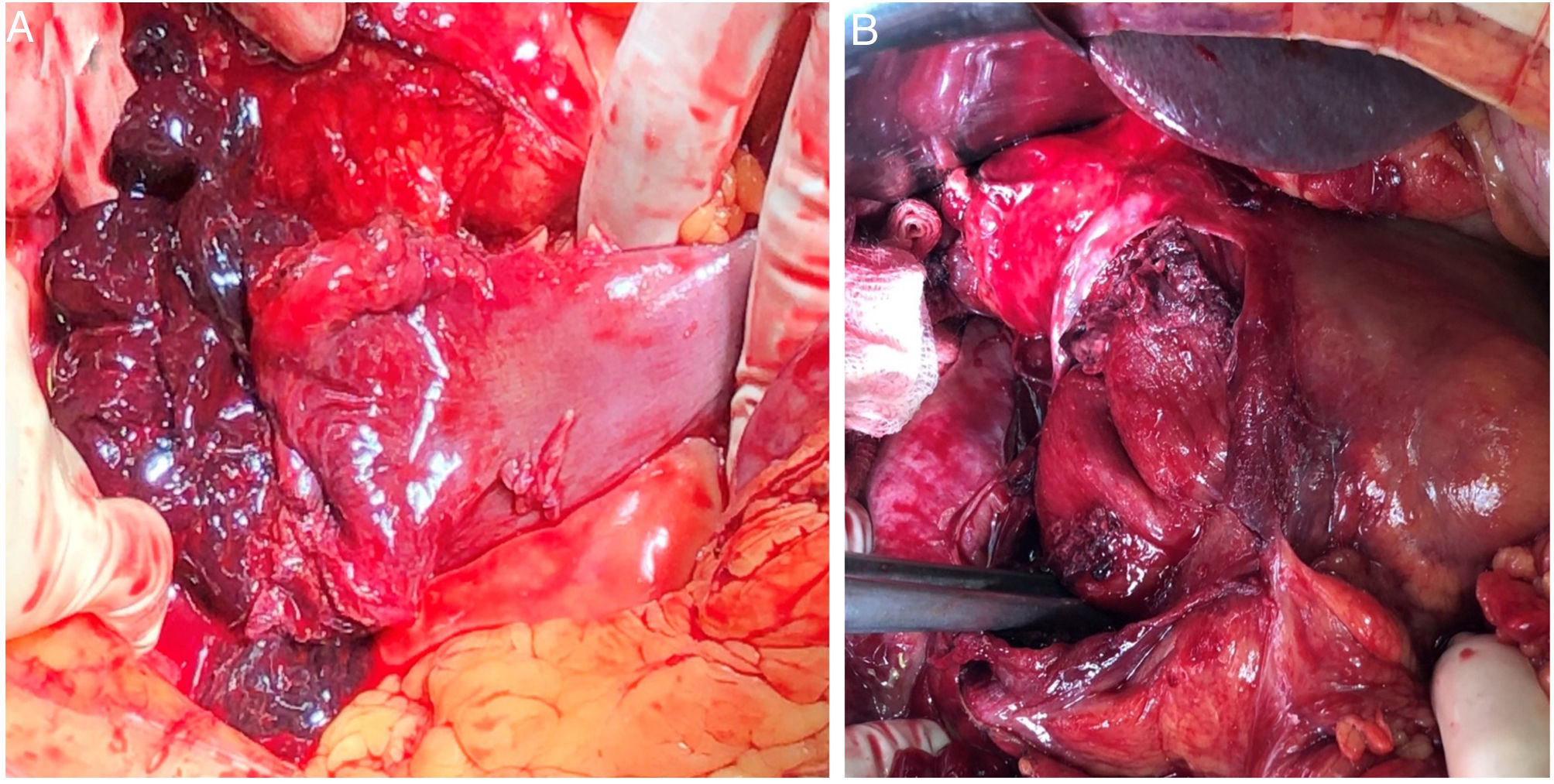
| Pérez-Rubio et al. (2022) | 7 | 50±27 | Biopsia endoscópica (44%)Colecistitis evolucionada (14%)Traumatismo abdominal (14%)Enfermedad de Schonlein-Henoch (14%)Neoplasia de cabeza de páncreas (14%) | Dolor abdominal (71%)Hematemesis (28%)Shock hemorrágico (14%) | Hb 10,7±2g/dLLactato 2 (1-4) mmol/L | TC abdomen (86%)Ecografía abdominal (14%) | 10±7 | 1.ª porción (43%)2.ª porción (57%) | Conservador (72%)Pilorotomía y drenaje del hematoma (14%)Duodenopancreatectomía cefálica con reconstrucción inmediata tras fracaso de angioembolización por neoplasia de cabeza pancreática (14%) (fig. 1) | Anemia postoperatoria (14%)Íleo paralítico (14%) | 17±9 |
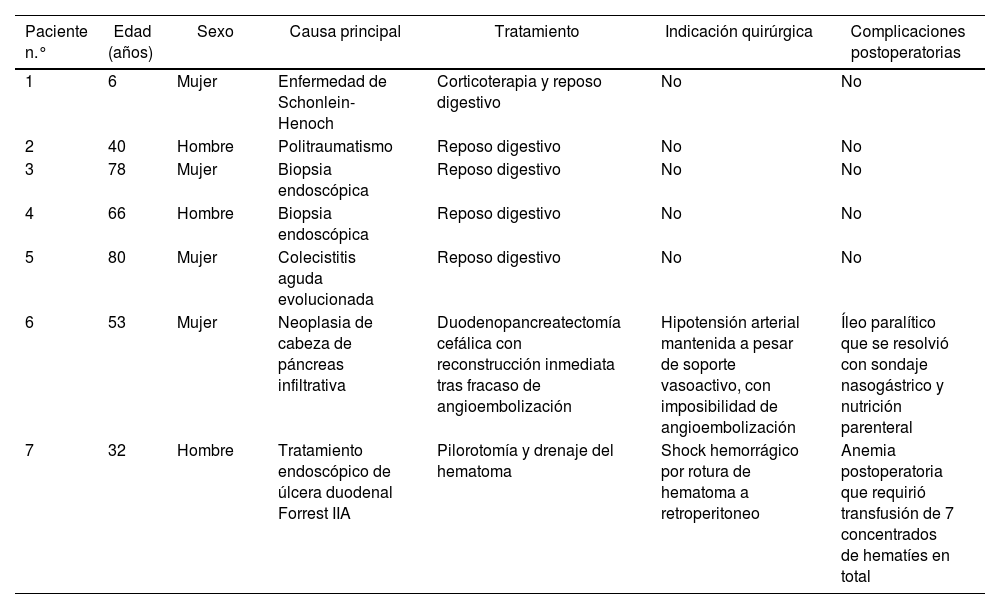
Causas del hematoma duodenal, tratamiento y complicaciones postoperatorias de la serie
| Paciente n.° | Edad (años) | Sexo | Causa principal | Tratamiento | Indicación quirúrgica | Complicaciones postoperatorias |
|---|---|---|---|---|---|---|
| 1 | 6 | Mujer | Enfermedad de Schonlein-Henoch | Corticoterapia y reposo digestivo | No | No |
| 2 | 40 | Hombre | Politraumatismo | Reposo digestivo | No | No |
| 3 | 78 | Mujer | Biopsia endoscópica | Reposo digestivo | No | No |
| 4 | 66 | Hombre | Biopsia endoscópica | Reposo digestivo | No | No |
| 5 | 80 | Mujer | Colecistitis aguda evolucionada | Reposo digestivo | No | No |
| 6 | 53 | Mujer | Neoplasia de cabeza de páncreas infiltrativa | Duodenopancreatectomía cefálica con reconstrucción inmediata tras fracaso de angioembolización | Hipotensión arterial mantenida a pesar de soporte vasoactivo, con imposibilidad de angioembolización | Íleo paralítico que se resolvió con sondaje nasogástrico y nutrición parenteral |
| 7 | 32 | Hombre | Tratamiento endoscópico de úlcera duodenal Forrest IIA | Pilorotomía y drenaje del hematoma | Shock hemorrágico por rotura de hematoma a retroperitoneo | Anemia postoperatoria que requirió transfusión de 7 concentrados de hematíes en total |
Se trata de un cuadro clínico de sintomatología inespecífica, donde predomina el dolor abdominal y los signos de oclusión intestinal alta. Otras formas de presentación, como hematemesis, ictericia o pancreatitis por obstrucción de la papila de Vater, son menos frecuentes, siendo su complicación más grave el shock hipovolémico por su rotura3. Aunque la causa más frecuente de estos son los traumatismos abdominales y los espontáneos por anticoagulación1, en nuestro caso la causa mayoritaria fueron procedimientos endoscópicos. La prueba de imagen de elección es la tomografía computarizada (TC) abdominal con contraste intravenoso, siendo además clave en el diagnóstico diferencial con la perforación duodenal. La ecografía abdominal puede ser útil en el seguimiento y como una aproximación diagnóstica inicial4.
Habitualmente el hematoma se localiza en la capa submucosa del duodeno como consecuencia de un sangrado lento. Por difusión, también puede afectar a la luz duodenal, al mesenterio y al espacio retroperitoneal. Aquellos secundarios a traumatismos abdominales suelen ser focales y de pequeña extensión, afectando a la tercera porción duodenal con más frecuencia debido a la ausencia de mesenterio y por un mecanismo de aplastamiento contra la columna vertebral5. Los hematomas espontáneos suelen alcanzar mayor tamaño. En un estudio descriptivo publicado por Abbas et al.5, se objetivó un tamaño medio de los hematomas duodenales espontáneos de 23cm. Su mayor tamaño facilita el diagnóstico diferencial con las lesiones tumorales.
En pacientes estables se aboga por un tratamiento conservador inicial con sondaje nasogástrico, reposo digestivo y soporte nutricional, lo cual funcionó en 5 de nuestros casos. El hematoma se reabsorbe espontáneamente en la mayoría de los casos entre la primera y la octava semana tras el diagnóstico, siendo recomendable una reevaluación radiológica a las 2 semanas. Aquellos casos con pseudoaneurisma de vasos pancreatoduodenales o sangrado activo pueden tratarse mediante embolización transarterial o cirugía, si no existe disponibilidad de esta técnica o si fracasa6.
Por tanto, el tratamiento quirúrgico se suele indicar para situaciones de hemorragia intraluminal no controlada por métodos menos invasivos, casos asociados a perforación duodenal, ante la sospecha de isquemia intestinal en TC, cuando el origen es tumoral y si no se produce mejoría clínico-radiológica tras 10-14 días de evolución7–9. Se ha observado que una laparotomía exploradora tiene mayor sensibilidad que la TC para diagnosticar precozmente complicaciones derivadas del hematoma, disminuye la estancia hospitalaria y acelera el tratamiento definitivo9. La elección de la técnica es controvertida y variada, dependiendo del estado clínico del paciente y los hallazgos intraoperatorios. En algunos casos, el drenaje laparoscópico puede ser suficiente. Sin embargo, en los casos más extremos, se ha optado por una cirugía de control de daños en un primer tiempo para control del sangrado con otra posterior definitiva, una vez estabilizado hemodinámicamente el paciente10, e incluso por una duodenopancreatectomía cefálica, como en nuestro caso ante la extensión de la lesión duodenal y la presencia de una neoplasia pancreática que provocaba ictericia obstructiva. Otros autores también han recurrido a esta técnica, como Koichopolos et al.7, realizándola en dos tiempos ante una perforación duodenal por necrosis en el contexto de un hematoma intramural secundario a pancreatitis, o como Molina-Bare et al.8 como tratamiento definitivo de un tumor duodenal perforado, con reconstrucción inmediata.
En conclusión, se trata de una urgencia abdominal poco frecuente, cuya prueba diagnóstica de elección es la TC, de tratamiento conservador habitualmente exitoso y con un tratamiento quirúrgico no estandarizado.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.