El tratamiento de la obesidad mórbida mediante la cirugía bariátrica es más efectivo que las opciones no quirúrgicas. Las tasas de fracaso o recaída oscilan entre el 20 y el 30%. El estudio pretende analizar la influencia de determinadas variables psicológicas (autoestima, apoyo social, estrategias de afrontamiento y personalidad) en el mantenimiento de la pérdida de peso de los pacientes después de la cirugía bariátrica.
MétodosSe realizó un estudio de cohorte compuesta por 64 pacientes intervenidos mediante cirugía bariátrica con 24 meses de seguimiento. Al final del periodo, los pacientes fueron divididos en 2subcohortes según fueran éxitos o fracasos. Se consideró éxito o evolución favorable cuando el valor del porcentaje de sobrepeso perdido era 50 o superior.
ResultadosNo se observaron diferencias estadísticamente significativas entre los 2grupos en ninguna variable estudiada. Todos los pacientes tuvieron alta la autoestima (87,3 los que fracasan y 88,1 los que tienen éxito) y el apoyo social (90,2 frente a 90,9). Los pacientes que tuvieron éxito presentaron puntuaciones más altas para la reestructuración cognitiva (57,1) y eran más introvertidos (47,1); mientras que los que fracasaron anotaron más alto en pensamiento desiderativo (65,7) y eran más propensos a la agresión (50,7) y el neuroticismo (51,7).
ConclusionesUna alta autoestima y un alto apoyo social no garantizan el éxito del tratamiento. Los grupos difieren en la forma en que hicieron frente a la obesidad, pero los datos obtenidos no justifican la evolución del peso. En ausencia de psicopatología, la variación de los rasgos de personalidad entre los grupos de pacientes es insuficiente para predecir los resultados.
Bariatric surgery is considered a more effective means of achieving weight loss than non-surgical options in morbid obesity. Rates of failure or relapse range from 20 to 30%. The study aims to analyse the influence of psychological variables (self-esteem, social support, coping strategies and personality) in the maintenance of weight loss after bariatric surgery.
MethodsA cohort study was conducted involving 64 patients undergoing bariatric surgery for 24 months. At the end of the follow-up period, patients were divided into 2sub-cohorts classified as successes or failures. Success or favorable development was considered when the value of percent excess weight loss was 50 or higher.
ResultsNo statistically significant differences were observed between the 2groups in any variable studied. All patients had high self-esteem (87,3 those who failed and 88,1 those who are successful) and social support (90,2 and 90,9). Patients who succeed presented higher scores for cognitive restructuring (57,1) and were more introverted (47,1), while those who failed scored more highly in desiderative thinking (65,7) and were more prone to aggression (50,7) and neuroticism (51,7).
ConclusionsHigh self-esteem and social support does not guarantee successful treatment. The groups differed in how they coped with obesity but the data obtained do not justify the weight evolution. In the absence of psychopathology, personality trait variability between patients is insufficient to predict the results.
La obesidad clínicamente severa o mórbida genera para las personas que la presentan consecuencias para la salud mucho más graves que la obesidad moderada1. Su prevalencia en los países desarrollados alcanza casi el 7% (con un incremento del 70% en los últimos 15 años) y está aumentando rápidamente en los países en desarrollo2,3. En la actualidad, la cirugía bariátrica es el tratamiento más efectivo para la obesidad mórbida4–8. La cirugía genera una pérdida de peso sustancial en los pacientes, pero un 20-30% no logra alcanzar este objetivo a largo plazo, con fracaso del tratamiento9. La obesidad mórbida se asocia con altos niveles de psicopatología, incluyendo depresión, ansiedad, trastornos de la alimentación y rasgos patológicos de la personalidad. Los problemas psiquiátricos tales como el alcoholismo, la bulimia, las alteraciones graves del estado de ánimo y los trastornos de la personalidad se consideran contraindicaciones para la cirugía bariátrica, ya que los pacientes con estas características tienen un alto riesgo de presentar complicaciones psicológicas y somáticas después de la cirugía10,11. La identificación de predictores negativos después de la cirugía es esencial para predecir el fracaso a largo plazo y, con ello, un posible aumento de la morbimortalidad postoperatoria12. La persistencia de posibles problemas psicológicos (que no constituyen una contraindicación quirúrgica) después de la cirugía puede contrarrestar la pérdida de peso inicial y poner en peligro el éxito del procedimiento. En este sentido, la evaluación psicológica juega un papel esencial, no solo para rechazar o aprobar la candidatura del paciente para la cirugía, sino también para identificar esos posibles factores emocionales, cognitivos, conductuales y sociales que pueden influir en el éxito o el fracaso de la evolución tras la intervención13,14.
Algunos estudios atribuyen la recuperación del peso a factores fisiológicos15,16, mientras que otros afirman que las estrategias de afrontamiento inadecuadas, los rasgos de personalidad o la incapacidad psicológica del paciente para adaptarse a los nuevos hábitos de vida (patrones dietéticos, actividad física y laboral), o la falta de seguimiento postoperatorio son, por lo general, el origen del fracaso en el mantenimiento de la pérdida de peso tras la cirugía17–19. Las investigaciones recientes20 siguen siendo inconsistentes, pero los hallazgos indican que la función cognitiva prequirúrgica, la personalidad, la salud mental y las variables psicológicas relacionadas con el trastorno por atracón pueden predecir la pérdida de peso posquirúrgica, en la medida en que estos factores influyen en el comportamiento alimentario postoperatorio.
El presente estudio tiene por objetivo principal detectar rasgos o características psicológicas asociados a los malos resultados en la pérdida de peso a los 24 meses de la cirugía.
MétodosLa población de estudio incluyó a todos los pacientes con obesidad mórbida intervenidos por la Unidad de Cirugía Bariátrica que cumplieron los criterios de inclusión desde enero de 2012 hasta diciembre de 2014. La población de estudio coincidió con la población muestral al realizarse un muestreo consecutivo no aleatorizado hasta saturación en el periodo estimado. Se incluyó a 64 pacientes, con una precisión del 9,8% en la estimación de una proporción mediante un intervalo de confianza asintótico normal al 95% bilateral, y asumiendo que la proporción de fracaso al tratamiento es del 20%9. Los criterios de inclusión fueron: a) haber aceptado de forma voluntaria participar, con la firma del consentimiento informado, b) cumplir los criterios locales para cirugía bariátrica recomendados por la Sociedad Española de Cirugía de la Obesidad (SECO)21, c) haber recibido la evaluación de «apto» por la Unidad de Salud Mental y d) haber asistido, después de la intervención, a las revisiones pautadas en las consultas externas del Servicio de Cirugía durante 2años.
La decisión de realizar una u otra técnica quirúrgica dependió fundamentalmente del índice de masa corporal (IMC) del paciente (por encima de 50kg/m2 realizamos grastrectomía vertical laparoscópica [GVL]), de la existencia o no de enfermedad por reflujo (ante la existencia de reflujo realizamos bypass gástrico [BG]) y de las comorbilidades asociadas (la presencia de una diabetes mellitus mal controlada nos orienta hacia la realización de BG).
El diseño del estudio fue de cohorte inicial única de todos los pacientes incluidos durante el periodo de estudio. La valoración a 24 meses de la cirugía permitió la creación de 2subcohortes en función del tipo de respuesta: los que evolucionaron favorablemente y mantuvieron la pérdida del peso conseguida (subcohorte respondedora) y los que no lo hicieron, con fracaso del tratamiento (subcohorte no respondedora). El criterio de corte adoptado para esta clasificación fue el porcentaje de sobrepeso perdido (PSP)22,23. Su valor es medido de forma estandarizada mediante la fórmula siguiente: (peso inicial-peso actual)/(peso inicial-peso ideal; equivalente a un IMC=25kg/m2)×100. Los pacientes que tuvieron éxito fueron los que obtuvieron un resultado en esta medida de «excelente» (PSP ≥ 65%) o «bueno» (PSP = 50-64%). Los pacientes que fracasaron obtuvieron un resultado inferior al 50% en la misma medición.
Respecto al protocolo, los datos clínicos orgánicos se obtuvieron en el preoperatorio y a los 2 años de la cirugía, mientras que las variables psicológicas solo se midieron a los 24 meses, tras cumplimentar las siguientes escalas autoadministradas: Escala de autoestima de Rosenberg24; Cuestionario MOS de apoyo social25; Inventario de estrategias de afrontamiento de Tobin et al. (adaptación española de Cano García et al.)26; Inventario Multifásico de Personalidad de Minnesota-2 Reestructruado (MMPI-2-RF) de Ben-Porath y Teleguen27.
El estudio fue aprobado por el Comité de Ética de la Investigación de Centro Almería (Estudio 69_2013), adscrito al Complejo Hospitalario Torrecárdenas (Almería) del Servicio Andaluz de Salud de la Junta de Andalucía (España).
Las variables clínicas estudiadas fueron sexo, edad, talla, cintura, índice cintura-cadera, peso, IMC, PSP y tipo de intervención quirúrgica.
La valoración de los resultados de las variables psicológicas se realizó en función de las puntuaciones centiles (Pc) obtenidas en los test utilizados. Las variables estudiadas fueron: autoestima, clasificada en elevada (Pc ≥ 75), media (Pc entre 74 y 55) y baja (Pc < 55); apoyo social (una Pc>80 indica un alto nivel de apoyo social percibido, una Pc entre 80 y 57 indica un nivel medio y una Pc < 57 bajo); estrategias de afrontamiento (una Pc>50 en las variables resolución de problemas, reestructuración cognitiva, apoyo social y expresión emocional indican un tipo de afrontamiento de los problemas adecuado, mientras que una Pc ≥ 50 en las variables evitación de problemas, pensamiento desiderativo, retirada social y autocrítica reflejan un afrontamiento inadecuado) y personalidad (Pc ≥ 65) se consideran valores psicopatológicos.
Describimos a continuación las técnicas quirúrgicas empleadas.
GVL: la intervención comienza con la introducción del trocar óptico supraumbilical y la colocación de 4 trocares accesorios. Se realiza la disección de la curvatura mayor gástrica con termosellado, empezando a unos 4cm del píloro hasta el ángulo de Hiss. Se lleva a cabo la sección mediante endograpadora sobre sonda de Faucher de 34 F, con posterior refuerzo mediante sutura invaginante con monofilamento 2-0 reabsorbible. Se realiza test de estanqueidad con azul de metileno y se extrae la pieza quirúrgica, dejando un drenaje aspirativo.
BG: se realiza la técnica simplificada, que se lleva a cabo en su totalidad en el compartimento supramesocólico. Se realiza la sección gástrica sobre sonda de Faucher de 34 F. Se sube el asa alimentaria (60cm del Treitz) y se realiza anastomosis gastroentérica con endograpadora lineal. A 140cm de dicha anastomosis se procede a la anastomosis enteroentérica. Se comprueba la estanqueidad con azul de metileno (todas las anastomosis) y posteriormente se secciona el pie de asa. Se deja drenaje aspirativo en todos los pacientes. Todos los cierres (tanto de ojales como de mesos) se hacen con sutura barbada 2-0.
Análisis estadísticoPara el análisis se utilizó el paquete estadístico IBM SPSS Statistics 23.0 para Windows. Las variables cuantitativas se expresan como medias acompañadas de su desviación típica y las variables cualitativas como porcentajes, con su intervalo de confianza del 95%, estimado por el método normal. Las comparaciones de las variables cuantitativas se hicieron mediante la prueba t de Student, previa valoración de la homogeneidad de varianzas mediante el test de Levene, o el test de U de Mann-Whitney según haya correspondido, controlando los posibles efectos de confusión o colinealidad. Para la comparación de las variables cualitativas se utilizó la prueba chi-cuadrado de Pearson. Así mismo, junto a ella, se aplicó la odds ratio con intervalos de confianza al 95% para el cálculo de la significación, con un valor p de 0,05.
ResultadosSe incluyó a un total de 64 pacientes. Durante los 24 meses de seguimiento no hubo pérdida de pacientes, en parte debido a un seguimiento intensivo de todos ellos en este proceso después de la cirugía. La edad media de la muestra fue de 41,6±8 años. Se realizó la técnica quirúrgica BG en 21 (32,8%) pacientes y en 43 (67,2%) la GVL. Durante los 24 meses de seguimiento, 22 (34,3%) pacientes fracasaron (16 mujeres y 6 hombres) y 42 (65,6%) tuvieron éxito (28 mujeres y 14 hombres). La edad media de éxitos y fracasos fue de 41,6±8 y 41,6±8 años respectivamente. No hubo diferencias estadísticamente significativas entre los 2grupos respecto a la edad y el sexo.
El 95% de los pacientes intervenidos mediante BG (n=20) tuvieron éxito tras un seguimiento de 24 meses. Con relación a la GVL, el 49% (n=21) de los pacientes fracasaron, mientras que el 51% (n=22) restante tuvieron éxito.
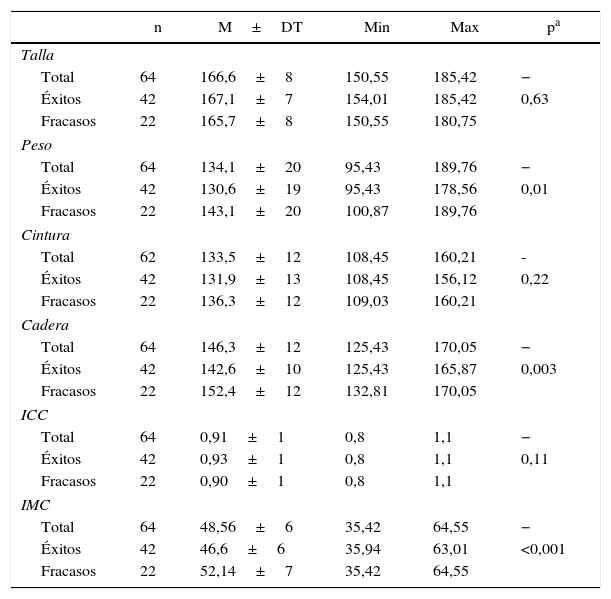
Los valores prequirúrgicos orgánicos presentaron diferencias significativas entre los 2grupos en las variables peso, cadera e IMC, pero no en el resto (talla, cintura ni índice cintura-cadera) (tabla 1). Tras 24 meses de seguimiento, los pacientes que evolucionaron favorablemente obtuvieron un valor medio del PSP de 68,3 frente a un 42,7 de los que fracasaron.
Descriptivo y bivariante de las variables orgánicas prequirúrgicas
| n | M±DT | Min | Max | pa | |
|---|---|---|---|---|---|
| Talla | |||||
| Total | 64 | 166,6±8 | 150,55 | 185,42 | − |
| Éxitos | 42 | 167,1±7 | 154,01 | 185,42 | 0,63 |
| Fracasos | 22 | 165,7±8 | 150,55 | 180,75 | |
| Peso | |||||
| Total | 64 | 134,1±20 | 95,43 | 189,76 | − |
| Éxitos | 42 | 130,6±19 | 95,43 | 178,56 | 0,01 |
| Fracasos | 22 | 143,1±20 | 100,87 | 189,76 | |
| Cintura | |||||
| Total | 62 | 133,5±12 | 108,45 | 160,21 | - |
| Éxitos | 42 | 131,9±13 | 108,45 | 156,12 | 0,22 |
| Fracasos | 22 | 136,3±12 | 109,03 | 160,21 | |
| Cadera | |||||
| Total | 64 | 146,3±12 | 125,43 | 170,05 | − |
| Éxitos | 42 | 142,6±10 | 125,43 | 165,87 | 0,003 |
| Fracasos | 22 | 152,4±12 | 132,81 | 170,05 | |
| ICC | |||||
| Total | 64 | 0,91±1 | 0,8 | 1,1 | − |
| Éxitos | 42 | 0,93±1 | 0,8 | 1,1 | 0,11 |
| Fracasos | 22 | 0,90±1 | 0,8 | 1,1 | |
| IMC | |||||
| Total | 64 | 48,56±6 | 35,42 | 64,55 | − |
| Éxitos | 42 | 46,6±6 | 35,94 | 63,01 | <0,001 |
| Fracasos | 22 | 52,14±7 | 35,42 | 64,55 | |
DT: desviación típica; ICC: índice cintura-cadera; IMC: índice de masa corporal; M: media; Max: máximo; Min: mínimo.
La comparación de las puntuaciones medias de los 2grupos para todas las variables psicológicas analizadas no reveló diferencias estadísticamente significativas en ninguna de ellas. La Pc media de la variable autoestima en el total de la muestra fue 87,1±10 (rango 99-50). El 59% (n=38) la obtuvieron alta y el 41% (n=26), media. Otros 28 pacientes con autoestima alta (67% del grupo) y 14 con autoestima media (33%) tuvieron éxito, lo que resulta en una Pc media total del grupo de 88,1±11 (rango 99-50). Los que fracasaron puntuaron alto (el 45%; n=10) y medio (el 56%; n=12) en autoestima, con una Pc media de 87,3±10 (rango 99-70). La Pc media de la muestra total de la variable apoyo social fue 90,6±9, (rango 99-60), en la que 47 pacientes puntuaron alto (73%) y 17 puntuaron medio (27%). Entre los que evolucionaron favorablemente, 32 pacientes (76%) obtuvieron un apoyo social alto y 10 pacientes (24%) medio, 15 pacientes (68%) con apoyo social alto fracasaron y 7 (32%) lo hicieron con un apoyo social medio. La Pc media de los éxitos fue de 90,9±9, (rango 99-65) frente a 90,2±9 (rango 99-60) de los que fracasaron.
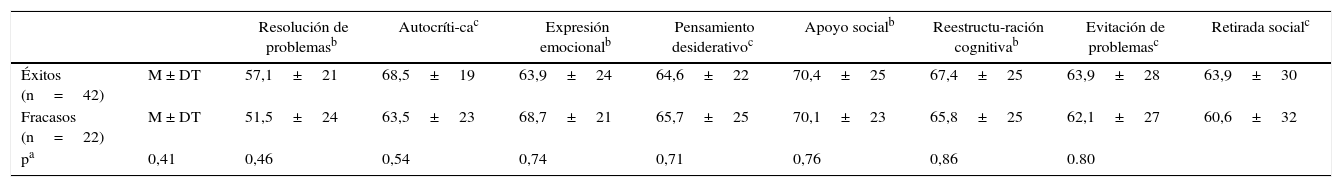
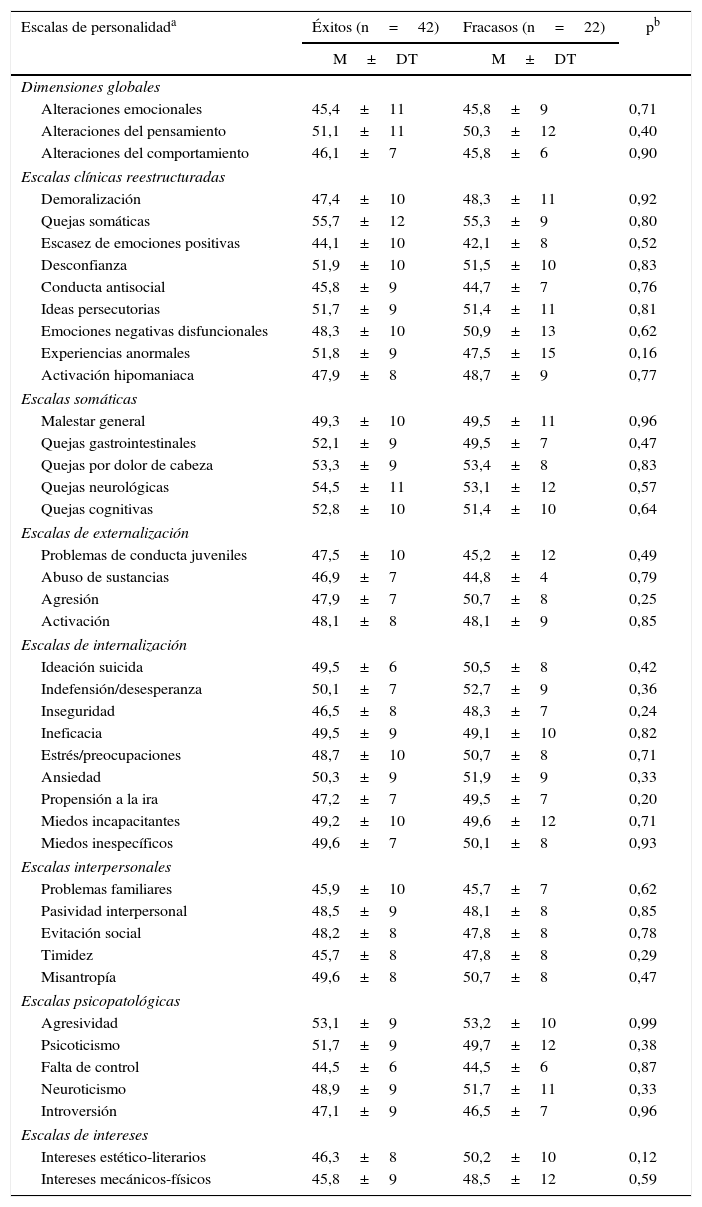
Los 2grupos presentaron diferencias en las estrategias utilizadas para el afrontamiento del problema de la obesidad. Los datos de la escala Inventario de estrategias de afrontamiento indicaron que los pacientes que obtuvieron éxito presentaron una mayor resolución de problemas, autocrítica, apoyo social, reestructuración cognitiva, evitación de problemas y retirada social. Mientras que los que fracasaron tuvieron más expresión emocional y mayor pensamiento desiderativo que los que tuvieron éxito (tabla 2). No se encontró ningún valor medio de personalidad psicopatológica en las 5 escalas clínicas del MMPI-2-RF. Se examinó el resto de las escalas de personalidad con detalle, a pesar de aportar valores diferentes, y fueron mínimas las diferencias existentes entre los 2grupos, tanto en las de segundo orden (alteraciones del comportamiento, pensamiento y emocionales) como en las de problemas específicos y escalas de intereses (tabla 3).
Descriptivo bivariante de la variable estrategias de afrontamiento de los problemas tras 24 meses de evolución posquirúrgica
| Resolución de problemasb | Autocríti-cac | Expresión emocionalb | Pensamiento desiderativoc | Apoyo socialb | Reestructu-ración cognitivab | Evitación de problemasc | Retirada socialc | ||
|---|---|---|---|---|---|---|---|---|---|
| Éxitos (n=42) | M ± DT | 57,1±21 | 68,5±19 | 63,9±24 | 64,6±22 | 70,4±25 | 67,4±25 | 63,9±28 | 63,9±30 |
| Fracasos (n=22) | M ± DT | 51,5±24 | 63,5±23 | 68,7±21 | 65,7±25 | 70,1±23 | 65,8±25 | 62,1±27 | 60,6±32 |
| pa | 0,41 | 0,46 | 0,54 | 0,74 | 0,71 | 0,76 | 0,86 | 0.80 |
DT: desviación típica; M: media.
Análisis descriptivo bivariante de la variable personalidad tras 24 meses de evolución posquirúrgica
| Escalas de personalidada | Éxitos (n=42) | Fracasos (n=22) | pb |
|---|---|---|---|
| M±DT | M±DT | ||
| Dimensiones globales | |||
| Alteraciones emocionales | 45,4±11 | 45,8±9 | 0,71 |
| Alteraciones del pensamiento | 51,1±11 | 50,3±12 | 0,40 |
| Alteraciones del comportamiento | 46,1±7 | 45,8±6 | 0,90 |
| Escalas clínicas reestructuradas | |||
| Demoralización | 47,4±10 | 48,3±11 | 0,92 |
| Quejas somáticas | 55,7±12 | 55,3±9 | 0,80 |
| Escasez de emociones positivas | 44,1±10 | 42,1±8 | 0,52 |
| Desconfianza | 51,9±10 | 51,5±10 | 0,83 |
| Conducta antisocial | 45,8±9 | 44,7±7 | 0,76 |
| Ideas persecutorias | 51,7±9 | 51,4±11 | 0,81 |
| Emociones negativas disfuncionales | 48,3±10 | 50,9±13 | 0,62 |
| Experiencias anormales | 51,8±9 | 47,5±15 | 0,16 |
| Activación hipomaniaca | 47,9±8 | 48,7±9 | 0,77 |
| Escalas somáticas | |||
| Malestar general | 49,3±10 | 49,5±11 | 0,96 |
| Quejas gastrointestinales | 52,1±9 | 49,5±7 | 0,47 |
| Quejas por dolor de cabeza | 53,3±9 | 53,4±8 | 0,83 |
| Quejas neurológicas | 54,5±11 | 53,1±12 | 0,57 |
| Quejas cognitivas | 52,8±10 | 51,4±10 | 0,64 |
| Escalas de externalización | |||
| Problemas de conducta juveniles | 47,5±10 | 45,2±12 | 0,49 |
| Abuso de sustancias | 46,9±7 | 44,8±4 | 0,79 |
| Agresión | 47,9±7 | 50,7±8 | 0,25 |
| Activación | 48,1±8 | 48,1±9 | 0,85 |
| Escalas de internalización | |||
| Ideación suicida | 49,5±6 | 50,5±8 | 0,42 |
| Indefensión/desesperanza | 50,1±7 | 52,7±9 | 0,36 |
| Inseguridad | 46,5±8 | 48,3±7 | 0,24 |
| Ineficacia | 49,5±9 | 49,1±10 | 0,82 |
| Estrés/preocupaciones | 48,7±10 | 50,7±8 | 0,71 |
| Ansiedad | 50,3±9 | 51,9±9 | 0,33 |
| Propensión a la ira | 47,2±7 | 49,5±7 | 0,20 |
| Miedos incapacitantes | 49,2±10 | 49,6±12 | 0,71 |
| Miedos inespecíficos | 49,6±7 | 50,1±8 | 0,93 |
| Escalas interpersonales | |||
| Problemas familiares | 45,9±10 | 45,7±7 | 0,62 |
| Pasividad interpersonal | 48,5±9 | 48,1±8 | 0,85 |
| Evitación social | 48,2±8 | 47,8±8 | 0,78 |
| Timidez | 45,7±8 | 47,8±8 | 0,29 |
| Misantropía | 49,6±8 | 50,7±8 | 0,47 |
| Escalas psicopatológicas | |||
| Agresividad | 53,1±9 | 53,2±10 | 0,99 |
| Psicoticismo | 51,7±9 | 49,7±12 | 0,38 |
| Falta de control | 44,5±6 | 44,5±6 | 0,87 |
| Neuroticismo | 48,9±9 | 51,7±11 | 0,33 |
| Introversión | 47,1±9 | 46,5±7 | 0,96 |
| Escalas de intereses | |||
| Intereses estético-literarios | 46,3±8 | 50,2±10 | 0,12 |
| Intereses mecánicos-físicos | 45,8±9 | 48,5±12 | 0,59 |
DT: desviación típica; M: media.
Los resultados del estudio coinciden en gran parte con la literatura actual, en donde la información es escasa y contradictoria en muchos de los casos, ya que la mayoría de las investigaciones señalan variables aisladas que no posibilitan predictores claros y determinantes19,20,28,29.
Los niveles medios obtenidos en autoestima y apoyo social en los 2grupos de respuesta son elevados y bastante similares. Sin embargo, la prevalencia de pacientes con valores altos entre los que tuvieron éxito fue mayor que entre los que fracasaron en ambas variables (91 vs. 82% en autoestima y 76 vs. 68% en apoyo social), lo que parece indicar que a mayores valores mayor es la probabilidad de éxito. Un estudio30 reciente sobre la autoestima evaluó la pérdida del peso tras uno y 2años después de la cirugía, y llegó a la conclusión de que la autoestima mejora significativamente durante el segundo año. Sin embargo, otra investigación31 señala que esta no se ve afectada por la cirugía, o que se mantiene estable durante el periodo postoperatorio, por lo que no está relacionada con la pérdida de peso. El estudio del funcionamiento social después de la cirugía bariátrica cobra valor porque su ausencia se considera un factor de riesgo. Algunos autores32,33 han observado que tener amigos o apoyo familiar para el tratamiento de la pérdida de peso mejora los resultados a corto y largo plazo.
El uso de estrategias de afrontamiento adecuadas de los problemas fue mayor en los pacientes que evolucionaron favorablemente que en los pacientes que fracasaron (52 vs. 42%), tanto en el manejo adecuado centrado en el «problema» (resolución de problemas y reestructuración cognitiva con 50 vs. 40%), como en el manejo adecuado centrado en la «emoción» (apoyo social y expresión emocional con 71 vs. 63%). Ante el hecho de encontrarse con la decisión de recibir tratamiento quirúrgico y afrontar su enfermedad con la intención de mantener la reducción del peso, ¿se plantean los pacientes de otra forma distinta su afrontamiento? o ¿tras la cirugía siguen usando las mismas estrategias utilizadas con anterioridad, resistentes a la obesidad mórbida? A pesar de que los resultados obtenidos no aportan datos estadísticamente significativos, observamos que el enfocar la nueva situación de forma distinta a como lo hacían en una etapa prequirúrgica ha podido influir, e incluso modificar, su proceso posquirúrgico y favorecer su evolución34. Algunos autores31 indican que el apoyo instrumental y la estrategia focalizada en la emoción son predictores positivos a los 6meses de la evolución, aunque de forma moderada.
Estudios recientes35 señalan que los rasgos de personalidad juegan un papel importante tanto en el desarrollo como en la evolución de la obesidad, en los que la autoconciencia (reguladora interna del apetito) y las conductas de autocontrol actúan como factores de protección. Como factores de riesgo incluyen la neurosis, la impulsividad y la sensibilidad al refuerzo positivo. Sin embargo, el estudio de la influencia de la personalidad (patológica o no) sobre la obesidad mórbida y, en concreto, sobre su relación en la evolución tras la cirugía bariátrica es escasa y ambivalente en la actualidad. La mayoría de las investigaciones proponen predictores poco consistentes e incluso contradictorios en el mantenimiento del peso tanto a corto como a largo plazo36–38. En nuestro estudio, a pesar de no obtener medias que indican psicopatología en ninguno de los grupos, sí se observan rasgos de personalidad más pronunciados en un grupo que en otro. El grupo de pacientes que fracasan, en comparación con los que tienen éxito, puntúa más alto en agresividad, propensión a la ira, desesperanza, inseguridad y neurosis, que pueden ser factores de riesgo potenciales para el fracaso. Un estudio reciente39 contrasta con este último resultado, ya que concluye que el factor neuroticismo se relaciona con más del 5% del éxito del tratamiento. Otro estudio40 importante afirma que los niveles de neuroticismo son más elevados en los pacientes obesos tratados con cirugía, que en los pacientes obesos que no lo fueron y que en los sujetos no obesos, pero no explica si favorece el éxito o el fracaso tras la intervención quirúrgica.
El estudio de cohorte ha garantizado la inclusión de todos los individuos operados y en seguimiento en la consulta de cirugía, al ofrecerles la posibilidad de participar. Sin embargo, el número limitado de intervenciones anuales y el hecho de que el seguimiento en consulta posterior a la cirugía solo se extiende en un periodo corto de tiempo (máximo 24 meses), que algunos pacientes no cumplen, hacen que la posibilidad de perder individuos tras la cirugía aumenta con el paso del tiempo. Esto exige, con el fin de minimizar esta opción, incluir a pacientes operados en un periodo no superior a 3 años. El resultado de ello es una muestra pequeña que, junto al corto periodo de estudio, ha podido limitar tanto el análisis como la obtención de resultados estadísticamente significativos.
Valorando los resultados en función de la técnica quirúrgica empleada, se ha considerado el análisis de cada una por separado, pero el tamaño muestral resultante (n=21 con BG y n=43 con GVL) no permite obtener resultados estadísticamente sólidos, por lo que el reducido tamaño muestral ha limitado la obtención de conclusiones.
Hay que considerar que todos los pacientes estudiados, para poder recibir el tratamiento quirúrgico, fueron considerados «aptos» psicológicamente, por lo que partieron de una «estabilidad» mental antes de ser operados. Para la realización del estudio, se seleccionaron las mismas variables descritas en su evaluación prequirúrgica, ya que ha permitido valorar tanto la evolución psicológica de los pacientes tras la cirugía como la influencia de estas variables en el resultado tras 24 meses de seguimiento. Los resultados globales indicaron que todos los pacientes han obtenido unos valores medios «no inferiores» a los de antes de la intervención en todas las variables, y que se ha mantenido la estabilidad psicológica prequirúrgica, con tan solo diferencias en los rasgos psicológicos entre los 2grupos de respuesta. Los informes psicológicos prequirúrgicos, a pesar de no aportar medidas concretas, señalaron la presencia de unos valores medio-altos de autoestima y de apoyo social, unas adecuadas estrategias de afrontamiento de los problemas y una ausencia de cualquier tipo de trastorno psiquiátrico (incluido el de personalidad). Sin embargo, estas evaluaciones no han podido ser utilizadas como medidas previas, ya que fueron realizadas en momentos muy diferentes (la mayoría de los pacientes estuvieron entre 2 y 5 años en una lista de espera antes de ser intervenidos) y por distintos profesionales de la salud mental, evitando con ello un sesgo de información. Esto ha generado una limitación importante, ya que no se ha podido contar con la medición prequirúrgica, lo que ha impedido realizar un análisis inferencial a los 24 meses de la operación. Sin embargo, este aspecto no ha impedido valorar la evolución psicológica de los pacientes en función de estas variables —junto a su influencia en el resultado—, ya que los constructos psicológicos estudiados representan dimensiones continuas que comparten unas características similares: la consistencia y la escasa variación para el cambio a corto y medio plazo. Constituyen «rasgos psicológicos» que permiten describir tendencias del comportamiento relativamente consistentes y estables en el tiempo41, lo que presupone unos mínimos cambios en las características psicológicas de los pacientes tras la cirugía. Entonces, si consideramos que las diferencias encontradas en ambos grupos existían ya antes de la cirugía, podríamos valorar las características psicológicas de los que fracasan como posibles «factores de riesgo» predictores de la mala evolución posquirúrgica. Reconocer este hecho permitiría identificar estos rasgos de forma previa con el fin de aplicar a estos pacientes un tratamiento psicológico específico y programado tras la cirugía que pudiera evitar su mala respuesta.
Podemos concluir que las variables psicológicas estudiadas no explican tanto el éxito como el fracaso del tratamiento. A pesar de no constituir predictores claros y consistentes, las diferencias obtenidas en las formas que tienen los pacientes de hacer frente a los problemas, como la variación de sus rasgos de personalidad, indican la presencia de características psicológicas diferentes entre los pacientes en función del tipo de evolución obtenida. Una alta autoestima y un adecuado apoyo social no garantizan el éxito del tratamiento. Con el fin de obtener conclusiones más sólidas, se estima conveniente la realización de estudios futuros diseñados con un mayor número de pacientes junto a una evaluación y seguimiento prospectivo a más largo plazo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.