Introducción
Dentro de la patología del compartimiento posterior pelviano, el rectocele y el enterocele conforman una patología frecuentemente asociada1, por lo que su reparación quirúrgica ha sido históricamente similar durante muchas décadas, mediante la reparación del tabique rectovaginal2,3 y la resección o suspensión del saco en el caso del enterocele4,5. Las recidivas de dichas reparaciones pélvicas en amplias series realizadas alcanzan cifras de hasta un 29%, y en ocasiones sin poder dar respuesta quirúrgica a pacientes con recidivas y edad avanzada. La alteración del colágeno en estas pacientes, así como la importancia de su integridad para el soporte de los órganos pélvicos, cuando la musculatura pélvica comienza a fallar, se ha reflejado en los trabajos de Norton et al6 y posteriormente de Berglass y Rubin7.
La tendencia actual a los defectos parietales es el empleo de materiales sintéticos de última generación, irreabsorbibles o mixtos y generalmente porosos, debido a su mejor tolerancia e integración en los tejidos humanos, y también se evita la infección y la posible retirada de las mallas8. La experiencia con las reparaciones protésicas en el suelo de la pelvis viene desarrollándose más recientemente y por ello aún no existen series importantes o contrastables, con buenos o excelentes resultados que nos puedan crear estándares de tratamiento para dichas patologías, frente a los tratamientos habituales sin mallas protésicas9. Otro de los objetivos que se valoran en las diferentes series publicadas consiste, evidentemente, en la posible remisión de los síntomas que esta patología produce, bien desde el punto de vista proctológico, como urológico o ginecológico.
El objetivo de este estudio es analizar, después de los resultados preliminares publicados anteriormente en esta misma revista10,11, una amplia serie de pacientes con perineoplastia por la vía transvaginal del tabique rectovaginal, con malla de polipropileno suturada, en el tratamiento del rectocele y enterocele. Se estudian las posibles complicaciones y recidivas de la técnica, así como los resultados funcionales y anatómicos en relación con los previos a la cirugía. Se analizan los resultados anatómicos y funcionales comparativamente con otras técnicas en las que se emplean mallas en la corrección de dichas patologías, así como las complicaciones y recidivas. Finalmente, se valora la patología perineal asociada y su frecuencia en nuestra serie.
Pacientes y método
En el período comprendido entre febrero de 1997 y mayo de 2005, se estudió a 77 mujeres, de las cuales 30 presentaban un rectocele, 33 un enterocele y 14 un rectocele asociado a un enterocele. Se estudió a las pacientes mediante colposcopia en consulta y tacto rectal combinado. Todos los grados de rectocele o enterocele o al menos 1 de ellos se trataban de grados II o III; es decir, prolapsos que se exteriorizan a genitales externos de forma espontánea o con el esfuerzo. También se valoró la presencia o no de suelo pelviano descendido u otros prolapsos o incontinencias. Se excluyó de la serie a las pacientes con histerocele quirúrgico asociado. Posteriormente, se les realizó una defecografía para confirmación del diagnóstico clínico. Se hicieron estudios ecográficos esfintéricos en las pacientes que comentaban incontinencia fecal asociada. Se encuestó a las pacientes en cuanto a los hábitos o síntomas clínicos que presentaban antes de la cirugía, como digitación o soporte perineal-vaginal, disquesia, evacuación rectal incompleta, continencia fecal, etc. (tabla 1). Posteriormente a la cirugía (60 días), se les realizó la misma encuesta.
Entre los antecedentes obstétricos o ginecológicos de las pacientes, se valoraron parámetros como paridad, cirugía ginecológica o proctológica previa, etc., y posteriormente se analizó su frecuencia en dichas pacientes (tabla 2).
Proctografía de evacuación
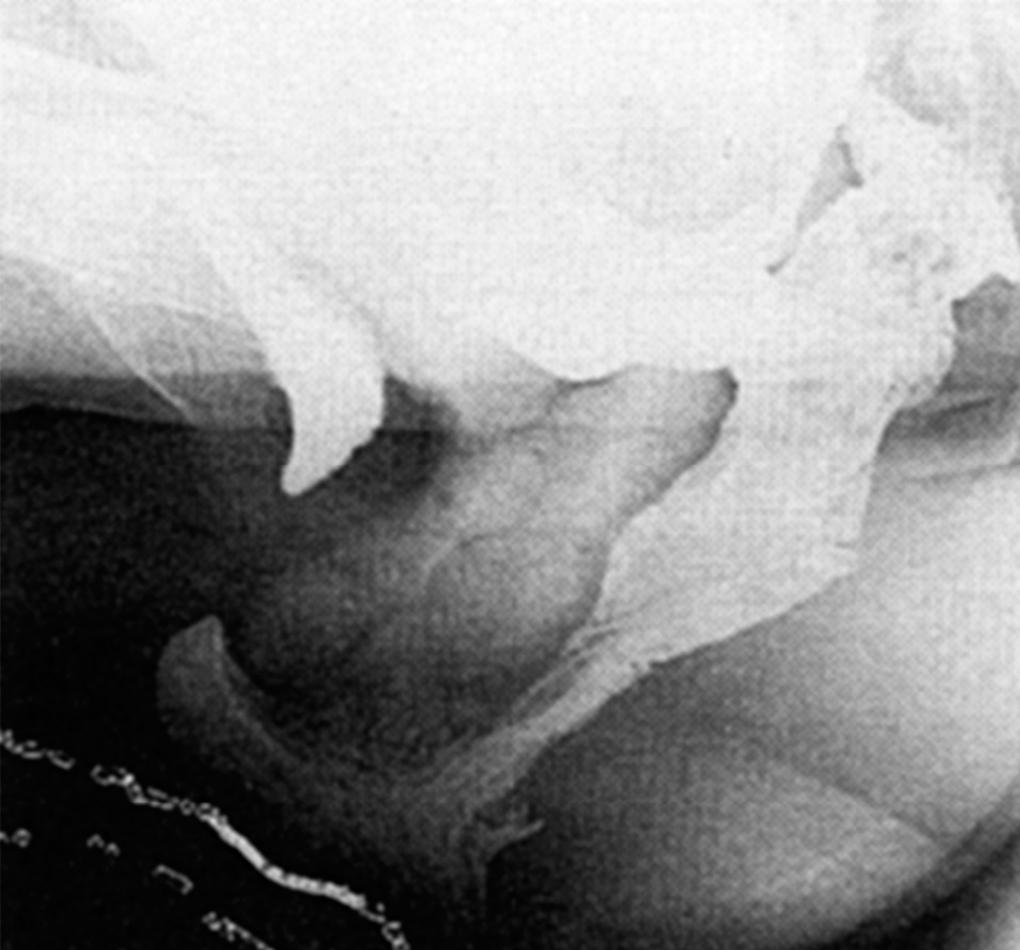
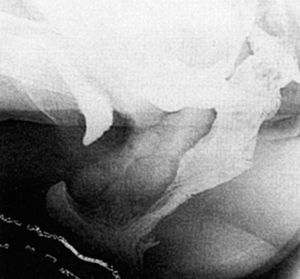
Se diagnosticaron rectoceles y enteroceles aislados o bien la asociación de ambos, así como el grado o tamaño de éstos según la International Continence Society12 (fig. 1). De igual forma se valoró la posibilidad de prolapso oculto de recto o intususcepción rectal y contractura paradójica del músculo puborrectal.
Fig. 1. Defecografía con contraste intestinal. Rectocele y enterocele con asas intestinales.
Intervención quirúrgica
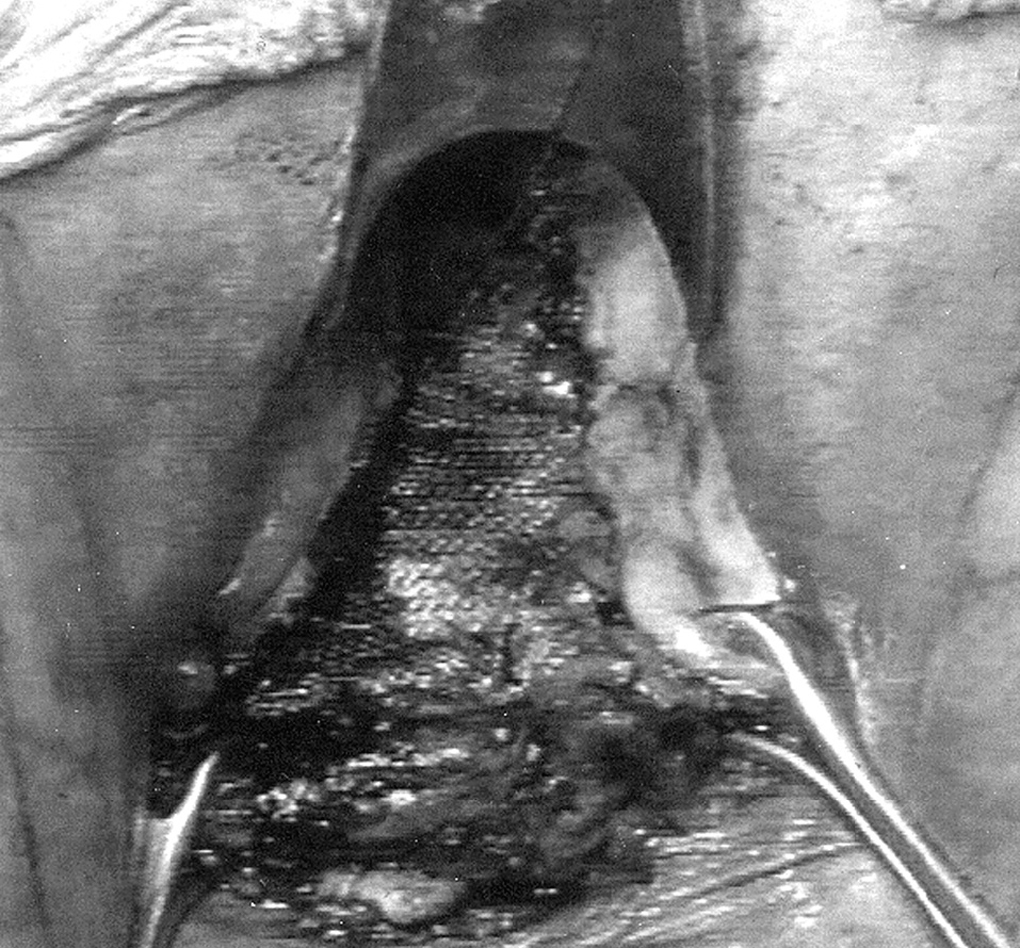
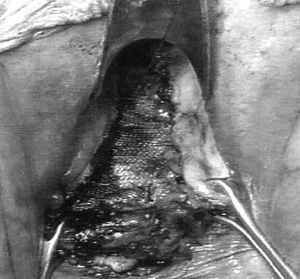
Las pacientes ingresaron la tarde anterior para la preparación mecánica del colon. Se instauró pauta de profilaxis antitrombótica y dosis única de antibióticos previa a la cirugía. Se realizó anestesia locorregional y sedación en todos los casos. En posición de Lloyd-Davis se realizó una colpotomía longitudinal posterior y disección de todo el espacio rectovaginal, desde esfínteres anales hasta fondo de saco vaginal posterior; lateralmente se disecó hasta los haces laterales del músculo puborectalis. En el caso del enterocele hay que añadir una disección de todo el saco peritoneal y resección de éste. Posteriormente, y después de hacer una hemostasia adecuada para evitar hematomas con la colocación de una malla, se colocó una malla de Marlex (polipropileno, CR Bard Inc., Billerica, MA) en todo el espacio rectovaginal suturada con puntos de polipropileno para evitar su migración después de la intervención con los movimientos defecatorios de la paciente y hasta que su integración en los tejidos fuera absoluta (fig. 2). Se realizaron 7 levatorplastias anteriores durante el comienzo de la técnica, y no se realizaron posteriormente en la serie de pacientes debido a la gran diastasis de haces del músculo puborectalis y la imposibilidad de su aproximación. En 4 pacientes con incontinencia fecal de origen obstétrico se realizó esfinteroplastia sincrónica con la colocación de la malla.
Fig. 2. Malla de polipropileno suturada al tabique rectovaginal.
Finalmente, se realizó una colpectomía posterior de la redundancia vaginal y cierre vaginal. Se mantuvo a las pacientes con laxante postoperatorio durante 30 días para evitar sobreesfuerzos defecatorios y posible desanclaje y migración de la malla. Posteriormente, se les hizo seguimiento en consulta.
Resultados
La edad media registrada de las pacientes intervenidas es de 62 años (rango, 45-90). El porcentaje de pacientes intervenidas previamente de rectocele y enterocele o ambos, fue de un 12%. La multiparidad unida a la histerectomía fueron los antecedentes más importantes en nuestra serie, que alcanzó cifras en conjunto de un 60%, y tan sólo un 29% de las pacientes no tenían antecedentes quirúrgicos o cirugías pélvicas previas (tabla 2).
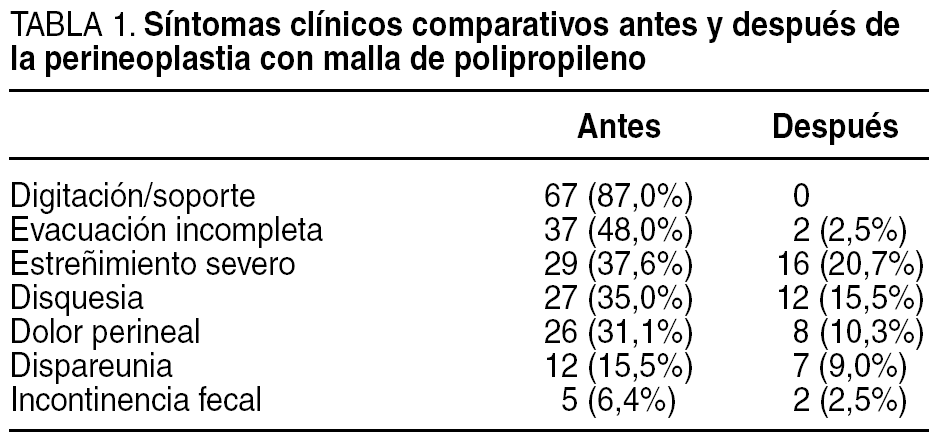
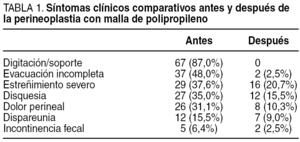
Entre los hábitos o síntomas más frecuentes que presentaban, la digitación, soporte perineal o vaginal, estaba presente en un 87%, seguido de la sensación de evacuación incompleta y el estreñimiento severo, y en menor proporción el dolor perineal y la dispareunia (tabla 1).
La exploración clínica de las pacientes y la colposcopia en consulta tuvo una sensibilidad diagnóstica del 82% en el enterocele y un 98% en el rectocele, frente a la defecografía, que fue de un 100% en ambos casos. Dicha diferencia ocurrió en un 97% de los casos en enteroceles de menor tamaño (grado II) asociados a rectocele, y no en los rectoceles o enteroceles aislados. En 4 pacientes, la ecografía endoanal reveló lesiones esfintéricas de esfínter interno y externo, y en 1 caso lesión aislada de esfínter interno. Dentro de la exploración del suelo pélvico, en el 97,4% de las pacientes existía un periné descendido, seguido de cistocele en 53,1% y de incontinencia urinaria de esfuerzo en un 37,6%. En la serie no se registraron prolapsos ocultos o completos de recto.
Dentro de las complicaciones postoperatorias inmediatas se registraron 1 (1,2%) infección local, que remitió con tratamiento antibiótico, y 1 (1,2%) hematoma, que drenó espontáneamente a través de los puntos de la colporrafia. Entre las complicaciones tardías (más de 30-40 días) hubo 3 dehiscencias vaginales < 1,5 cm que requirieron, en 2 casos la resección de la malla no tapizada por la pared vaginal, y en el tercer caso epitelizó sobre la malla el tejido vaginal sin ser necesario, por tanto, su resección (3,7%). Durante el principio de la serie hubo una recidiva de un rectocele por desanclaje de la malla en el espacio rectovaginal, se reintervino a la paciente y se le colocó una nueva malla de forma similar a las descritas (1,2%).
De los resultados funcionales de la técnica, la digitación o soporte perineal-vaginal fue el de mayor resolución, y desapareció en todos los casos. El estreñimiento persistió en un 20,7%, seguido de la disquesia en un 15,5%. La dispareunia mejoró en un porcentaje de las pacientes pasados los 3 o 4 meses de la cirugía (9,0%), y al resto se le preguntó al respecto, y en la encuesta no se pudo valorar los motivos exactos de ésta con respecto a antes de la cirugía. Debido a su estado menopáusico se las remitió a ginecología para valorar tratamiento hormonal sustitutivo o tratamiento local, en función de la edad o sintomatología de las pacientes, con lo que hubo una mejora de los resultados en un 83% de las pacientes. Las pacientes con mejores resultados clínicos de la serie fueron las que presentaban mayores tamaños del rectocele o enterocele. En 1 caso en que no se modificaron los síntomas, se encontró en la defecografía postoperatoria un síndrome de contracción paradójica del músculo puborectalis, que no se apreció en el estudio defecográfico preoperatorio, por lo que fue remitida para tratamiento con biofeedback.
Las dosis postoperatorias de analgesia fueron mínimas en todas las pacientes sin necesidad de analgesia de rescate ni analgesia ambulatoria, salvo en las pacientes con levatorplastia del principio de la serie (7 casos), en las que se mantuvo el dolor durante una media de 3 meses y con mayor dispaurenia que el resto.
El seguimiento de las pacientes ha sido mensualmente los 3 primeros meses, posteriormente semestral hasta el año y anualmente hasta la actualidad. En un 4% no se ha podido realizar seguimiento. La media de seguimiento es de 41 meses (rango, 3-87).
Discusión
La patología del suelo pélvico se presenta frecuentemente de forma múltiple o multicompartimental13-15, de tal forma que cada día es más habitual la reparación sincrónica de varios órganos pélvicos16,17. La edad media de las pacientes en las diferentes series publicadas es similar a la nuestra y está condicionada su mayor aparición por su estado menopáusico18. En cuanto a los antecedentes obstétricos o ginecológicos, la multiparidad y la histerectomía conforman los 2 antecedentes publicados con más frecuencia19,20.
La anamnesis y la exploración clínica nos proporcionan muchos datos sobre la patología pelviana, pero la defecografía es la prueba de mayor sensibilidad a la hora de valorar los prolapsos del suelo de la pelvis21; no obstante, siempre se analizaron dentro del cortejo sintomático de las pacientes, dada su presencia en pacientes voluntarios sanos22,23, o existir otras patologías no subsidiarias de tratamiento quirúrgico que a veces suelen asociarse, como la contracción paradójica del músculo puborectalis24,25. La ecografía endoanal ha de realizarse en las pacientes que además de la clínica de defecación obstruida, evacuación incompleta, etc., comentan, paradójicamente, episodios frecuentes o esporádicos de incontinencia fecal asociada. Si bien en muchos casos dicha "incontinencia" se debe al uso de dosis altas de laxantes, en otros a rebosamientos por fecalomas, y en otras ocasiones pueden existir algunas lesiones esfintéricas previas, las cuales nos pueden pasar desapercibidas. Dicha asociación de lesión esfintérica y patología del suelo pélvico no es infrecuente y puede realizarse una reparación conjunta de ambos. Así se refleja en diversos trabajos como los de Ayabaca et al26. En nuestra serie ha sido de 5 (6,4%) pacientes, en 4 de ellas se ha realizado esfinteroplastia, y la quinta (en la que existía una lesión de esfínter interno), se trató mediante biofeedback.
La reparación del tabique rectovaginal (fascia endopélvica de otros autores) tiene un índice de recidivas de un 18% en series amplias recientemente publicadas y de 1 año de seguimiento27. La colpopexia al ligamento sacroespinoso para el tratamiento del enterocele, según la técnica de Richter o la posterior modificación norteamericana de Randall y Nichols28, con reparación del tabique rectovaginal, también refleja una frecuencia de recidivas de hasta un 12% y complicaciones importantes como lesión ureteral, rectal o vascular29.
En el caso del rectocele, y debido a su reconocimiento como el origen de síntomas clínicos coloproctológicos, se introdujo en 1968 la técnica de reparación transanal por Sullivan et al30, y posteriormente por Khubchandani et al31, mediante la plicatura submucosa, longitudinal y transversal de la pared anterior rectal. En dicha técnica no se tiene en cuenta la reparación del tabique rectovaginal por considerar el origen del rectocele como una protrusión, fallo o adelgazamiento de las fibras musculares de la cara anterior del recto. Desde entonces, ambas técnicas, la transvaginal y la endorrectal, se han utilizado frecuentemente; y según los recientes resultados de Niemen et al32 presentan recidivas que oscilan entre un 7 y un 40%, respectivamente; además, la diferencia en el tamaño del rectocele antes y después de la cirugía de la reparación transanal no tiene significación estadística.
Las técnicas de reparación del tabique rectovaginal y del periné en general, con material protésico, han tenido un auge progresivo en la última década y son muchos los trabajos publicados al respecto. La importancia de un tejido conectivo adecuado para la reparación, con buenos resultados a largo plazo, y la experiencia de su deficiencia en estas mujeres, ha sido reflejada por varios autores33 y confirmada en las pacientes afectas del síndrome de Marfan o de Ehlers-Danlos34. Las mallas de Marlex reconstruyen el tabique rectovaginal y refuerzan el tejido fibroareolar, y estabilizan el cuerpo perineal y previenen el descenso y ensanchamiento de los haces laterales del músculo puborectalis y, por tanto, los prolapsos pélvicos35. En lo que se refiere a la reparación con malla del tabique rectovaginal, se consigue la estabilización del compartimiento medio y posterior, y se evitan los prolapsos vaginales posteriores así como la posible intususcepción y prolapso rectales completos7,14.
En cuanto a la vía de abordaje en la colocación de mallas, actualmente se están utilizando la vía abdominal, transvaginal y transperineal; y en cuanto a la colocación de éstas se encuentran 2 formas, las de los grupos que las fijan al tabique rectovaginal (que son la mayoría) y las que las dejan libres. En la vía abdominal publicada por Sullivan17 en 236 pacientes con malla fijada (110 con enterocele y 92 con rectocele), se informa de un 5% de casos con erosión de la malla en vagina o recto y ninguna recidiva. En nuestra serie, la erosión de malla ha sido de un 3,7% (aunque en ningún caso ha habido que reintervenir a las pacientes), y la recidiva de un 1,25%; dicha diferencia se puede deber a que utilizan mayores cantidades de malla, pues en la serie publicada tratan prolapsos de los 3 compartimentos. Sin embargo, otras series similares, vía abdominal y con malla fijada, reflejan resultados similares a los nuestros20. No obstante, en el abordaje abdominal se reflejan complicaciones propias de la laparotomía de hasta un 8%15 y problemas de fijación de la malla por debajo de los elevadores, dando lugar a recidivas bajas en el caso del rectocele36. La vía transvaginal evita estos problemas de la vía abdominal y permite más fácilmente suturar las mallas al tabique rectovaginal. Shah et al37, en una serie de 29 pacientes y con un seguimiento de 2 años, reflejan un 6,8% de recidivas y ninguna erosión vaginal de la malla, similares son los resultados de Adhoute et al38. Probablemente, el mayor número de recidivas con respecto a nuestra serie se deba a que sólo fijan la malla con 4 puntos de anclaje y puede haber migración de ésta antes de su integración en el tabique rectovaginal. El abordaje transperineal para la colocación de mallas, si bien ha constituido una de las primeras experiencias publicadas39,40, sólo se utiliza para el tratamiento aislado del rectocele y, por tanto, no se puede aplicar para la reparación sincrónica de otros prolapsos asociados, lo que de alguna manera limita sus indicaciones frente a la vía abdominal o transvaginal. En las series publicadas no fijan la malla, y el número de pacientes de las diferentes publicaciones es pequeño o con seguimiento a corto plazo; con perforaciones accidentales del recto, infecciones de la herida y migraciones precoces de la malla41,42. Es importante señalar a este respecto que las mallas no suturadas tienen que soportar los esfuerzos defecatorios de estas pacientes, en las cuales se asocia muy frecuentemente un estreñimiento severo o dificultad de salida, lo que supone la movilidad de la malla en el tabique rectovaginal, que da lugar a la falta de integración de las mallas, recidivas, mayor número de infecciones y extrusiones; así se justifican unos peores resultados.
En relación con los resultados funcionales de las diferentes técnicas con malla suturada, por la vía abdominal o transvaginal, la necesidad de digitación o soporte perineovaginal por defecación obstruida es la de mejor resultado, con cifras de resolución de hasta un 90-100%, similar a nuestra experiencia, seguida del vaciamiento incompleto, disquesia y dolor perineal13. La dispareunia que presentan algunas pacientes con vida sexual activa, mejora en porcentajes que varían con una amplia oscilación desde el 50 al 100%, si bien dicha diferencia se aproxima cuando se trata a estas pacientes con tratamiento hormonal sustitutivo o local, lo cual parece indicar que se trata más de un problema hormonal propio de la menopausia13,33,35.
La incontinencia fecal preoperatoria reflejada en algunas series, como la de Sullivan et al17, en la cual de 78 pacientes con incontinencia, un 85% revirtió a una continencia normal con la corrección protésica del tabique rectovaginal, se debe a las alteraciones defecatorias de estas pacientes y no a verdaderas lesiones esfintéricas14,15. En muestra serie, sólo se etiquetó de incontinencia real a un 6,4% de las pacientes, y requirió cirugía un 5,1% del total de pacientes. El síntoma con menor resolución en función de su incidencia, como en nuestro estudio, que ha sido de un 55%, es el estreñimiento de estas pacientes, aunque en la mayoría de las series, salvo en la de Fox et al20, es menor que antes de la cirugía, con porcentajes de mejoría del 20-36%33,35.
Conclusiones
La patología del suelo de la pelvis es el tributo de nuestra civilización al hecho de la bipedestación así como al envejecimiento progresivo de ésta. Y, sin duda, desempeña un papel muy relevante entre los factores desencadenantes de la multiparidad.
La perineoplastia del tabique rectovaginal en el tratamiento del rectocele, enterocele o ambos, por vía transvaginal, proporciona un buen abordaje para las mallas de polipropileno en cuanto a que se pueden colocar en todo su espesor y suturar a dicho espacio. Los resultados funcionales parecen ser similares a la vía abdominal, pero evidentemente evita los problemas de la laparotomía. En ambas técnicas se fijan las mallas de polipropileno y los resultados anatómicos son mejores frente a las mallas no suturadas. Todas estas conclusiones han de servir para ayudar a crear futuros consensos entre grupos multidisciplinarios dedicados al estudio y reparación de las patologías del suelo pélvico.
Correspondencia: Dr. J. Escribano.
Servicio de Cirugía General y Digestivo.
Hospital Universitario La Princesa.
Diego de León, 62. 28006 Madrid. España.
Correo electrónico: jescribano.g@hotmail.com
Manuscrito recibido el 18-5-2005 y aceptado el 11-10-2005.