Analizar el efecto del aprendizaje en cirugía electiva laparoscópica colorrectal con seguimiento mínimo de 6 meses para contabilizar complicaciones precoces y tardías mediante la comparación de los primeros 40 casos del primer período (P1) (1996 a 2002) con los 100 casos del segundo período (P2) (2003 a 2008). Entre P1 y P2, uno de los cirujanos realizó 2 estancias formativas.
Material y métodosSe realizaron 66 resecciones colorrectales por cáncer y 74 intervenciones por enfermedad benigna. Entre P1 y P2 se incrementaron los casos de enfermedad maligna (p<0,001) (odds ratio=0,16).
ResultadosEntre P1 y P2 se incrementaron los casos de intervenciones complejas (reseccion anterior-amputación, hemicolectomía izquierda, colectomía total, rectopexia) frente a otras (sigmoidectomía, resecciones derechas) (p<0,05), pero se redujo la duración media de las intervenciones en 29min (p<0,01). Las conversiones alcanzaron el 24%, sin cambiar en P2 (p=0,85). La mortalidad operatoria a 3 meses (1,4%) no mostró diferencias (p=0,49). La tasa total de complicaciones (31%) se redujo significativamente en P2 (p=0,001) a costa de las complicaciones médicas (p<0,05), las quirúrgicas más graves (con reintervención) (p<0,05) y la infección de herida (p<0,0001). Las demás complicaciones quirúrgicas no cambiaron (p=0,61).
La estancia media global fue de 7,8 días (3 a 36) (mediana de 6 días), sin diferencias entre P1 y P2 (p=0,165). La conversión alargó significativamente la estancia media (p=0,015) (de 7,2±5 días a 10,1±7 días), pero no incrementó las complicaciones (p=0,31).
ConclusiónEl adiestramiento en laparoscopia colorrectal y las estancias de formación con expertos mejoran los resultados (duración, complicaciones, cirugía más compleja). Con la experiencia, las conversiones no disminuyen y alargan la estancia hospitalaria, pero no se asocian a más complicaciones.
To analyse the effects of training in elective colorectal laparoscopic surgery with a minimum 6 months follow up to assess early and delayed complications, and comparing the first 40 cases in the 1st Period (P-1: 1996–2002) with the 100 cases in the 2nd Period (P-2: 2003–2008). One of the surgeons had two training courses between P-1 and P-2.
Material and methodsA total of 66 colorectal resections due to cancer were performed and 74 operations for benign disease. The cases of malignant diseases increased between P-1 and P-2 (P<0.001). (Odds-Ratio=0.16).
ResultsThere number of complex cases increased between P-1 and P-2 (Anterior resection-amputation, left hemicolectomy, total colectomy, rectopexy) vs. Others (Sigmoidectomy, right resections) (P<0.05), but the mean duration of the operations was reduced by 29minutes P<0.01). There were 24% conversions, with no change in P-2 (P=0.85). Surgical mortality at 3 months (1.4%) showed no differences (P=0.49). The total complications rate (31%) was significantly lower in P-2 (P=0.001), because medical complications (P=0.05), the more serious surgical complications (with reintervention) (P=0.05) and wound infections (P=0.0001) were lower. There was no change in the other surgical complications (P=0.61).
The overall mean stay was 7.8 days (3-36) (median=6 days), with no differences between P-1 and P-2 (P=0.165). Conversion significantly lengthened the mean hospital stay (P=0.015) (from 7.2±5 days to 10.1±7 days), but there was no increase in complications (P=0.31).
ConclusionTraining in colorectal laparoscopy and training periods with experts improve results (duration, complications, more complex surgery). Conversions did not decrease with experience and the hospital stays lengthened, but they were not associated with more complications.
Es necesario entrenarse en un número mínimo de casos de cirugía laparoscópica colorrectal para hacer estas intervenciones con buenos resultados y pocas complicaciones1. La experiencia de la década de 1990 permitió que cirujanos expertos y pioneros en laparoscopia colorrectal establecieran que la curva de aprendizaje para garantizar la seguridad de los procedimientos podría alcanzarse con alrededor de 30 casos2. Además, a los cirujanos que participaron en algunos de los estudios aleatorizados de seguridad en el abordaje laparoscópico del cáncer de colon, como el estudio COST, se les pedía una experiencia mínima de 20 casos, y la revisión de la grabación en vídeo de una intervención1,3.
Con el objetivo de analizar la propia experiencia y el efecto del aprendizaje en cirugía electiva laparoscópica colorrectal, los autores del presente artículo presentan en este trabajo un estudio de los primeros 140 casos.
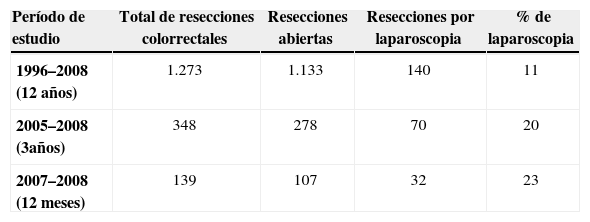
Material y métodosPara este estudio clínico retrospectivo se ha recogido prospectivamente en una base de datos la experiencia de estos autores en laparoscopia colorrectal sobre las primeras 140 intervenciones consecutivas y electivas (excluidos la realización y el cierre de estomas, y con seguimiento mínimo de 6 meses para analizar las complicaciones precoces y tardías). El objetivo principal del estudio es comparar los 40 primeros casos (primer período [P1]: años 1996 a 2002) con los 100 casos siguientes (segundo período [P2]: años 2003 a 2008), y seguir el requisito mínimo del estudio COST3 (dado que los iniciadores fueron 2 cirujanos en equipo, 40 casos: 20×2). El P1 fue de adiestramiento técnico tras asistir a un curso breve con cirugía en directo en 1995. Además, se realizaron 2 estancias (E.B.) en centros con amplia experiencia en laparoscopia colorrectal (4 meses en total entre 2000 y 2002). En el período de estudio se intervino de resección colorrectal programada a 1.273 pacientes (el 89% por laparotomía) (tabla 1).
Número de resecciones colorrectales en algunos períodos del estudio y porcentaje de abordaje laparoscópico
| Período de estudio | Total de resecciones colorrectales | Resecciones abiertas | Resecciones por laparoscopia | % de laparoscopia |
| 1996–2008 (12 años) | 1.273 | 1.133 | 140 | 11 |
| 2005–2008 (3años) | 348 | 278 | 70 | 20 |
| 2007–2008 (12 meses) | 139 | 107 | 32 | 23 |
El cirujano tuvo libertad para indicar el abordaje laparoscópico, y la tendencia en la experiencia inicial fue a hacerlo sólo en enfermedad benigna: pólipos de colon irresecables por colonoscopia, con bordes afectados en la polipectomía o con carcinoma precoz, enfermedad diverticular del colon complicada con sintomatología crónica o al menos 2 episodios de diverticulitis con ingreso hospitalario, enfermedad de Crohn y pacientes que habían tenido hemorragia digestiva baja grave por angiodisplasia o divertículos del colon. Con esa experiencia, se ampliaron las indicaciones al cáncer colorrectal más avanzado, y progresivamente al recto y colon transverso, especialmente desde la publicación en 2004 de los resultados a medio plazo del estudio COST4. Se contraindicaron para laparoscopia los tumores mayores de 8cm de diámetro o con pruebas radiológicas de infiltración de órganos vecinos o localizados en el ángulo esplénico del colon.
El número de entradas de trocar (de 5, 10 o 12mm; en los casos de cáncer, con globo hinchable, para evitar el efecto chimenea por fugas de gas) fueron de 4, excepto en rectopexias (3) y si se requería disecar el ángulo esplénico del colon (5)5. Las ópticas empleadas fueron de 10mm y de 0°, excepto en hemicolectomía derecha o izquierda en obesos (30°). Los pólipos y carcinomas precoces se marcaron con tinta china en una colonoscopia previa. A pesar de esto, en 2 casos se recurrió a la colonoscopia intraoperatoria para localizar un pólipo o un tumor pequeño. Exceptuada la resección ileocólica por enfermedad de Crohn, siempre se realizó la sección vascular por laparoscopia, casi siempre con abordaje medial (antes de la movilización del colon). Las secciones intestinales se realizaron con endocortadoras intestinales EndoGIA Universal 60-3,5 o 45-3,5mm (Tyco, Norwalk, EE. UU.). En las resecciones derechas, la anastomosis fue extracorpórea y manual, casi siempre a través de ampliación de la entrada umbilical. Las resecciones colorrectales izquierdas se asociaron siempre a una herida suprapúbica media, McBurney izquierdo o Pfannenstiel, para extraer la pieza, y la anastomosis fue casi siempre laparoscópica e intracorpórea con grapadoras circulares (Proximate ILS CDH 29, Ethicon-EndoSurgery, Puerto Rico, EE. UU. o Premium Plus CEEA 31, Tyco, Norwalk, EE. UU.). Las heridas de asistencia, o de laparotomía en caso de conversión, siempre se protegieron con compresas o con barreras de plástico. En algunos casos de cáncer de recto se hizo lo que algunos autores llaman una cirugía mixta o asistida (movilización del colon y sección de los pedículos vasculares por laparoscopia, y completar toda o parte de la disección pélvica a través de una herida de asistencia): a estos casos, a efectos de la comparación, se los considera como conversión a cirugía abierta, dado que se planificó para hacerlos a todos de forma totalmente laparoscópica.
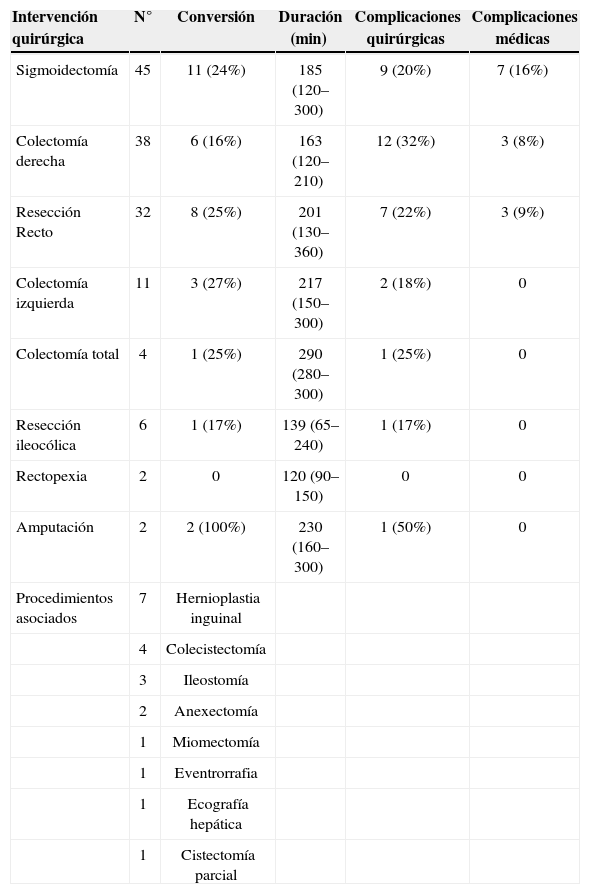
El diagnóstico final fue de enfermedad benigna en 74 casos (40 diverticulitis, 22 por pólipos, 7 por enfermedad de Crohn, 3 prolapsos rectales, una endometriosis rectal y una angiodisplasia de colon), y de cáncer en 66 casos (8 adenocarcinomas precoces pT1 sobre pólipo; 3 pacientes en estadio iv del TNM [del P2] por metástasis inoperables, sólo tratables con quimioterapia). Las técnicas quirúrgicas se recogen en la tabla 2 junto con su duración, el porcentaje de conversión y complicaciones y los procedimientos asociados. Se trató a 2 pacientes con endoprótesis autoexpandible previamente a la resección laparoscópica por diagnosticarse en obstrucción aguda.
Procedimientos quirúrgicos realizados
| Intervención quirúrgica | N° | Conversión | Duración (min) | Complicaciones quirúrgicas | Complicaciones médicas |
| Sigmoidectomía | 45 | 11 (24%) | 185 (120–300) | 9 (20%) | 7 (16%) |
| Colectomía derecha | 38 | 6 (16%) | 163 (120–210) | 12 (32%) | 3 (8%) |
| Resección Recto | 32 | 8 (25%) | 201 (130–360) | 7 (22%) | 3 (9%) |
| Colectomía izquierda | 11 | 3 (27%) | 217 (150–300) | 2 (18%) | 0 |
| Colectomía total | 4 | 1 (25%) | 290 (280–300) | 1 (25%) | 0 |
| Resección ileocólica | 6 | 1 (17%) | 139 (65–240) | 1 (17%) | 0 |
| Rectopexia | 2 | 0 | 120 (90–150) | 0 | 0 |
| Amputación | 2 | 2 (100%) | 230 (160–300) | 1 (50%) | 0 |
| Procedimientos asociados | 7 | Hernioplastia inguinal | |||
| 4 | Colecistectomía | ||||
| 3 | Ileostomía | ||||
| 2 | Anexectomía | ||||
| 1 | Miomectomía | ||||
| 1 | Eventrorrafia | ||||
| 1 | Ecografía hepática | ||||
| 1 | Cistectomía parcial |
Se consideraron como técnicas colorrectales «complejas» todas aquellas que no eran sigmoidectomía, hemicolectomía derecha o resección ileocólica, dado que se asocian a más complicaciones6 porque requieren hacer cirugía en la profundidad de la pelvis, o bien liberar el ángulo esplénico del colon o todo el colon transverso en la colectomía total. En las técnicas más complejas no sólo influyó la experiencia acumulada, sino también las mejoras tecnológicas incorporadas al hospital: por ejemplo, se usó sistemáticamente el sellador de vasos bipolar termoeléctrico Ligasure V de 5mm (LigasureV®, Valleylab-Tyco, Boulder, EE. UU.)7 a partir del caso número 67 (noviembre de 2005), mientras que en los 10 años anteriores las secciones vasculares se realizaron siempre con endocortadoras vasculares EndoGIA Universal 30-2,5 o 45-2,5mm (Tyco, Norwalk, EE. UU.).
El objetivo principal del estudio consiste, por tanto, en la comparación de las complicaciones, mortalidad, conversiones, estancia hospitalaria y duración entre los 40 casos iniciales de la serie (P1) y los 100 siguientes casos consecutivos (P2), para confirmar el efecto del aprendizaje. Se estudiaron las complicaciones postoperatorias durante los primeros 60 días, y se clasificaron como complicaciones médicas y quirúrgicas (infección de herida y otras). Se consideraron complicaciones quirúrgicas graves a aquellas que precisaron de reoperación quirúrgica. A partir del segundo mes se registraron, además, otras complicaciones tardías.
Método estadísticoPara la comparación de proporciones y variables cualitativas (mortalidad, complicaciones, conversión a cirugía abierta y técnicas de más complejidad) se emplearon tablas de contingencia (prueba de χ2 con corrección por continuidad para muestras independientes, o bien la prueba exacta de Fisher cuando más de un 20% de las frecuencias esperadas resultaban inferiores a 5). Se aplicó la prueba de la t de Student (con la prueba de Levene para la igualdad de variancias) para comparar las variables cuantitativas (duración de la intervención y estancia hospitalaria). Y se realizaron los cálculos del estudio estadístico comparativo con el paquete estadístico SPSS 14,0 (Chicago,EE. UU.).
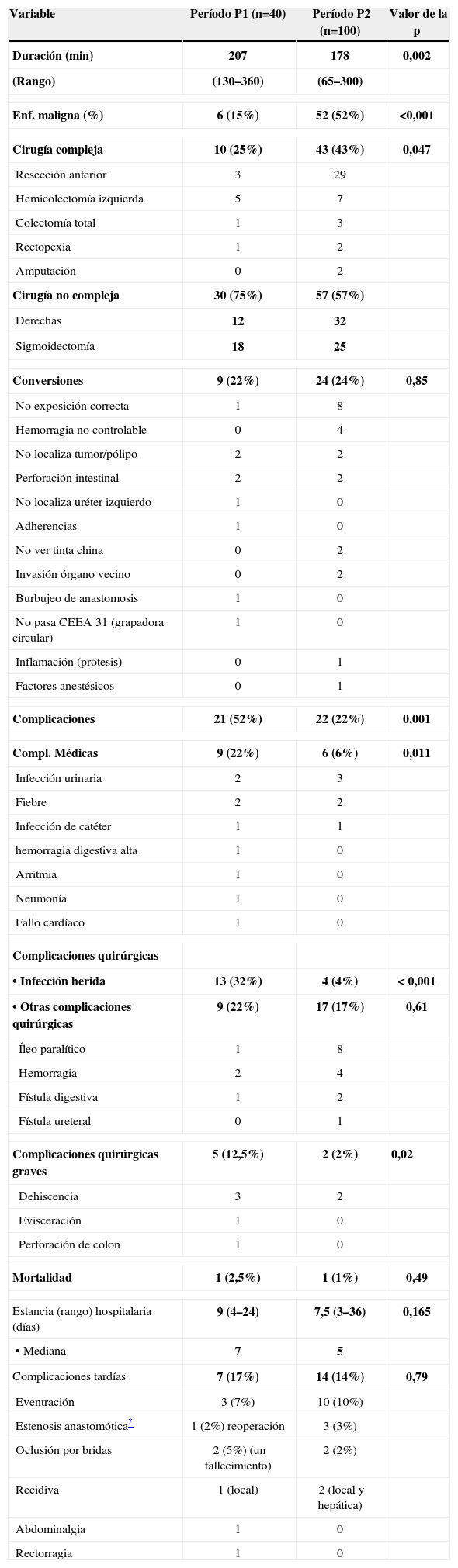
ResultadosLas indicaciones de cirugía laparoscópica colorrectal por enfermedad maligna aumentaron del 15% en P1 al 52% en P2 (p<0,001). La tasa global de conversiones fue del 24%, pero no cambió significativamente en el P2 respecto al período de aprendizaje del P1, a pesar del aumento significativo de la complejidad técnica de la casuística (p<0,05) (tabla 3). La duración media de las intervenciones fue de 185min, y se acortó significativamente en el P2 frente al primero (p<0,01) (tabla 3). Los resultados comparativos de ambos grupos, P1 y P2 así como la relación de complicaciones y de causas de conversión se recogen en la tabla 3.
Variables comparadas entre P1 y P2
| Variable | Período P1 (n=40) | Período P2 (n=100) | Valor de la p |
| Duración (min) | 207 | 178 | 0,002 |
| (Rango) | (130–360) | (65–300) | |
| Enf. maligna (%) | 6 (15%) | 52 (52%) | <0,001 |
| Cirugía compleja | 10 (25%) | 43 (43%) | 0,047 |
| Resección anterior | 3 | 29 | |
| Hemicolectomía izquierda | 5 | 7 | |
| Colectomía total | 1 | 3 | |
| Rectopexia | 1 | 2 | |
| Amputación | 0 | 2 | |
| Cirugía no compleja | 30 (75%) | 57 (57%) | |
| Derechas | 12 | 32 | |
| Sigmoidectomía | 18 | 25 | |
| Conversiones | 9 (22%) | 24 (24%) | 0,85 |
| No exposición correcta | 1 | 8 | |
| Hemorragia no controlable | 0 | 4 | |
| No localiza tumor/pólipo | 2 | 2 | |
| Perforación intestinal | 2 | 2 | |
| No localiza uréter izquierdo | 1 | 0 | |
| Adherencias | 1 | 0 | |
| No ver tinta china | 0 | 2 | |
| Invasión órgano vecino | 0 | 2 | |
| Burbujeo de anastomosis | 1 | 0 | |
| No pasa CEEA 31 (grapadora circular) | 1 | 0 | |
| Inflamación (prótesis) | 0 | 1 | |
| Factores anestésicos | 0 | 1 | |
| Complicaciones | 21 (52%) | 22 (22%) | 0,001 |
| Compl. Médicas | 9 (22%) | 6 (6%) | 0,011 |
| Infección urinaria | 2 | 3 | |
| Fiebre | 2 | 2 | |
| Infección de catéter | 1 | 1 | |
| hemorragia digestiva alta | 1 | 0 | |
| Arritmia | 1 | 0 | |
| Neumonía | 1 | 0 | |
| Fallo cardíaco | 1 | 0 | |
| Complicaciones quirúrgicas | |||
| • Infección herida | 13 (32%) | 4 (4%) | < 0,001 |
| • Otras complicaciones quirúrgicas | 9 (22%) | 17 (17%) | 0,61 |
| Íleo paralítico | 1 | 8 | |
| Hemorragia | 2 | 4 | |
| Fístula digestiva | 1 | 2 | |
| Fístula ureteral | 0 | 1 | |
| Complicaciones quirúrgicas graves | 5 (12,5%) | 2 (2%) | 0,02 |
| Dehiscencia | 3 | 2 | |
| Evisceración | 1 | 0 | |
| Perforación de colon | 1 | 0 | |
| Mortalidad | 1 (2,5%) | 1 (1%) | 0,49 |
| Estancia (rango) hospitalaria (días) | 9 (4–24) | 7,5 (3–36) | 0,165 |
| •Mediana | 7 | 5 | |
| Complicaciones tardías | 7 (17%) | 14 (14%) | 0,79 |
| Eventración | 3 (7%) | 10 (10%) | |
| Estenosis anastomótica* | 1 (2%) reoperación | 3 (3%) | |
| Oclusión por bridas | 2 (5%) (un fallecimiento) | 2 (2%) | |
| Recidiva | 1 (local) | 2 (local y hepática) | |
| Abdominalgia | 1 | 0 | |
| Rectorragia | 1 | 0 | |
La mortalidad operatoria (hasta 3 meses) no mostró diferencias (tabla 3) entre ambos períodos y globalmente fue del 1,4% (un caso en cada grupo): dehiscencia de sutura rectal con insuficiencia suprarrenal aguda tras reintervención con Hartmann, y fístula pancreática sobreinfectada con sepsis y endocarditis por Stafilococcus aureus.
La tasa global de complicaciones (tabla 3) fue del 31%, pero se redujo muy significativamente en P2 respecto a P1 (p=0,001). Las complicaciones médicas bajaron significativamente (p=0,011) y la infección de herida se redujo de forma altamente significativa (p<0,0001) respecto al período de curva de aprendizaje. Excluida la infección de herida, el resto de las complicaciones quirúrgicas no cambiaron globalmente, pero sí se redujeron significativamente las más graves (con reintervención) (p=0,02) (tabla 3). En el conjunto de los 140 pacientes se complicó el 39% de los pacientes convertidos a cirugía abierta, frente al 28% de los que no precisaron conversión (p=0,31).
La estancia media global de los 140 pacientes fue de 7,8 días (3 a 36), con una mediana de 6 días. Aunque la estancia media fue de 9 días en P1 y de 7,5 días en P2, las diferencias no fueron significativas (tabla 3). Si se analizan por separado los 33 pacientes convertidos y los 107 no convertidos, se observa que aunque en P2 respecto a P1 se acortan las estancias hospitalarias, tanto en los convertidos (9,6 frente a 11,3) (p=0,56) como en los no convertidos (6,7 frente a 8,3 días) (p=0,17), las diferencias no son significativas. Sin embargo, en el conjunto de los 140 pacientes, la estancia media se alarga significativamente (p=0,015) en los convertidos (10,1 días ±7) frente a los no convertidos (7,2 días ±5), a pesar de que no haya diferencias entre P1 y P2.
Las complicaciones tardías se recogen en detalle en la tabla 3, y en sus datos más fundamentales se encontraron un 9% de eventraciones, un 3% de oclusión intestinal y un 3% de estenosis anastomótica (3 dilataciones por colonoscopia y una reintervención por laparotomía). Excluidos los 2 pacientes fallecidos en el postoperatorio y los carcinomas sobre pólipo, con un seguimiento medio de 29 meses (7 a 102 meses) y una mediana de 25 meses, se encontró un 4,5% de recidiva de cáncer: el 3% locorregional a los 16 y 22 meses (una de ellas con implante en herida de extracción) y el 1,5% a distancia a los 15 meses: metástasis hepática única extirpada por laparoscopia. Ninguna de estas recidivas se produjo en los pacientes intervenidos con estadio iv.
DiscusiónEn este centro, 15 años después de la primera colecistectomía laparoscópica, se comprobó que la implantación del abordaje laparoscópico en cirugía colorrectal ha sido lento (tabla 1): se lo atribuye a la escasez de medios de aprendizaje y a la falta de un plan preestablecido en cuanto a objetivos, que se ha demostrado muy eficaz en otros hospitales de España8,9. Con respecto a la expansión progresiva de la indicación del abordaje laparoscópico en cirugía colorrectal, experiencias parecidas a la de los autores del presente estudio están ya publicadas10, y son especialmente demostrativas desde los primeros resultados del COST11. De modo simultáneo al adiestramiento, se incorporaron en este centro mejoras en el instrumental y en las torres de laparoscopia. Por eso, este trabajo no puede tener el valor de un estudio aleatorizado, porque inciden avances tecnológicos de los equipos y una evidente mejora técnica de los cirujanos y de los ayudantes en todos los procedimientos laparoscópicos. Tiene el valor de observar el margen de mejora técnica y de resultados en la práctica de operaciones laparoscópicas más avanzadas en el tratamiento de un proceso frecuente y ordinario como es la resección colorrectal, con el objetivo final de mejorar la calidad de atención a los pacientes a los que se les realiza cirugía colorrectal. En la opinión de los autores de este artículo, la asistencia al quirófano de cirujanos con gran experiencia en laparoscopia colorrectal permite sortear las dificultades que son difíciles de explicar en un texto escrito (posicionamiento y sujeción del paciente, abordaje medial del colon, exposición en pacientes obesos y con laparotomías previas, etc). Desde el punto de vista del control vascular, parece que el uso del Ligasure® se hace imprescindible para ganar en seguridad hemostática y en rapidez, dado que un solo instrumento corta, diseca y controla el pedículo vascular.
Tanto en el estudio COST4 como en el estudio COLOR12, con las condiciones de un estudio aleatorizado y controlado, se demostró que la intervención laparoscópica es tan segura como la laparotómica en el cáncer de colon, no sólo en cuanto a recidivas, sino también en complicaciones; como ventaja principal se obtiene una mejor calidad de vida a corto plazo con laparoscopia en el primer mes de seguimiento13. Sobre la base de la experiencia en cáncer —con un seguimiento medio que no alcanza los 2 años y medio— las recidivas fueron bajas. Según el estudio COST3 y otros14,15, la laparoscopia del cáncer de colon es oncológicamente segura también a largo plazo. Aunque estos estudios aleatorizados han excluido el cáncer de colon transverso y de recto, hay publicaciones que muestran la seguridad —desde el punto de vista de complicaciones— de abordar por laparoscopia los tumores en estas localizaciones10,16–19.
En la presente comparación, la tasa de complicaciones postoperatorias se redujo muy significativamente entre P1 y P2, lo que demuestra la importancia del adiestramiento técnico: se reduce, tanto en los pacientes convertidos a cirugía abierta como en los no convertidos, lo que habla a favor de la experiencia como factor principal que incide en los resultados. Se ha demostrado que la conversión a cirugía abierta alarga la estancia hospitalaria, aunque no se asocia a más complicaciones, probablemente porque también se ha aprendido a elegir el momento y la forma de la conversión.
El porcentaje de conversiones fue más alto que en muchas series publicadas, pero parecido a estudios multicéntricos como el COST4, que mostró un 21%, (sólo resecciones segmentarias oncológicas de colon derecho e izquierdo). Esta tasa es aceptable, dado que incluye cirugía rectal y que no hay selección de casos que contraindiquen la laparoscopia por obesidad, cirugía abdominal previa o enfermedades cardiorrespiratorias. Al analizar la tabla 3, se observa que sólo en un caso se convirtió por intolerancia anestésica al procedimiento, y que en 10 casos (30%) la conversión se debió a complicaciones intraoperatorias (principalmente perforación intestinal o rectal, y hemorragia no controlada). Las causas más frecuentes de conversión, en cambio, fueron las típicas de otras series: 9 casos (27%) por dificultad de exposición (casi siempre por obesidad abdominal) y 6 casos (18%) por no localizar el tumor, el pólipo o la marca de tinta china. Otros autores, con más experiencia, han tenido pocas conversiones, a pesar de no excluir los casos de más riesgo20. Es de notar que el aumento de la complejidad técnica de la casuística en el P2 del estudio no condujo a un aumento significativo de las conversiones, si bien sí parece haber una tendencia a aumentar en 2007 y 2008, debido probablemente a la inclusión de más casos de cáncer de recto10, lo que en el estudio CLASICC aumenta mucho la tasa de conversiones21.
La experiencia redujo significativamente la duración de la intervención en casi 30min (de 207 a 178min), a pesar del aumento de su complejidad en P2. También está favorecido por el adiestramiento el acortamiento, aunque no significativo estadísticamente, de la media de la estancia hospitalaria.
El conjunto de los resultados (mortalidad, complicaciones) de la presente experiencia es muy comparable a series extensas (el 1,8% de mortalidad, el 22% de complicaciones)6, estudios multicéntricos (el 0,5% de mortalidad, el 21% de complicaciones) y a un registro norteamericano de 11.000 intervenciones colorrectales laparoscópicas22, que se compara con 22.000 colectomías por laparotomía: el 26% de complicaciones. No hay bibliografía basada en las pruebas científicas de si el abordaje laparoscópico es también una ventaja a largo plazo en complicaciones tardías, como las eventraciones, dolor crónico, función del colon o adherencias y cuadros intestinales oclusivos23. Sin embargo, hay múltiples estudios comparativos recientes que muestran una menor incidencia de eventraciones24 y de adherencias25 cuando el abordaje es laparoscópico. El seguimiento de los pacientes de la presente serie ha sido exhaustivo, y los resultados en secuelas a largo plazo y complicaciones tardías se recogen en la tabla 3.
Con el presente estudio se puede confirmar que el adiestramiento en intervenciones laparoscópicas colorrectales progresivamente más complejas mejora los resultados en los pacientes operados, a pesar de no haberse sistematizado pero sí estar influido por las estancias de formación. Esos resultados son reproducibles tanto en centros acreditados y con mucha experiencia4,6, como en cualquier medio22,26. Dado que los autores de este artículo han tenido aproximadamente un 50% de las conversiones debidas a dificultades de exposición y a no localizar el pólipo o tumor, piensan que el avance para solventar laparoscópicamente estos casos puede facilitarse con la cirugía asistida con la mano y con un mayor empleo de la colonoscopia intraoperatoria. Estas medidas podrían evitar el alargamiento de la estancia hospitalaria (cifrado en 3 días por caso) debido a la conversión a laparotomía.
FinanciaciónPara este trabajo no se ha recibido ninguna ayuda directa, pero el primer autor (Enrique Balén) es investigador principal de un proyecto de investigación relacionado con el adiestramiento en laparoscopia del recto y financiado por el Dpto. de Salud del Gobierno de Navarra, 2003, para 2 años (expediente 39/2003): «Factibilidad de la resección anterior baja de recto laparoscópica: comparación de reconstrucción con dos tipos de reservorios».
Este trabajo se ha presentado como comunicación oral en la XIII Reunión Nacional de la Asociación Española de Coloproctología (Barcelona, 27–29 de mayo de 2009).