No cabe duda de que la enfermedad mamaria, y en concreto el cáncer de mama, ocupa un lugar privilegiado dentro de la patología, comportando cifras muy altas tanto de morbimortalidad como de gasto sanitario. Ello es motivo más que suficiente para que tanto el paciente como el clínico adopten un estado de alerta constante, que conlleva necesariamente la realización de programas de detección precoz y nuevos abordajes terapéuticos que han demostrado su eficacia. No obstante, el celo con que se llevan a cabo estas medidas permite detectar lesiones que suponen nuevos retos diagnósticos al patólogo. La introducción de la cirugía estética y los implantes contribuyen a esta situación.
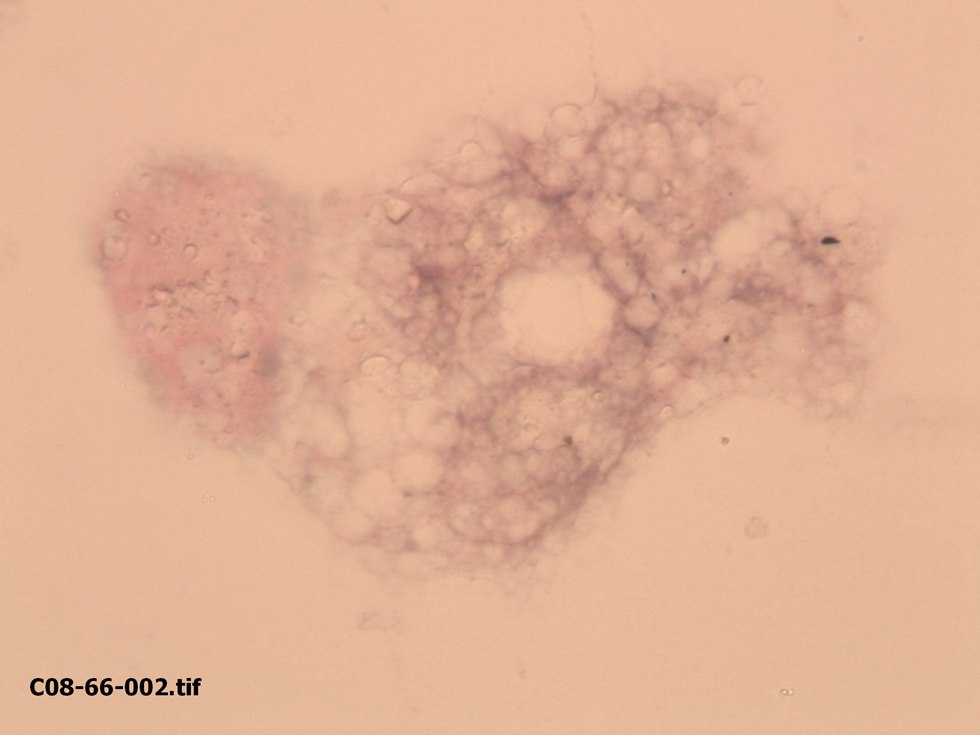
Presentamos el caso de una paciente de 57 años con antecedentes de cáncer de mama derecha intervenida 11 años antes con mastectomía con linfadenectomía, a la que se detecta una lesión nodular axilar derecha de aproximadamente 1cm. Ante la sospecha de que pueda tratarse de una metástasis ganglionar, se decide realizar una punción aspirativa con aguja fina (PAAF); el material citológico fue diagnosticado de ausencia de celularidad neoplásica, haciéndose hincapié en la ausencia de linfocitos que asegurasen la localización en ganglio linfático y la presencia de celularidad adiposa. Ante los citados hallazgos, se optó por la exéresis lesional, y se remitió a la Unidad de Anatomía Patológica una lesión nodular blanquecina con superficie de corte friable y ligeramente amarillenta. El estudio histológico permitió observar un ganglio linfático cuya arquitectura se encontraba distorsionada y casi totalmente sustituida por un material blanquecino, vacuolado, acelular y refráctil. Algunos focos mostraban un gran parecido con el tejido adiposo (figura 1). Con estos hallazgos, se requirió más información sobre la intervención previa; a la paciente le habían puesto una prótesis de silicona tras la mastectomía. Con tales datos fue fácil realizar el diagnóstico de linfadenitis axilar por silicona. Una revisión posterior del material obtenido mediante PAAF permitió realizar el mismo diagnóstico sobre aquél (figura 2).
Figura 1. Linfadenitis por silicona. Imagen histológica (H-E, ×10).
Figura 2. Linfadenitis por silicona. Se muestra el material refráctil tras su búsqueda detallada (punción aspirativa con aguja fina; Papanicolaou, ×40).
Si bien la presencia de vacuolas de silicona en ganglios linfáticos puede ser un hallazgo ocasional en este ámbito, es infrecuente observar aumento del tamaño ganglionar, como ocurre en nuestro caso. Se trata de una situación que puede observarse tanto si la silicona ha sido introducida en forma de prótesis como si ha sido inyectada y que, en cualquier caso, puede ser interpretado como metástasis (tardía). Es fundamental realizar un diagnóstico diferencial no sólo clínico (con lesiones nodulares axilares), sino histológico, principalmente con tejido adiposo y carcinoma de células claras. En el primero de los casos, deberemos observar núcleos de adipocitos desplazados a la periferia de las vacuolas, si bien a veces resulta complicado; en el segundo será suficiente observar la atipia nuclear. En cualquier caso la clave está en aportar una información completa al patólogo, que se enfrenta en muchas ocasiones a una pieza quirúrgica sin haber visto y explorado al paciente, con el sesgo informativo que ello comporta, y sin tener una información fidedigna que le ayude a evitar diagnósticos insuficientes1,2,3.