La cirugía de la vesícula biliar es la más frecuente de las cirugías mayores en los servicios de cirugía general y supone más del 10% de la actividad quirúrgica, sólo superado por la cirugía de la pared abdominal y la apendicectomía1.
Con el advenimiento de la colecistectomía laparoscópica (CL), el análisis de los resultados adversos en cirugía biliar ha cobrado nuevo interés1, dado que se ha comprobado un sensible incremento en la tasa de colecistectomías debido a sus escasas repercusión en el paciente y morbilidad2.
El estudio IDEA y sus resultados preliminares indican que la incidencia de efectos adversos (EA) en cirugía oscila entre el 11,7 y el 21,5% de los pacientes3. En su aparición influyen factores, como edad avanzada, comorbilidad y factores de riesgo inherentes a la enfermedad de base que se trata4. Sin embargo, son escasos los estudios sobre EA en áreas específicas como la cirugía de la litiasis biliar1.
Una de las medidas de mayor efectividad para la prevención de EA es la identificación de características del paciente o de la intervención relacionados con mayor riesgo de que ocurran1. La identificación precoz de estos pacientes sería de utilidad para:a)incrementar la vigilancia o centrar en ellos actuaciones preventivas que disminuyan los EA; b) fijar presupuestos en los sistemas de pago para ajustar el reembolso de determinados grupos de pacientes por algunos de estos riesgos, y c) utilizar los predictores del paciente para ajustar las tasas de EA y no atribuir peores resultados a un hospital simplemente por haber atendido a pacientes más graves. Todo ello permitiría una mejora en la calidad asistencial, objetivo principal de la gestión de riesgos sanitarios5.
El resultado de una intervención quirúrgica es consecuencia de tres factores principales: características del paciente, características intrínsecas de la enfermedad que se va a tratar o características de su evolución que influyen en la dificultad técnica de la intervención, y la experiencia del cirujano.
En el paciente residen tres aspectos de relevancia: la edad, como factor independiente de riesgo de morbilidad subyacente no diagnosticada y factor de relevancia en cuanto a la repercusión del acto anestésico-quirúrgico6, el grado de obesidad, determinante en la dificultad técnica a la vez que puede implicar morbilidad subyacente no diagnosticada7, y la comorbilidad diagnosticada, que supone un riesgo de descompensación de enfermedades concomitantes, así como el riesgo de efectos secundarios al tratamiento de dichas enfermedades (antiagregantes, antidepresivos). Todos los factores precedentes se concretan en una variable fundamental: la duración de la intervención quirúrgica.
El incremento del tiempo de intervención, en función de la dificultad técnica y la experiencia del cirujano, genera incremento del tiempo anestésico, lo que supone un aumento de la probabilidad de descompensación de las comorbilidades del paciente y cómo repercute la intervención en él. Esto conlleva un potencial incremento de morbilidad, estancia postoperatoria, coste y alteración de la organización de los partes quirúrgicos y su adecuado desarrollo8.
El objetivo de nuestro estudio es elaborar un sistema de clasificación de pacientes que determine la escala de complejidad en función de los factores descritos. Así, el índice de clasificación de complejidad quirúrgica (ICCQ) se puede definir como el indicador de la dificultad técnica esperable, la repercusión de la intervención en el paciente y la probabilidad de descompensación de la comorbilidad. Es decir, el ICCQ indica la potencial incidencia de EA.
Material y métodoSe obtuvo el ICCQ mediante el análisis de factores predictivos de dificultad técnica9, complicaciones postoperatorias1,7,8,10-14 y consenso con los cirujanos del equipo.
El ICCQ incluye tres subíndices:a)el ICCQ clínico-quirúrgico (ICCQC) considera las variables intrínsecas o evolutivas de la enfermedad que se va a tratar (complejidad técnica) y el grado de obesidad del paciente; b) el ICCQ de edad (ICCQ-E) relaciona la segmentación de la edad con posibles comorbilidades no diagnosticadas y la potencialmente mayor repercusión de la intervención quirúrgica, y c)el ICCQ médico (ICCQ-M) valora la comorbilidad mediante la utilización de los criterios de Charlson modificados15. El ICCQ, en el caso que nos ocupa, de CL se muestra en la tabla 1.
TABLA 1. Variables consideradas en el cálculo del ICCQ
Se analizaron de forma prospectiva 116 casos utilizando como variables de análisis: la duración de la intervención; la valoración de la dificultad de la intervención mediante un sistema cuantitativo en relación con la dificultad técnica (scoreobjetivo) de la CL16 y un sistema cualitativo de reciente instauración que ofrece la valoración subjetiva del cirujano (scoresubjetivo), que la clasifica en muy difícil, difícil, normal, fácil o muy fácil; el índice de sustitución (cirugías ambulatorias); los cambios de programación, y la influencia del equipo quirúrgico.
AnálisisLa estadística descriptiva de los casos estudiados se ha realizado mediante el cálculo de la mediana y su desviación estándar (DE) para las variables cuantitativas y el cálculo de porcentajes para las variables cualitativas. El análisis univariable se ha realizado obteniendo la significación estadística de las diferencias mediante el análisis no paramétrico de Mann-Whitney para variables cuantitativas y la prueba de la µ2 para las cualitativas. El análisis multivariable se realizó mediante análisis discriminante, utilizando las mismas variables dependientes que en el análisis univariable. El paquete estadístico utilizado fue el SPSS vs 10.
ResultadosDe los 116 pacientes intervenidos, 91 fueron operados de forma ambulatoria (índice de sutitución del 78,4%). De ellos, 2 (2,2%) reingresaron por dolor abdominal sin respuesta a analgésicos cuyo estudio analítico y ecográfico no mostró complicación alguna. De los 22 (18,9%) pacientes que requirieron estancia nocturna (ingreso de menos de 24 h), 15 no fueron ambulatorios por considerarse inadecuada la hora del alta (intervención programada por la tarde o finalizada después de las 17.00) y 7 requirieron dicha estancia por causa social en 3 casos, náuseas y vómitos postoperatorios en 1 caso y preocupación del cirujano respecto a la realización del procedimiento de forma ambulatoria en 3 casos. De los 3 casos que requirieron ingreso de más de 24 h, en 2 se debió a conversión a colecistectomía convencional y 1 caso por descompensación de enfermedad respiratoria cónica. Los pacientes intervenidos en régimen no ambulatorio (estancia nocturna o ingreso de más de 24 h) no necesitaron readmisiones. No hubo complicaciones postoperatorias en los pacientes estudiados.
El ICCQ medio de los tres grupos de pacientes (ambulatorios, estancia nocturna e ingreso) fue 5,01, 6,09 y 8,7 respectivamente.
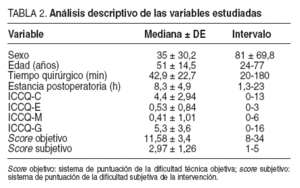
La distribución por sexo, edad, duración de la intervención quirúrgica, estancia postoperatoria, ICCQ-C, ICCQE, ICCQ-M, ICCQ global (ICCQ-G), scoreobjetivo (dificultad técnica) y scoresubjetivo se muestran en la tabla 2.
TABLA 2. Análisis descriptivo de las variables estudiadas
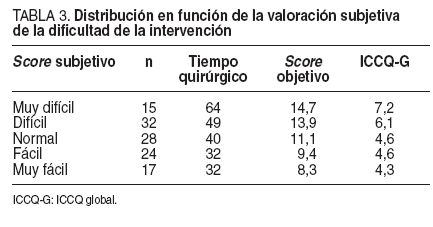
La distribución en función del scoresubjetivo de la dificultad de la intervención y su relación con la duración media, el score objetivo y el ICCQ-G se muestran en la tabla 3.
TABLA 3. Distribución en función de la valoración subjetiva de la dificultad de la intervención
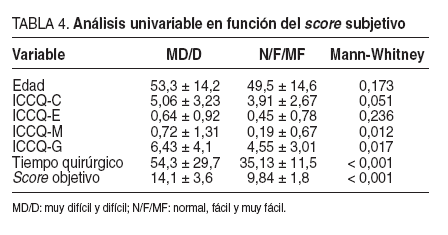
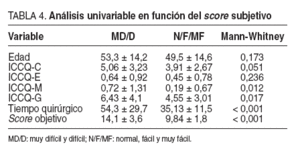
El análisis univariable en relación con el score subjetivo (muy difícil o difícil frente a normal, fácil o muy fácil) refleja diferencias estadísticamente significativas en la duración de la intervención (p < 0,001) y en el score objetivo de dificultad técnica (p < 0,001). La variable explicativa con mayor peso en cuanto a significación estadística es el ICCQ. Estos datos se exponen en la tabla 4.
TABLA 4. Análisis univariable en función del scoresubjetivo
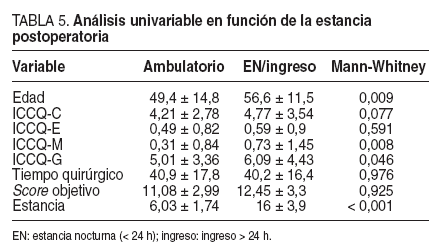
En referencia a la estancia postoperatoria (pacientes ambulatorios frente a estancia nocturna e ingreso), se puede ver que la duración de la intervención y el score objetivo no muestran diferencias estadísticamente significativas, en tanto que las variables explicativas de mayor significación son el ICCQ-M (comorbilidad) (p = 0,008), el ICCQ-G (p = 0,046) y la edad (p = 0,009), aunque el ICCQ-E no alcanza significación estadística. Los resultados obtenidos se muestran en la tabla 5.
TABLA 5. Análisis univariable en función de la estancia postoperatoria
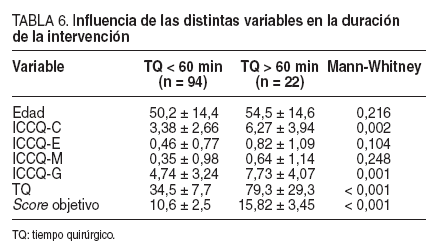
En la tabla 6 se muestra la influencia de las diferentes variables en la duración de la intervención (< 60 o > 60 min), y se demuestra que el ICCQ-C (p = 0,002), el ICCQG (p = 0,001) y el scoreobjetivo (p < 0,001) son las variables explicativas de mayor significación estadística.
TABLA 6. Influencia de las distintas variables en la duración de la intervención
En función de los resultados obtenidos, se estableció un valor de corte para el ICCQ-G de 5. En pacientes con ICCQ-G > 5, el score objetivo fue de 13,2 y la duración de la intervención, 51,9 min, mientras que en pacientes con ICCQ-G < 5 el score objetivo fue de 10,5 y la duración de la intervención, 36,9 min. Se obtuvieron diferencias estadísticamente significativas con el valor de corte del ICCQ-G de 5 en relación con la dificultad de la intervención (score objetivo, p = 0,031) y su duración (p = 0,008). La mediana del ICCQ-G para los pacientes con ICCQ-G > 5 fue de 8,9, frente a 2,08 en los casos de ICCQ µ5 (p < 0,001) (tabla 7).
TABLA 7. Resultado de las variables estudiadas para un valor de corte del ICCQ-G de 5
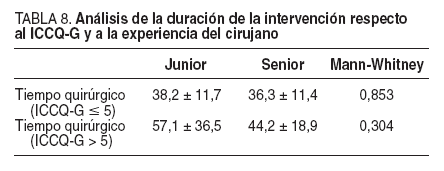
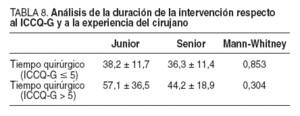
El análisis de la duración de la intervención y el ICCQG respecto a la experiencia del cirujano (junior frente a senior) no mostró diferencias significativas en los pacientes con ICCQ-G µ5 ni en los pacientes con ICCQ-G > 5, aunque sí mostró en este último grupo un sensible incremento en la duración del procedimiento (57,1 ± 36,5 frente a 44,2 ± 18,9 min), lo que confirma que la experiencia quirúrgica implica un acortamiento en la duración de las intervenciones previsiblemente complejas (tabla 8).
TABLA 8. Análisis de la duración de la intervención respecto al ICCQ-G y a la experiencia del cirujano
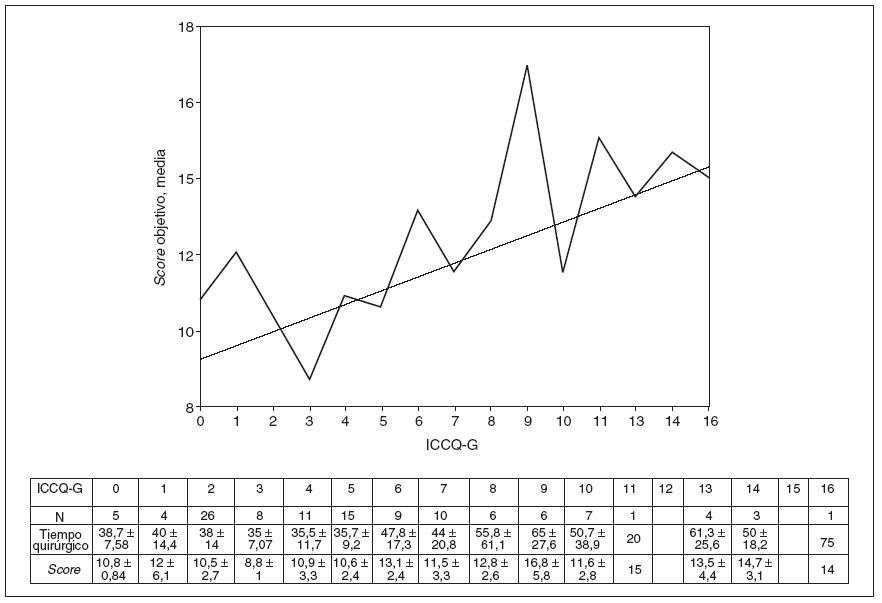
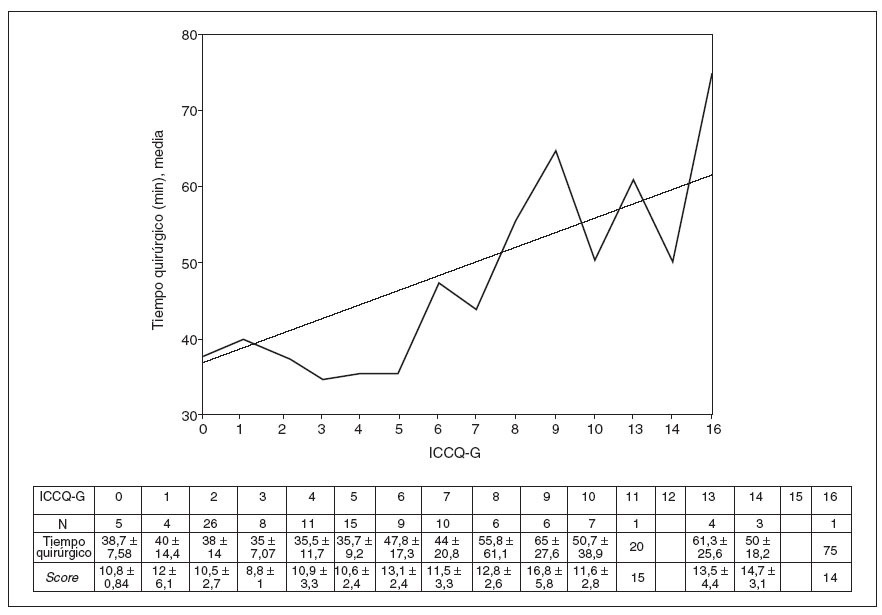
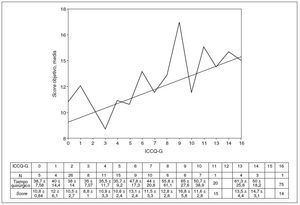
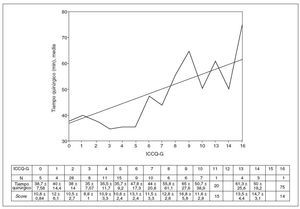
La relación entre el score objetivo medio y el ICCQ-G se muestra en la figura 1, en la que se puede observar que un mayor ICCQ-G se corresponde con una mayor dificultad técnica. Asimismo se puede observar en la figura 2 que a medida que aumenta el ICCQ-G también lo hace la duración media de la intervención.
Fig. 1.Score objetivo frente a ICCQ-G.
Fig. 2. Duración media de la intervención frente a ICCQ-G.
Finalmente, el análisis discriminante obtuvo como factor independiente de significación el ICCQ-G cuando se utilizaron como variables dependientes la duración de la intervención y el scoreobjetivo de dificultad técnica.
DiscusiónEl proceso clínico colecistectomía se considera como un proceso trazador (alta prevalencia, repercusión relevante en la salud de la población, variabilidad clínica elevada y sustancial consumo de recursos). La importancia de ello es que el análisis de la calidad que se ofrece de un proceso trazador es representativo de la calidad global que ofrece un servicio de cirugía17.
Los EA quirúrgicos contribuyen significativamente a la morbilidad postoperatoria, aunque su medición y su seguimiento frecuentemente son imprecisos y de validez incierta18. Por ello las auditorias comparativas quirúrgicas cobran progresiva importancia, aunque se encuentran con la dificultad del análisis de ajuste de riesgos19-21 a la hora de comparar intervenciones. La mayoría utiliza sistemas de clasificación de pacientes demasiado generales o inespecíficos e ignora aspectos intrínsecos de la intervención que pueden generar variaciones en los resultados.
Se han utilizado múltiples tipos de escalas de clasificación, APACHE II, POSSUM (Physiological an Operative Severity Score for the enumeration of Mortality and Morbidity), MPI, índice de Charlson15,22,23, con resultados variables con relación a la capacidad predictiva de morbilidad o mortalidad. En general, todas ellas pretenden estratificar a los pacientes o controlar el efecto de la comorbilidad en diferentes resultados adversos. Los análisis basados en el conjunto mínimo de datos básicos (CMBD) tienen una potente limitación, ya que no permiten diferenciar de la comorbilidad existente una complicación acaecida durante el ingreso, ya que ambos conceptos se encuentran incluidos en la definición de diagnóstico secundario. Aún más, la calidad de la información basada en el CMBD depende de la validez y la exhaustividad de los datos introducidos y el entusiasmo y los hábitos de codificación de los clínicos5.
La clasificación ASA es un buen instrumento para la predicción de mortalidad perioperatoria, pero su potencia predictiva se incrementa sensiblemente al utilizar las variables edad, duración de la intervención y tipo de inter-vención19,24. Aunque el POSSUM y el P-POSSUM score pueden utilizarse para calcular el riesgo quirúrgico, su complejidad hace que su utilización clínica en la práctica diaria sea extremadamente compleja25. Son superados por otros sistemas de clasificación, como el Surgical Risk Score19, de mayor facilidad de uso, rápida interpretación y fiable predicción de la probabilidad de desarrollo de complicaciones.
Los estudios publicados en relación con los factores de riesgo de EA en el área de la CL son escasos26,27.El ICCQ ha sido diseñado como medida del estado de sa
lud (carga de morbilidad) en relación con una afección determinada (en este caso la colelitiasis) y tomando en cuenta las particularidades específicas y evolutivas de tal enfermedad que generan la complejidad técnica del procedimiento (CL). Además, tiene en cuenta las características del paciente que influyen en dicha complejidad técnica (obesidad) y es una medida de presunción de los recursos sanitarios que se va a consumir. Las futuras investigaciones pueden tener su aplicación en el análisis de ajuste de riesgos en las auditorías comparativas sobre CI19-21,26, la financiación de los centros (ajuste de riesgos como pago capitativo)28 y la utilización de los recursos sanitarios como herramienta de gestión clínica (organización de programas de cirugía mayor ambulatoria, modalidad de ingreso, organización y gestión de los partes quirúrgicos)29.
Aunque el ICCQ no se ha mostrado útil en la evaluación de la CL como procedimiento ambulatorio (posiblemente por lo reducido del tamaño de la muestra estudiada), ha permitido clasificar a los pacientes como potencialmente ambulatorios o subsidiarios de estancia nocturna o ingreso en función de la complejidad individual del caso calculada con el ICCQ. Por ello podría ser una herramienta de utilidad para evaluación de causas de estancias inadecuadas en servicios de cirugía general en relación con un proceso específico de alta prevalencia como la colelitiasis, en comparación con otras medidas de evaluación como el Surgical AEP (sistema sensible de identificación de procesos subsidiarios de cirugía sin in-greso)30.
El ICCQ ha permitido adecuar la composición de los partes quirúrgicos, tanto en relación con los pacientes por intervenir como en cuanto a la experiencia de los cirujanos requerida para cada paciente, y evitar alteraciones en el parte quirúrgico o programaciones inadecuadas. El ICCQ ha permitido que la programación quirúrgica se haya reorientado en función de los tres factores de relevancia para el resultado de una intervención: el paciente, el cirujano y las características evolutivas de la enfermedad que se va a tratar. El ICCQ como variable agrupadora tiene un pequeño número de variables para cada paciente, lo que genera una simplicidad de uso ajustada a la práctica quirúrgica diaria con un gran manejo de información de uso diario, limitación en el tiempo asistencial, concurrencia de profesionales trabajando en equipo y reiteración de pacientes. En nuestro entorno se necesita superar algunas dificultades para un adecuado desarrollo (variabilidad y complejidad de la práctica quirúrgica, uniformidad en la codificación de diagnósticos, consenso entre los profesionales) que nos permita disponer de uniformidad y claridad en la obtención de los datos y, sobre todo, que favorezca un lenguaje común entre profesionales y gestores29, apartándonos del case-mix y su actual sistema de medición, los GRD. Aunque el case-mixintenta explicar que la exigencia clínica de un paciente nunca es exactamente superponible a la de otro, sólo un sistema que considere las variables específicas del proceso será de utilidad para explicar las variaciones de resultados o consumo de recursos. Además el actual sistema de GRD presenta una serie de factores de dispersión de información: a) por la pérdida de homogeneidad en los grupos definidos por necesidad de limitar su número; no tiene en cuenta la comorbilidad y origina diferencias en eficacia-eficiencia al comparar diferentes organizaciones para un mismo GRD; b) es equívoco porque compara o equipara estancias con consumos; c) los datos a partir de los cuales se han construido los GRD han sido cuestionados, y sobre todo d)la construcción de los GRD se basa en la práctica preexistente, lo que supone aceptar aquello que ya existe como bueno y aceptar como estándares las prácticas producidas en el pasado31.
Reducir el proceso CL a los GRD 493 y 494, es decir, CL sin exploración de conducto biliar con o sin complicaciones o comorbilidades, genera un efecto de confusión en su variabilidad, pues no permite explicar las variaciones en cuanto a resultados del proceso o costes y consumo de recursos32.
El sistema POSSUM, que hasta ahora ha sido el paradigma de los sistemas de clasificación de pacientes quirúrgicos en relación con la predicción de morbilidad y mortalidad, carece de los datos específicos que permiten calcular la morbimortalidad esperada en procesos clasificados como de bajo riesgo, entre los que se incluye la CL, ya que genera una sobrestimación de la mortalidad junto con una subestimación de la morbilidad esperada33. Posiblemente se deba a que es un sistema demasiado inespecífico respecto al proceso individual analizado, independientemente del tipo de morbilidad analizada. Por lo tanto, la comparación de resultados debe partir de sistemas de clasificación específicos para cada intervención o, lo que es lo mismo, se debe elaborar índices de clasificación de complejidad quirúrgica para cada procedimiento específico.
El ICCQ permite estimar a priori la complejidad técnica de la intervención y, por lo tanto:a)su mayor o menor duración, lo que permite calcular índices de ocupación de quirófano para cada paciente; b) la necesidad de cirujanos de mayor o menor experiencia; c) la planificación adecuada del parte quirúrgico, la programación UCSI o con hospitalización y la sesión quirúrgica de tarde o de mañana, y d) la planificación de cuidados postoperatorios, desde los simples en régimen de fast-trackhasta los de mayor complejidad por agregación de factores de riesgo de complicaciones médicas o quirúrgicas. El ICCQ también permite estimar la repercusión de la intervención en función de la comorbilidad del paciente y sus características individuales y el estado evolutivo de su enfermedad y, por lo tanto, identificar subgrupos de pacientes con mayor riesgo de EA. Asimismo, en ausencia de comorbilidad evidente o diagnosticada, el ICCQ puede establecer la probabilidad de que el paciente la tenga en función de los segmentos de edad que considera y la influencia del grado de obesidad como covariable en su potencial existencia.
Con el ICCQ se puede calcular el coste de la intervención (coste por proceso) y explicar las diferencias de costes y consumo de recursos en función de la complejidad quirúrgica y la complejidad sobreañadida derivada de la comorbilidad del paciente, lo que permite un análisis pormenorizado de los costes por proceso.
Por último, el ICCQ permite el desarrollo de auditorías comparativas de procesos con mayor fiabilidad explicativa que los actuales sistemas de clasificación de pacientes genéricos tipo POSSUM, en los que se produce discriminación de pacientes definidos como de bajo riesgo.
En conclusión, el ICCQ se muestra como un aceptable sistema de clasificación de pacientes en la práctica clínica diaria. De confirmarse los resultados preliminares, sería posible su aplicación como una herramienta de gestión clínica en las unidades o los servicios quirúrgicos y permitiría una comparación objetiva de los resultados obtenidos en un proceso específico como la CL.
Correspondencia: Dr. M. Planells Roig. Instituto de Cirugía General y Aparato Digestivo (ICAD). Clínica Quirón. Avda. Blasco Ibáñez, 14. 46020 Valencia. España. Correspondencia: planells_mvi@gva.es
Manuscrito recibido el 23-2-2007 y aceptado el 13-3-2008.