Las estenosis anastomóticas pancreato-digestivas posduodenopancreatectomía cefálica (DPC) son complicaciones raras que suelen presentarse a largo plazo. Presentamos 2 casos de estenosis pancreato-yeyunal que comenzaron con un cuadro clínico de pancreatitis recurrente. El diagnóstico se realizó por clínica de pancreatitis (15 episodios en el primer caso con inicio del primero a los 6 años de la DPC; y 12 episodios en el segundo caso con inicio del primero al año de la DPC), tomografía axial computarizada y resonancia magnética. Ambas pacientes se trataron mediante resección de la anastomosis pancreato-yeyunal, incluyendo un margen de parénquima pancreático de 1cm en contacto con el asa yeyunal, seguida de una nueva pancreato-yeyunostomía término-lateral biplano, con tutorización externa del conducto de Wirsung. El posoperatorio cursó sin incidencias en ambos casos, y tras un periodo de seguimiento de 3 y 2,5 años, respectivamente, las pacientes permanecen asintomáticas, salvo con insuficiencia endocrina y exocrina evidenciadas antes de la reintervención. La reconstrucción de la anastomosis pancreato-yeyunal con drenaje externo del Wirsung es opción válida para tratar los casos de estenosis pancreato-yeyunal post-DPC.
Stenosis of the pancreaticodigestive anastomosis (pancreaticogastrostomy and pancreaticojejunostomy) is a very rare complication that usually develops several years after pancreaticoduodenectomy (PD). Only a few cases have been previously reported. We have reviewed the literature and present 2 more cases of pancreaticojejunostomy stenosis that started with episodes of recurrent acute pancreatitis 6 years and 1 year after PD, respectively. Diagnosis was based on symptoms of pancreatitis (12-15 episodes between 5 and 20 months after PD) and CT and MRI scans. Both patients were treated by resection of the pancreaticojejunostomy stenosis, including a 1-cm slice of pancreatic parenchyma in contact with the jejunum, followed by a new well-vascularized two-layer end-to-side PJ with external drainage of the Wirsung duct. Catheter drainage was exteriorized through a jejunal limb using the Witzel technique. Postsurgical course was uneventful in both cases, and after a follow-up period of 3 and 2.5 years, respectively, the patients remain asymptomatic but with endocrine and exocrine insufficiency. Resection of the PJ and construction of a new PJ with external stent drainage of the Wirsung duct is our preferred surgical option in the rare cases of PJ stenosis after a Whipple procedure.
La duodenopancreatectomía cefálica (DPC) es el tratamiento de elección en pacientes afectos de cáncer de páncreas, duodeno, área periampular o vía biliar distal, así como en casos de neoplasia mucinosa papilar intraductal (NMPI) de páncreas. Tanto la pancreático-yeyunostomía (PY) como la pancreático-gastrostomía (PG) pueden utilizarse en la reconstrucción tras DPC. En los últimos 20 años los centros de cirugía HBP de alto volumen han publicado tasas de mortalidad postoperatorias inferiores al 5%1–3, con tasas de morbilidad entre el 46% y el 58,5%2,3 y supervivencias actuariales a 5 años entre el 15% y el 25% tras DPC por enfermedad maligna4–6. Las complicaciones más frecuentes post-DPC son la fístula pancreática, la hemorragia y la pancreatitis, siendo la estenosis u obstrucción de la anastomosis pancreato-digestiva (PY o PG) una complicación extremadamente infrecuente, que suele desarrollarse años más tarde de la DPC. Hasta la fecha solo se han comunicado unos pocos casos de esta complicación7–12. Tras 210 casos de DPC realizados en nuestro centro en los 10 últimos años, presentamos 2 casos de estenosis de la PY tras DPC, tratados mediante la resección limitada de la zona estenosada con posterior reconstrucción mediante anastomosis PY y tutorización externa del conducto de Wirsung, así como la revisión de los pocos casos publicados hasta la fecha.
Técnica quirúrgicaCaso 1Mujer de 66 años diagnosticada de colelitiasis sintomática, por lo que se realizó colecistectomía abierta en 1996. Tres años más tarde presentó múltiples episodios de pancreatitis aguda secundaria a coledocolitiasis y estenosis del esfínter de Oddi y del conducto de Wirsung, que se trataron con doble esfinteroplastia transduodenal y Wirsungplastia. En febrero de 2007 la paciente desarrolló una NMPI con displasia de alto grado, tratada mediante DPC sin preservación pilórica. Tras la DPC, la reconstrucción se realizó mediante una anastomosis pancreático-yeyunal término-lateral ducto-mucosa, biplano (interno con puntos entrecortados de poligluconato 6/0 y externo también con entrecortados de polipropileno 4/0) con tutor interno. La anastomosis hepático-yeyunal se efectuó a 17cm de la pancreática, en posición término-lateral con puntos entrecortados de poligluconato 6/0, finalizando con la anastomosis gastro-yeyunal, término-lateral, transmesocólica, a 55cm de la biliar, mediante 2 planos (interno con sutura continua de poligluconato 3/0 y externo mediante sutura continua de polipropileno 4/0). La anatomía patológica de la pieza se informó como NMPI con displasia de alto grado (carcinoma in situ).
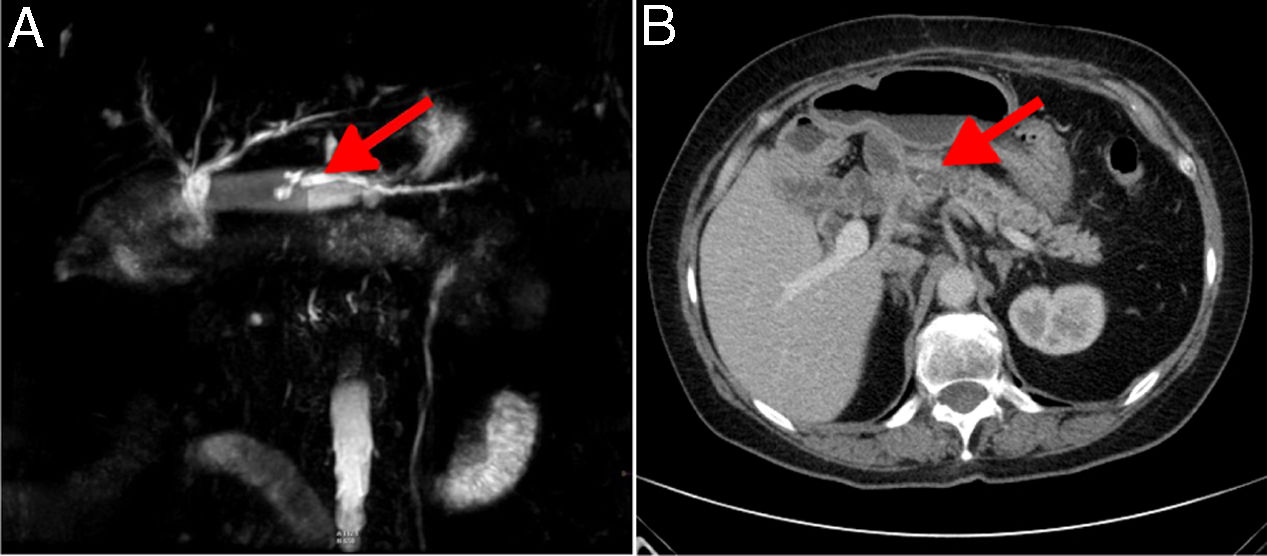
El postoperatorio transcurrió sin incidencias, salvo por la presencia de insuficiencia endocrina y exocrina posterior. Desde enero de 2013 la paciente presentó 15 episodios de pancreatitis aguda y en noviembre de 2014 es derivada por primera vez a nuestra unidad por un nuevo episodio de pancreatitis. La analítica mostraba un incremento de la glucemia (155mg/dl; valores normales [vn]: 70-110), amilasa sérica (300IU/l; vn: 28-100), lipasa sérica (350IU/l; vn: 12-70) y proteína C reactiva (1,40mg/dl; vn: 0,1-0,5); siendo normales los marcadores tumorales CA 19-9 y CEA, la hematología, coagulación, función renal y transaminasas. La TAC y la RM mostraban dilatación de 0,6cm del conducto de Wirsung (fig. 1), no realizándose ecoendoscopia. Tras 2 intentos fallidos de CPRE, se decidió la exploración quirúrgica para tratar la estenosis anastomótica. Tras la disección, se deshizo la anastomosis PY, confirmándose la dilatación (diámetro de 0,6cm) y obstrucción del Wirsung después de lavar los detritus y extraer los cálculos. Se realizó la resección transversal de un segmento de 1cm de parénquima pancreático en contacto con el asa yeyunal, con examen histológico intraoperatorio del mismo para descartar malignidad.
Tanto en este caso como en el n.° 2, la distancia entre la anastomosis pancreático-yeyunal y la bilio-yeyunal era de unos 15-17cm, lo cual nos permitió resecar el asa yeyunal unida al páncreas y realizar una nueva pancreático-yeyunostomía de forma cómoda y sin interferir con la anastomosis bilio-yeyunal realizada en la anterior intervención. La colocación del tutor externo se hizo sin problemas técnicos.
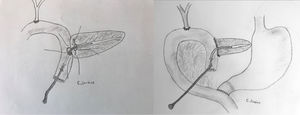
La pancreático-yeyunostomía se realizó en 2 planos: el interno suturando la mucosa del Wirsung con la mucosa yeyunal mediante 6-8 puntos entrecortados con material reabsorbible monofilamento (poligluconato de 6-0), y el externo mediante puntos entrecortados de polipropileno de 4-0. El extremo del tutor transanastomótico se introdujo unos 3-3,5cm en el conducto de Wirsung, pasando a la luz yeyunal y exteriorizándose después a través del asa yeyunal proximal ascendida, fijándose la salida del tutor según la técnica de Witzel (fig. 2). El extremo distal del catéter se exteriorizó a través de la pared abdominal anterior izquierda, donde se fijó con puntos de seda. El posoperatorio cursó sin incidencias, retirándose el tutor a las 5 semanas de la cirugía. Al cabo de 3 años de la intervención la paciente permanece asintomática, precisando únicamente terapia con antidiabéticos orales y enzimas pancreáticas de sustitución por insuficiencia exocrina.
Caso 2Mujer de 45 años que, en 2013, en otro centro, fue tratada por NMPI de páncreas realizándole una DPC sin preservación pilórica. La técnica quirúrgica exerética y reconstructiva (pancreática, biliar y gástrica) fue igual a la del primer caso. Pasado un año de la DPC la paciente presentó un primer episodio de pancreatitis, repitiéndose estos episodios con mayor frecuencia (12 episodios de pancreatitis en 5 meses). Se realizaron 6 intentos de tratamiento mediante CPRE que resultaron fallidos, remitiéndose la paciente a nuestro centro en situación de insuficiencia endocrina y exocrina. La paciente fue estudiada en consulta con datos de laboratorio normales en cuanto a hemograma, coagulación, pruebas de función hepática y renal, glucemia y marcadores tumorales. Tanto la TAC como la RM mostraban discreta dilatación de todo el conducto de Wirsung (diámetro de 0,4cm), sin litiasis (fig. 1). Con el diagnóstico de estenosis de la PY se reintervino a la paciente, confirmando la obstrucción de la PY. Se resecó la zona de anastomosis estenosada, incluyendo un segmento transversal de 1cm de parénquima pancreático (confirmación intraoperatoria de ausencia de malignidad) y realizando una nueva anastomosis en biplano con tutorización externa del conducto de Wirsung con igual técnica que en el primer caso. El posoperatorio transcurrió sin incidencias y el tutor se retiró a las 5 semanas, permaneciendo asintomática la paciente a los 2,5 años de la cirugía, excepción hecha de la insuficiencia pancreática endocrina y exocrina, en tratamiento.
DiscusiónLa reconstrucción pos-DPC se puede efectuar mediante PG o PY. La incidencia de estenosis u obstrucción de estas anastomosis pancreato-digestivas es muy difícil de evaluar, puesto que muchos de los pacientes sometidos a DPC por enfermedad maligna tienen una supervivencia muy limitada para desarrollar la complicación. En las series publicadas, de pocos casos, la incidencia de estenosis fue del 20% tras un seguimiento medio de 10,8 años en 5 pacientes tratados con DPC y reconstrucción con PG7, mientras que otros estudios estiman su frecuencia entre 1,9-20,9%10–13. La estenosis de la anastomosis puede observarse tan pronto como entre 1-2 semanas pos-DPC, y en este caso atribuirse a inflamación, fibrosis o fístula pancreática9,14, mientras que otros pacientes con estenosis pancreato-digestiva pueden permanecer asintomáticos15 o pueden mostrar episodios de pancreatitis recurrente y/o insuficiencia pancreática exocrina9. El tiempo transcurrido entre la DPC con anastomosis pancreato-digestiva hasta la aparición de la clínica relacionada con la estenosis anastomótica varía entre uno y 9 años9. Los casos previamente publicados mostraban pacientes con cuadro claro de pancreatitis recurrente o simplemente con dolor abdominal recurrente9,10,12. Nuestros 2 casos habían presentado 15 y 12 episodios de pancreatitis, respectivamente, durante un periodo de 20 y 5 meses.
La permeabilidad y funcionalidad de la PY1–3 ha sido demostrada mediante RM pancreática tras estimulación con secretina en el 71% de los casos13. En nuestra experiencia, la estenosis de la PY se sospecha ante episodios recurrentes de pancreatitis y se confirma mediante la dilatación del conducto de Wirsung en TAC o RM. Asimismo, la ecoendoscopia y la wirsungrafía intraoperatoria pueden ofrecer también imágenes clarificadoras de esta complicación8. La dilatación endoscópica es el tratamiento conservador de elección para la estenosis pancreato-digestiva, pero la cateterización del Wirsung ha demostrado ser compleja y no siempre resolutiva como en un caso de PG8 y en otro de PY9.
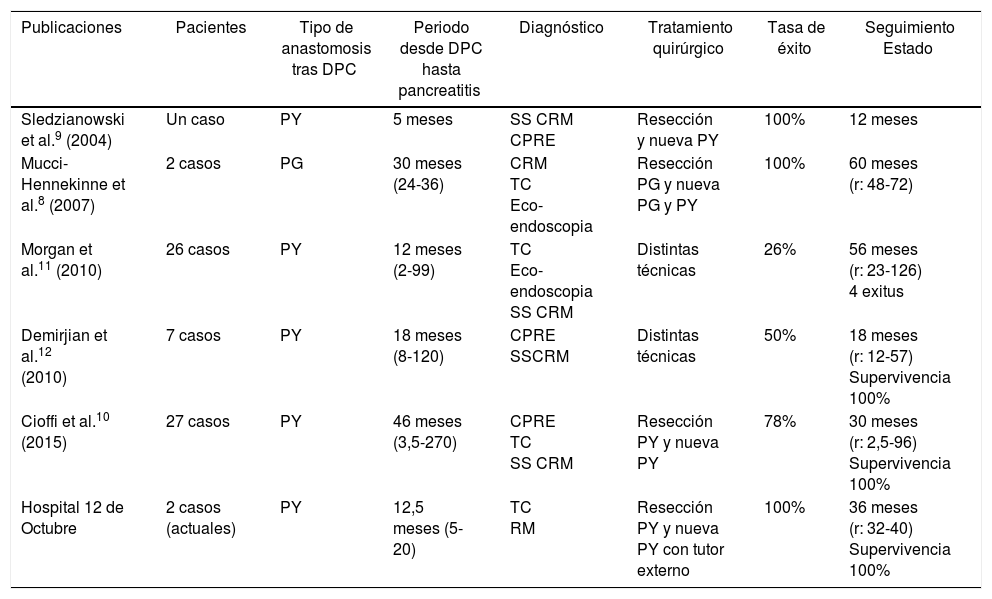
La mejoría de la función pancreática y la resolución del dolor abdominal debido a estenosis u obstrucción de la anastomosis pancreato-digestiva puede obtenerse con la resección de la anastomosis estenosada, incluyendo 1cm de parénquima pancreático, generalmente fibrótico, y realizando una nueva anastomosis PG o PY en casos de PG previa7,8. Una pancreato-yeyunostomía puede realizarse en casos de dilatación del Wirsung con PG previa estenosada8. Como en otro caso publicado recientemente9, nuestras pacientes con estenosis PY fueron tratadas mediante resección de la anastomosis previa y reconstrucción con una nueva PY. Algunos autores prefieren realizar una intervención de Puestow modificado en la misma asa del intestino12. Para prevenir la fístula pancreática postoperatoria, o la posible reestenosis de la PY, al igual que otros autores16,17, nosotros en nuestros 2 casos con dilatación del conducto de Wirsung preferimos realizar una anastomosis pancreato-yeyunal ducto-mucosa en 2 planos añadiendo un tutor externo de la anastomosis exteriorizado a través del asa yeyunal aferente, empleando la técnica de Witzel. Los resultados de las series más importantes se muestran en la tabla 1. Nuestras pacientes no presentaron fístula pancreática postoperatoria, y tras un periodo de seguimiento de 3 y 2,5 años, respectivamente, permanecen asintomáticas, precisando solo tratamiento para su insuficiencia pancreática que presentaban antes de la reintervención.
Características de las series de casos publicadas con estenosis de la anastomosis PY tras DPC
| Publicaciones | Pacientes | Tipo de anastomosis tras DPC | Periodo desde DPC hasta pancreatitis | Diagnóstico | Tratamiento quirúrgico | Tasa de éxito | Seguimiento Estado |
|---|---|---|---|---|---|---|---|
| Sledzianowski et al.9 (2004) | Un caso | PY | 5 meses | SS CRM CPRE | Resección y nueva PY | 100% | 12 meses |
| Mucci-Hennekinne et al.8 (2007) | 2 casos | PG | 30 meses (24-36) | CRM TC Eco-endoscopia | Resección PG y nueva PG y PY | 100% | 60 meses (r: 48-72) |
| Morgan et al.11 (2010) | 26 casos | PY | 12 meses (2-99) | TC Eco-endoscopia SS CRM | Distintas técnicas | 26% | 56 meses (r: 23-126) 4 exitus |
| Demirjian et al.12 (2010) | 7 casos | PY | 18 meses (8-120) | CPRE SSCRM | Distintas técnicas | 50% | 18 meses (r: 12-57) Supervivencia 100% |
| Cioffi et al.10 (2015) | 27 casos | PY | 46 meses (3,5-270) | CPRE TC SS CRM | Resección PY y nueva PY | 78% | 30 meses (r: 2,5-96) Supervivencia 100% |
| Hospital 12 de Octubre | 2 casos (actuales) | PY | 12,5 meses (5-20) | TC RM | Resección PY y nueva PY con tutor externo | 100% | 36 meses (r: 32-40) Supervivencia 100% |
DPC: duodenopancreatectomía; PY: pancreático-yeyunostomía; RM: resonancia magnética nuclear; SSCRM: resonancia magnética estimulada con secretina; TC: tomografía computarizada.
En resumen, la estenosis pancreático-yeyunal post-DPC es una rara complicación que suele manifestarse en forma de pancreatitis, siendo nuestra preferencia para tratar esta complicación la resección anastomótica y nueva PY con drenaje externo del conducto de Wirsung.
AutoríaIago Justo diseñó el estudio, Alberto Marcacuzco analizó los datos, Oscar Caso realizó los estudios radiológicos, Carlos Jiménez-Romero escribió el primer boceto. Todos los autores contribuyeron al diseño e interpretación del estudio y siguientes borradores; Iago Justo es el garante.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.