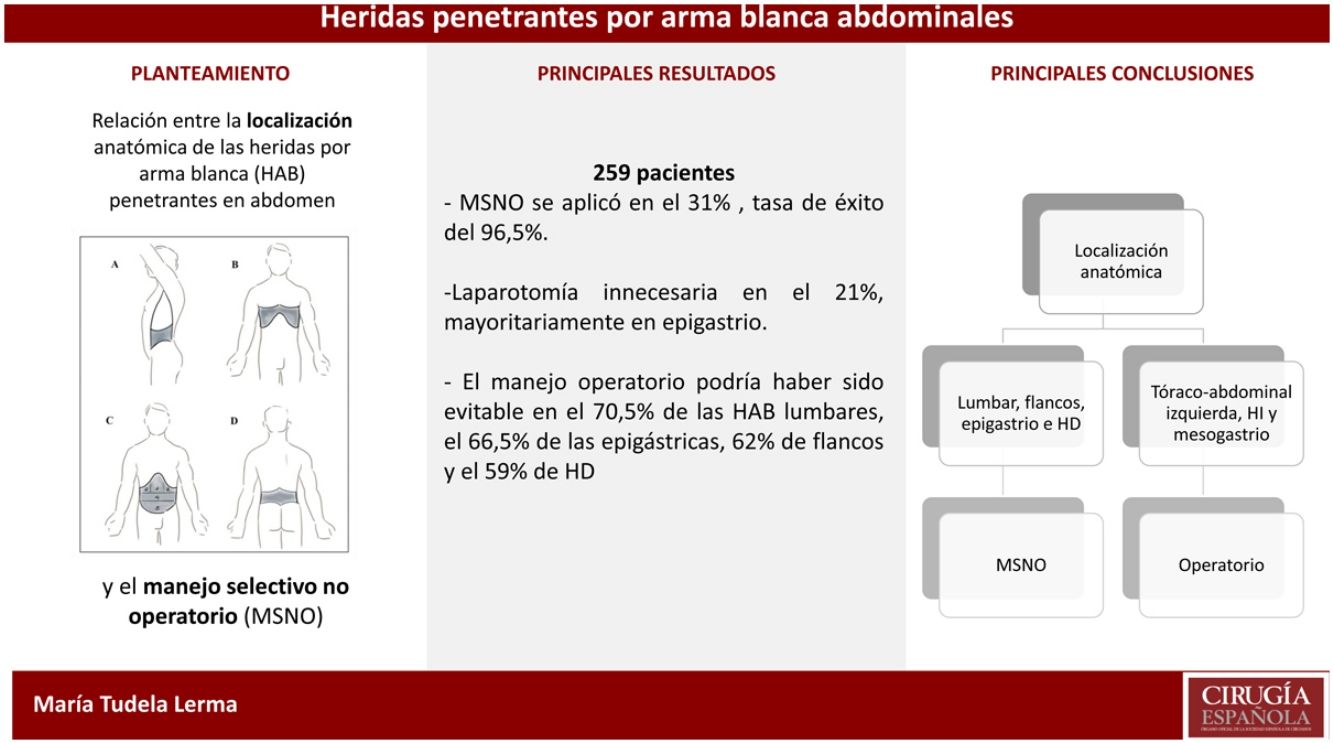
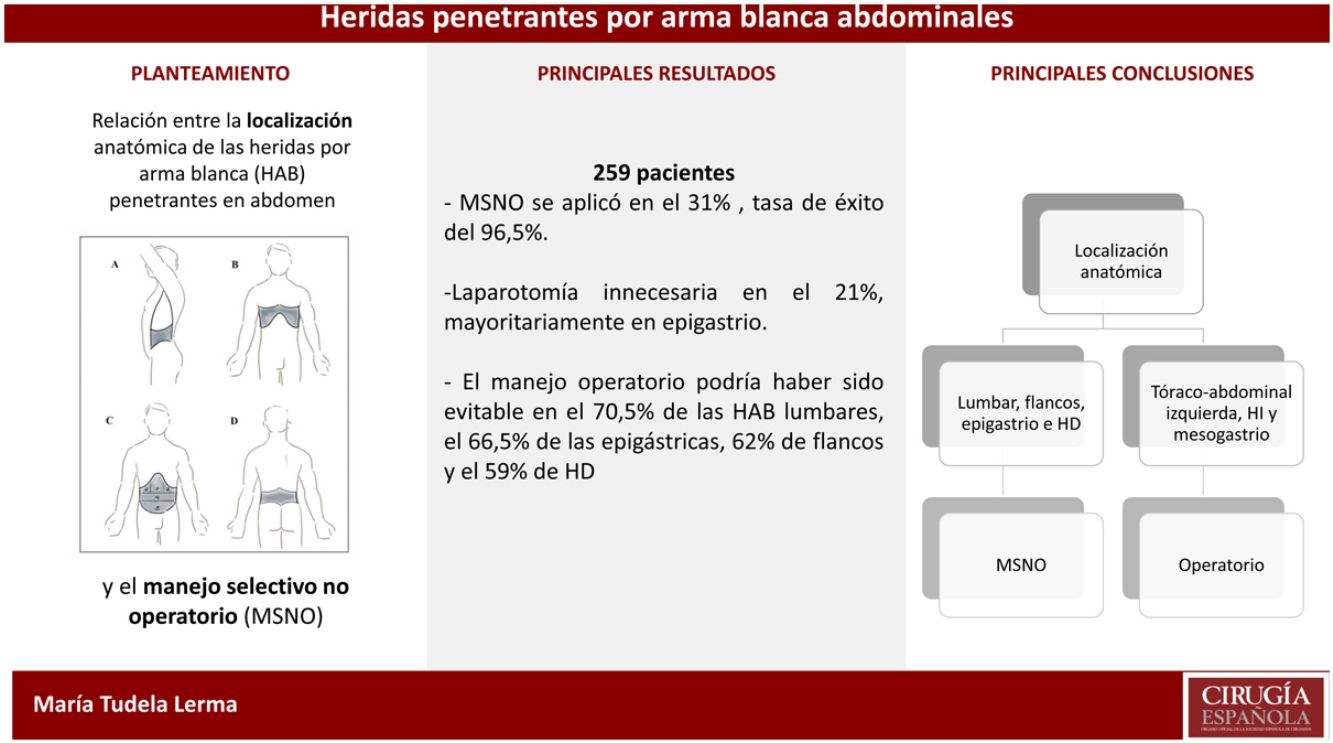
La localización anatómica de las heridas por arma blanca (HAB) penetrantes en abdomen y su relación con el manejo selectivo no operatorio (MSNO) tiene escaso reflejo en la literatura especializada. Nuestro objetivo principal ha sido valorar la tasa de MSNO en función de esa localización anatómica, y sus resultados.
MétodosRevisión retrospectiva del registro prospectivo de trauma abdominal desde abril de 1993 hasta junio de 2020. Los dos grupos a estudio fueron manejo operatorio (MO) y MSNO, incluyendo en este último grupo el uso de laparoscopias exploradoras como método diagnóstico. Se clasificaron las HAB penetrantes en abdomen en función de su localización anatómica.
ResultadosIdentificamos 259 pacientes que cumplían los criterios de inclusión. El MSNO se aplicó en el 31% de los pacientes, con una tasa de éxito del 96,5%. En las HAB de las regiones lumbares, flancos y toracoabdominales fue donde se optó más frecuentemente por este manejo; y en el abdomen anterior fue más aplicable en el hipocondrio derecho (HD), seguido del hipocondrio izquierdo (HI) y epigastrio. Se realizó una laparotomía innecesaria en el 21%, con la cifra más alta en el epigastrio. Teniendo en cuenta los porcentajes de MSNO y laparotomías evitables en cada región, el 70,5% de las HAB lumbares, el 66,5% de las epigástricas, el 62% de flancos y el 59% de HD se podrían haber manejado con éxito sin laparotomía.
ConclusionesEl MSNO de las HAB penetrantes en abdomen ha resultado más seguro y aplicable en las localizadas en las regiones lumbares, flancos, epigastrio e HD.
The relationship between the anatomical location of penetrating abdominal stab wounds (SW) and the rate of selective non-operative management (SNOM) based on that location is scarcely reflected in the specialized literature. Our main objective has been to assess this rate based on the anatomical location, and our results.
MethodsRetrospective review of a prospective registry of abdominal trauma from April 1993 to June 2020. The two study groups considered were the Operative Management (OM), and the SNOM, including in this one the use of diagnostic laparoscopy. Penetrating SWs in the abdomen were classified according to anatomical location.
ResultsWe identified 259 patients who fulfilled the inclusion criteria. SNOM was applied in 31% of the patients with a success rate of 96%, and it was more frequent in the lumbar, flank, and thoraco-abdominal regions; within the anterior abdomen it was more applicable in the RUQ, followed by the LUQ and epigastrium, respectively. An unnecessary laparotomy was done in 21% of patients, with the highest number in the epigastrium. Taking into account the unnecessary laparotomies and the rates of successful SNOM, 70,5% of lumbar, el 66,5% of epigastric, 62% of flank, and 59% of RUQ penetrating SWs could have been managed without a laparotomy.
ConclusionsSNOM of penetrating SWs in the abdomen has been safer and more applicable in those located in the lumbar, flank, epigastric, and RUQ regions.
El manejo selectivo no operatorio (MSNO) se ha convertido, en los últimos años, en una práctica ampliamente aceptada para el tratamiento de las heridas por arma blanca (HAB) penetrantes en el abdomen1,2. Este abordaje ha demostrado su efectividad para reducir la tasa de laparotomías evitables, sin aumento de la morbilidad o mortalidad3–5, así como para disminuir la estancia media y el coste asociados6.
La relación entre la localización anatómica de las HAB y las tasas de MSNO en función de esa localización tiene escaso reflejo en la literatura especializada, más allá de la constatación de que solamente el 50-75% de todas las heridas abdominales anteriores penetran en la cavidad peritoneal y, de estas, el 50-75% causan una lesión que va a requerir un manejo operatorio (MO). Por ello, un porcentaje relevante de pacientes estables y asintomáticos pueden beneficiarse de un MSNO. Por otra parte, asumiendo que son heridas con baja transmisión de energía cinética, la posibilidad de lesiones viscerales va a venir determinada por la posición de la víctima, generalmente en bipedestación, y la longitud y características del arma, entre otros posibles factores.
Nuestro objetivo principal ha sido valorar la tasa de éxito del MSNO de las HAB penetrantes en abdomen en función de la localización anatómica. Además, hemos analizado nuestra tasa de laparotomías innecesarias en una serie amplia de pacientes, también en función de la localización anatómica, y los porcentajes de MSNO potencial a la luz de estas laparotomías innecesarias y MSNO exitoso.
MétodosSe ha realizado un estudio observacional de cohortes siguiendo la declaración STROBE7 de todas las HAB abdominales incluidas en nuestro registro prospectivo de trauma entre abril de 1993 y junio de 2020. Se han incluido solo los pacientes ≥18años en los que se había comprobado penetración peritoneal. Dicha comprobación se ha realizado por alguno o varios de los siguientes métodos: exploración local de la herida bajo anestesia local, laparotomía, laparoscopia (LPS) o TC abdominal sin triple contraste. En pacientes obesos, intoxicados y/o combativos en los que la exploración local de la herida era poco fiable o impracticable, y en algunos casos de penetración de la fascia con dudas sobre violación del peritoneo, se ha realizado preferentemente una LPS. Hemos considerado como HAB múltiples cuando se comprobó más de una herida penetrante en cavidad.
Se ha clasificado el abordaje terapéutico de las HAB penetrantes abdominales en dos categorías: manejo operatorio (MO) y manejo selectivo no operatorio (MSNO). Se consideraron como MO todas las laparotomías, las LPS convertidas a laparotomía y las LPS terapéuticas. Para la evaluación de la tasa de MO evitable se han considerado aquellos pacientes sometidos a laparotomía negativa o no terapéutica. En el grupo de MSNO se ha incluido a los pacientes restantes, sometidos a observación clínica activa, angioembolización o LPS exploradoras (en las que no se hizo ningún gesto terapéutico). La indicación más frecuente de LPS exploradora fue excluir penetración peritoneal, lesión de vísceras huecas o lesión diafragmática en traumatismos de la región toracoabdominal. La LPS terapéutica ha incluido la aplicación de sustancias adhesivas y agentes hemostáticos, suturas de lesiones de vísceras huecas y colostomías de descarga, entre otros procedimientos. La contraindicación absoluta de la LPS fue la inestabilidad hemodinámica. Se han consideraron contraindicaciones relativas el embarazo en tercer trimestre, múltiples laparotomías previas, enfermedad cardiorrespiratoria crónica y las HAB lumbares. Se ha definido como fracaso del MSNO la necesidad de cirugía urgente o diferida en un paciente previamente sometido a MSNO, bien por la presencia de una lesión inadvertida durante la LPS exploradora, o por mala evolución durante la observación clínica o tras procedimientos intervencionistas.
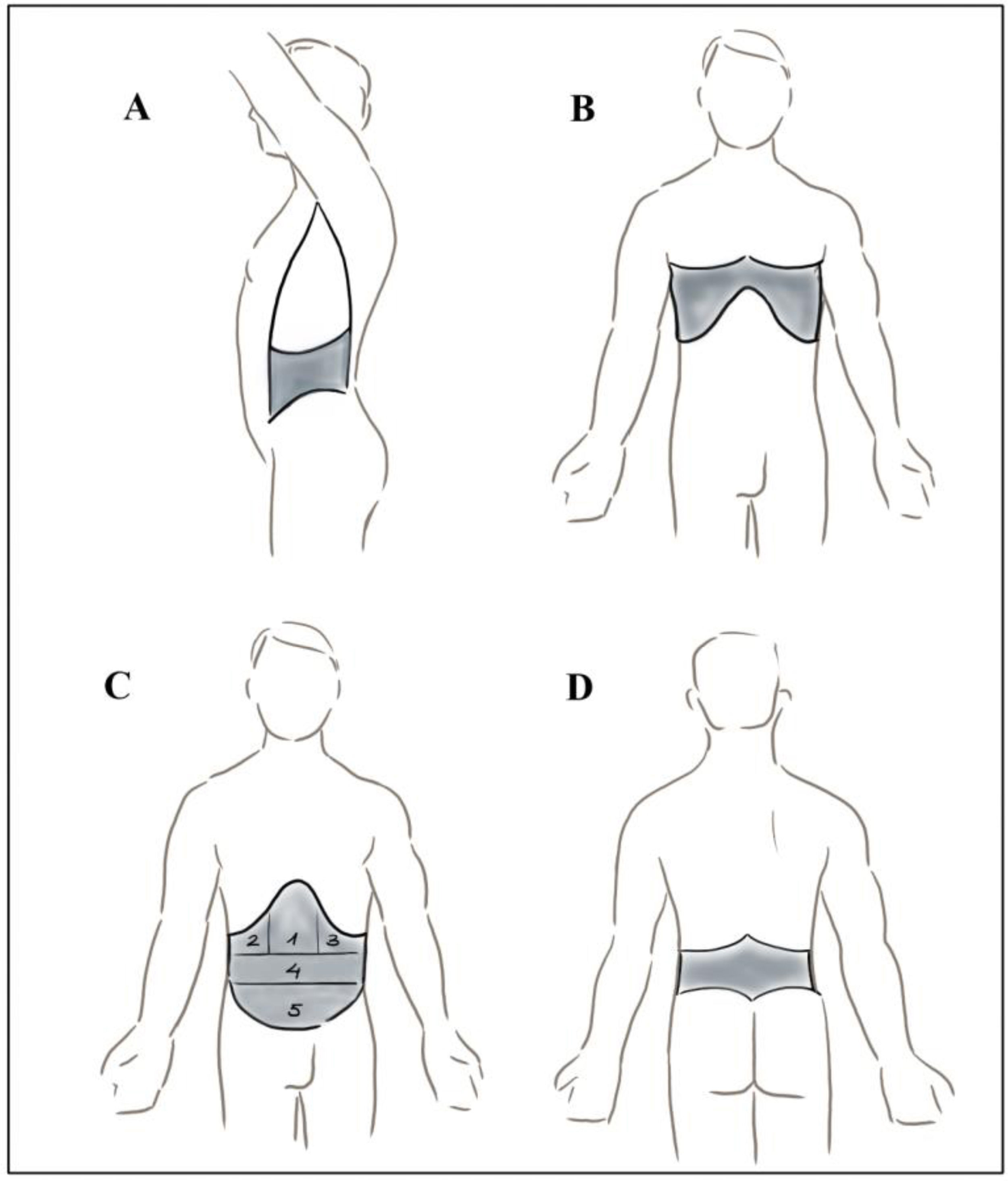
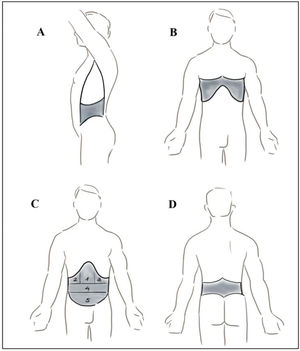
Desde un punto de vista clínico hemos clasificado las HAB penetrantes en abdomen en función de la localización anatómica (fig. 1): abdomen anterior (desde los rebordes costales hasta el pubis y ligamentos inguinales, entre las líneas axilares anteriores); los flancos (entre las líneas axilares anterior y posterior, reborde costal y cresta ilíaca); abdomen posterior o lumbar (entre rebordes costales posteriores, crestas ilíacas y líneas axilares posteriores); y región toracoabdominal derecha e izquierda (desde la línea del pezón hasta rebordes costales por delante, y las puntas de las escápulas y rebordes costales por detrás). A su vez, en el abdomen anterior se han considerado 5 localizaciones anatómicas: epigastrio, hipocondrio derecho (HD), hipocondrio izquierdo (HI), mesogastrio e hipogastrio. La razón de la consideración de estas 5 localizaciones en abdomen anterior deriva del hecho de que, sobre todo en los primeros años, las HAB localizadas en mesogastrio e hipogastrio venían así referidas en nuestro registro de manera global; también por ser localizaciones, a priori, con mayor necesidad de intervención quirúrgica por la frecuencia de las lesiones intestinales. Por último, los pacientes que presentaron heridas múltiples se clasificaron considerando la localización anatómica de la herida presumiblemente causante de la lesión principal; no obstante, se creó una categoría independiente para dicho subgrupo.
Hemos evaluado la gravedad de los pacientes mediante el ISS (Injury Severity Score) y el RTS (Revised Trauma Score). Dentro del ISS hemos establecido 4 rangos de gravedad: 1-15 (leve-moderadas), 16-24 (graves), 25-39 (riesgo vital muy alto) y 40-75 (supervivencia incierta). Dentro del RTS, a pesar de ser una variable cuantitativa y dado que la gran mayoría de pacientes en ambos grupos tenían una puntuación de 12, hemos establecido dos categorías: ≤11 y 12, convirtiéndola en una variable cualitativa.
Para el análisis estadístico se ha empleado el programa SPSS 20.0 para MacOS. Se ha evaluado la asociación entre variables cualitativas con el test de χ2 o prueba exacta de Fisher. Para la comparación de variables cuantitativas que se ajustan a una distribución normal se utilizó la t de Student para muestras independientes; en el caso de que la variable no se ajustara a dicha distribución se empleó el test no paramétrico de la U de Mann-Whitney. La significación estadística se basó en un valor p<0,05.
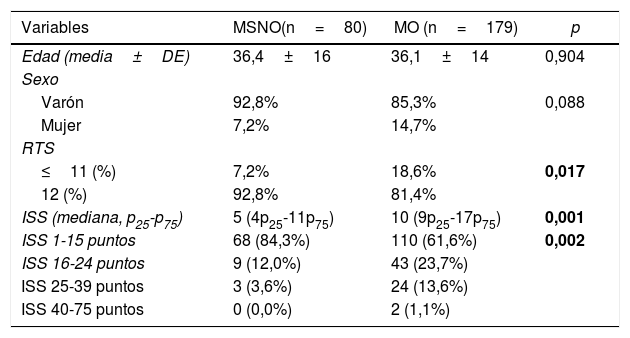
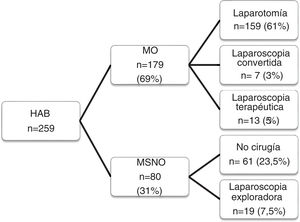
ResultadosIdentificamos 259 pacientes que cumplían los criterios de inclusión. En la tabla 1 se describen datos demográficos y diferencias en las escalas de gravedad entre los grupos de MO y MSNO, existiendo diferencias estadísticamente significativas. La subdivisión del ISS en 4 categorías confirma la mayor gravedad anatómica de los pacientes sometidos a MO.
Datos demográficos y escalas de gravedad en ambos grupos
| Variables | MSNO(n=80) | MO (n=179) | p |
|---|---|---|---|
| Edad (media±DE) | 36,4±16 | 36,1±14 | 0,904 |
| Sexo | |||
| Varón | 92,8% | 85,3% | 0,088 |
| Mujer | 7,2% | 14,7% | |
| RTS | |||
| ≤11 (%) | 7,2% | 18,6% | 0,017 |
| 12 (%) | 92,8% | 81,4% | |
| ISS (mediana, p25-p75) | 5 (4p25-11p75) | 10 (9p25-17p75) | 0,001 |
| ISS 1-15 puntos | 68 (84,3%) | 110 (61,6%) | 0,002 |
| ISS 16-24 puntos | 9 (12,0%) | 43 (23,7%) | |
| ISS 25-39 puntos | 3 (3,6%) | 24 (13,6%) | |
| ISS 40-75 puntos | 0 (0,0%) | 2 (1,1%) |
DE: desviación estándar; MO: manejo operatorio; MSNO: manejo selectivo no operatorio; RTS: Revised Trauma Score; ISS: Injury Severity Score. 1-15: leve-moderado. 16-24: grave. 25-39: riesgo vital muy alto. 40-75: supervivencia incierta.
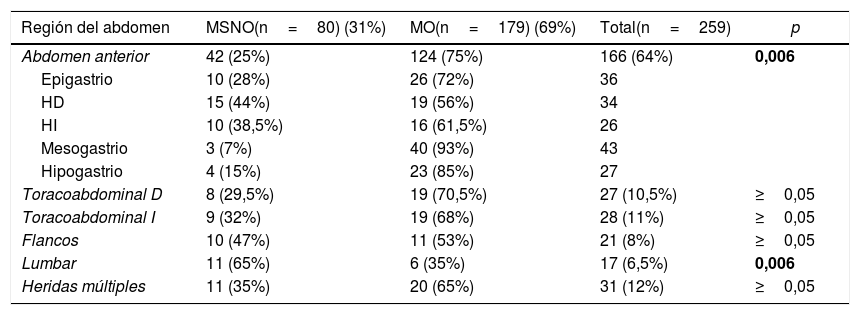
La tabla 2 muestra los porcentajes de MO y MSNO en función de la localización anatómica de las HAB abdominales. El MSNO se aplicó al 31% de los pacientes y fue más frecuente en flancos y región lumbar, observándose en esta última región diferencias estadísticamente significativas respecto al MO. El 75% de los pacientes con HAB penetrantes en abdomen anterior fueron intervenidos, evidenciándose diferencias estadísticamente significativas con el MSNO. En esta región el MSNO fue más empleado en HD, seguido del HI y epigastrio, pero sin encontrar diferencias estadísticamente significativas. Aproximadamente en uno de cada 3 pacientes con HAB toracoabdominales y múltiples se hizo un MSNO.
Porcentajes de MO y MSNO en función de la localización anatómica de las HAB abdominales
| Región del abdomen | MSNO(n=80) (31%) | MO(n=179) (69%) | Total(n=259) | p |
|---|---|---|---|---|
| Abdomen anterior | 42 (25%) | 124 (75%) | 166 (64%) | 0,006 |
| Epigastrio | 10 (28%) | 26 (72%) | 36 | |
| HD | 15 (44%) | 19 (56%) | 34 | |
| HI | 10 (38,5%) | 16 (61,5%) | 26 | |
| Mesogastrio | 3 (7%) | 40 (93%) | 43 | |
| Hipogastrio | 4 (15%) | 23 (85%) | 27 | |
| Toracoabdominal D | 8 (29,5%) | 19 (70,5%) | 27 (10,5%) | ≥0,05 |
| Toracoabdominal I | 9 (32%) | 19 (68%) | 28 (11%) | ≥0,05 |
| Flancos | 10 (47%) | 11 (53%) | 21 (8%) | ≥0,05 |
| Lumbar | 11 (65%) | 6 (35%) | 17 (6,5%) | 0,006 |
| Heridas múltiples | 11 (35%) | 20 (65%) | 31 (12%) | ≥0,05 |
HAB: heridas por arma blanca; HD: hipocondrio derecho; HI: hipocondrio izquierdo; MO: manejo operatorio; MSNO: manejo selectivo no operatorio.
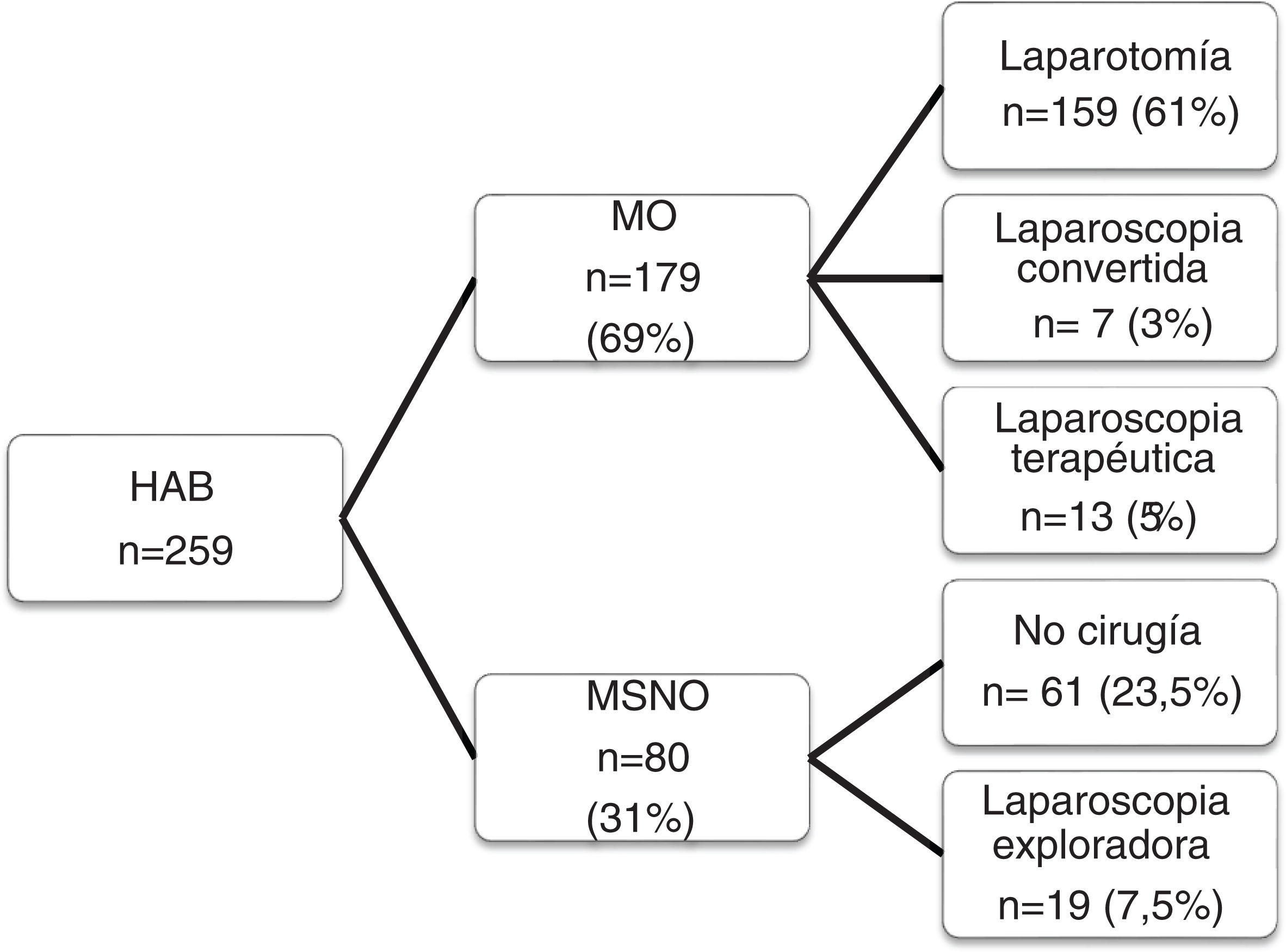
La figura 2 resume la distribución de los pacientes según el tipo de manejo recibido, observando que en cerca de la tercera parte se optó por un MSNO. Dentro de este grupo se realizó una arteriografía en 14 pacientes, a 9 (11%) de los cuales se les realizó una angioembolización por sangrado activo: 4 por laceraciones renales, una lesión suprarrenal, 2 sangrados ileolumbares, un sangrado de la arteria circunfleja y una laceración hepática. Se realizaron 19 LPS exploradoras, todas ellas sin morbilidad asociada. La tasa de éxito del MSNO fue del 96%, ya que de entre los 80 pacientes manejados de este modo, solo 3 casos (3,5%) precisaron posteriormente una cirugía urgente o diferida. Dos de ellos por lesiones inadvertidas en intestino delgado y colon en la LPS exploradora de una herida toracoabdominal izquierda y en mesogastrio, y el tercero por fracaso del manejo conservador de una laceración esplénica grado III en un paciente con una herida en HI. A los 3 se les realizó una laparotomía, sin complicaciones añadidas ni mortalidad.
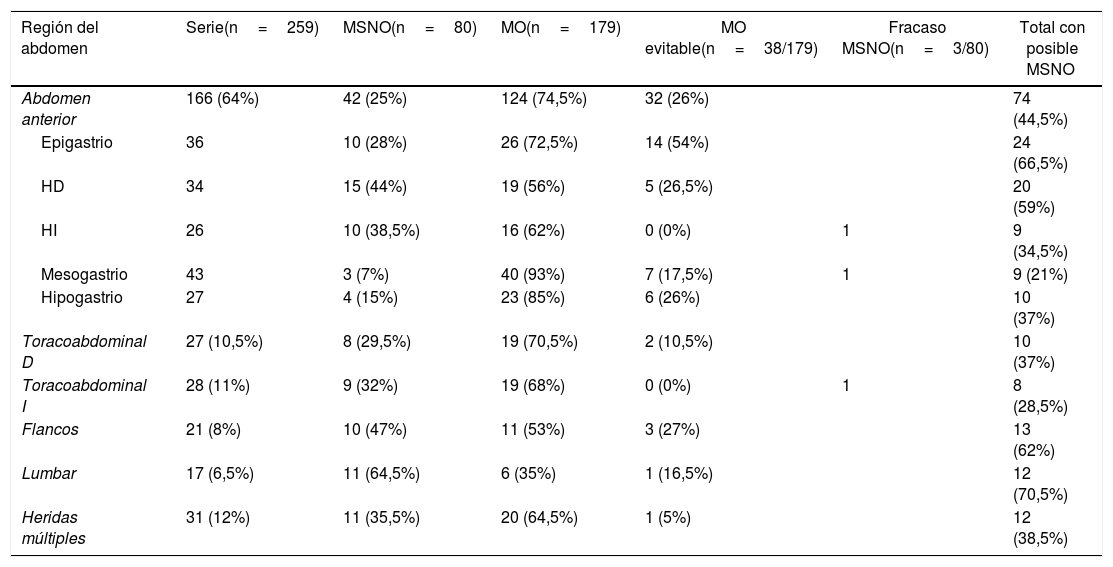
La tabla 3 refleja las tasas de laparotomías negativas, evitables o no terapéuticas en función de la localización, siendo este porcentaje global del 21% (38/179). En abdomen anterior destaca el elevado número de laparotomías evitables en epigastrio (54%), seguido por el HD (26,5%) e hipogastrio (26%). Así mismo, aproximadamente una de cada 4 laparotomías por HAB en flancos se podría haber evitado. Este MO fue menos evitable en HAB toracoabdominales izquierdas, HI y mesogastrio. La morbilidad asociada consistió en 2 infecciones de herida, 2 evisceraciones y 2 íleos prolongados.
Potencial MSNO en función de la localización anatómica
| Región del abdomen | Serie(n=259) | MSNO(n=80) | MO(n=179) | MO evitable(n=38/179) | Fracaso MSNO(n=3/80) | Total con posible MSNO |
|---|---|---|---|---|---|---|
| Abdomen anterior | 166 (64%) | 42 (25%) | 124 (74,5%) | 32 (26%) | 74 (44,5%) | |
| Epigastrio | 36 | 10 (28%) | 26 (72,5%) | 14 (54%) | 24 (66,5%) | |
| HD | 34 | 15 (44%) | 19 (56%) | 5 (26,5%) | 20 (59%) | |
| HI | 26 | 10 (38,5%) | 16 (62%) | 0 (0%) | 1 | 9 (34,5%) |
| Mesogastrio | 43 | 3 (7%) | 40 (93%) | 7 (17,5%) | 1 | 9 (21%) |
| Hipogastrio | 27 | 4 (15%) | 23 (85%) | 6 (26%) | 10 (37%) | |
| Toracoabdominal D | 27 (10,5%) | 8 (29,5%) | 19 (70,5%) | 2 (10,5%) | 10 (37%) | |
| Toracoabdominal I | 28 (11%) | 9 (32%) | 19 (68%) | 0 (0%) | 1 | 8 (28,5%) |
| Flancos | 21 (8%) | 10 (47%) | 11 (53%) | 3 (27%) | 13 (62%) | |
| Lumbar | 17 (6,5%) | 11 (64,5%) | 6 (35%) | 1 (16,5%) | 12 (70,5%) | |
| Heridas múltiples | 31 (12%) | 11 (35,5%) | 20 (64,5%) | 1 (5%) | 12 (38,5%) |
HD: hipocondrio derecho; HI: hipocondrio izquierdo; MSNO: manejo selectivo no operatorio; MO: manejo operatorio.
Si consideramos, por cada localización anatómica, los pacientes con MSNO satisfactorio junto a aquellos en que se hizo una laparotomía evitable (tabla 3), las HAB en las que el MSNO hubiera sido más seguro son las lumbares, seguidas por las epigástricas, flancos e HD.
Cinco pacientes presentaron evisceración de intestino delgado y todos fueron sometidos a laparotomía, que estuvo justificada en 4 (80%); 20 pacientes mostraban salida de epiplón y de estos solo 9 (45%) tenían lesiones subsidiarias de cirugía; en 2 se hizo LPS exploradora y el resto fue sometido a laparotomía.
DiscusiónEl MSNO de las HAB penetrantes en abdomen está bien establecido8–10, aunque no hemos encontrado estudios que correlacionen las tasas de MSNO con las diferentes regiones anatómicas del abdomen11. A lo largo de los años 90 se introdujeron nuevos enfoques diagnóstico-terapéuticos basados en tecnologías emergentes como la LPS, la TC y, en menor medida, la ecografía y la angioembolización. El debate ha continuado centrándose en el equilibrio entre la invasión, la utilización de recursos y la reparación oportuna de las lesiones importantes12. Nuestro 96% de éxito del MSNO lo confirma, aun habiendo incluido dentro de este MSNO la LPS exploradora y la angioembolización. En nuestra experiencia la angioembolización constituye una herramienta terapéutica muy útil, y se utilizó en el 11% de nuestros pacientes con MSNO. La LPS exploradora ha encontrado progresivamente su lugar en el MSNO de las HAB abdominales penetrantes en pacientes estables y sin signos peritoneales13,14; hay grupos que la recomiendan de rutina en estos pacientes para evaluar la posible violación del peritoneo y las potenciales lesiones15,16. En nuestra revisión hemos considerado la LPS exploradora, sin gestos terapéuticos, dentro del grupo de MSNO de manera similar al trauma cerrado, sobre todo hepático, donde la LPS diferida es considerada por algunos como un componente fundamental del MSNO, a pesar de requerir una anestesia general15,17. El principal inconveniente de la LPS exploradora son las lesiones desapercibidas, si bien en la última década se ha comunicado una disminución muy significativa de la incidencia de estas, desde un 13% hasta un 0,12%16. Algunas publicaciones han comunicado un importante aumento de la mortalidad asociado a la demora diagnóstica y terapéutica por lesiones inadvertidas en el MSNO18, algo que no hemos observado en nuestra serie donde solo hemos tenido 3 fracasos de MSNO (3,5%), que precisaron una cirugía urgente diferida.
Algunas localizaciones anatómicas subsidiarias de un MSNO, como las HAB toracoabdominales, presentan particularidades que respaldan la evaluación por LPS (o toracoscopia) de rutina, sobre todo en el lado izquierdo19. El bajo rendimiento diagnóstico de la TC para excluir lesiones del diafragma, y la frecuencia de lesiones asociadas cuando el diafragma está lesionado, aconsejan el uso de la cirugía mínimamente invasiva pues se ha determinado que, en general, alrededor del 25% de HAB toracoabdominales en pacientes asintomáticos tienen perforación del diafragma20,21. En la región toracoabdominal derecha el diafragma está «protegido» por el hígado, y en una mayoría de casos es posible un MSNO que puede incluir angioembolización de lesiones hepáticas con sangrado activo, con una alta tasa de éxito y baja tasa de complicaciones.
Las HAB penetrantes en región lumbar tienen una menor probabilidad de lesiones significativas; la TC, sin necesidad de triple contraste, se considera el gold standard para su evaluación22, y el MSNO se considera un enfoque prudente y seguro en la mayoría de los casos23. En nuestra serie el 64,7% de las HAB penetrantes lumbares fueron sometidas a MSNO, porcentaje que pudo subir hasta el 70,5%, ya que se realizó una laparotomía no terapéutica.
Las HAB múltiples tienen un mayor riesgo de lesión intraabdominal y el protocolo de «seguimiento clínico» aceptado a nivel mundial podría no ser apropiado en el tratamiento de este subgrupo de pacientes24. En nuestra serie se hizo un MSNO en el 35% de estos pacientes y no hubo ningún fracaso del mismo; solo hubo una laparotomía evitable, lo cual nos inclina a pensar que el MSNO es una opción factible en este escenario en pacientes bien seleccionados.
Nuestra tasa del 21% de laparotomías evitables está acorde con los datos publicados25, y la mayoría se realizó en heridas ubicadas en los flancos, epigastrio, HD e hipogastrio, con lo que el uso potencial de MSNO resultaría muy alto, como se puede observar en la tabla 3.
En relación con la controversia sobre la posibilidad de MSNO ante la evisceración de epiplón o visceral en HAB del abdomen anterior, una mayoría de autores consideran la visceral como indicación de laparotomía o LPS, ya que la mayoría de los pacientes van a tener alguna lesión asociada25,26; una minoría, sin embargo, defiende la observación selectiva en estos casos27. Todos nuestros pacientes con evisceración de intestino fueron sometidos a laparotomía, y en el 80% estuvo justificada. La presencia de lesiones asociadas es mucho menor en la evisceración de epiplón, y la laparotomía de rutina tiene también detractores y defensores, aunque en los últimos años parece imponerse el uso del MSNO en casos seleccionados; solo el 45% (9/20) de nuestros pacientes con salida de epiplón tenían lesiones subsidiarias de cirugía.
La gravedad leve-moderada de una mayoría de nuestros pacientes queda bien reflejada en las escalas de gravedad, así como la mayor necesidad de MO en los pacientes más graves.
Entre las limitaciones de este estudio está su carácter retrospectivo y el largo periodo de tiempo analizado, con algoritmos de manejo modificados en función de las nuevas tecnologías, así como criterios de manejo diferentes en función del gran número de cirujanos implicados. Por otra parte, en el reducido grupo de pacientes con HAB múltiples la interpretación sobre la localización de la herida principal fue subjetiva en varios casos, al no aparecer bien descrito en el informe operatorio.
Como conclusiones podemos destacar que el MSNO de las HAB penetrantes en abdomen está perfectamente justificado desde el punto de vista epidemiológico y clínico, y en nuestra experiencia ha resultado más seguro y aplicable en las localizadas en las regiones lumbares, flancos, epigastrio e HD. A la luz de las tasas de laparotomía evitable según la localización anatómica, el MO ha resultado menos evitable en las heridas de la región toracoabdominal izquierda, HI y mesogastrio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.