Introducción
El 10% de los cánceres colorrectales presentan metástasis localizadas en el pulmón1,2. Las opciones de tratamiento incluyen cirugía y quimioterapia. Los criterios para la resección se basan en: tipo histológico, estado de salud, factores pronósticos (tamaño del tumor, presencia de adenopatías, estadificación TNM). Los resultados de la cirugía están determinados por la recidiva local y la diseminación a distancia (metástasis). Particularmente las localizadas en el hígado y las pulmonares3. El propósito de este estudio es identificar las variables que influyen en la sobrevida luego de la resección de las metástasis pulmonares del cáncer colorrectal.
Pacientes y método
Entre julio de 1978 y abril de 2004, se estudió prospectivamente a 125 pacientes con metástasis pulmonares de cáncer colorrectal sometidos a tratamiento quirúrgico: un 45,6% mujeres y un 54,4% varones, con una edad promedio de 53,04 ± 11,5 años. Los criterios de inclusión fueron: máximo 3 metástasis, control del tumor primario y sin recurrencia. La posibilidad de realizar la resección pulmonar mediante toracotomía se valoró con la espirometría utilizando el espirómetro portátil (Survey Tach; Warren E. Collins, Inc., Braintree, Mass-Autospiro AS-300, Minato Medical Science C., Ltd., Osaka, Japón). El análisis de los gases fue realizado tomando una muestra de sangre de la arteria radial, que fue inmediatamente procesada con un autoanalizador y la presión parcial del CO2 fue determinada con un oxímetro de pulso portátil.
La estadificación fue realizada según la Unión Internacional Contra la Cáncer (UICC)3; un 88% resultó PT3/4. Las adenopatías (N1/2) se detectaron en un 37,6%, sincrónicas. Un 92% de las intervenciones fueron realizadas por cirugía convencional y 10 por videocirugía3. El intervalo libre de enfermedad (ILE) fue de 30 meses.
Las metástasis "periféricas" se extirparon por resecciones atípicas en un 66,4%. Los tumores centrales por lobectomías en un 33,6%. El tamaño de las metástasis fue de media de promedio de 2,75 cm. El tiempo entre la resección y las recurrencias fue de promedio de 13,5 meses.
Análisis estadístico
Los datos fueron analizados con el paquete estadístico BMDP Statistical Software, Los Ángeles, California, Estados Unidos. La sobrevida fue calculada con la prueba de Kaplan-Meier y la diferencia entre grupos por los rangos. Las variables continuas fueron determinadas maximizando los rangos para lograr la diferenciación óptima entre alto y bajo riesgo. Las discretas fueron agrupadas en forma binaria. La prueba de Cox fue utilizada en el análisis de múltiples variables.
Se utilizó el árbol de regresión (CART) para determinar el pronóstico en los subgrupos usando las covariables. Un valor de p < 0,05 fue considerado de significación.
Resultados
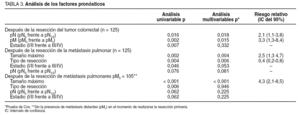
Las variables analizadas se muestran en la tabla 1. La morbilidad acumulada fue del 3,2%; 2 pacientes presentaron infección de la herida, 1 hemorragia y 1 fue reintervenido.
Tras la resección, los pacientes clasificados como pT3/4 recibieron quimioterapia adyuvante, radioterapia o radioquimioterapia, 26 de ellos con ciclos de quimioterapia adyuvante (tabla 2).
Factores pronósticos
El análisis univariable identificó los estadios (pN, pM, UICC; pTNM [tipo de tumor, adenopatías y metástasis]) como variables que afectaron al pronóstico tras la resección. pN y pM resultaron factores independientes en los análisis multivariados (tabla 3).
Supervivencia
El promedio fue de 62,4 ± 3,2 meses; al año y a los 3 años fue del 90 y el 47%, respectivamente. La predicción en 5 años fue del 27%.
Veintiocho pacientes fueron sometidos a 2 operaciones o más; la supervivencia está relacionada directamente con el tipo de intervención y duración. Las tasas a los 3 y 5 años no difirieron significativamente después de una o más resecciones.
El promedio en los pacientes sometidos a una sola intervención fue de 60 meses comparados con 16 en los pacientes sometidos a más de una (p = 0,004).
El análisis univariado demostró que el tamaño de las metástasis (3,75 cm o menor), tipo de resección y estadificación (estadio I/II frente a III/IV) son variables de significación. La categoría pN del tumor primario estuvo en el límite de la significación estadística.
El máximo tamaño de las metástasis fue independiente en los múltiples análisis.
El análisis realizado mediante CART definió 3 subgrupos con diferente pronósticos: A: pacientes con metástasis de un diámetro de 3,75 cm o menos, ILE mayor de 10 meses, con mejor pronóstico que los pacientes; subgrupo B: con metástasis de tamaño de 3,75 cm o menos e ILE < 10 meses (p = 0,004), y C: metástasis de tamaño > 3,75 cm (p = 0,003) (fig. 1).
Fig. 1. Árbol de clasificación y regresión (CART); análisis de la sobrevida tras la resección de las metástasis pulmonares del cáncer colorrectal. ILE: intervalo libre de enfermedad; *p = 0,004; **p = 0,003 frente al grupo con metástasis de tamaño ≥3,75 e ILE > 10 meses.
Discusión
No se han generalizado los criterios para seleccionar a los pacientes con cáncer colorrectal y metástasis pulmonares sometidos a resección, los estudios que enfocan los factores pronósticos son heterogéneos, en relación con los enfermos que deben incluirse, el tipo de intervención y los métodos estadísticos utilizados1-6.
Varios puntos de vista han de tenerse en cuenta para evaluar los factores que influyen en el pronóstico del cáncer colorrectal tras la resección de las metástasis: la resección del tumor primario y la subsecuente de las metástasis, los ganglios positivos en el estudio histológico, y las metástasis distantes que resultan ser factores pronósticos que influyen en la sobrevida7-12.
La resección completa del tumor es un factor determinante en la sobrevida. Esto se ha confirmado en los registros multivariables de la UICC para las metástasis pulmonares en el cáncer colorrectal.
El análisis univariable han demostrado que la estadificación UICC, es un predictor de los resultados, y las categorías pN tienen el doble de significación. Sin embargo, las publicaciones de Ishikawa et al12 (2003) han señalado que el pronóstico está influido por las características del tumor primario, y en el multivariable, por la infiltración paralinfonodular.
Okumara et al13 se refieren a la significación que tiene la clasificación Dukes. "A" en el pronóstico13. No obstante, se identifica por análisis múltiple la importancia del grado del tumor14. El análisis multivariado realizado en la presente investigación es similar al realizado por Zink et al15 y Hass et al16; el tamaño de las metástasis fue un factor predictivo en la supervivencia17,18.
La interpretación de los datos del registro internacional de las metástasis pulmonares estratifica a los pacientes en diferentes grupos de riesgo de acuerdo con su número (1, 2, 3, 4 o más)14, fallando al incluir todas las metástasis sin diferenciar el tipo de tumor primario.
Las resecciones amplias fueron realizadas para resecar las metástasis en el 70%, comparada con el 50% de otras series. Este alto porcentaje refleja la conducta de preservar tanto parénquima pulmonar como sea posible si se le compara con el 67% señalado en el Registro Internacional de las MT pulmonares14. El tamaño de las metástasis no determina el procedimiento quirúrgico, sino que las grandes metástasis se tratan con resecciones extraanatómicas.
El ILE es un factor importante para el pronóstico en pacientes con metástasis pulmonares menores de 3,75 cm, pero no en grupo total1,15,16.
Un 24% de los pacientes fueron sometidos a resecciones por metástasis recurrentes con un ILE de 12,5 meses, cifras comparables a las publicadas14. Nuestros resultados evidencian que los pacientes sometidos a toracotomías repetidas no tenían diferencias significativas en la supervivencia a los 3 y 5 años con aquellos en los que se realizó una intervención.
Conclusiones
Nuestros resultados luego de las resecciones de las metástasis en el cáncer colorrectal fueron influidos independientemente por el tamaño de la metástasis y por el tipo de tumor. Subgrupos de análisis nos permitieron estratificar a los pacientes en varias categorías de acuerdo con el riesgo de recidiva del tumor tras la resección, basados en el tamaño de la metástasis y en el ILE. Este sistema puede usarse para seleccionar a los pacientes que se beneficiarán del tratamiento quirúrgico.