Se presenta una nueva técnica para la intervención de hemorroides, consistente en el reposicionamiento de los paquetes hemorroidales, para lo que se emplea un proctoscopio rotatorio denominado Hemor Pex System® (HPS). Se realiza de forma ambulatoria, con mínimo dolor postoperatorio y rápida incorporación a la vida laboral.
ObjetivosPresentar la experiencia obtenida con esta técnica durante 3 años de seguimiento en 2 instituciones en Génova, Italia.
Pacientes y métodoDesde enero de 2003 hasta junio de 2006 se intervinieron 1.112 pacientes diagnosticados de hemorroides (grados II , III y IV ) con la técnica de HPS. Se realizó un estudio prospectivo no aleatorizado en 2 hospitales, en el que se tuvo en cuenta el dolor postoperatorio, la incidencia de complicaciones y la recurrencia de síntomas.
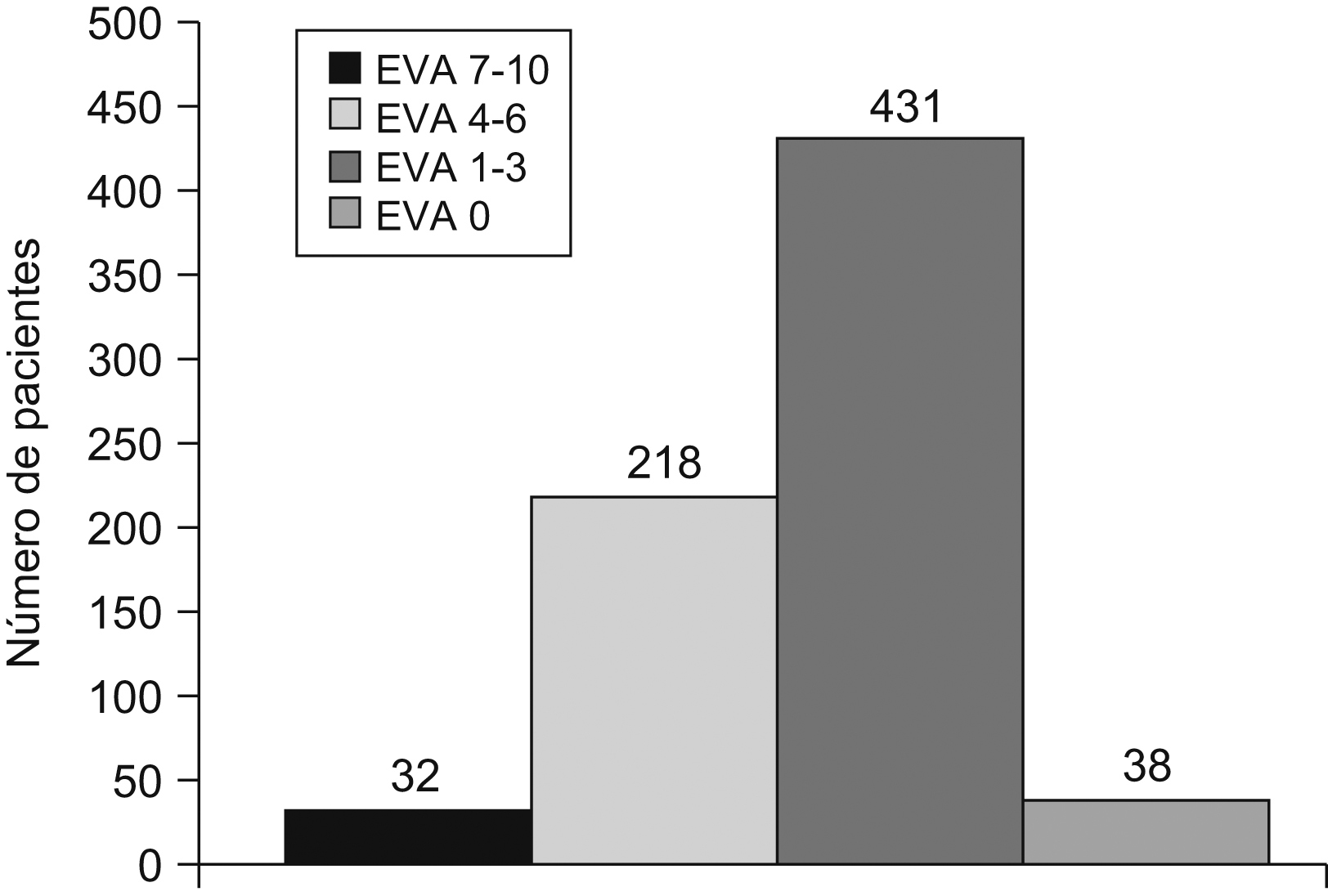
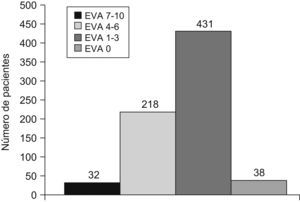
ResultadosSe intervino a 1.112 pacientes, de los cuales 719 han concluido el seguimiento. La edad media fue de 47 años. En el 92% de los casos la intervención se realizó bajo anestesia local. El tiempo medio quirúrgico fue de 20 ± 5min. Al 97% de los pacientes se lo dio de alta a las 6h de la intervención. El dolor postoperatorio inmediato, según la escala analógica visual, estuvo ausente (0) en 38 casos, fue ligero (1 a 3) en 431 casos, fue medio en 218 casos y fue intenso en 32 casos.
ConclusionesLos autores consideran que es un procedimiento seguro, con una corta curva de aprendizaje para los cirujanos y, sobre todo, aporta una gran reducción en el dolor postoperatorio para el paciente.
We present a new technique for the surgical treatment of haemorrhoids, consisting of the repositioning of haemorrhoid cluster, using a rotating Proctoscope called Hemor Pex System® (HPS). This procedure is performed as an outpatient procedure, with minimal postoperative pain and rapid integration into working life.
ObjectivesTo present the experience with this technique during 3 years of follow up in two institutions in Genoa, Italy.
Patients and methodsfrom January 2003 to June 2006, 1112 patients with grade II, III and IV haemorrhoids were operated on using the HPS technique, in two different hospitals. Prospectively analyzed the following parameters: postoperative pain, incidence of complications and recurrence of symptoms.
ResultsA total of 1112 patients were operated, of whom 719 have completed the follow-up. The mean age was 47 years. In 92% of cases the intervention was performed under local anaesthesia. The average time of surgery time was 20+/−5min. A total of 97% of patients were discharged at 6h after surgery. The immediate postoperative pain, according to the Visual Analogue Scale (VAS): absent (0) in 38 cases, slight (1-3) in 431 cases, 218 medium and intense in 32 cases.
ConclusionsWe believe HPS is a safe procedure, with a short learning curve for surgeons, and in particular leads to a great reduction in post-operative pain for the patient.
Las hemorroides son una entidad frecuente que afecta a más del 50% de la población por encima de los 50 años de edad.
Las alternativas terapéuticas habituales oscilan desde actuaciones poco intensivas1,2, que pueden realizarse incluso en la consulta, hasta intervenciones de más envergadura3,4,5,6,7, que precisan anestesia locorregional, un quirófano y, en su mayoría, un ingreso hospitalario, así como un postoperatorio más lento con el consiguiente gasto que supone8.
El desarrollo de nuevas técnicas9,10,11 para la cirugía hemorroidal que intentan ofrecer un postoperatorio más confortable demuestra que todavía no existe la cirugía «ideal» para esta afección: con baja tasa de complicaciones y mínimo dolor postoperatorio.
Este trabajo se diseñó para probar la eficacia de la hemorroidopexia desarterializante; en él se valoran los resultados en cuanto al dolor postoperatorio, la incidencia de complicaciones y la recurrencia de sintomatología. Es una técnica que se realiza en el ámbito de la cirugía ambulatoria.
La técnica operatoria consiste en una pexia mucohemorroidal y se utiliza un dispositivo denominado Hemor Pex System® (HPS). Mediante la utilización de un proctoscopio rotatorio desechable (Angiológica, Italia) y una fuente de luz que se introduce en éste, se obtiene una mejor visualización de los paquetes hemorroidales y se colocan puntos sueltos en cada una de las 6 ramas terminales de la arteria hemorroidal superior. De esta forma, la mucosa anorrectal se eleva y las columnas hemorroidales vuelven a estar por encima de la línea Z.
En este artículo se describen los resultados obtenidos en más de 3 años de realizar la técnica de HPS en 2 instituciones diferentes.
Material y métodoSe realizó un estudio prospectivo, no aleatorizado, de pacientes a los que se les realizó una intervención según la técnica de HPS en el Hospital San Martino de Génova y en la Clínica Villa Santa Rita de Cagliari, Italia, desde enero de 2003 hasta junio de 2006. En el estudio se incluyeron 1.112 pacientes afectados de hemorroides de grado II (con hemorragia persistente), III y IV, según Goligher12, de los cuales 719 concluyeron el seguimiento.
Se analizaron prospectivamente los siguientes parámetros: dolor postoperatorio, incidencias de complicaciones y recurrencia de sintomatología.
A todos los pacientes se les realizó una colonoscopia o un enema de bario, así como valoración anestésica y un estudio preoperatorio antes de ser admitidos como pacientes ambulatorios.
Los controles de seguimiento se realizaron a los 7, los 30 y los 60 días, y a los 6 y los 12 meses después de la intervención quirúrgica.
A todos los pacientes se los instruyó para realizar el control de dolor postoperatorio en domicilio según la escala analógica visual (EVA).
El dolor postoperatorio se registró después de la operación, y en cada una de las visitas de control de seguimiento se utilizó la EVA, donde 0 es no dolor y 10 es el dolor de mayor intensidad experimentado.
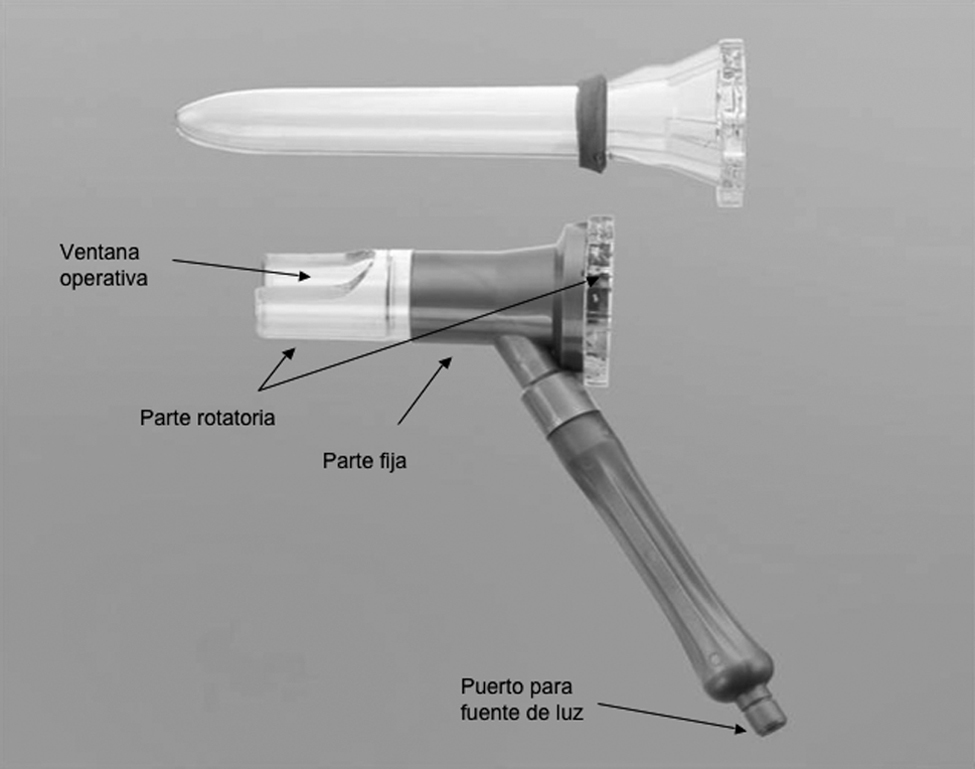
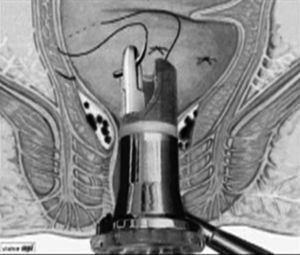
Técnica quirúrgicaPara realizar la cirugía se utilizó el dispositivo de HPS® (Angiológica, Italia). Se trata de un dispositivo (proctoscopio) desechable, hecho de una parte fija que mantiene el contacto con el anodermo y la mucosa sensible del canal anal, y por una parte rotatoria. Al proctoscopio se acopla una fuente de luz que permite una mejor visualización. Además, el dispositivo presenta una ventana a través de la cual se dan los puntos de sutura (figura 1).
Figura 1. Proctoscopio desechable. Parte fija y parte rotatoria.
Dos horas antes de la intervención se aplicó a los pacientes crema anestésica (Emla) en el ano.
La técnica se realiza bajo anestesia local y sedación, mayoritariamente. El paciente se coloca en la mesa de operaciones en posición de decúbito prono («Jack Knife») o en decúbito lateral izquierdo (posición de Sims), la posición ginecológica se utilizó en pocos casos y sólo con anestesia general.
Intraoperatoriamente se les administró metronidazol (1,5g), así como durante los 5 primeros días del postoperatorio.
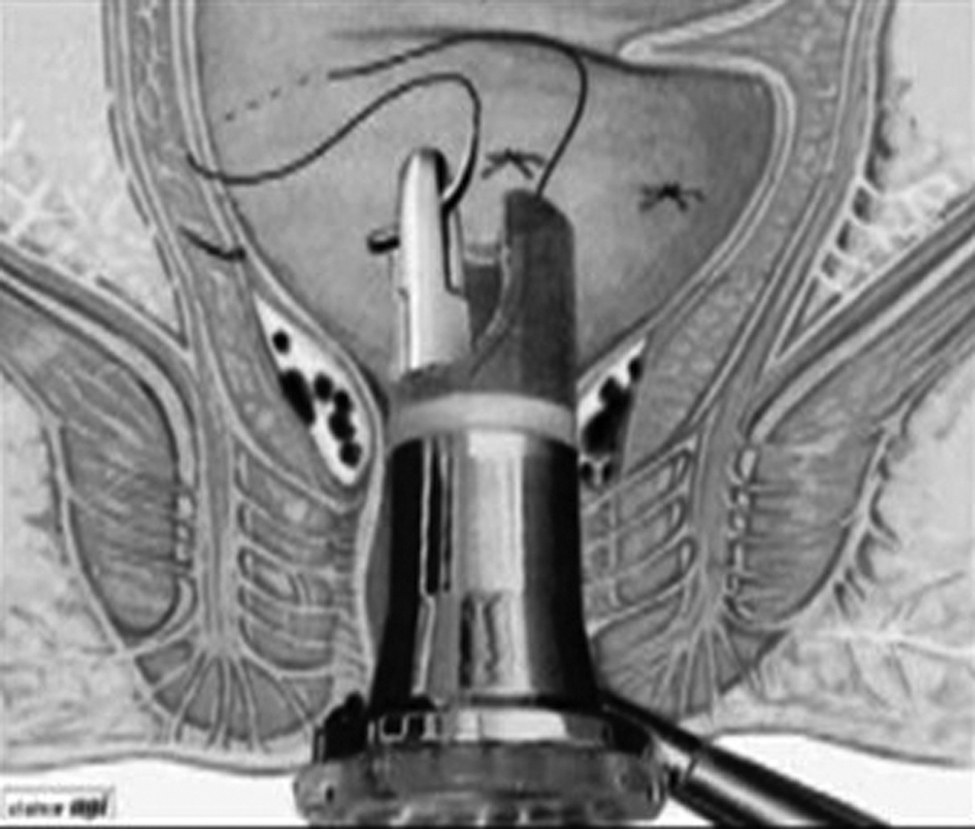
El proctoscopio rotatorio se introduce en el ano con el mango en dirección a periné, de esta manera, las posiciones de las ventanas operativas coincidirán con las horas 1, 3, 5, 7, 9 y 11, que coinciden con las 6 ramas de la arteria hemorroidal superior (figura 2). A través de la ventana del dispositivo se dan puntos en «Z», uno por cada posición horaria (Vycril 3/0 aguja 22). Con este procedimiento se consigue ligar la arteria correspondiente, así como la plicatura de la mucosa y la submucosa, con lo que se repara el componente de prolapso hemorroidal.
Figura 2. Técnica quirúrgica.
ResultadosA 1.112 pacientes se les realizó una intervención de hemorroidopexia según la técnica HPS®, de los cuales 719 concluyeron el seguimiento; los 393 que no concluyeron el seguimiento se excluyeron del estudio. De los 719 pacientes, 456 eran varones y 263 eran mujeres, la edad media fue de 47 años (rango de 20 a 87).
Según el grado hemorroidal, se incluyeron 180 pacientes con hemorroides de grado II (con rectorragia asociada), 467 pacientes con hemorroides de grado III y 72 pacientes con hemorroides de grado IV.
Las intervenciones se llevaron a cabo en el 92% de los casos bajo anestesia local esfintérica (carbocaína al 2%: 15cc), en el 7% de los casos no se administró anestesia local (sólo sedación). Sólo se administró anestesia general en 4 casos y anestesia espinal en 5 casos, ambas por petición de los pacientes.
A todos los pacientes se les administró sedación con midazolan en dosis variable (de 5 a 10mg) intravenosa.
El tiempo medio quirúrgico fue de 20 ± 5min.
Al 97% de los pacientes se les dio de alta a las 6h de la intervención, mientras que el 1,9% tuvo una noche de estancia hospitalaria, pero no más de 24h.
La primera evacuación intestinal espontánea se produjo después de las 24h en el 82% de los pacientes; al resto de los pacientes que al tercer día postoperatorio no hubiera evacuado y presentara muchas molestias se les aconsejó un laxante muy suave (a base de fibra natural).
Los pacientes se reincorporaron al trabajo en un promedio de 3 días después de la cirugía (rango de 1 a 7).
No hubo ningún caso de hemorragia intraoperatoria persistente, 97 pacientes (13,5%) refirieron hemorragia leve con la defecación de 7 a 12 días después de la cirugía.
En 32 pacientes (4,5%) se presentó retención aguda de orina en el postoperatorio inmediato, mientras que 139 pacientes (19,3%) tuvieron discreto edema anal y perianal.
En el control del dolor en el postoperatorio inmediato se evidenció la predominancia de una EVA de 1 a 3 (431 pacientes) (figura 3).
Figura 3. Dolor en el postoperatorio inmediato.
La tabla 1 muestra las complicaciones dentro de los 30 días del postoperatorio.
Tabla 1. Complicaciones en los 30 primeros días postoperatorios
| Complicaciones | Pacientes (%) |
| Tenesmo | 114 (15,9) |
| Absceso perianal | 6 (0,8) |
| Fístula pararrectal | 3 (0,4) |
| Malestar en canal anal | 218 (30,3) |
| Equimosis perianal | 26 (9,5) |
En el tercer control de seguimiento, a los 60 días, se encontraron 6 pacientes (0,8%) con fístula perianal, 2 pacientes (0,3%) con seudopólipos, 3 pacientes (0,4%) con hemospermia, 2 pacientes (0,2%) con incontinencia fecal y 13 pacientes (1,8%) con incontinencia a gases que volvió a la normalidad.
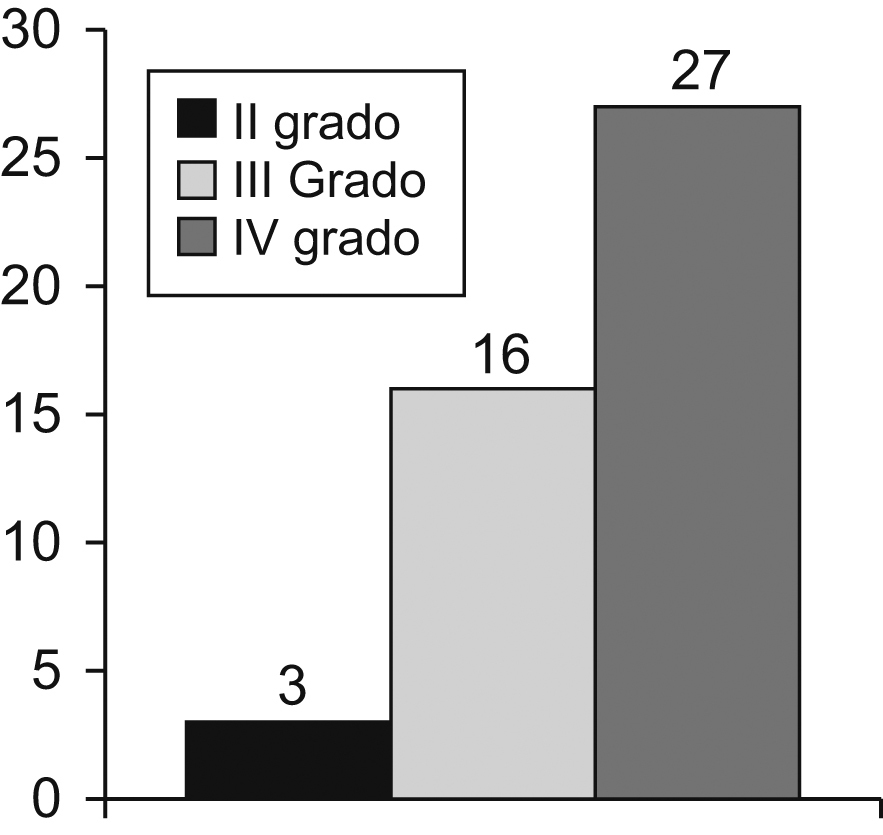
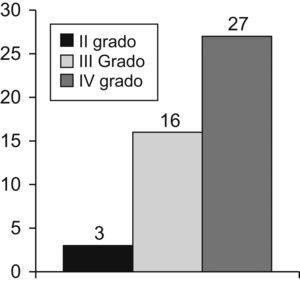
En cuanto a las recidivas, se encontró que en el grupo de pacientes con hemorroides de grado ii hubo 3 recidivas (1,6%); en el grupo de grado iii hubo 16 pacientes (3,4%) que recidivaron y en el de grado iv hubo 27 pacientes (37,5%) con recidiva (figura 4).
Figura 4. Recidivas según el grado hemorroidal.
Con respecto al coste de la técnica, un dato relevante y para tener en cuenta debe ser que, previa a la puesta en marcha de la nueva técnica, el Instituto Estadístico de la Universidad de Génova llevó a cabo un estudio sobre el coste relativo de ésta, comparándola con otras técnicas ya existentes, datos que se muestran en la tabla 2.
Tabla 2. Coste relativo del Hemor Pex System®
| Técnica | Coste relativo |
| Crioablación | 3 |
| Milligan-Morgan | 4 |
| Longo | 10 |
| HPS | 6 |
HPS: Hemor Pex System®.
Los resultados de este estudio muestran que la técnica con HPS® es una alternativa segura a los procedimientos quirúrgicos convencionales para el tratamiento ambulatorio de las hemorroides con varios grados de prolapso, si bien se demuestra que en el grado iv presenta un elevado número de recidivas.
El porcentaje de hemorragia perioperatorio recopilado (0%) es inferior al publicado en la literatura médica13, que se encuentra comprendido entre el 0,5 y el 4% de riesgo de hemorragia postoperatoria. Esto podría estar en relación con la facilidad extrema con que este sistema permite suturar los vasos sanguíneos bajo una buena visión.
En los 14 casos en los que fue necesario una noche de estancia hospitalaria, ésta no se debió a razones dependientes de la intervención quirúrgica, sino a complicaciones inmediatas (dolor intenso, retención aguda de orina, domicilio a más de 150km del hospital).
Se encontró que el uso habitual de metronidazol redujo el dolor postoperatorio14, también se utilizaron diuréticos y cortisona para los pacientes en los que se desarrollaron edema y hematomas a fin de reducir al mínimo el subsiguiente dolor y tenesmo.
En los 218 pacientes que se quejaron de dolor endorrectal, éste se debía a la presencia de una sutura no absorbible (polipropileno). De hecho, cuando ésta se retiró (por endoscopia), el dolor desapareció. Este problema no ha vuelto a ocurrir al comenzar a usar suturas absorbibles (Vicryl®).
En los 2 casos en los que se desarrollaron «seudopólipos», se llevó a cabo una polipectomía durante un control endoscópico pues se consideraron pólipos. Sin embargo, el estudio histológico demostró que eran exhuberancias mucosas secundarias a los puntos de la mucopexia.
Tres pacientes presentaron hematospermia después de la operación. Es probable que esto se debiera a un error técnico, y es importante no ir demasiado profundo al pasar la sutura en la pared anterior del recto para evitar la perforación del recto con posibles serias complicaciones (por ejemplo: la fístula rectovaginal) similares a las reportadas con otras técnicas15.
Se tuvo 6 pacientes con abscesos perianal o perirrectal seguidos de formación de fístulas. Esto ocurrió principalmente en pacientes diabéticos, en aquellos que recibían tratamiento anticoagulante y en pacientes obesos. La presencia de estas comorbilidades retarda el proceso de cicatrización y aumenta la probabilidad de sobrecrecimiento bacteriano local.
Las recurrencias parecían ser superiores a lo que efectivamente eran. De hecho, al examinar el recto, muchos pacientes (22%) tenían skin-tags y no recurrencia de la enfermedad. Las verdaderas recidivas fueron del 6,4% y esto no es más de lo que se describe en la literatura médica16,17,18.
No se encontró ninguna explicación lógica para los casos de incontinencia fecal (2 pacientes) y de gases (13 pacientes), que se resolvieron espontáneamente en alrededor de los 2 o 3 meses posteriores a la intervención. Es probable, sin embargo, que pudiera haber preexistido algún déficit antes de la intervención quirúrgica.
Para concluir y según la opinión de los autores, la técnica HPS® tiene numerosas ventajas: es un procedimiento seguro, incluso si el seguimiento es relativamente corto, es fácil de aprender la técnica (tiene una corta curva de aprendizaje para los cirujanos) y, sobretodo, aporta una gran reducción en el dolor postoperatorio para el paciente. Aunque el procedimiento es sencillo no está exento de complicaciones, sobre todo durante la curva de aprendizaje. Como desventaja presenta la persistencia de skin-tags y la recidiva, más evidente en los pacientes con hemorroides de grado iv . Por otra parte, el funcionamiento es rápido y puede realizarse bajo anestesia local o eventualmente sólo bajo sedación ligera que permita al paciente una rápida recuperación y el retorno inmediato a la vida laboral.