La rotura del bazo en el periodo posparto presenta dificultades significativas para el diagnóstico temprano, debido a que varias entidades comunes se presentan en forma clínica similar en el curso de la rotura. Estas entidades incluyen: dolor exagerado en el posparto, rotura uterina y lesión de una víscera hueca. Los signos y síntomas del shock severo pueden ser similares a los del shock séptico, embolia de líquido amniótico, émbolos pulmonares, shock cardiogénico y coagulación intravascular diseminada1,2. El presente informe es de una paciente con rotura esplénica posparto.
Paciente de 39 años, tres gestaciones, dos cesáreas, con embarazo clínicamente a término e hipertensión crónica más preeclampsia sobreagregada, consultó por presentar contracciones uterinas dolorosas. La paciente refirió ser hipertensa desde hacía 5 años. El embarazo no fue controlado y la paciente no presentó ningún tipo de complicaciones durante éste.
Al momento del ingreso la paciente presentó cifras tensionales de 145/110 mmHg con marcado edema en la cara y las manos. Se procedió a realizar cesárea y se obtuvo un recién nacido vivo varón de 3.200 g y 50 cm. A pesar de la extracción dificultosa, no se presentaron complicaciones durante la cirugía. Los valores de laboratorio del postoperatorio inmediato fueron los siguientes: hemoglobina, 12,5 mg/dl; hematocrito, 39,5%; plaquetas 261.000/µl; aspartato aminotransferasa (AST), 168 U/l, alaninaminotransferasa (ALT), 170 U/l; lactato deshidrogenasa, 651 mg/dl.
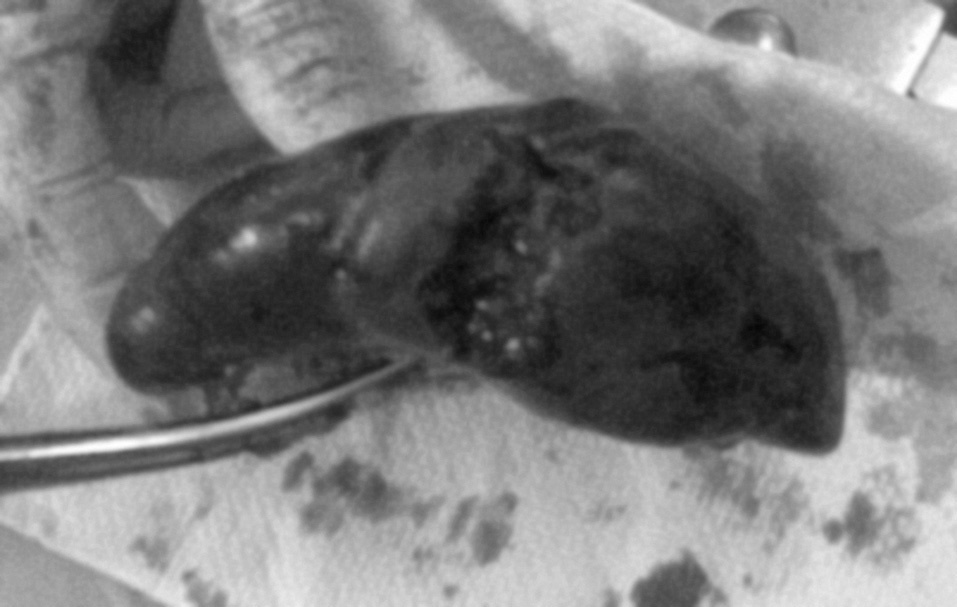
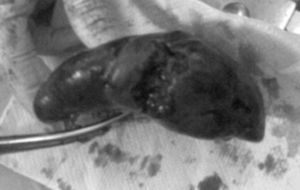
A las 45 h del postoperatorio, la paciente comienza a desarrollar distensión abdominal y disminución de los ruidos hidroaéreos acompañada de disnea. Se realiza ecografía abdominopelviana que informa de la presencia masiva de líquido libre en la cavidad abdominal. Las pruebas de laboratorio objetivan hemoglobina de 4,5 g/dl por lo cual se decide realizar laparotomía exploratoria, con el hallazgo de aproximadamente 1 l de sangre libre en la cavidad abdominal con abundantes coágulos. Se explora la histerorrafia y se observa buena hemostasia. Al explorar el resto del abdomen se encuentra que la fuente de sangrado activo es una lesión de 5 cm en la cara subdiafragmática de la cápsula del bazo (fig. 1), por lo que se procedió a realizar la esplenectomía. El examen de anatomía patológica no demostró alteraciones en el parénquima o la vasculatura.
Fig.1.Lesión en la cara subdiafragmática de la cápsula del bazo.
La rotura esplénica en el embarazo generalmente ocurre en embarazos múltiples, en grupos de pacientes con edad avanzada y en el tercer trimestre del embarazo3-5. La incidencia de rotura esplénica ocurre en el 95% de los casos en el período preparto y el 5% de los casos en el puerperio6,7.
Los criterios diagnósticos de la rotura esplénica espontánea en relación con el embarazo incluyen: a) ausencia de enfermedad sistémica; b) ausencia de evidencia de adherencias o cicatrices periesplénicas; c) ausencia de antecedentes de traumatismo, y d) un bazo macroscópicamente normal, confirmado por el examen histológico. Muchos autores dudan de la rotura espontánea y han apuntado a que en todos los casos hay una condición que influye en la aparición o que está causada por un episodio traumático. Algunos han sugerido un acortamiento congénito del pedículo esplénico o una ubicación marcadamente posterior, predisponiendo al bazo al traumatismo por compresión del diafragma. Esto puede ocurrir en eventos como la tos, los estornudos o las contracciones6.
La tracción manual o con instrumentos durante la cesárea o la colocación de compresas intraabdominales pueden causar lesiones en un órgano congestivo como el bazo. La fuerza excesiva al explorar el abdomen superior y la extracción manual del feto acompañada de presión en el abdomen superior al momento de la cesárea o aun la remoción de coágulos en la región paracólica izquierda pueden llevar a lesión esplénica. También es posible que la expansión plasmática rápida de volumen pueda producir un aumento del volumen que llega al bazo, predisponiéndolo a la rotura2.
Los pacientes con rotura esplénica generalmente presentan dolor abdominal severo que puede estar localizado en el cuadrante superior izquierdo y estar asociado a dolor en el tórax y el hombro. Este dolor puede volverse generalizado, con distensión y rigidez en los estadios finales. Eventualmente más de la mitad de los pacientes sufrirán un shock hemorrágico si no se trata la enfermedad2,8.
El diagnóstico de la rotura esplénica antes de la laparotomía es difícil, y la mayoría de los casos se atribuye erróneamente a las complicaciones comunes del embarazo. Éstas pueden incluir embarazo ectópico roto o quiste de ovario5. En este caso, el diagnóstico de sospecha fue hemorragia interna con origen en el sitio de la histerorrafia. Debido a que no se observaron episodios de hipotensión o hemorragia antes o durante la cesárea, y no fue hasta el postoperatorio mediato que se presentaron, es evidente que fue un evento del posparto. La posible etiología sería la hipertensión crónica con preeclampsia sobreagregada.
La ecografía abdominal es una técnica sencilla para detectar líquido intraperitoneal o hematoma, lo cual puede ser realizado en urgencias. Esto puede ser de ayuda en la evaluación inicial de una paciente con inestabilidad hemodinámica y distensión abdominal2,9.
El tratamiento quirúrgico estándar en los pacientes con rotura esplénica espontánea es la esplenectomía de urgencia8. Por lo tanto, la supervivencia de los pacientes con rotura esplénica espontánea incluye los siguientes factores: manejo con hemoderivados, diagnóstico temprano y esplenectomía2.
Correspondencia: Dr. E. Reyna-Villasmil. Hospital Central Dr. Urquinaona. Final Avda. El Milagro. 4002 Maracaibo. Venezuela. Correo electrónico: sippenbauch@prontomail.com
Manuscrito recibido el 24-10-2007 y aceptado el 15-11-2007.