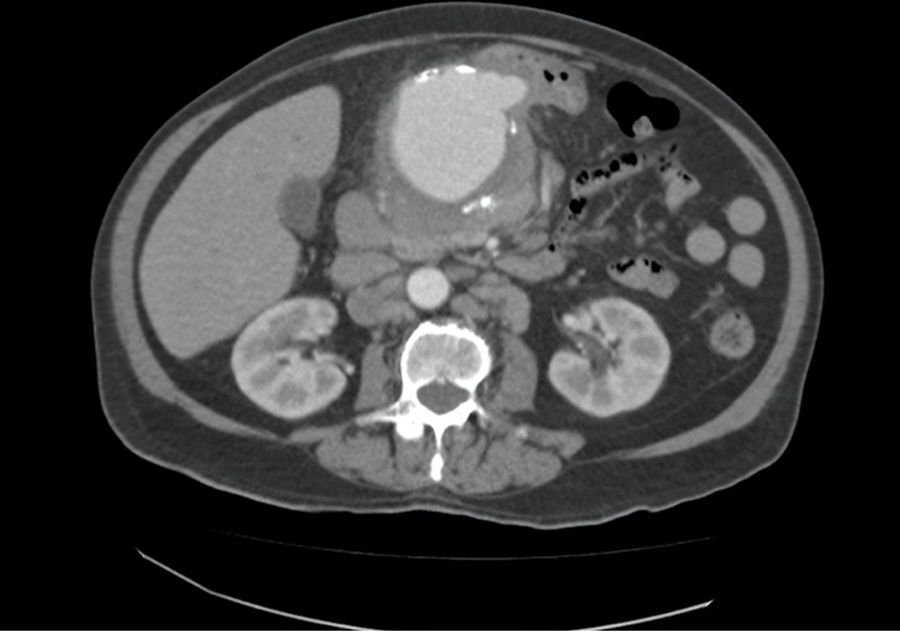
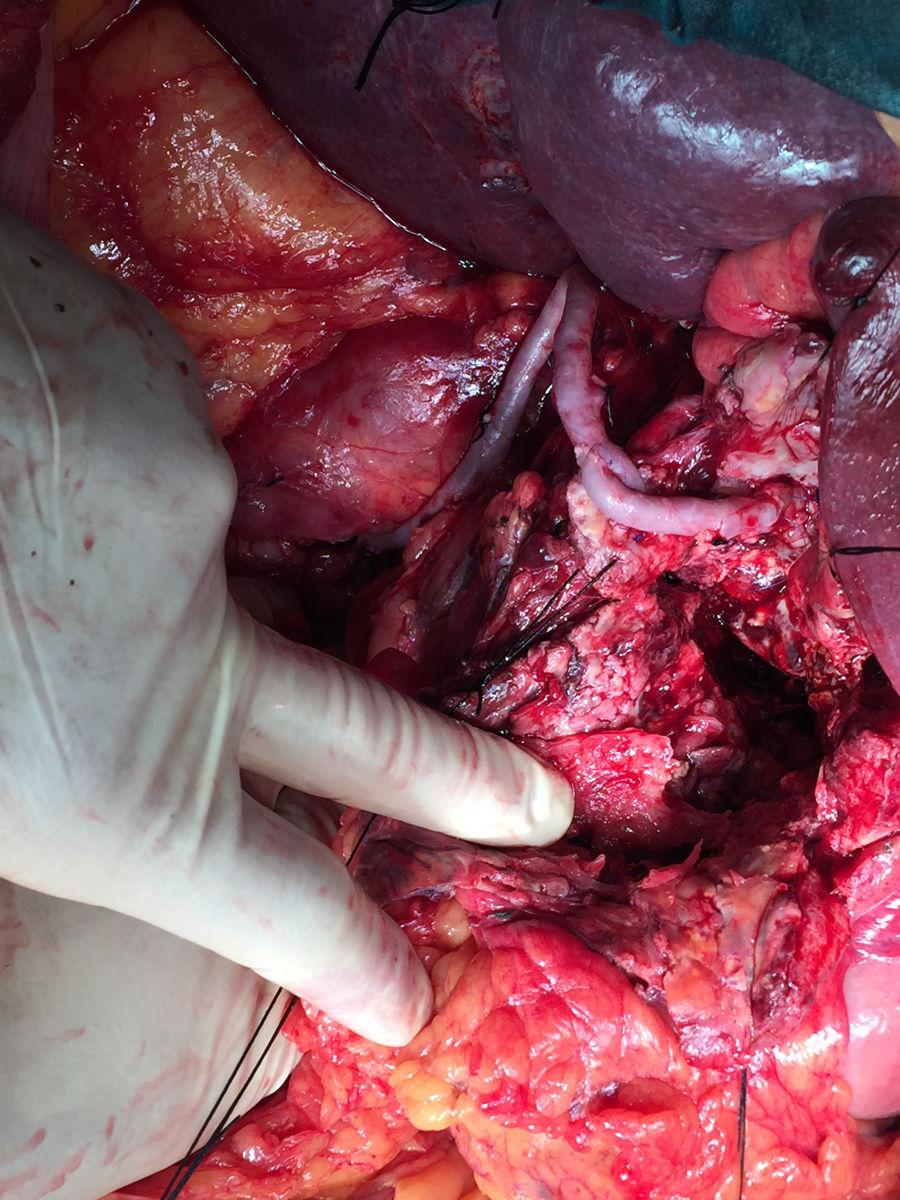
Presentamos el caso de un varón de 80 años ingresado por fiebre de origen desconocido, presentando únicamente un hemocultivo positivo para Salmonella spp. En las pruebas complementarias solicitadas, en la angio-TC destacaba la presencia de un aneurisma de la arteria hepática común con un diámetro máximo de 78mm (fig. 1); el PET/TC demostró una intensa actividad metabólica en la región de dicho aneurisma. Tras la administración de tratamiento antibiótico con ciprofloxacino y remisión de la fiebre, el paciente fue dado de alta, pendiente de cirugía, no realizada durante el ingreso por motivos personales del paciente. Dos semanas después, el paciente acudió a urgencias por dolor abdominal y astenia, detectándose en la exploración física una masa pulsátil en epigastrio. Tras realizar una nueva angio-TC, que puso de manifiesto un aumento de tamaño del aneurisma micótico de arteria hepática (AAH) asociado a signos de rotura contenida, se decidió intervención quirúrgica urgente. Intraoperatoriamente se confirmaron dichos hallazgos. Se realizó control vascular del tronco celíaco y de la arteria mesentérica superior, durante el clampaje del tronco se produjo una lesión intimal del mismo, que obligó a su ligadura, motivo por el que decidimos realizar un bypass retrógrado (con vena safena invertida izquierda) desde la aorta infrarrenal hasta la bifurcación de la arteria hepática común y, desde este, hasta la porción proximal de la arteria hepática común (próximo al tronco celíaco), para asegurar circulación retrógrada a la arteria esplénica y gástrica izquierda, sin evidenciar signos de hipoperfusión visceral (fig. 2). La duración de isquemia fue de 4h, aproximadamente. El paciente presentó un postoperatorio satisfactorio, presentando como única complicación una fístula pancreática postoperatoria que se manejó de forma conservadora, siendo dado de alta a las 2 semanas de la intervención.
El concepto de aneurisma micótico surgió en 1885 a raíz del estudio de los aneurismas infectados secundarios a endocarditis bacteriana1,2. Son muy poco frecuentes, con una incidencia del 0,8-3,2% de todos los aneurismas3. En orden decreciente, asientan sobre la aorta abdominal, arterias periféricas (femoral), cerebrales y viscerales, siendo la mesentérica superior la más frecuentemente implicada4.
En la era preantibiótica, la causa más frecuente de su desarrollo era la endocarditis bacteriana con el desarrollo de émbolos sépticos que asentaban sobre la pared del vaso, pudiendo estar este sano o presentar lesiones intimales. Otras explicaciones de su génesis son la infección de un aneurisma arterioesclerótico previo (debido a infecciones adyacentes al aneurisma o bacteriemia) y la aparición de seudoaneurismas postraumáticos, con mayor papel en las últimas décadas secundario a la adicción de drogas por vía parenteral y los procedimientos endovasculares. La patogenia es secundaria a que el émbolo séptico penetra en los vasa vasorum causando una infección de su pared con la consecuente destrucción de la misma y el desarrollo del aneurisma, lo cual explicaría los casos secundarios a émbolos sépticos, o una infección contigua al vaso que erosionaría la pared arterial hasta la formación del aneurisma1,4. Los gérmenes más frecuentemente implicados son Staphylococcus y Streptococcus4,5. El perfil típico de paciente es aquel que se encuentra a partir de la 7.ª década de la vida y presenta algún grado de inmunosupresión, como neoplasias o tratamiento corticoideo, entre otros2,3,6.
La clínica más frecuente de presentación del AAH es el dolor abdominal en hipocondrio derecho. Hasta en el 80% de los casos la rotura es la forma de presentación del AAH, que puede ser a cavidad peritoneal, al árbol biliar o al tubo digestivo. Si la rotura se produce en el árbol biliar la tríada clásica consiste en ictericia, dolor abdominal y sangrado por el tubo digestivo7,8, mientras que si se produce en el tubo digestivo la ictericia estará ausente. El diagnóstico está basado en pruebas de imagen, principalmente la angio-TC, evidenciando los aneurismas micóticos como masas vasculares lobuladas con paredes arteriales irregulares y con edema perilesional4.
El tratamiento de los AAH continúa en discusión, siendo un reto para los cirujanos. Este está basado en una serie de premisas como son el tratamiento antibiótico adecuado, con debate sobre la duración del tratamiento, aunque parece claro que debe ser de un mínimo de 2 a 8 semanas, existiendo autores que apuestan por tratamiento de por vida, y el tratamiento definitivo del aneurisma, por vía endovascular o abordaje quirúrgico. Este es de elección en el AAH complicados, especialmente en el escenario de rotura aneurismática. La cirugía consiste en la exéresis del aneurisma y el desbridamiento del tejido infectado perilesional asociada o no a la reanastomosis arterial, mediante prótesis o injertos autólogos. El tratamiento endovascular, con tasas de permanencia de infección de hasta el 23%, consiste en la embolización o la colocación de stents, existiendo pocos datos acerca de su eficacia a largo plazo y con necesidad, en numerosos casos, de una intervención quirúrgica posterior para tratar de manera definitiva el AAH6,9,10.
Al servicio de cirugía vascular de nuestro centro por el trabajo en equipo.