El tumor fibroso calcificante (TFC) es una lesión benigna de partes blandas muy infrecuente1,2. La localización más común es en tracto gastrointestinal, existiendo muy pocos casos documentados en la literatura de TFC en retroperitoneo3–5. Presentamos un caso de TFC retroperitoneal con afectación de la vena cava inferior (VCI) y vena renal (VR) derecha.
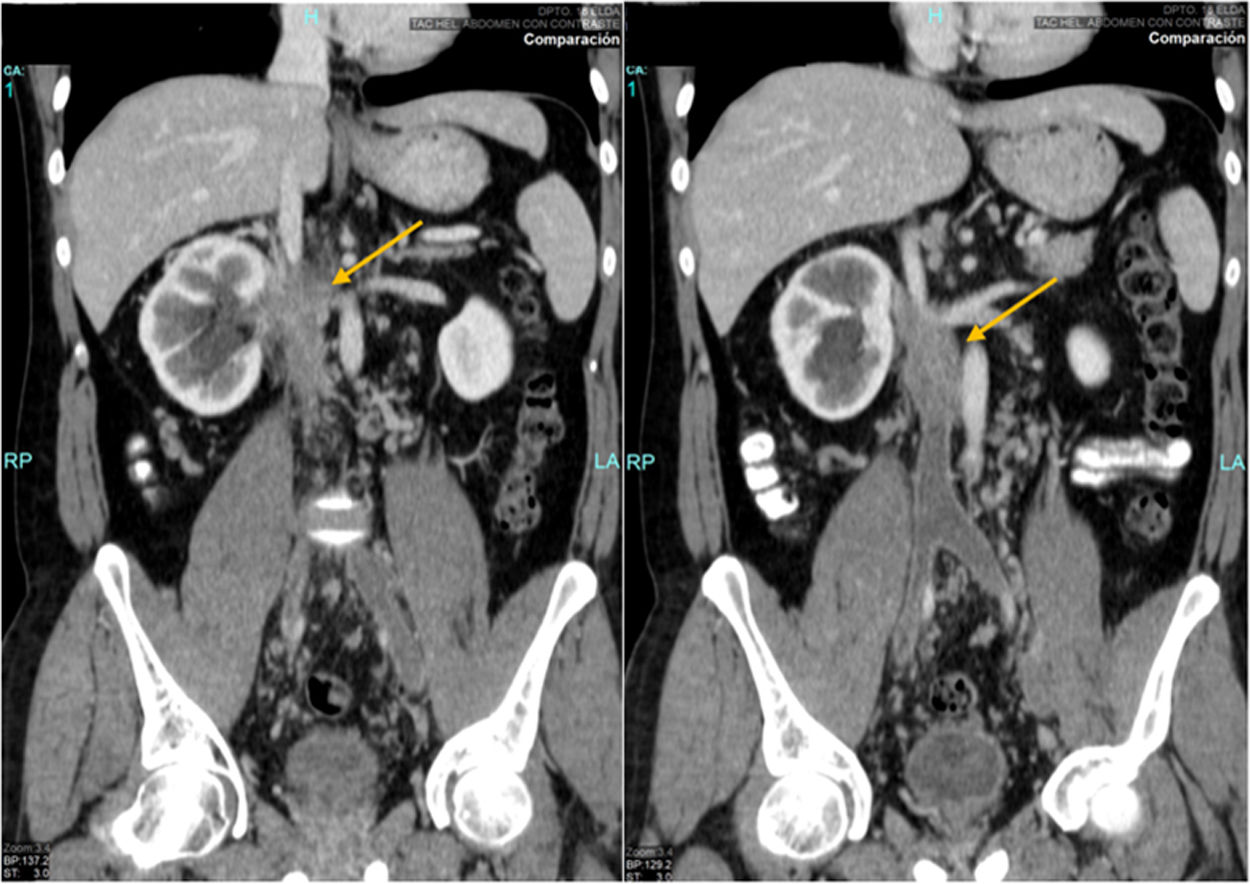
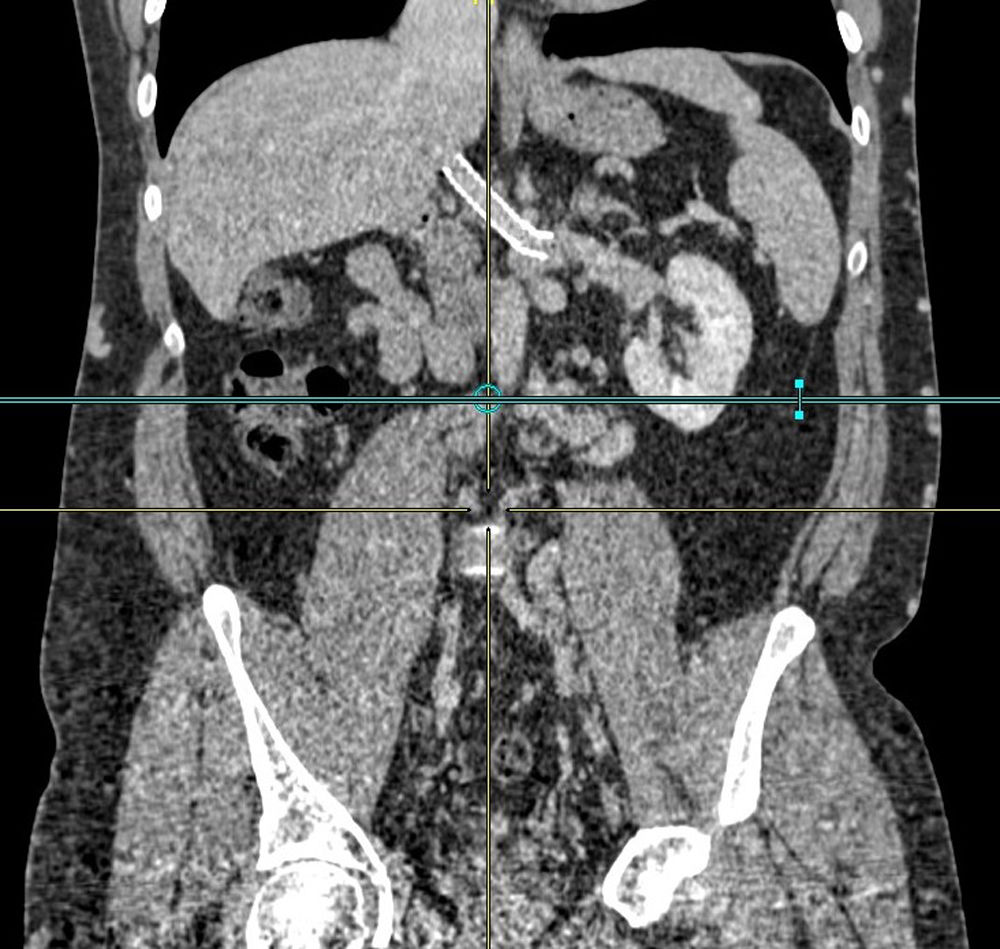
Varón, 31 años, acude por parestesias en miembro inferior izquierdo. Destaca aumento de la PCR (24,18 mg/dL) y leucocitosis (14.400). Se realiza ecografía-Doppler observando obstrucción de vena femoral, safena y poplítea. Se realiza tomografía computarizada (TC) tóraco-abdómino-pélvico (fig. 1), observando tumoración con realce e irregularidad en los márgenes (9 x 3 cm) a nivel de hilio renal derecho con afectación de VCI y VR derecha, ocasionando trombosis completa de VCI hasta nivel infrarrenal, venas ilíacas (VVII) externas y comunes. Contacta en más del 90° con la aorta y tercera porción duodenal. Se observan múltiples colaterales venosas retroperitoneales y perirrenales derechas (fig. 2).
Ante la sospecha de posible sarcoma en VCI, no se realiza biopsia por riesgo de sangrado y se decide intervención quirúrgica. Mediante laparotomía media, tras maniobra de Cattel y Kocher, no se aprecia afectación de duodeno. Tras control completo de VCI (supra e infratumoral), VR izquierda y VVII, se realiza sección de VCI por encima de la bifurcación de las VVII. Tras trombectomía de ambas VVII no se observa flujo venoso significativo, y como existen colaterales retroperitoneales y subcutáneas, se sutura el muñón de la VCI. Se seccionan VCI suprarrenal y VR izquierda, realizando exéresis en bloque de tumoración, VCI y riñón derecho. Reanastomosis de VR izquierda a VCI suprarrenal con cavoplastia «en cono».
La histología revela una tumoración blanquecina de 11 x 4,5 cm a nivel del hilio renal, de aspecto benigno y mesenquimatoso. Presenta proliferación fibroblástica hipocelular y estroma hialinizado, inflamación crónica variable y ocasionales calcificaciones distróficas, compatible con TFC. La inmunohistoquímica demuestra positividad para vimentina, alfa-actina, desmina y positividad local para CD34.
En el postoperatorio, presenta hematuria persistente y se solicita TC, observando ausencia de flujo adecuado de la VR izquierda a la VCI con drenaje preferente a la vena gonadal y congestión venosa pélvica y retroperitoneal. En flebografía, no se evidencia trombosis, pero se confirma flujo inadecuado, por lo que se coloca endoprótesis expansible recubierta en VCI y metálica no recubierta en VRI, normalizándose retorno venoso (Clavien IIIA). Tras buena evolución, es alta al noveno día. Actualmente, tras seis años, presenta síndrome postrombótico de miembros inferiores y circulación colateral venosa subcutánea, con buena función renal.
El TFC fue descrito por primera vez en 1988 por Rosenthal y Abdul-Karim como «tumor fibroso infantil con cuerpos de psamoma»6. Fetsch et al. describieron 10 casos en 1993, utilizando el término «pseudotumor fibroso calcificante»7. Finalmente, la OMS estableció el término «tumor fibroso calcificante» en 2002.
Se ha relacionado con el síndrome linfoproliferativo multiorgánico IgG4, al observar en algunos casos aumento de IgG4 en plasma e infiltración de diferentes tejidos1,2,8. No se sabe exactamente la frecuencia, se calcula un caso/año en todo el mundo. Tiene cierto predominio en mujeres (1:1,27) y distribución trimodal (0-4, 25-29 y 30-34 años)1.
Las localizaciones más comunes son estómago (18%), intestino delgado (8,7%), pleura (9,9%), cuello, mesenterio, mediastino y peritoneo; es menos frecuente en epiplón miembro inferior, glándula suprarrenal, espalda, pulmón y pericardio1. Pueden aparecer múltiples lesiones (5,7%)1. La excepcionalidad de nuestro caso reside en que solo se han publicado tres artículos con seis casos en total de TFC retroperitoneal, solo un caso de afectación de VCI y ningún caso intravascular3–5.
La mayoría son asintomáticos, con diagnóstico incidental1,2. En la TC se observan calcificaciones irregulares y dispersas que delimitan el tumor1. La resonancia magnética muestra una señal hipointensa en T1 y T2 e isointensa en T1 con gadolinio1. Ante la sospecha de sarcoma vascular, la biopsia percutánea no está indicada por el riesgo de hemorragia masiva (0,1-8,3%), por lo que es difícil descartar malignidad en el preoperatorio9.
Macroscópicamente es una masa blanquecina, bien circunscrita y no encapsulada1,2. Microscópicamente es una lesión fibrosa benigna con abundante colágeno hipocelular densamente hialinizado, con calcificaciones psamomatosas o distróficas e infiltrado inflamatorio mononuclear, células fusiformes y agregados linfoides1–3. Se observa siempre positividad focal para CD342. El principal diagnóstico diferencial es el tumor miofibroblástico inflamatorio1,2.
La escisión quirúrgica es el principal tratamiento1,2. El patrón de oro ante un sarcoma de VCI (sospecha primaria en nuestro caso) es la escisión completa con márgenes libres, incluyendo órganos afectos. El desafío quirúrgico es la afectación de otros órganos, el drenaje venoso del hígado, riñones y extremidades inferiores (EEII) y la reconstrucción de la VCI9. En nuestro caso, la localización de la lesión implicó una cirugía técnicamente muy demandante.
Para el manejo de la VCI, se recomienda controlarla por encima y por debajo del tumor, a nivel de la bifurcación ilíaca y vena cava suprarrenal. Cuando más del 75% de la VCI está ocluida por el tumor, como es nuestro caso, durante al menos un año esta se puede ligar debido al extenso desarrollo venoso colateral. Si la bifurcación ilíaca no está involucrada, el retorno venoso de las EEII está asegurado por la vena ilíaca interna y las anastomosis venosas pélvicas9.
No existe tratamiento médico. El pronóstico es excelente, la supervivencia a largo plazo es del 100%, con una recurrencia del 9-10%1. En conclusión, el TFC es una tumoración benigna muy infrecuente. Solo hemos encontrado en la literatura un caso de TFC de localización retroperitoneal con afectación severa de VCI. Esta localización implica una técnica quirúrgica muy compleja.
FinanciaciónNinguna.
Conflictos de interesesNo existen conflictos de intereses. Los autores no tienen ninguna relación o interés financiero en ninguna empresa comercial en relación con este artículo.