Analizamos nuestra experiencia y los resultados obtenidos con el uso del vacuum assisted closure (VAC®, KCI Clinic Spain SL) en el manejo del abdomen abierto.
Material y métodosRevisamos de forma retrospectiva las laparostomías realizadas entre junio de 2006 y marzo de 2011 usando la terapia VAC® en el Hospital Xeral-Cíes de Vigo.
ResultadosIncluimos a 23 pacientes consecutivos (18 varones y 5 mujeres) en los que se usó el VAC® en un abdomen abierto por distintas indicaciones (traumatismo abdominal, peritonitis, pancreatitis, patología isquémica o síndrome compartimental abdominal). El VAC® precisó recambio una media de 3,1 veces por paciente (1-7), con una duración total media de la terapia de 14,8 días (2-43) hasta el cierre, lográndose el cierre primario en 18 de 21 pacientes (86%). La estancia media hospitalaria fue de 110,1 días (8-163) y 6 pacientes (26%) fallecieron durante el ingreso por problemas relacionados con su proceso de base. Siete casos (30%) presentaron complicaciones durante la terapia VAC®: 3 abscesos intraabdominales (13%), 4 fístulas o dehiscencias de suturas (17%) y 1 evisceración (4%).
ConclusionesLa terapia VAC® es de manejo sencillo con una aceptable tasa de complicaciones, particularmente la de fístulas intestinales, y una mortalidad reducida. De los diversos sistemas disponibles para el cierre diferido de un abdomen, el VAC® supone un progreso considerable en estos últimos años gracias a su material adaptable y sus numerosas ventajas. Posiblemente su uso aumentará en el futuro.
We analyse our experience and the results obtained with the use of vacuum assisted closure (VAC®, KCI Clinic Spain SL) in the management of open abdomen.
Material and methodsWe retrospectively reviewed the laparostomies performed between June 2006 and March 2011 using VAC® treatment in the Hospital Xeral-Cíes, Vigo.
ResultsWe included 23 consecutive patients (18 males and 5 females) on whom the VAC® was used in the open abdomen due to different indications (abdominal trauma, peritonitis, pancreatitis, ischaemic disease or abdominal compartmental syndrome). The VAC® needed changing a mean of 3.1 times per patient (range 1-7), with total mean treatment duration of 14.8 days (2-43) until closure, primary closure being achieved in 18 out of 21 patients (86%). The mean hospital stay was 110.1 days (8-163) and 6 patients (26%) died during their hospital stay due to problems related to their underlying disease. Seven cases (30%) had complications during the VAC® therapy: 3 intra-abdominal abscesses (13%), 4 fistulas or suture dehiscence (17%), and 1 evisceration (4%).
ConclusionsVAC® therapy is simple to manage, with an acceptable rate of complication, particularly of intestinal fistulas, and a reduced mortality. Of the various systems available for the deferred closure of the abdomen, the VAC® has made considerable progress in the past few years, mainly due to its adaptable material, and its numerous advantages. Its use will possibly increase in the future.
La laparostomía o abdomen abierto (AA) es una técnica que puede ser utilizada en la cirugía de control de daños tras un traumatismo abdominal severo, en peritonitis secundarias (por perforación intestinal, dehiscencia anastomóstica o pancreatitis)1, en el tratamiento o prevención del síndrome compartimental abdominal (SCA) y cuando se precisan repetidas laparotomías para comprobar la viabilidad intestinal2.
Esta técnica, que consistía inicialmente en cubrir el contenido intestinal con compresas húmedas, fue progresivamente abandonada porque se asociaba a numerosas complicaciones, como las fístulas intestinales, las hemorragias y las infecciones.
Con el paso del tiempo se fueron desarrollando otros métodos para cubrir temporalmente el abdomen, teniendo en cuenta las condiciones del cierre ideal: que sea inerte biológicamente, simple, que proporcione protección a las vísceras y que favorezca un cierre primario de la fascia3. Además, debe ser fácil de abrir y facilitar el drenaje de fluidos4.
Se han descrito distintos métodos de cierre temporal del abdomen4–8: el pack de compresas, las mallas y cremalleras, la «bolsa de Bogotá», el Wittmann Patch®, la técnica del sándwich de Schein et al.5, el vacuum pack de Brock et al.7 y la técnica modificada del sándwich-vacuum pack6. La mayoría de estos sistemas no permiten un drenaje adecuado de los fluidos intraabdominales, por lo que precisan de repetidos recambios. Además, no previenen las adherencias intestinales a la pared abdominal ni la retracción de los bordes de la fascia, lo que dificulta su cierre definitivo imposibilitándolo a partir del 7.°-10.° día.
Una alternativa es el sistema abdominal vacuum assisted closure (VAC®. KCI Clinic Spain SL) que permite realizar una cobertura parietal hermética y aspirativa9. Es un sistema de cierre no invasivo que utiliza una presión negativa controlada, intermitente o continua, sobre la herida para promover la cicatrización, el aporte sanguíneo, el tejido de granulación y disminuir la colonización bacteriana. También facilita la aproximación de los bordes de la fascia.
En este estudio describimos nuestra experiencia con el uso del sistema VAC® en el manejo del AA, con especial atención en el cierre de la herida, las posibles complicaciones y los resultados obtenidos.
Material y métodosEstudio retrospectivo realizado en el Hospital Xeral-Cíes (Complejo Hospitalario Universitario de Vigo), que incluye a los 23 pacientes en los que se empleó el sistema abdominal VAC® (KCI Clinic Spain SL) durante una laparostomía entre junio del 2006 y marzo del 2011. La decisión del uso del VAC® fue tomada por el cirujano responsable tras considerar la naturaleza de la patología del paciente.
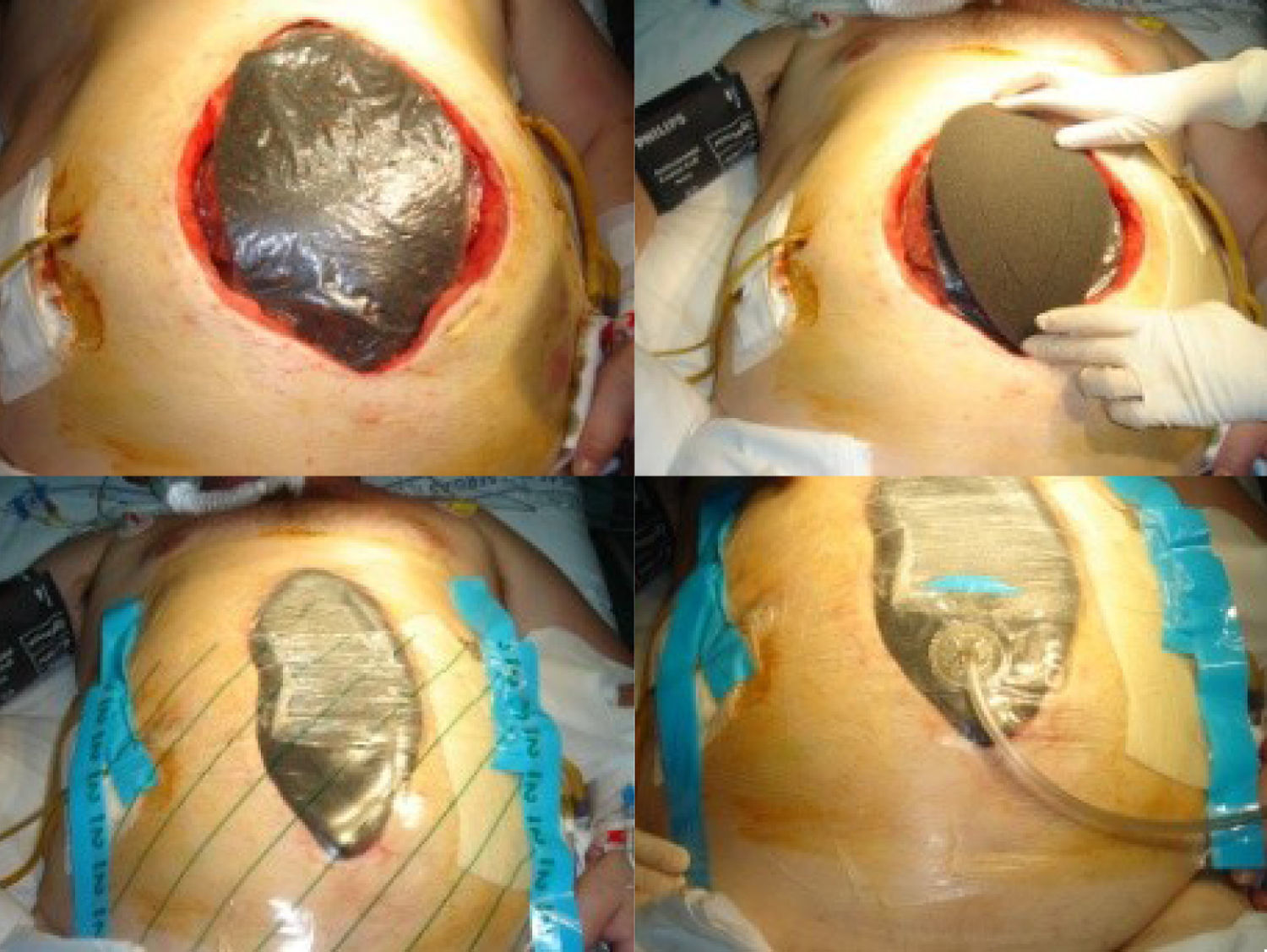
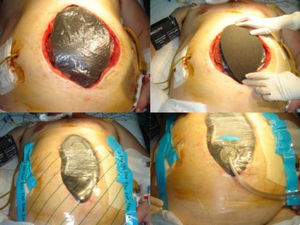
La colocación del sistema VAC® se realizó siempre por el cirujano en quirófano bajo anestesia general (fig. 1):
- 1.
Se colocó un apósito fenestrado no adherente (con una esponja encapsulada humedecida en el centro) por debajo de los bordes de la fascia y cubriendo las vísceras expuestas, extendiéndolo lateralmente por debajo de la pared abdominal para prevenir la adhesión intestinal a la misma.
- 2.
A continuación, se instaló una esponja perforada o VAC® Granufoam® del tamaño adecuado hasta los límites de la herida.
- 3.
Este sistema se selló herméticamente con una apósito semioclusivo cubriendo el VAC® Granufoam® y unos 8-10cm de piel de los márgenes circundantes.
- 4.
Posteriormente, se realizó un orificio de pequeño tamaño en el centro de este último apósito para permitir la realización de una presión negativa continua entre 125 y 175mmHg.
- 5.
Finalmente, se conectó por un tubo de succión a los contenedores de la unidad VAC®.
Instalación del sistema abdominal VAC®. A) Colocación de una esponja encapsulada en un apósito no adherente cubriendo las vísceras. B) Cobertura con una esponja perforada adaptada a los bordes de la herida. C) Sellado hermético con un apósito semioclusivo adherente. D) Conexión final a un tubo de succión para la realización de una presión negativa.
El momento del recambio del sistema fue decidido por el cirujano según la situación clínica del paciente o las condiciones de la herida. Siempre se realizó en quirófano bajo anestesia general.
El VAC® se interrumpió cuando el objetivo de la terapia se había cumplido. Factores como la apariencia y el tamaño de la herida, la calidad de la fascia y las condiciones generales del paciente fueron decisivos en el cierre definitivo de la herida.
Se analizaron las siguientes variables: la edad, el sexo, la clínica y exploración, el tratamiento realizado, el número de recambios del sistema VAC® por paciente, el tiempo hasta el cierre definitivo y el tipo de cierre de la pared, el tiempo de ingreso hospitalario y la morbimortalidad postoperatoria. Se registraron posteriormente las complicaciones en el seguimiento ambulatorio por el cirujano responsable.
ResultadosDurante los 58 meses del estudio, se incluyó a 23 pacientes adultos (18 varones y 5 mujeres) con una edad media de 63 años (34-88). La indicación de la laparotomía inicial fue urgente en 18 pacientes (78%) y en 5, programada (22%). En 18 casos se realizó una laparotomía media y en 5 transversa.
Las indicaciones para la realización del AA fueron: cirugía de control de daños tras un traumatismo abdominal severo, peritonitis graves, pancreatitis agudas graves, patología isquémica o síndrome compartimental abdominal (SCA) (tabla 1).
Indicaciones de la laparostomía en los 23 pacientesa
| Cirugía de control de daños por trauma abdominal (n=3) |
| Fractura de pelvis (n=1) |
| Laceración hepática (n=2) |
| Peritonitis graves (n=7) |
| Pancreatitis agudas graves (n=9) |
| Pancreatitis litiásicas (n=2) |
| Pancreatitis enólicas (n=2) |
| Seudoquiste pancreático complicado (n=1) |
| Pancreatitis de otro origen (n=4) |
| Patología isquémica (n=2) |
| Trombosis de la vena mesentérica superior (n=1) |
| Secundaria a cirugía de la aorta (n=1) |
| Síndrome compartimental abdominalb(n=2) |
El número de recambios del VAC® fue variable entre 1 y 7 veces por paciente, en función de la indicación de la cirugía y la evolución del enfermo (tabla 2), con una media de 3,1. El tiempo medio entre recambios del sistema fue de 4,2 días.
Reintervenciones por paciente
| 1 reintervención (n=3) |
| Trauma abdominal (n=1) |
| Peritonitis grave (n=1) |
| Patología isquémica (n=1) |
| 2 reintervenciones (n=5) |
| Pancreatitis (n=3) |
| Patología isquémica (n=1) |
| Peritonitis grave (n=1) |
| 3 reintervenciones (n=6) |
| Trauma abdominal (n=1) |
| Pancreatitis (n=2) |
| Peritonitis grave (n=1) |
| Síndrome compartimental abdominal (n=2) |
| 4 reintervenciones (n=3) |
| Pancreatitis (n=2) |
| Peritonitis grave (n=1) |
| 5 reintervenciones (n=4) |
| Trauma abdominal (n=1) |
| Pancreatitis (n=1) |
| Peritonitis grave (n=2) |
| 6 reintervenciones (n=1) |
| Pancreatitis (n=1) |
| 7 reintervenciones (n=1) |
| Peritonitis grave (n=1) |
La duración media de la laparostomía y el tipo de cierre variaron en función de la indicación del AA (tabla 3). El cierre primario de la fascia se logró en 18 de 21 pacientes (86%) (tabla 4), ya que fallecieron 2 pacientes durante la terapia. El tiempo medio hasta el cierre definitivo para el total de los pacientes fue de 14,8 días (2-43). De los 4 pacientes que precisaron malla en el cierre de la herida, en 2 se retiró durante el ingreso por intolerancia e infección.
Relación del número de pacientes, edad media, complicaciones intraabdominales durante la terapia VAC, cierre primario de la fascia y mortalidad postoperatoria según la indicación del abdomen abierto
| Pacientes n | Edad media (años) | Fístulas intestinalesa n | Abscesosa n | Tiempo medio del abdomen abierto (días) | Cierre primario fascial n | Mortalidad postoperatoria N | |
| Trauma abdominal | 3 | 52 | 0 | 1 | 11,3 | 3 | 0 |
| Peritonitis grave | 7 | 65,6 | 2 | 2 | 17,6 | 6 | 2 |
| Pancreatitis | 9 | 60,3 | 2 | 0 | 15,9 | 6 | 3b |
| Patología isquémica | 2 | 66,5 | 0 | 0 | 4 | 2 | 0 |
| SCA | 2 | 79,5 | 0 | 0 | 8,5 | 1 | 1b |
La estancia media hospitalaria fue de 110,1 días (8-163) y en la unidad de críticos de 72,3 días (6-72).
De los 23 pacientes, 6 fallecieron durante el ingreso (26%) por problemas relacionados con su proceso de base (4 por shock séptico y 2 por isquemia intestinal irreversible), 2 de ellos durante el abdomen abierto y los 4 restantes tras el cierre del abdomen. Siete de los 23 pacientes (30%) desarrollaron complicaciones intraabdominales durante la terapia VAC® (tabla 3): 3 abscesos intraabdomminales (13%), 4 fístulas intestinales (17%) y una evisceración (4%). Dieciocho pacientes (78%) presentaron complicaciones no relacionadas con el VAC®: 6 infecciones de herida quirúrgica, 11 bacteriemias asociadas a catéteres vasculares, 4 infecciones de orina, 9 infecciones respiratorias, 4 fallos cardíacos y una gangrena de Fournier. Tras el cierre del abdomen, se reintervinieron 2 pacientes por sangrado de la herida y una por evisceración.
El seguimiento medio fue de 15,9 meses (1-47) tras el alta. Durante este periodo, 3 pacientes presentaron una hernia incisional y 2 fallecieron a causa de la evolución natural de su enfermedad.
DiscusiónEl sistema VAC® (KCI Clinic Spain SL) es una terapia que utiliza una presión subatmosférica uniforme sobre una herida a partir de un apósito adaptable a sus características. Es un tratamiento efectivo en distintos tipos de heridas o úlceras, tanto agudas como crónicas, en el cierre de defectos de la pared abdominal2, en el manejo conservador de algunas fístulas enterocutáneas10,11 y en las laparostomías.
Sin embargo, el manejo del AA usando terapias de presión negativa no es un concepto nuevo. La técnica del vacuum pack fue descrita por Brock et al. en 1995 y consistía en un sistema oclusivo sin suturas que se estabilizaba con una presión negativa continua7 y que no traumatizaba los bordes de la herida. Desde entonces, se han desarrollado varias modificaciones de la técnica y actualmente están disponibles distintos dispositivos comerciales12 como el sistema VAC®.
Todas las situaciones clínicas en las que empleamos el VAC® en nuestros pacientes están recogidas en la literatura. La mayoría de los estudios se han realizado en grupos específicos de patologías y existe un menor número de trabajos que incluyan un grupo variado como el nuestro, lo que puede ser un reto en cuanto a la obtención de resultados favorables.
El VAC® se ha considerado el tratamiento de elección en el AA para el manejo del SCA13, al favorecer la eliminación del exceso de fluidos de forma controlada y permitir la disminución de la presión intraabdominal. Las causas de hipertensión intraabdominal que pueden conducir a un SCA son múltiples: el traumatismo abdominal, el cierre de una laparotomía a tensión o procesos sépticos abdominales, siendo la pancreatitis aguda una de las principales causas de hipertensión intraabdominal de origen retroperitoneal14 y en la que, además, es un marcador pronóstico de su evolución15. El SCA se define como una presión intraabdominal superior a 20mmHg que se asocia con un fallo o disfunción de un nuevo órgano16 y sin un tratamiento adecuado es una complicación mortal17. La descompresión mediante un abdomen abierto se debe realizar en los pacientes refractarios a otras opciones terapéuticas no quirúrgicas o mínimamente invasivas18–20. En estos casos, el VAC®, además de efectivo, parece disminuir la tasa de infección8. Nosotros presentamos 2 casos de SCA que se trataron con el método VAC®, secundarios al hematoma retroperitoneal y al edema intestinal desarrollados tras una reparación urgente de un aneurisma de aorta roto.
La cirugía de control de daños en los traumatismos abdominales severos fue promulgada en 198321. En estos pacientes, debido a la combinación de acidosis con coagulopatía e hipotermia, se realiza una cirugía corta que permita controlar la hemostasia y limitar la contaminación. A menudo, esto condiciona la necesidad de nuevas reintervenciones para restaurar la continuidad vascular o intestinal22. Además, tras la laparotomía de emergencia un posible packing o el edema visceral y retroperitoneal pueden elevar la PIA a niveles peligrosos, por lo que se debe dejar el abdomen temporalmente abierto para evitar un SCA. El VAC® ha sido usado en pacientes con AA en la cirugía de control de daños tras un traumatismo abdominal severo con buenos resultados22, como en nuestro estudio.
En las pancreatitis agudas graves el objetivo del tratamiento quirúrgico es controlar el foco séptico24,25 y, aunque existen discusiones acerca de cuál es la técnica más apropiada26, en algunos casos puede ser necesario realizar un AA. También, en ocasiones, el AA forma parte del manejo de las peritonitis graves, como ya valoró Schein en 199123. En estos pacientes con pancreatitis graves o peritonitis difusas puede ser preciso un AA para evitar un SCA, al no ser posible el cierre inmediato de la pared abdominal tras una laparotomía debido al edema intestinal secundario a la respuesta inflamatoria o al aporte de un alto volumen de fluidos. El uso del VAC® en estas laparostomías está menos establecido, pero existen diferentes estudios que han evaluado el uso de la terapia con presión negativa con resultados favorables27–29. En este contexto, el VAC®, además de evitar la HIA o el SCA, facilita el cierre de la pared, controla el exudado y previene el desarrollo de abscesos entre asas.
Por último, en nuestro estudio hemos usado el método VAC® tras realizar un AA en 2 casos de isquemia mesentérica, porque se ha sugerido que la presión negativa promueve la reperfusión microvascular al disminuir el edema de la pared intestinal, pero principalmente para evitar un cierre a tensión de la pared ya que este sistema facilita el aspirado del exudado intraabdominal, además de la revisión de la cavidad abdominal con un mínimo traumatismo de la pared.
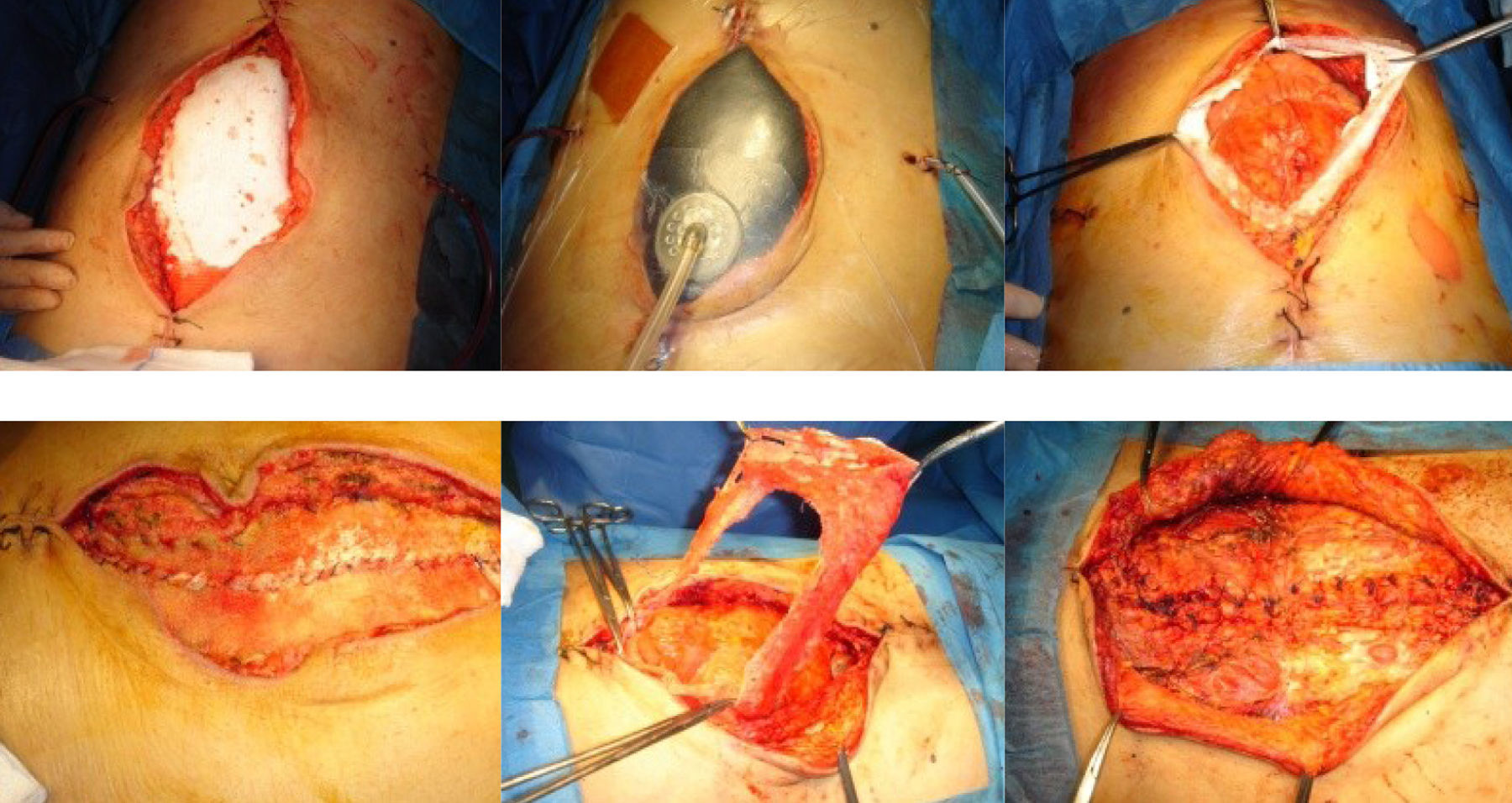
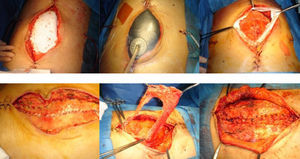
En una laparostomía con sistema VAC® se recomienda recambiar cada 3 a 5 días30, pero en la práctica es muy variable en función de la patología y necesidades de cada paciente. En nuestro estudio se realizó con una media de 4,2 días. Siempre debe intentarse el cierre de la fascia en los primeros 7-10 días30, ya que a partir de entonces se dificulta por el desarrollo de adherencias. La tasa de cierre primario de la fascia depende de varios factores como la indicación por la que se realiza el AA, ya que los pacientes con traumatismo tienen más probabilidad de cierre fascial que los que presentan una infección intrabadominal31. También esta tasa varía del 50 al 70% dependiendo del método de cierre temporal usado. A lo largo del tiempo, se han desarrollado distintas técnicas para tratar de mejorar estos datos, como Wittmann et al. en 1990, que realizaba el cierre secuencial de la herida incorporando un Velcro a los bordes de la fascia32. Sin embargo, con el uso del VAC® se ha logrado aumentar situándola entre el 70 y 100%12,21,25,33, y además con una menor mortalidad34 e incluso por encima de las 4 semanas21. En nuestro estudio es del 86%, para lo que hemos usado en 4 casos una técnica descrita por Petersson et al.35, que consiste en asociar al cierre asistido por vacío el uso de una malla que realiza una tracción constante de la fascia permitiendo un cierre secuencial del abdomen hasta su retirada (fig. 2).
Cierre progresivo de la fascia usando una malla de PTFE temporal. A) Sutura de la malla a los bordes de la fascia. B) Instalación del sistema VAC® sobre la malla. C) Acceso a la cavidad abdominal mediante la apertura de la malla en su línea media en cada reintervención. D) Plicatura de la malla aproximando secuencialmente los bordes de la fascia al finalizar cada reintervención, sobre la que se instala nuevamente el método VAC®. E) Retirada final de la malla antes del cierre definitivo de la herida. F) Cierre primario de la fascia.
Las complicaciones más frecuentes del AA son los abscesos intraabdominales, la pérdida de fluidos, la evisceración y las fístulas2. En un estudio multicéntrico, sin distinción entre las técnicas de cobertura temporal, Miller et al. observaron una tasa de fístula intestinal del 30%36. Sin embargo, con el VAC® se reduce el número de fístulas gracias al empleo de material protésico sobre las vísceras. De esta forma, en las series referidas a su uso exclusivo se presenta una tasa de entre el 0 y 20%9,12,25,33,37,38, siendo mayor entre los pacientes con peritonitis que con traumatismo abdominal. En nuestro estudio encontramos un 17% de fístulas intestinales, lo que es comparable la incidencia reportada en la literatura, y no presentamos ningún caso de mortalidad relacionada con el VAC®.
Las complicaciones a largo plazo después de una laparostomía son las hernias y los defectos de la pared abdominal. Su reparación quirúrgica está dificultada debido a la presencia de cicatrices o adherencias intestinales. Además, requiere habitualmente el empleo de materiales protésicos, flaps musculares de rotación o más recientemente los biomateriales39. Actualmente, el VAC® evita los grandes defectos de la pared tras un AA que precisarían de esta compleja reconstrucción40.
Este estudio demuestra que la terapia VAC® es de manejo relativamente sencillo, con una aceptable tasa de complicaciones. La gran mortalidad que se suele observar en la mayoría de las series, como en nuestro trabajo, está relacionada con el proceso inicial que presentan los pacientes y no con complicaciones derivadas del VAC®.
El número bajo de pacientes o la ausencia de un grupo control son algunos de los inconvenientes de este tipo de revisiones. En resumen, dejar un AA se considera una técnica de elección terapéutica en ciertas patologías. Entre los distintos sistemas para cubrir temporalmente el abdomen, el VAC® supone un progreso considerable en estos últimos años gracias a su material adaptable, su escasa morbilidad y sus numerosas ventajas. Posiblemente, su uso aumentará en el futuro con respecto a otros sistemas resultan más complejos y probablemente menos eficaces.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.