La exploración quirúrgica laparoscópica de la vía biliar principal (ELVBP) se ha convertido en una opción válida en pacientes con colecistocoledocolitiasis1, que puede realizarse por vía transcística o mediante coledocotomía, en función del número, el tamaño y la localización de los cálculos.
Cuando se realiza una coledocotomía laparoscópica, el cierre de la vía biliar puede ser primario o sobre un tubo en T. Este último no está exento de morbilidad y mortalidad, y se ha relacionado con colangitis2, obstrucción de la vía biliar principal (VBP) por migración del tubo en T3 y fugas biliares4, eliminando en parte las ventajas del abordaje laparoscópico. En un intento por disminuir estas complicaciones se ha empleado el cierre primario sin descompresión de la vía biliar5. Sin embargo, este método no ha conseguido mejorar los resultados del tubo en T, y se ha relacionado con peritonitis biliar, fístula biliar persistente, colecciones intraabdominales y litiasis resi-dual6,7. Actualmente no hay evidencia en la literatura para recomendar la utilización del cierre primario sobre el tubo en T tras la ELVBP7. El cierre de la VBP sobre una endoprótesis se ha propuesto como una solución intermedia.
Ante unos resultados insatisfactorios con el tubo en T, nuestra unidad desarrolló un método para el cierre de la VBP sobre endoprótesis, colocándola bajo visión directa8. El objetivo del presente trabajo es analizar nuestra experiencia tras 6 años de utilizar esta técnica.
Pacientes y metodoEntre enero de 1999 y febrero de 2007, se realizó ELVBP a 104 pacientes. Todas las intervenciones fueron realizadas o supervisadas por el mismo cirujano (A.M.I.) y registradas en una base de datos de forma prospectiva.
En una primera etapa, hasta julio de 2001, el método empleado para la descompresión y el cierre de la VBP fue el tubo en T, que se aplicó a 34 pacientes. A partir de esa fecha se realizó el cierre de la vía biliar sobre una endoprótesis en los siguientes 70 pacientes, quienes conforman el grupo de estudio.
Todas las intervenciones se iniciaron con una colecistectomía. Posteriormente, se realizó coledocotomía y exploración de la VBP, con extracción de cálculos. La técnica utilizada como método para descomprimir la VBP y proteger la coledocorrafia fue la colocación de una endoprótesis o stentbiliar bajo visión directa según técnica previamente publicada9.
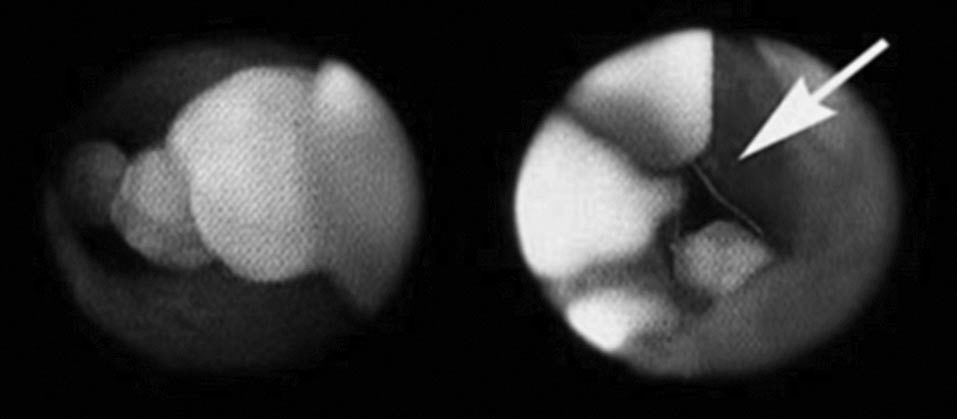
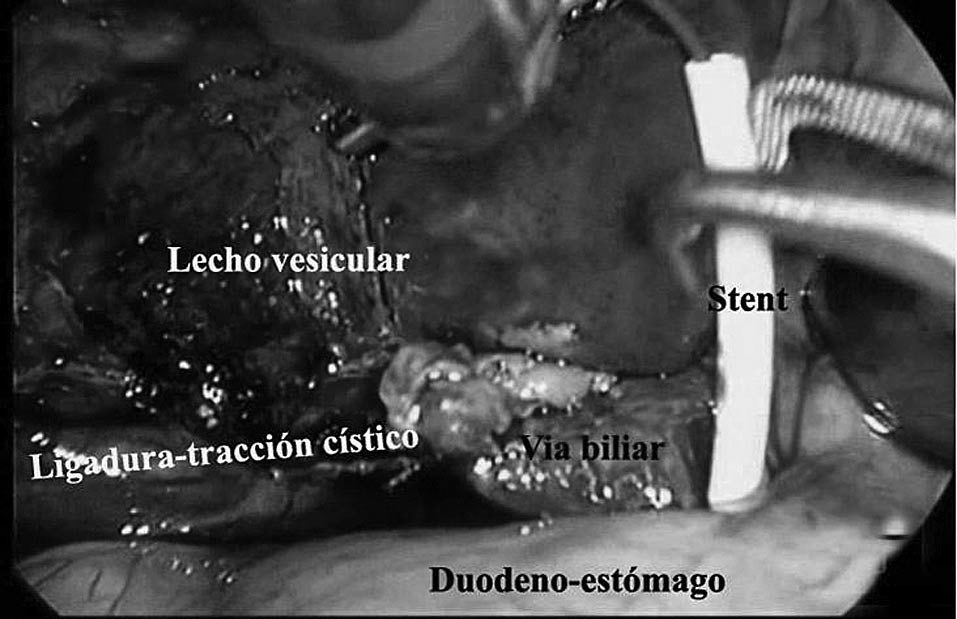
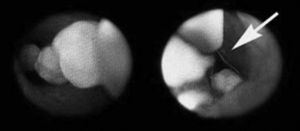
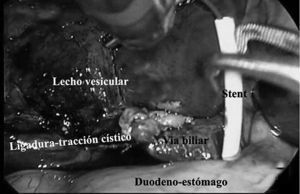
La ELVBP se realiza mediante 4 puertas de entrada en disposición francesa para colecistectomía, con un trócar adicional de 7 mm en el cuadrante superior derecho. Inicialmente se realiza una colangiografía intraoperatoria a través de un catéter introducido por vía transcística. Posteriormente, se realiza la colecistectomía laparoscópica, seguida de la extracción de cálculos a través de una coledocotomía longitudinal de unos 10 mm. La coledocotomía usualmente se practica a nivel de la unión del conducto cístico con la VBP, ligeramente distanciada del borde superior del duodeno. Finalmente, tras el aclaramiento de la VBP (fig. 1), se coloca de modo anterógrado una endoprótesis recta biliar de 7 cm y 10 Fr bajo visión directa, seguida del cierre de la VBP con puntos sueltos de material absorbible (fig. 2); este último paso se realiza mediante una técnica desarrollada en nuestra unidad y publicada pre-viamente8,9. Sistemáticamente se coloca un drenaje intraabdominal tipo Robinson (tubo de silicona) que se retira a las 24-36 h.
Fig.1.Litiasis en la vía biliar principal y su extracción con cesta de Dormia (flecha).
Fig.2.Inserción del stent en la vía biliar principal a través de la coledocotomía.
La endoprótesis se retira entre 4 y 6 semanas tras la operación mediante una endoscopia digestiva alta de forma ambulatoria.
Análisis estadístico
Se llevó a cabo con el programa StataQuest 4.0 (Stata Corporation, College Station, Texas, Estados Unidos). Los parámetros que obtuvieron una distribución normal se presentan como media y desviación estándar, y los de distribución no normal, mediante mediana y rango intercuartílico.
ResultadosSe intervino de forma consecutiva a 70 pacientes, 49 mujeres y 21 varones; la media de edad fue 56 ± 17 años. En nuestro conocimiento, este grupo constituye la experiencia más extensa publicada en la utilización de esta técnica. El diámetro de la VBP tuvo una mediana de 12 (intervalo, 10-15) mm. La litiasis en la vía biliar se confirmó durante la cirugía en 69 (98,5%) pacientes; hubo un 1,5% de falsos positivos. La mediana de cálculos extraídos de la VBP por paciente fue 1 (1-3). La mediana del tiempo operatorio fue 90 (67-120) min.
Un (1,4%) paciente precisó la colocación de un stent asociado a un tubo en T, como consecuencia de la producción de una falsa vía secundaria a la instrumentación para desimpactar un cálculo de gran tamaño. Se optó por esta opción por considerarla de mayor seguridad. Este paciente no presentó complicaciones en el postoperatorio.
En el resto de los pacientes (98,6%) se realizó la coledocorrafia sobre el stentsin incidencias.
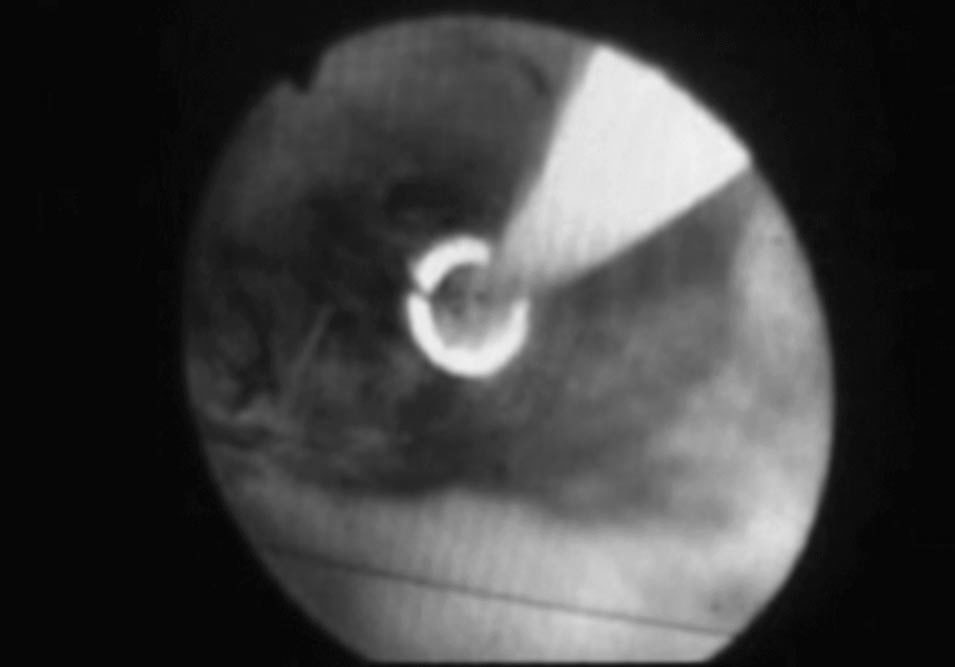
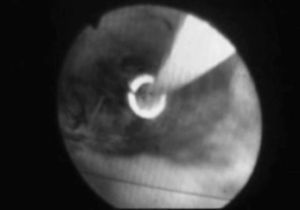
No hubo conversión a cirugía abierta en ningún caso, aunque no siempre fue posible la extracción completa de los cálculos. Así, se consideró fracaso de la ELVBP cuando no se pudo desimpactar en su totalidad los cálculos con la técnica descrita. Esto ocurrió en 4 (5,6%) pacientes; una paciente precisó de técnica mano-asistida, con resultados satisfactorios. Los otros 3 presentaron cálculos impactados en la papila, y precisaron de una colangiopancreatografía retrógrada endoscópica (CPRE) en el postoperatorio. Ésta fue facilitada por el stent,y se consiguió extraer los cálculos sin incidencias (fig. 3).
Fig.3.CPRE postoperatoria facilitada por el stent.
Como complicaciones asociadas al stent, 8 (11,2%) pacientes presentaron hiperamilasemia (3 veces el límite superior de la normalidad) en las primeras 24 h del postoperatorio. De éstos, sólo 2 (2,8%) tenían criterios clinicorradiológicos de pancreatitis aguda, con evolución favorable. Uno de estos pacientes además presentó hemorragia digestiva secundaria a erosión de la mucosa duodenal por el stent.Ésta se resolvió mediante la inyección de adrenalina y retirada del stent.En el resto de los pacientes la amilasa volvió a valores normales antes del cuarto día.
Un paciente cardiópata de 76 años falleció de forma inesperada en el quinto día postoperatorio por peritonitis biliar inadvertida, aunque no se encontró el punto de fuga en la vía biliar en la autopsia. En este paciente previamente se había realizado un intento fallido de extracción por CPRE, lo que motivó el abordaje laparoscópico. La mortalidad de la serie fue, por tanto, del 1,4%.
Hubo otras complicaciones, no relacionadas con el stent en 3 (4,2%) pacientes. Un paciente precisó una laparotomía urgente por hemorragia postoperatoria tras la colecistectomía, sin identificarse el punto sangrante. Otro paciente desarrolló un absceso intraabdominal secundario a litiasis perdidas durante el acto quirúrgico, que se resolvió mediante drenaje percutáneo Por último, otro paciente sufrió un infarto agudo de miocardio en el tercer día postoperatorio, y se lo trató médicamente. La morbilidad total fue del 7%. La estancia hospitalaria mediana fue 4 (2-10) días.
El stent se retiró tras un período de 4 (3-6) semanas, sin dificultad para su retirada y sin registrarse complicaciones.
Los pacientes fueron valorados postoperatoriamente en la consulta durante un período de 38 (24-53) meses, sin aparición de cálculos en la VBP ni sintomatología de origen biliar.
DiscusiónEl tratamiento laparoscópico de la coledocolitiasis ha demostrado ser una alternativa válida, segura y eficaz comparado con el tratamiento en 2 tiempos mediante colecistectomía laparoscópica asociada a extracción de cálculos mediante CPRE, que disminuye el número de procedimientos y la estancia hospitalaria de los pacientes10. En series de cirujanos con experiencia en dicha técnica parece mostrarse superior al abordaje abierto11.
Para la exploración laparoscópica de la VBP, podemos utilizar la vía transcística o la coledocotomía. La primera, aunque más segura, no está exenta de complicaciones y restricciones, como los cálculos grandes y proximales a la unión cístico-VBP.
La coledocotomía está indicada cuando la VBP tiene una dilatación de 8 mm o más y con litiasis única de gran tamaño (10 mm o más), múltiples (10 o más), impactadas, proximales a la unión cístico-VBP o intrahepáticas12,13. También se recomienda emplear cuando la unión del cístico con la VBP es muy distal, cuando el conducto cístico está ocluido o ha fallado el abordaje transcístico5. No obstante, el diámetro ideal para realizar la coledocotomía ha sido objeto de controversia. Así, el cierre de una coledocotomía sobre una VBP de menos de 5-8 mm se ha asociado a una mayor incidencia de complicaciones1416, por lo que intentamos evitarla.
En nuestra serie no se utilizó la vía transcística por las características de los cálculos, en cuanto a número y tamaño, no ideales para este abordaje.
Una de las posibles consecuencias de la manipulación de la VBP para la extracción de cálculos es el edema de papila, que conduce a una elevación de la presión dentro del árbol biliar aumentando el riesgo de fuga biliar a través de la coledocotomía17. Para evitar esta complicación clásicamente se ha empleado el drenaje de la vía biliar mediante tubo en T, que, además, permite realizar colangiografías de control y extraer posibles cálculos residuales. Sin embargo, el tubo en T se ha asociado a una tasa de complicaciones de hasta un 16,4-25% en cirugía lapa-roscópica7,15 y a un período mayor de convalecencia y estancia hospitalaria8. Se han descrito complicaciones, como desplazamiento accidental del tubo en T, que causa obstrucción biliar3, fuga biliar4, erosión de la pared duodenal18, fístula biliar persistente con ulceración de la piel19 y colangitis secundaria a la contaminación de la VBP a través del tubo en T20. Además, los tubos en T son incómodos para el paciente y restringen su actividad por el riesgo de salirse y los cuidados continuos que precisan21. La pérdida externa de bilis aumenta el riesgo de sufrir alteraciones hidroelectrolíticas5. Incluso se han descrito estenosis de la VBP como complicaciones tardías tras la retirada del tubo en T22.
Otra opción tras la coledocotomía es el cierre primario sin drenaje de la VBP, de la que los autores no tienen experiencia. Se han descrito buenos resultados a corto y largo plazo con esta técnica23, aunque no está exenta de complicaciones, con una morbilidad en torno al 11%5,24 y un 5% de fugas biliares5.
En nuestra experiencia inicial la utilización del tubo en T presentó una tasa de complicaciones asociadas cercana al 20%8, ligeramente mayor que en otras series15,25. Este hecho motivó la búsqueda de otras alternativas, con lo que se comenzó a utilizar el cierre de la VBP tutorizado sobre una endoprótesis colocada bajo visión directa que tenía por finalidad descomprimir la VBP8,9 y, de esta manera, minimizar las complicaciones biliares.
Hasta la fecha, algunos trabajos han comparado los resultados de la endoprótesis biliar con respecto a la utilización del tubo en T, y muestran mejores resultados para la primera, con menores morbilidad8, estancia hospitalaria e incidencia de molestias postoperatorias y una reincorporación más temprana a la vida cotidiana8,26. Además, la endoprótesis en la luz duodenal facilita un eventual acceso endoscópico a la vía biliar en el postoperatorio, en el caso de que se descubrieran cálculos residuales5 o impactados que no se pudo extraerlos durante la intervención27. En nuestra serie esto ocurrió en el 4,2%. En todos ellos los cálculos estaban enclavados en la papila y fueron extraídos sin incidencias mediante una CPRE postoperatoria facilitada por la endoprótesis. Las tasas de cálculos residuales publicadas en la literatura oscilan entre el 2,4 y el 11%28,29.
Recientemente el uso de endoprótesis se ha relacionado con una alta tasa de fuga biliar (14,2%)26, quizá sesgada por el pequeño número de pacientes en dicha serie. Este aspecto no está reflejado en nuestra experiencia8.
En nuestra serie, la tasa de complicaciones mayores fue del 7%, aunque sólo el 2,8% fueron complicaciones biliares en relación con el stent(pancreatitis aguda leve). En uno de estos pacientes, además, se produjo una hemorragia digestiva previa a la retirada del stent. Quizá hubo cierta relación entre la inflamación local secundaria a la pancreatitis y la erosión de la mucosa duodenal.
En este aspecto, nuestro método se muestra superior a la utilización del tubo en T en cirugía laparoscópica, de la que se ha comunicado una tasa de reintervenciones del 10,7% y hasta un 25% de complicaciones biliares7.
En lo que concierne a mortalidad y morbilidad, nuestros resultados son coherentes con un metaanálisis recientemente publicado en el que la tasa de complicaciones mayores (sepsis intraabdominal, colangitis, pancreatitis, neumonía, hemorragia digestiva grave, infarto agudo de miocardio, accidente cerebrovascular agudo, reintervención) osciló entre el 5,4 y el 8,9% y la mortalidad resultó entre el 0,5 y el 1,7%30.
Con relación a la mortalidad de nuestra serie (1 caso), así como en nuestra experiencia previa con la colocación del tubo en T31 en la que también hubo 1 caso, debemos destacar que ambos eran pacientes con más de 70 años, importante cuadro patológico y CPRE fallida antes de la cirugía. La mortalidad de la exploración quirúrgica de la vía biliar es directamente proporcional a la edad del paciente, mientras que la CPRE presenta una morbilidad y una mortalidad independientes de la edad32. Esto puede hacernos pensar que, probablemente, el abordaje ideal para pacientes de menos de 70 años sea la cirugía, mientras que en mayores de 70 años, principalmente con enfermedades asociadas, la CPRE aislada o seguida de colecistectomía laparoscópica pueda ser la técnica de elección.
Un posible inconveniente de nuestro método es la necesidad de realizar una endoscopia para retirar la endoprótesis, aunque resulta menos invasiva que la esfinterotomía que se realiza en la cirugía en 2 tiempos. En nuestra serie no causó morbilidad alguna.
No obstante, el stent anterógrado no está exento de complicaciones, como el absceso intraabdominal y la pancreatitis24. En pacientes portadores de stents similares, colocados endoscópicamente de forma retrógrada, se han descrito erosión duodenal33, estenosis de papila34 y perforación intestinal a distintos niveles35 secundarias a migración distal del stent. En relación con estas complicaciones, tan sólo hubo 1 caso, previamente descrito, de hemorragia por erosión duodenal.
No se detectaron otras complicaciones hasta la retirada del stentni durante el procedimiento.
Durante el período de seguimiento ningún paciente ha desarrollado sintomatología de origen biliar y no se han detectado estenosis de la vía biliar.
Según nuestra experiencia, la colocación de una endoprótesis biliar tras la coledocotomía laparoscópica consigue una correcta descompresión biliar a la vez que evita las complicaciones biliares derivadas de la utilización del tubo en T, lo que también se traduce en una menor estancia postoperatoria. Con una estancia hospitalaria de 4 días, nuestro método se muestra más eficiente que otros métodos publicados24,36.
En resumen, el cierre tutorizado de la vía biliar es una alternativa segura al cierre primario o sobre tubo en T, y podría ser considerado como una opción válida en los pacientes a quienes se realice la exploración laparoscópica de la vía biliar con coledocotomía.
Correspondencia: Dr. D. Martínez Cecilia. Servicio de Cirugía General y Aparato Digestivo I. Hospital Universitario Reina Sofía. Avda. Menéndez Pidal, s/n. 14004 Córdoba. España. Correo electrónico: david.martinez.cecilia@aecirujanos.es
Manuscrito recibido el 18-10-2007 y aceptado el 3-4-2008.