O-399 - INTERVENCIONISMO, ENDOSCOPIA Y CIRUGÍA EN LA HEMORRAGIA DIGESTIVA BAJA: ¿CUÁL ES EL MEJOR MOMENTO PARA CADA ABORDAJE?
Hospital Universitario Virgen de las Nieves, Granada.
Introducción: El abordaje de la hemorragia digestiva baja (HDB) ha protagonizado un gran cambio recientemente. En la actualidad, ante hemorragias masivas, inestabilidad hemodinámica y ausencia de preparación colónica, la radiología intervencionista (RI) ha adquirido un papel fundamental. Su principal complicación grave es la isquemia intestinal. En el caso de la colitis isquémica (CI), su etiopatogenia tras una embolización es de origen oclusivo. Presentamos un caso clínico de CI oclusiva tras embolización arterial como tratamiento de una HDB masiva.
Caso clínico: Paciente de 60 años con antecedentes personales de hipertensión, diabetes, bronquitis crónica y prostactectomía radical por adenocarcinoma de próstata. Acudió al Servicio de Urgencias (SU) por dolor abdominal y rectorragias que condicionaban un shock hipovolémico, por lo que se ingresó en Cuidados Intensivos. Mediante angiotomografía (angioTC) se visualizó sangrado activo intraluminal en colon ascendente-ángulo hepático, por lo que se procedió a la embolización supraselectiva de la rama ascendente de la arteria cólica derecha con buen resultado. A las 48 horas, el paciente presentó cuadro de dolor abdominal y aumento de leucocitos, por lo que se solicitó nueva TC, compatible con perforación colónica. Ante los hallazgos se decidió intervención quirúrgica urgente. Intraoperatoriamente, se evidenció peritonitis purulenta secundaria a isquemia y perforación del ángulo hepático del colon, por lo que se realizó hemicolectomía derecha. Tras buena evolución, fue dado de alta a los 7 días. A la semana, el paciente ingresó en Neumología por neumonía COVID positiva. Durante su ingreso presentó nuevo episodio de HDB sin repercusión hemodinámica secundaria a úlceras anastomóticas sangrantes. Tras tratamiento endoscópico (colocación de clips), la HDB cesó por completo y el paciente fue dado de alta. Dos meses después, acudió nuevamente a SU por ausencia de tránsito intestinal y hallazgos compatibles con obstrucción intestinal en la TC. Se intervino de forma urgente, evidenciándose estenosis del ángulo esplénico del colon, por lo que se realizó resección segmentaria. Tras adecuado posoperatorio, fue dado de alta.
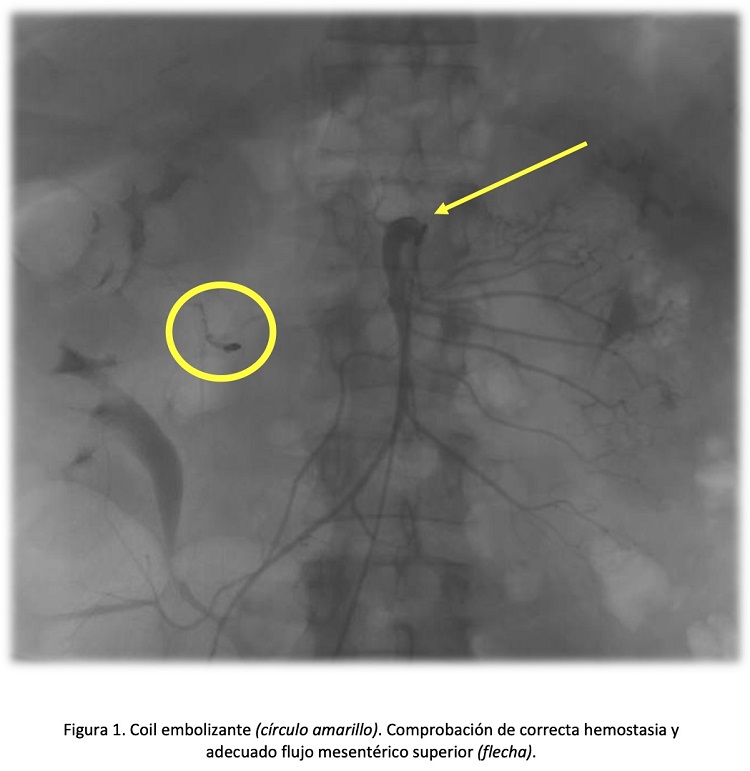
Discusión: Clásicamente, la endoscopia ha sido considerada el primer escalón terapéutico en la HDB. Recientemente ha emergido como principal herramienta terapéutica la RI. Pese a sus altos porcentajes de éxito, alrededor del 22% de los casos presentan una isquemia intestinal como complicación grave. En el caso del colon, las CI de origen oclusivo secundarias a un procedimiento intervencionista corresponden al 5% de su totalidad. Según la extensión de esta hipoperfusión, la CI puede ser gangrenosa y no gangrenosa. En esta última, si histopatológicamente solo afecta a mucosa y submucosa, el proceso es reversible. Pero si además afecta a muscularis propia, la fibrinogénesis produce cicatrices irreversibles que se convierten en estenosis potencialmente obstructivas. La RI en el manejo de la HDB ha ganado protagonismo en los últimos tiempos, especialmente en centros de tercer nivel. Como cirujanos, nos obliga a conocer la fisiopatología, tanto en la fase aguda como en la crónica, de su complicación más temida: la isquemia intestinal. Creemos que son necesarias futuras actualizaciones y protocolos hospitalarios individualizados en cuanto al manejo multidisciplinar de la HDB.








