Es recomendable practicar un estoma derivativo en pacientes con resección anterior baja y factores de riesgo, para reducir la gravedad de la fuga anastomótica. Habitualmente se realiza un estudio radiológico previo al cierre del estoma para detectar fugas subclínicas. El objetivo del presente estudio es evaluar la utilidad clínica del estudio radiológico.
MétodosEstudio prospectivo de una cohorte de pacientes sometidos a resección anterior de recto por cáncer rectal, y a los que se les realiza cierre del estoma sin enema de contraste. Este estudio se lleva a cabo después de realizar una revisión retrospectiva sobre los resultados del estudio radiológico previo al cierre del estoma en pacientes intervenidos entre 2007 y 2011.
ResultadosOchenta y seis pacientes cumplieron los criterios del estudio. Trece pacientes (15,1%) presentaron sepsis pélvica. El enema con contraste antes del cierre del estoma fue patológico en 8 pacientes (9,3%). Cinco de los 13 pacientes con sepsis pélvica mostraron un estudio radiológico patológico, en comparación con solo 3 de 73 pacientes sin complicaciones intraabdominales después de la resección del recto (38,5% vs 4,1%; p=0,001). Basándonos en estos resultados, realizamos un estudio prospectivo omitiendo el enema con contraste en pacientes con curso postoperatorio no complicado. A 38 pacientes se les cerró el estoma sin estudio radiológico previo. Ningún paciente presentó sepsis pélvica.
ConclusionesEl estudio radiológico de la anastomosis colorrectal antes de la reconstrucción del tránsito puede omitirse con seguridad en los pacientes sin sepsis pélvica ni íleo paralítico tras la resección anterior de recto.
Diverting stomata are recommended in patients with low anterior resection and risk factors in order to reduce the severity of anastomotic leaks. Usually, a radiology study is performed prior to the closure of the stoma to detect subclinical leaks. The aim of the present study is to assess the clinical utility of the radiology study.
MethodsA prospective cohort study of patients undergoing anterior rectal resection for rectal cancer and those who underwent stoma closure without contrast enema. This study was carried out after a retrospective review of radiology study results prior to the closure of the stoma in patients operated from 2007 to 2011.
ResultsEighty-six patients met the study criteria. Thirteen patients (15.1%) presented pelvic sepsis. Contrast enema before stoma closure was pathological in 8 patients (9.3%). Five out of the 13 patients with pelvic sepsis had a pathological radiological study, compared to only 3 out of the 73 patients without intra-abdominal complications after rectal resection (38.5% vs. 4.1%; P=.001). Based on these results, we conducted a prospective study omitting the contrast enema in patients with no postoperative complications. Thirty-eight patients had their stoma closed without a prior radiology study. None of the patients presented pelvic sepsis.
ConclusionsRadiology studies of the colorectal anastomosis before reconstruction can safely be omitted in patients without pelvic sepsis after the previous rectal resection.
La incidencia de fuga anastomótica después de la resección anterior de recto oscila entre el 3 y el 20%1-3, dependiendo, entre otros factores, de la definición de dehiscencia. Esta es una complicación grave asociada a una considerable morbimortalidad, siendo la altura de la anastomosis el factor de riesgo más importante. Una anastomosis colorrectal baja o coloanal, después de la escisión total del mesorrecto, está asociada a un mayor riesgo de dehiscencia anastomótica en comparación con una anastomosis más alta4. El sexo masculino, la obesidad y la ausencia de un estoma de protección también son factores de riesgo conocidos para la dehiscencia5,6. Por esta razón, en caso de resección anterior baja se recomienda derivar el tránsito intestinal y proteger la anastomosis mediante un estoma, siendo la tendencia actual realizar una ileostomía en asa en lugar de una colostomía3. Aunque previamente se ha demostrado que un estoma proximal derivativo no reduce la incidencia de dehiscencia, minimiza la gravedad y las consecuencias sépticas de la fuga anastomótica3-5.
El cierre de la ileostomía suele tener lugar entre 6 y 24 semanas después de la resección del recto, dependiendo de la administración de tratamiento adyuvante7,8. En la mayoría de las ocasiones se realiza un estudio radiológico mediante enema con contraste, previo al cierre del estoma, para evaluar la integridad anastomótica. Aunque algunos autores han cuestionado la necesidad de un examen radiológico de forma sistemática9,10, otros defienden su utilidad en la detección de fugas subclínicas, sinus y estenosis11,12. De hecho, a pesar del retraso en el cierre del estoma y de la morbilidad que puede llevar la técnica, la práctica habitual en la mayoría de centros es valorar la anastomosis mediante un enema con contraste previo al cierre de la ileostomía o colostomía9,13. La hipótesis del presente estudio propone que la evaluación radiológica de la anastomosis previa al cierre del estoma derivativo solo es necesaria en los pacientes intervenidos de cáncer de recto que presentaron sepsis pélvica (absceso o fuga anastomótica) postoperatoria. El objetivo es evaluar la utilidad clínica del uso rutinario de estudios radiológicos con contraste antes del cierre del estoma de protección en pacientes intervenidos de cáncer de recto.
MétodosEstudio retrospectivoEn una primera fase se realizó una revisión retrospectiva de pacientes a los que se había practicado una resección anterior de recto, identificados en una base de datos mantenida prospectivamente, entre enero de 2007 y diciembre de 2011. Se seleccionaron aquellos pacientes a los que se había practicado una exéresis parcial o total del mesorrecto por cáncer de recto junto con un estoma derivativo en asa. Los pacientes con estoma derivativo realizado en un segundo tiempo con intención de tratar una fuga anastomótica fueron excluidos.
Se recogieron datos demográficos y perioperatorios, como la administración de quimiorradioterapia preoperatoria, la extensión de la escisión mesorrectal, el tipo de anastomosis y el uso de un reservorio colónico como sustituto rectal. La complicación postoperatoria más relevante para el presente estudio fue el diagnóstico de sepsis pélvica, definida como fuga clínica o la presencia de un absceso pélvico. También se registró la presencia de secreción purulenta por el ano, incluso en ausencia de absceso pélvico, así como el tratamiento de estas complicaciones.
Después de completar el tratamiento adyuvante, en los casos en que se había indicado se evaluó a los pacientes antes del cierre del estoma mediante un tacto rectal y un estudio de imagen con contraste. Según el protocolo de nuestro centro, el enema de contraste se realiza a través del asa eferente del estoma. Se introduce una sonda Foley de 16French en el asa eferente de la ileostomía o colostomía y se hincha el balón con 10ml de suero para poder anclarlo. Se administra un litro de contraste soluble en agua (meglumina amidotrizoato) mezclado con el mismo volumen de agua, para distender la anastomosis, y se toman radiografías una vez el contraste ha alcanzado el canal anal14. Los datos de este estudio también se recogieron, considerando una prueba patológica cuando se demostró una cavidad presacra, sinus o estenosis. Se calculó la sensibilidad y la especificidad del estudio radiológico para evaluar su utilidad clínica. Finalmente, se analizó el tiempo transcurrido entre la resección anterior del recto y el cierre del estoma.
Estudio prospectivoDados los hallazgos del estudio retrospectivo, se realizó un análisis prospectivo de una cohorte seleccionada de pacientes omitiendo el enema de contraste previo al cierre del estoma, para establecer así un nuevo protocolo de actuación en nuestro centro. Se incluyeron de forma prospectiva todos los pacientes con cirugía previa de cáncer de recto que no presentaron sepsis pélvica en el postoperatorio de la resección anterior. Se definió sepsis pélvica como una dehiscencia de sutura o absceso pélvico diagnosticado por técnicas radiológicas o durante reintervención quirúrgica. Los pacientes con íleo paralítico también se excluyeron del análisis ante la posibilidad de que fuera secundario a una fuga subclínica. Se evaluó la anastomosis mediante un tacto rectal y se procedió al cierre del estoma sin estudio radiológico. Ambos estudios, el retrospectivo y el prospectivo, han sido aprobados por el Comité Ético del Hospital del Mar, donde se ha llevado a cabo el estudio. Se obtuvo el consentimiento informado de todos los pacientes incluidos en el estudio prospectivo.
Análisis estadísticoComo parte del análisis descriptivo, se presentan los datos en forma de frecuencias y porcentajes para las variables cualitativas; para las variables cuantitativas, en forma de medias y desviaciones estándar. Para la comparación de resultados entre el grupo de pacientes con sepsis postoperatoria y el grupo con curso postoperatorio normal se realizó una tabla cruzada mediante un test de Fisher, ya que alguna de las casillas tenía valor absoluto inferior a 5. Para el análisis del tiempo transcurrido entre la resección anterior del recto y el cierre del estoma se compararon las medias entre los grupos a estudio mediante una t de Student para muestras independientes.
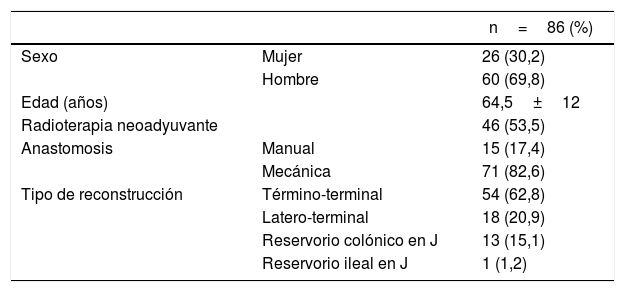
ResultadosEstudio retrospectivoSe incluyeron un total de 86 pacientes a los que se había realizado una resección anterior baja por cáncer de recto durante el período de estudio y cumplían con los criterios de selección. Hubo 60 hombres (70%), y la edad media fue de 64,5años (tabla 1). Se realizó una ileostomía derivativa en asa a 84 pacientes y una colostomía en asa a los 2 pacientes restantes. Durante el período postoperatorio, 13 pacientes (15,1%) presentaron sepsis pélvica: 3 dehiscencias anastomóticas clínicas y 10 abscesos pélvicos. La reintervención fue necesaria en 3 pacientes con sepsis pélvica, que requirieron lavado de la cavidad abdominal y colocación de drenaje quirúrgico. Los 10 restantes fueron tratados con drenaje percutáneo o transanal. La desconexión de la anastomosis no fue necesaria en ningún caso.
Datos demográficos y características clínicas
| n=86 (%) | ||
|---|---|---|
| Sexo | Mujer | 26 (30,2) |
| Hombre | 60 (69,8) | |
| Edad (años) | 64,5±12 | |
| Radioterapia neoadyuvante | 46 (53,5) | |
| Anastomosis | Manual | 15 (17,4) |
| Mecánica | 71 (82,6) | |
| Tipo de reconstrucción | Término-terminal | 54 (62,8) |
| Latero-terminal | 18 (20,9) | |
| Reservorio colónico en J | 13 (15,1) | |
| Reservorio ileal en J | 1 (1,2) |
El intervalo de tiempo entre la cirugía de resección de recto y la realización del enema con contraste soluble en agua a través del asa eferente del estoma fue de 5,2±3,9meses. Habitualmente, la prueba es solicitada desde la consulta externa de cirugía colorrectal coincidiendo con una de las visitas del postoperatorio. En un paciente tuvo lugar una perforación del estoma durante el procedimiento, que requirió cirugía urgente. El estudio radiológico fue patológico en 8 de los 86 pacientes (tabla 2). En 5 de 13 pacientes que habían presentado sepsis pélvica tras la resección anterior de recto la prueba con contraste fue patológica (cavidad presacra en 4 pacientes y sinus en un caso). Por el contrario, en el grupo de 73 pacientes sin sepsis pélvica, solo 3 estudios con contraste fueron patológicos, mostrando una estenosis anastomótica tratada con éxito con dilataciones, y dos sinus en la anastomosis que se resolvieron sin tratamiento 3meses después de su diagnóstico. La sensibilidad del estudio radiológico fue del 38,9% y la especificidad fue del 95,9%.
El intervalo de tiempo desde la resección rectal hasta el cierre del estoma fue de 7,8±4,7meses en el grupo de pacientes sin sepsis pélvica y de 9,1±3,3meses en el grupo de pacientes con fuga o absceso pélvico. El cierre del estoma se realizó en todos los pacientes excepto uno, que había presentado fuga anastomótica y desarrolló una recurrencia local. El intervalo de tiempo fue de 7,7±4,6meses en los pacientes con un estudio de contraste normal en comparación con 10,6±2,5meses en el grupo de pacientes con cavidad presacra o sinus (p=0,087). La morbilidad del cierre del estoma fue del 12,8%: 5 infecciones de herida y 5 dehiscencias anastomóticas (drenaje percutáneo en 3 pacientes y 2 reintervenciones quirúrgicas con refuerzo de la anastomosis).
Estudio prospectivoDesde enero de 2012 hasta diciembre de 2016, a 38 pacientes (48,1% de los pacientes con resección anterior de recto y estoma derivativo en este periodo de tiempo) se les practicó el cierre del estoma sin estudio de contraste previo, siguiendo los criterios de inclusión y exclusión. El tiempo medio desde la resección anterior baja hasta el cierre del estoma fue de 7±3,6meses. La morbilidad después del cierre del estoma fue del 18% y la complicación más frecuente fue la infección de la herida en 3 casos (7,9%). Ningún paciente presentó sepsis pélvica clínica inmediata o tardía.
DiscusiónEl presente estudio muestra que el estudio radiológico con contraste de una anastomosis colorrectal baja antes del cierre del estoma derivativo no revela anomalías en la gran mayoría de los pacientes con un curso postoperatorio no complicado y puede omitirse con seguridad. Por el contrario, casi la mitad de los pacientes que presentaron sepsis pélvica en el postoperatorio de la resección anterior de recto tuvieron una prueba radiológica patológica, mostrando una cavidad presacra o un sinus. Consideramos que solo en estos pacientes es necesario el estudio radiológico. Tanto la técnica retrógrada (enema por el canal anal) como la anterógrada (contraste por el asa eferente del estoma) son considerados métodos estándar para la evaluación de la integridad de la anastomosis14,15, pero la posición inadecuada de la sonda por encima de la sutura en la técnica retrógrada puede conllevar una evaluación incorrecta de la anastomosis y pasar por alto una dehiscencia. Además, en los cierres tempranos del estoma existe riesgo de traumatizar la anastomosis con la sonda, por lo que la técnica retrógrada se desaconseja14.
Nuestros datos confirman los resultados de otros grupos que sugieren que los estudios radiológicos con contraste realizados de forma rutinaria no son necesarios después de una resección anterior de recto9,10,16. En una serie de 81 pacientes a los que se les realizó resección anterior baja con ileostomía en asa por cáncer de recto, la incidencia de fuga radiológica en el grupo sin complicaciones fue baja (5,8%); se llevó a cabo el cierre del estoma con o sin enema hidrosoluble y los autores concluyeron que el enema de rutina en ausencia de una sospecha clínica de fuga anastomótica es de poco valor13. Kalady et al.10 revisaron 211 pacientes que tenían una ileostomía en asa temporal después de una resección anterior por cáncer de recto o para proteger un reservorio ileal después de una proctocolectomía. Al igual que en el presente estudio, el estudio de imagen no reveló una fuga anastomótica que no se sospechara ya clínicamente. Además, un paciente con un estudio con contraste normal presentó clínicamente una fuga después del cierre de la ileostomía. Los mismos resultados se obtuvieron cuando se analizó la utilidad de la evaluación radiológica en pacientes con formación de reservorios colónicos en J tras la exéresis total del mesorrecto9.
A pesar de estas evidencias, varios autores todavía defienden que los estudios mediante enema con contraste son útiles para detectar complicaciones anastomóticas antes del cierre del estoma. Arumainayagam et al.17 realizaron una revisión retrospectiva de una serie de 86 pacientes a los que se les practicó el cierre de la ileostomía después de una escisión total del mesorrecto. Se llevó a cabo un enema con contraste antes del cierre de la ileostomía. Trece pacientes (15%) presentaron fuga anastomótica radiológica (sinus en la anastomosis), de las cuales solo 5 (6%) fueron sintomáticas. En un estudio reciente destinado a evaluar los resultados de un protocolo de cierre temprano del estoma se observó una fuga radiológica asintomática en 6 de 64 (9,3%). Los autores defienden el papel del enema de forma rutinaria, sobre todo cuando está previsto el cierre del estoma de forma temprana, porque muchas fugas clínicas en los pacientes con estoma pueden tener una presentación tardía y ocurrir varias semanas después de la cirugía7.
Los resultados de nuestro estudio, favorables a la omisión del estudio radiológico, se deben, con toda probabilidad, a la selección de pacientes sin complicaciones postoperatorias. El estudio radiológico fue normal en el 95,9% de los pacientes sin sepsis pélvica durante el postoperatorio de la resección rectal, pero solo en el 61,5% de los pacientes que habían presentado complicaciones relacionadas con la anastomosis. Por lo tanto, se excluyeron del estudio prospectivo no solo los pacientes con fuga anastomótica clínica o absceso pélvico después de una resección anterior baja, sino también con síntomas o signos sugestivos de fuga, como la secreción purulenta transanal o el íleo paralítico prolongado. Aunque el número de pacientes es una limitación clara de este estudio y no se puede excluir un error tipoII en el análisis prospectivo, podemos afirmar que el enema con contraste puede omitirse con seguridad en la mayoría de los pacientes. Si comparamos la morbilidad entre ambas series de pacientes, la tasa de complicaciones en el grupo prospectivo, sin estudio radiológico, fue discretamente superior a la serie de pacientes sin contraste, pero la complicación más frecuente fue la infección de herida, mientras que en el grupo retrospectivo fue la dehiscencia anastomótica, que requirió reintervención quirúrgica en 2 ocasiones.
Se puede discutir que el beneficio de omitir el estudio radiológico es limitado. Es cierto que la morbilidad de la prueba es baja y el coste no es muy alto. Sin embargo, supone una demora en el cierre del estoma de los pacientes, tal y como hemos demostrado en nuestro análisis. Otra ventaja de no realizar el estudio previo al cierre es evitar potenciales complicaciones, como perforación de la ileostomía, tal y como se describe en nuestra serie, u otras complicaciones descritas en la literatura18. Por lo tanto, si el estudio de contraste no es útil y rara vez cambia el manejo de estos pacientes, su práctica rutinaria debería ser abandonada. En este sentido, varios estudios han encontrado una baja sensibilidad del estudio radiológico con contraste de la anastomosis en la predicción de complicaciones después del cierre del estoma. En una serie de 84 pacientes sometidos a un reservorio colónico en J, la sensibilidad del enema de contraste para detectar complicaciones relacionadas con el reservorio fue baja (25%) y cambió el tratamiento en solo uno de 84 pacientes9. Hong et al.19 revisaron retrospectivamente 145 pacientes que tenían una ileostomía en asa temporal construida para proteger una anastomosis colorrectal o coloanal baja. Se produjo fuga anastomótica tardía tras el cierre del estoma en 3 pacientes (2,1%). Uno de ellos presentó una estenosis en el enema de contraste, mientras que los estudios radiológicos de los otros 2 pacientes habían sido normales.
En conclusión, el estudio radiológico con contraste en las anastomosis colorrectales bajas antes del cierre del estoma derivativo no es necesario de forma rutinaria y puede omitirse con seguridad en los pacientes que no presentan sepsis pélvica ni íleo paralítico en el postoperatorio de la resección anterior de recto.
Conflicto de interesesNo existe conflicto de intereses.
Autoría- •
Marta Climent: Diseño del estudio, adquisición y recogida de datos. Análisis e interpretación de resultados. Redacción del artículo. Aprobación de la versión final.
- •
Marta Pascual: Análisis e interpretación de resultados. Revisión crítica. Aprobación de la versión final.
- •
Sandra Alonso: Análisis e interpretación de resultados. Revisión crítica. Aprobación de la versión final.
- •
Silvia Salvans: Análisis e interpretación de resultados. Revisión crítica. Aprobación de la versión final.
- •
M. José Gil: Análisis e interpretación de resultados. Revisión crítica. Aprobación de la versión final.
- •
Luis Grande: Análisis e interpretación de resultados. Revisión crítica. Aprobación de la versión final.
- •
Miguel Pera: Diseño del estudio. Análisis e interpretación de resultados. Redacción del artículo. Revisión crítica. Aprobación de la versión final.