La obesidad mórbida es un problema grave de salud de prevalencia creciente que asocia costosas comorbilidades y reduce la supervivencia. La cirugía bariátrica (CB) además de resolver las comorbilidades (86,6% diabetes tipo 2; 79% riesgo cardiovascular; 83,6% apnea del sueño; 61,7% hipertensión arterial), reducir la mortalidad entre un 31-40% y aumentar la supervivencia de los obesos mórbidos 10 años, supone un importante ahorro al Sistema Nacional de Salud. Los obesos consumen un 20% más de recursos sanitarios y un 68% más de fármacos. La CB requiere una inversión inicial (grupos relacionados por diagnóstico: 7.468 €) que se recupera en un ratio coste-efectividad de 2,5 años y se consigue un ahorro significativo a partir del 3.er año. A la reducción directa de costes sanitarios se debería sumar el aumento en la recaudación de impuestos por reducción del 18% de paro y bajas y el aumento del 57% de la productividad de autónomos. La CB es una de las intervenciones más rentables del Sistema Nacional de Salud.
Morbid obesity is a serious health problem whose prevalence is increasing. Expensive co-morbidities are associated to these patients, as well as a reduction in the survival. Bariatric surgery resolves the co-morbidities (type 2 diabetes mellitus, 86.6%; cardiovascular risk, 79.0%; obstructive sleep apnea syndrome, 83.6%; hypertension, 61.7%), reduces the mortality rate (among 31-40%), and increases the morbid obese patients survival over a 10-years period. It provides significant savings for the National Health System. The obese patients consume a 20% plus of health resources and 68% plus of drugs than general population. Bariatric surgery requires an initial investment (diagnosis-related group cost: 7,468 €), but it is recovered in a cost-effectiveness ratio of 2.5 years. Significant savings are obtained from the third year. To the direct economic benefits associated with reduced health expenditures it should be added an increase in tax collection (sick leave and unemployment reduction is estimated in 18%, with a productivity increase of 57% for self-employed people). Bariatric surgery is one of the most cost-effective procedures in the healthcare system.
En una época de limitaciones presupuestarias y escasos recursos, resulta de vital importancia establecer cuáles son las intervenciones sanitarias necesarias y rentables tanto en términos de resultados sobre la salud de la población como en términos económicos. La asociación de la obesidad con múltiples y costosas enfermedades como la diabetes tipo 2 (DM2), la hipertensión (HTA), la apnea del sueño (SAOS), las artropatías o el cáncer, entre otras1,2, han convertido a los pacientes obesos en un problema para el sistema de salud, donde se estima que consumen el 7% del gasto sanitario total en España. Actualizando costes a 2011, suponen unos 2.880 millones de euros anuales3. Este coste podría reducirse mediante intervenciones sanitarias que propiciaran una pérdida de peso y una reducción de la prevalencia de las enfermedades asociadas4,5.
Pero lejos de disminuir, la prevalencia de obesidad ha ido aumentando progresivamente en nuestro país, pasando del 9,1 al 15% (1993-2009) según la Encuesta Nacional de Salud (ENS), siendo España uno de los países con mayor prevalencia de obesidad de la Unión Europea6–8. La prevalencia de obesidad mórbida ha aumentado un 200%; con un 5-8% de pacientes con IMC > 35 y un 1% con IMC > 40 en el estudio ENRICA 20109,10. Preocupa más el incremento de la obesidad infantil de un 5 a un 19,1% en los últimos 10 años, con un 26,1% añadido de sobrepeso6. Sin lugar a dudas, la prevención debe ser una prioridad del sistema sanitario para frenar este proceso11. Sin embargo, cuando la obesidad supera un IMC > 40kg/m2 ninguna medida de prevención o tratamiento ha conseguido una eficacia superior al 10% a largo plazo, a excepción de la cirugía bariátrica (CB) que asocia remisión de las comorbilidades y aumento de la esperanza de vida de los obesos operados12–14. En este estudio se realiza una revisión sistemática de la literatura para evaluar los resultados en términos de coste-beneficio de la CB.
Material y métodosSe realiza una metabúsqueda en 9 bases de datos bibliográficas con el término «bariatric surgery cost-effectivenes» y «bariatric surgery cost-utility»: Pubmed, Scopus, Web of Science, Amazon Books, Google Scholar, Google Books; Pubget, Eric, Spacenet. Se seleccionan los artículos en inglés y castellano que describen datos concretos referentes a la efectividad de la CB y a la ratio coste-efectividad, coste-beneficio o coste-utilidad. Dos expertos deciden su inclusión/exclusión en el estudio. Se excluyen los artículos que no aportan datos numéricos concretos referentes a: morbilidad asociada a la obesidad, mortalidad asociada a la obesidad, costes de la obesidad al sistema sanitario, morbilidad asociada a la CB, mortalidad asociada a la CB, costes de la CB.
Se consulta el portal estadístico del Sistema Nacional de Salud (SNS) para la obtención de datos referentes a la CB en España (costes por GRD [grupos relacionados por diagnóstico], estancia, comorbilidades, datos ENS).
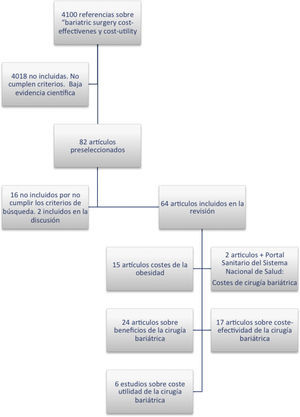
ResultadosMetabúsquedaSe identifican 4.100 referencias con las palabras «cost» «and» «obesity». Se seleccionan 82 artículos o capítulos de libros que hacen referencia a estudios de efectividad, coste-efectividad, coste-beneficio o coste-utilidad de la CB. En la revisión final se incluyen 66 publicaciones que aportan datos numéricos concretos (fig. 1). Se agrupan los estudios por temas para su análisis posterior y se revisan los textos completos. Las fechas de publicación de los artículos se sitúan entre 1999 y 2012.
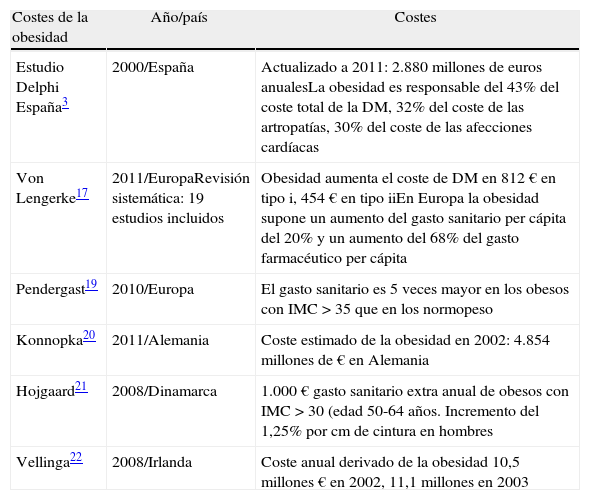
Costes derivados de la obesidadLa evaluación de las estrategias de manejo de la obesidad requieren un análisis previo de los costes que ocasiona al sistema sanitario15,16. Una revisión publicada en 2011 aporta datos sobre 19 estudios europeos que evaluaban el impacto de la obesidad en el coste de diversas enfermedades17. En el caso de la diabetes tipo i, la obesidad aumenta el coste sanitario en 812 € anuales y en 454 € en el caso de la tipo ii (DM2), lo que supone un coste per cápita un 78% mayor cuando se asocian obesidad y diabetes17,18. En nuestro país, la obesidad es responsable del 43% del coste total de la DM2, más del 32% del coste de las artropatías y más del 30% del coste de las afecciones cardíacas23. En los países europeos, la obesidad supone un aumento del gasto sanitario per cápita del 20%, siendo el aumento en gasto farmacéutico superior al 68% que en los pacientes con normopeso17,19. En diversos estudios se detalla el coste estimado anual de la obesidad para los países europeos. En Alemania, en 2002, fue de 4.854 millones de euros, a lo que se añade un coste indirecto estimado de 5.019 millones de euros20. En Irlanda, el coste anual hospitalario derivado de la obesidad (sin considerar centros de salud ni fármacos) fue de 11,1 millones de euros en 200322. En España, los costes asociados a la obesidad suponen un 7% del gasto sanitario total: actualizando costes a 2011, suponen unos 2.880 millones de euros/año23 (tabla 1). En Dinamarca no se ha publicado el coste estimado total pero sí se ha calculado un gasto sanitario extra anual de 1.000 $/habitante en pacientes entre 50-64 años21 con IMC > 30. La obesidad ha resultado también ser responsable de un aumento de costes y empeoramiento de los resultados de múltiples procedimientos quirúrgicos, desde una simple apendicitis, o la colocación de una prótesis ortopédica hasta un trasplante de órganos24–27.
Costes de la obesidad en la Unión Europea
| Costes de la obesidad | Año/país | Costes |
| Estudio Delphi España3 | 2000/España | Actualizado a 2011: 2.880 millones de euros anualesLa obesidad es responsable del 43% del coste total de la DM, 32% del coste de las artropatías, 30% del coste de las afecciones cardíacas |
| Von Lengerke17 | 2011/EuropaRevisión sistemática: 19 estudios incluidos | Obesidad aumenta el coste de DM en 812 € en tipo i, 454 € en tipo iiEn Europa la obesidad supone un aumento del gasto sanitario per cápita del 20% y un aumento del 68% del gasto farmacéutico per cápita |
| Pendergast19 | 2010/Europa | El gasto sanitario es 5 veces mayor en los obesos con IMC > 35 que en los normopeso |
| Konnopka20 | 2011/Alemania | Coste estimado de la obesidad en 2002: 4.854 millones de € en Alemania |
| Hojgaard21 | 2008/Dinamarca | 1.000 € gasto sanitario extra anual de obesos con IMC > 30 (edad 50-64 años. Incremento del 1,25% por cm de cintura en hombres |
| Vellinga22 | 2008/Irlanda | Coste anual derivado de la obesidad 10,5 millones € en 2002, 11,1 millones en 2003 |
No se han encontrado datos referentes a costes indirectos de la CB en España o en otros países (referentes al coste de las bajas laborales, seguimientos, revisiones...). Solo se han encontrado datos referentes a costes directos.
En el caso de la CB, el SNS ha definido un GRD que engloba el tratamiento quirúrgico de la obesidad con un coste medio de 7.468 €. Según datos del Portal Estadístico del SNS, entre 2005 y 2010 se intervinieron 2.830 casos anuales en hospitales de la red sanitaria pública, con una estancia media de 6,8 días. El coste estimado de esta cirugía en otros países es superior: en EE. UU., el coste medio por procedimiento de CB del Medicare entre 2004 y 2008 fue de 19.746 $28. En Finlandia, el coste medio por procedimiento en 2011 se sitúa en torno a 14.600 €29.
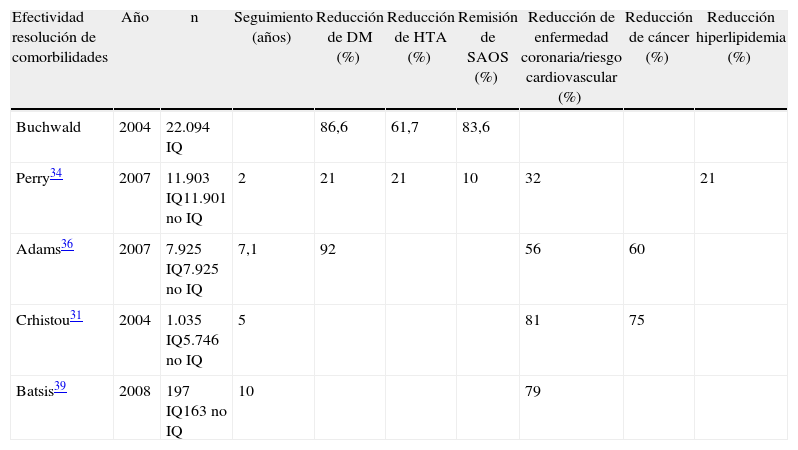
Beneficios de la cirugía bariátricaEl aumento de la supervivencia de los pacientes operados respecto a los pacientes obesos mórbidos no operados se evidencia en estudios con 5-10 años de seguimiento (tabla 2). La mortalidad en los pacientes sometidos a CB se reduce entre el 31 y el 89% en estudios que analizan entre 2.000 y 66.100 pacientes seguidos entre 5 y 10 años. La CB también ha demostrado una reducción en la incidencia y la mortalidad relacionada con las enfermedades cardiovasculares y el cáncer30–33. En cuanto a la evolución de las comorbilidades, se han publicado varios estudios y metaanálisis con series entre 3.000 y 12.000 pacientes intervenidos en los que se ha demostrado una remisión de la DM2 en un 86,6% de pacientes33, mejora o resolución de la hiperlipidemia en un 70%, remisión de la hipertensión arterial (HTA) en un 61,7% y remisión del SAOS en un 83,6%14. Asimismo, se ha observado una reducción entre el 32 y el 56% de enfermedades coronarias y un 60% de reducción de la incidencia de cáncer34-36. Se estima, además, un aumento de la esperanza de vida de 10 años en los obesos mórbidos operados respecto a los no operados30,37.
Mejoría de las comorbilidades tras la cirugía bariátrica
| Efectividad resolución de comorbilidades | Año | n | Seguimiento (años) | Reducción de DM (%) | Reducción de HTA (%) | Remisión de SAOS (%) | Reducción de enfermedad coronaria/riesgo cardiovascular (%) | Reducción de cáncer (%) | Reducción hiperlipidemia (%) |
| Buchwald | 2004 | 22.094 IQ | 86,6 | 61,7 | 83,6 | ||||
| Perry34 | 2007 | 11.903 IQ11.901 no IQ | 2 | 21 | 21 | 10 | 32 | 21 | |
| Adams36 | 2007 | 7.925 IQ7.925 no IQ | 7,1 | 92 | 56 | 60 | |||
| Crhistou31 | 2004 | 1.035 IQ5.746 no IQ | 5 | 81 | 75 | ||||
| Batsis39 | 2008 | 197 IQ163 no IQ | 10 | 79 |
En el caso de los beneficios tangibles directos relacionados con la CB consideramos: 1) el ahorro en medicamentos para el tratamiento de las comorbilidades resueltas, 2) el ahorro en prestaciones sanitarias (como el CPAP, medidores de glucemia, consulta de especialistas, prótesis ortopédicas…) y 3) la resolución de las incapacidades laborales.
Estos beneficios se ponen de manifiesto en los estudios canadienses de Christou et al.31,38 donde los pacientes operados tuvieron significativamente menos diagnóstico de cáncer (2 vs. 8%), menos problemas cardíacos (5 vs. 27%), menos infecciones (9 vs. 37%), menos artritis (5 vs. 12%) y menos problemas respiratorios (3 vs. 11%). El coste sanitario del grupo no intervenido superaba con creces el de los pacientes operados a partir del tercer año de seguimiento. El riesgo cardiovascular (medido por el método Framingham) también se ve reducido en un 79% tras la CB en un estudio realizado en la Clínica Mayo, comparando 197 pacientes sometidos a bypass gástrico con 163 obesos mórbidos no operados39. En cuanto al ahorro en medicamentos, la media de tratamientos por paciente disminuye en un 66%, siendo el punto de corte para la ratio coste-efectividad a los 2,5 años de la cirugía y ya favorable para el grupo de pacientes operados a partir del cuarto año de seguimiento40 (tabla 3).
Estudios de coste-efectividad de la cirugía bariátrica
| Coste-efectividad | Tipo de estudio | Resultados coste- efectividad | Punto de corte ratio coste-efectividad |
| Christou, 200938 | Cohortes prospectivo:1.035 IQ5.746 no IQ | Grupo IQ: menos infecciones 9 vs. 37%, menos artritis 5 vs. 12%, menos problemas respiratorios 3 vs. 11%, menor estancia hospitalaria 21 vs. 36 días (p > 0,05) | 2,5 años post-IQA partir de los 3 años el grupo control suponía un coste mucho mayor |
| Ewing, 201041 | Coste-efectividad. Modelo económico estimado150 IQ | Impacto de la obesidad en la región: pérdida de 364.793.497 $ anualesBeneficio de los pacientes intervenidos 9.907.068.233 $ (considerando coste cirugía: 17.000-25.000 $/paciente) | |
| Clegg, 200142 | Revisión sistemática y evaluación económica | El ratio coste-efectividad incremental para el bypass gástrico: 6.289 libras (muy por debajo del punto de corte de 30.000 libras del National Institute of Clinical Excellence) | |
| Hawkins, 200746 | Cohortes prospectivo | Proporción de empleo remunerado tras la cirugía aumentó del 58 al 76%. Con un incremento del 57% de las horas de trabajo en autónomos | |
| Padwall, 201149 | Revisión sistemática | La cirugía bariátrica es rentable para IMC > 35 kg/m2, se ahorran costes y se gana eficacia en todos los rangos de IMC a partir de 35, también en IMC > 50 con comorbilidades | |
| Laiteerapong, 201050 | Cohortes prospectivo | Cirugía bariátrica más coste-efectiva en pacientes diabéticos | |
| Ikramuddin, 200951 | Cohortes prospectivo | Cirugía bariátrica coste efectiva en pacientes diabéticos con IMC > 35 | |
| Sampalis, 200440 | Cohortes prospectivo | Ahorro en fármacos del 66% | 2,5 años post-IQ. Favorable a partir del 4.° año de seguimiento |
| Mäklin, 201129 | Modelo de Markov | La opción de cirugía bariátrica supone un ahorro de 16.130 € por paciente tratado | 5 años. A partir de ese punto el coste del tratamiento médico es muy superior al quirúrgico |
Como beneficios tangibles indirectos se consideran: 1) reinserción en el mercado laboral y reducción de las tasas de paro, 2) reducción de las bajas laborales, 3) disminución de las muertes prematuras en población activa. La reducción de la mortalidad de los obesos mórbidos tras la CB y el aumento de 10 años en la esperanza de vida también se traduce en un aumento de la vida laboral, con el consiguiente pago de impuestos asociado.
Un estudio realizado en la región de los Planos del sur de Texas evidencia el impacto económico de la CB en la región, contabilizando las bajas laborales, la pérdida de empleos y el pago de impuestos de un grupo de 150 obesos mórbidos antes y después de la CB, comparado con los datos de empleo de la base de datos regional. El obeso mórbido tiene una productividad equivalente al 87,8% de un trabajador no obeso. El impacto calculado de la obesidad mórbida en la región suponía una pérdida económica de 364.793.497 $ anuales, la pérdida de 1.977 empleos y una pérdida indirecta de impuestos de 13.209.196 $. En el caso de los pacientes intervenidos, considerando una tasa de descuento anual del 3%, el beneficio neto fue de 9.907.068.233 $ (considerando el coste de la CB entre 17.000 y 25.000 $ por paciente)41.
Por otra parte, en el informe de tecnología sanitaria aportado por el National Institute of Clinical Excellence Guidelines for Bariatric Surgery, se estima que la ratio coste-efectividad incremental para el bypass gástrico es de 6.289 libras, bastante por debajo del punto de corte de 30.000 libras considerado por el National Institute of Clinical Excellence para que sea coste-efectivo. Ello la sitúa entre las intervenciones más rentables42.
Beneficios intangiblesEn cuanto a los beneficios intangibles consideramos: 1) la mejora de la calidad de vida, 2) la mejora del bienestar, 3) el aumento de posibilidades de mayor capacitación profesional y 4) la posibilidad de una mayor formación laboral.
El valor monetario atribuible a los beneficios tangibles indirectos e intangibles es complejo.
En un estudio realizado en Reino Unido sobre un grupo de obesos mórbidos sometidos a bypass gástrico, la proporción de empleo remunerado tras la CB aumentó del 58 al 76%. Los trabajadores autónomos aumentaban el tiempo total trabajado de 1.023 a 1.611h, lo que supone un incremento del 57%46.
Múltiples estudios han demostrado una mejora en la calidad de vida tras la CB43–45.
En cuanto al análisis coste-utilidad que cuantifica y valora los costes por unidad de consecuencias ganadas de 2 o más alternativas de intervención sanitaria, una intervención sanitaria suele considerarse rentable en términos coste-utilidad si cuesta menos de 50.000 $ por QALY o AVAC (años de vida ganados ajustados por calidad de vida)47. En 2004, la American Society Bariatric Surgery (ASBS) publicó un estudio de coste utilidad comparando los resultados de dieta y ejercicio vs. el bypass gástrico en mujeres jóvenes con IMC > 40; el bypass gástrico resultó una alternativa más efectiva con una ratio de coste-utilidad de 7.126 $/QALY (en la rama de tratamiento médico no se observó ganancia en años ajustados por calidad de vida)48. En Finlandia, un estudio de coste-utilidad a 10 años estima que el coste del tratamiento médico de la obesidad mórbida se sitúa en torno a 50.000 € y el de la CB en 33.870 € con una ventaja a favor de la CB de 7,63 QALY frente a 7,05 QALY del tratamiento médico. El coste del tratamiento médico es muy superior al quirúrgico una vez superados los 5 años de seguimiento29.
Coste-beneficio en subgrupos¿Es igual de coste-efectiva la CB en todos los obesos mórbidos? Un reciente metaanálisis evalúa la CB con relación a varios subtipos de población. Para ello la muestra incorporó los estudios publicados desde 2003 y con un grado de evidencia 1B mínimo. La población obesa con IMC≥35kg/m2 se estratificó según tuvieran o no comorbilidades (HTA, DM2, coronariopatía, dislipidemia y enfermedad cerebral), por 3 categorías de IMC y según si se siguió una estrategia quirúrgica vs. no quirúrgica. La edad media fue de 39,7 años, sin apreciarse diferencias entre grupos. El resultado global del estudio sugiere que la CB es rentable para IMC > 35kg/m2, de forma progresiva con el aumento del IMC y con comorbilidades asociadas. También se ahorran costes y se gana eficacia para los pacientes con obesidad severa, con un IMC superior a 50kg/m2 y con al menos una comorbilidad. En cambio, para las personas que no presentan comorbilidades con IMC > 50kg/m2, la cirugía todavía cuesta 1.904 $ por AVAC ganado. De todas maneras, sigue siendo más rentable intervenir a estos pacientes respecto a los pacientes con IMC más bajos y sin comorbilidades (3.872 $ en IMC entre 35 y 40kg/m2 y 3.770 $ en IMC entre 40 y 50kg/m2). La esperanza de vida para las personas sin tratamiento quirúrgico fue de aproximadamente 6,5 años menos49. Algunos estudios apuntan a un mayor coste-efectividad de la CB en el subgrupo de pacientes con DM250–53.
Accesibilidad del tratamientoEl impacto de una intervención sanitaria sobre la salud de la población dependerá en gran medida de la accesibilidad, ya que el paciente que no puede acceder al tratamiento no obtendrá el beneficio calculado. En Canadá, EE. UU. y Reino Unido, menos del 1% de los posibles candidatos reciben CB, siendo las listas de espera muy prolongadas, con una media de 5 años en Canadá54,55. En España, según los datos de prevalencia de obesidad mórbida y de intervenciones anuales registradas por el Ministerio de Sanidad (y teniendo en cuenta la encuesta anual realizada por la Sociedad Española de Cirugía de la Obesidad [SECO]), en los últimos 5 años se habría intervenido a un 5,24% de los posibles candidatos. Entre las causas de la baja accesibilidad se deben considerar: déficits en la oferta de servicios por parte del SNS por la escasez de equipos multidisciplinares especializados; déficits en la educación sanitaria de los candidatos, que desconocen las consecuencias de su obesidad y las opciones terapéuticas; déficits en la formación de personal sanitario sobre las opciones terapéuticas en los pacientes con obesidad mórbida y la discriminación socioeconómica que con frecuencia sufren los pacientes obesos mórbidos a los que una parte de la sociedad culpabiliza de su situación y les dificulta el acceso al tratamiento, a veces desde los propios centros de Atención Primaria, lo que pone en peligro la equidad del sistema sanitario56.
DiscusiónLa obesidad supone un problema grave de salud para la población española y un reto para la financiación del sistema sanitario público ya que conlleva un aumento de los costes anuales globales y un incremento en los costes de otras enfermedades como la DM2, la HTA, las artropatías… Las intervenciones sanitarias que consigan reducir con éxito el porcentaje de obesos en la población española, así como sus enfermedades asociadas, supondrán un ahorro importante en los costes de salud de la población. Los estudios incluidos en esta revisión demuestran que la CB es una intervención sanitaria coste-efectiva en la que se recupera la inversión económica realizada en 2,5 años y que supone un ahorro para el sistema sanitario a partir del 3.er año de seguimiento.
La mayor limitación de los estudios publicados sobre el coste-efectividad de la CB es el corto seguimiento de las series publicadas, que en la mayoría de los casos se limita a 5 años. Esto provoca un sesgo en los modelos predictivos a largo plazo que podría conllevar sobreestimar o subestimar el impacto a largo plazo de la CB. Sin embargo, los análisis de sensibilidad realizados son consistentes y el rango de variabilidad interestudios es pequeño. Otro sesgo que observamos en los estudios es que la mayoría de los modelos consideran que el peso de los pacientes de ambas ramas (tratamiento médico y quirúrgico) se va a mantener estable en el tiempo y son pocos los estudios que consideran el porcentaje de reganancia de peso esperado. Sin embargo, cuando se ha analizado la ratio coste-efectividad, esta sigue siendo muy favorable para la CB48. La mayoría de los modelos solo tienen en consideración los costes y beneficios directos de la CB y no incluyen en el análisis el valor monetario de los beneficios indirectos (aumento en la recaudación de impuestos por aumento del porcentaje de empleo remunerado, reducción de bajas, aumento de la productividad…); tampoco se incluyen los costes indirectos de la CB (baja laboral, revisiones, reganancia de peso...).
La comparación entre los costes de la obesidad y la CB entre diversos países es compleja ya que la financiación en los diversos sistemas sanitarios europeos o norteamericanos es radicalmente diferente y existen grandes diferencias en salarios, gastos administrativos, precios de productos sanitarios... España destaca por el bajo coste calculado para un gran número de procesos, entre los que se incluye la CB.
Otro de los posibles sesgos de los estudios es la variabilidad de resultados entre cirujanos y centros según la experiencia y el volumen anual de intervenciones. La inexperiencia o falta de formación del cirujano se asocia con frecuencia con un aumento de la morbimortalidad postoperatoria y, por tanto, el beneficio sería menor48,57. Esta posible variabilidad en los resultados no ha sido contemplada en la mayoría de los análisis coste-efectividad incluidos en la revisión, pero parece que en los centros con mayor experiencia y volumen, esta ratio es mayor58.
Dados los amplios beneficios en salud, calidad de vida y económicos que ha demostrado la CB, y la escasa accesibilidad de la población afectada al tratamiento, parece un buen momento para replantearse las políticas sanitarias y favorecer estrategias que consigan aumentar el número de procedimientos de CB realizados anualmente en nuestro país, siguiendo los criterios de calidad total, seguridad y eficiencia que este tipo de cirugía requiere59. Para conseguir estos objetivos, las sociedades científicas internacionales International Federation Surgery Obesity, American Association of Bariatric Surgeons60–62, entre otras, recomiendan la constitución de equipos multidisciplinares que trabajen en el área específica del tratamiento de la obesidad, y contar con profesionales con una capacitación específica para el tratamiento de la obesidad mórbida tanto entre los especialistas de Cirugía General y Digestiva como de Endocrinología, Dietética y Nutrición, Anestesiología, Fisioterapia, Psiquiatría, Psicología, Radiología… La SECO y la sección de Obesidad de la Asociación Española de Cirujanos han realizado un esfuerzo especial para establecer las competencias y capacidades teóricas y prácticas que debe tener un cirujano bariátrico y han facilitado la formación específica en CB de los cirujanos que lo han solicitado57, pero se requieren políticas sanitarias globales a nivel nacional que aborden el problema de las áreas de capacitación específica en nuestro país. Es cierto que para aumentar la accesibilidad de la CB a los pacientes que lo necesitan puede ser necesario desviar recursos a la gestión de esa área63 pero los estudios demuestran una recuperación de la inversión y reducción del gasto al cabo de 4-5 años, por lo que sería una inversión rentable a corto plazo31,40. Los gastos sanitarios podrían ser entre un 22 y un 55% menores sin la obesidad, según un estudio realizado en EE. UU.16, por lo que el control de la obesidad sería una medida muy eficaz de control del gasto sanitario, especialmente en tiempos de crisis económica. La prevención de la obesidad en la población general, y especialmente infantil, y el tratamiento de la obesidad en sus primeras etapas mediante programas de dieta y ejercicio debería ser una prioridad para las autoridades sanitarias españolas tal y como se ha planteado ya en otros países como EE. UU.64,65 o Australia66. En este contexto, la CB debería englobarse dentro del programa estratégico general para la prevención y el tratamiento de la obesidad, considerándola como una intervención sanitaria de elevada rentabilidad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.