La apendicectomía laparoscópica es probablemente en la actualidad la técnica de elección en las apendicitis agudas. La cirugía laparoscópica por puerto único (PU) ha intentado instalarse como técnica alternativa. El objetivo de este estudio es comparar la seguridad y eficacia del PU frente a la apendicectomía laparoscópica convencional (LC).
Material y métodosDe enero del 2011 a septiembre del 2012 se aleatorizó prospectivamente a 120 pacientes con apendicitis aguda (PU 60, LC 60). Se seleccionó a pacientes entre 15 y 65 años con inicio de síntomas<48 h comparándose el IMC, tiempo operatorio, inicio de ingesta, estancia hospitalaria, dolor postoperatorio, anatomía patológica y costes.
ResultadosLa edad media, IMC, sexo y tiempo de inicio de síntomas hasta el diagnóstico fueron similares. No se encontraron diferencias del tiempo operatorio, inicio de ingesta ni estancia hospitalaria. Se evidenciaron diferencias en el dolor postoperatorio siendo mayor en el PU (4±1,3) que en la LC (3,3±0,5) con una p=0,004. La apendicitis flemonosa predominó para ambos grupos. Hubo 3 reingresos por absceso intraabdominal (PU 2, LC 1) que requirieron tratamiento antibiótico intravenoso. Un caso del PU requirió asistencia intraoperatoria de un trocar de 5mm en FID por necesidad de drenaje. El coste fue mayor en el PU debido al dispositivo empleado.
ConclusiónLa apendicectomía por PU es segura, eficaz con resultados similares a la LC en pacientes seleccionados y, aunque el coste es mayor, serán los resultados obtenidos a largo plazo los que determinen el futuro de esta técnica.
Laparoscopic appendectomy is probably the technique of choice in acute appendicitis. Single port laparoscopic surgery (SILS) has been proposed as an alternative technique. The objective of this study is to compare the safety and efficacy of SILS against conventional laparoscopic appendectomy (LA).
Material and methodsFrom January 2011 to September 2012, 120 patients with acute appendicitis were prospectively randomized; 60 for SILS and 60 for LA. Patients between 15 to 65 years were selected, with onset of symptoms less than 48h. We compared BMI, surgery time, start of oral intake, hospital stay, postoperative pain, pathology and costs.
ResultsThe median age, BMI, sex and time of onset of symptoms to diagnosis were similar. There were no statistically significant differences in the operative time, start of oral intake or hospital stay. There was a significant difference in postoperative pain being higher in SILS (4±1.3) than in LA (3.3±0.5) with a P=.004. Flemonous appendicitis predominated in both groups in a similar percentage. A total of 3 cases with intra-abdominal abscess (SILS 2, LA 1) required readmission and resolved spontaneously with intravenous antibiotic treatment. One case of SILS required assistance by a 5mm trocar in the RLC for drainage placement. The cost was higher in SILS due the single port device.
ConclusionSILS appendectomy is safe, effective and has similar results to LA in selected patients, and although the cost is greater, the long term results will determine the future of this technique.
La apendicectomía laparoscópica es probablemente en la actualidad la técnica de elección en las apendicitis agudas ya sean complicadas o no complicadas. Desde que en 1983 Semm realizara la primera apendicectomía laparoscópica, se han ido publicando una gran variedad de artículos que observan ventajas de esta técnica frente a la abierta1–3. Sin embargo, con el afán de «minimizar» la incisión de la pared abdominal, surge la cirugía laparoscópica a través de un puerto único (PU), generalmente conocida como SILS (single-incision laparoscopic surgery). Este concepto relativamente nuevo se inició hace más de 15 años en cirugía pediátrica4–8, evolucionando hasta la actualidad con el desarrollo de dispositivos y pincería que han facilitado al cirujano ampliar su aplicación en otras patologías9. La apendicectomía por PU intenta situarse como técnica alternativa frente a la laparoscopia convencional (LC), haciendo hincapié en la publicación de estudios con mejores resultados estéticos10,11 teniendo en cuenta que se realiza usualmente a través del ombligo y que la cicatriz prácticamente es invisible.
Se ha realizado un estudio prospectivo aleatorizado comparando las apendicectomías LC vs. las apendicectomías por PU. Se analizan parámetros como tiempo operatorio, inicio de ingesta, estancia hospitalaria, dolor postoperatorio, complicaciones postoperatorias, estudio anatomopatológico y costes.
Material y métodoEn enero de 2011 se inició un estudio prospectivo y aleatorizado cuyo objetivo era comparar el PU con la LC. Se incluyó a 60 pacientes en cada técnica con los siguientes criterios de inclusión: pacientes de edad entre 15 y 65 años, con IMC<30, con un inicio de la sintomatología menor de 48 h, ausencia de cirugía abdominal previa, riesgo anestésico ASA I, presencia de cirujano entrenado en ambas técnicas y firma del consentimiento informado (tabla 1). El grupo etáreo se basó en pacientes de la población económicamente activa en vista de que se trata de un sector poblacional bien definido y relevante para el estudio estadístico. Otro factor de inclusión fueron los pacientes no obesos, es decir, con un IMC<30 debido a que un valor mayor aumentaría la posibilidad de complicaciones12,13. Se seleccionaron apendicitis con un tiempo de inicio de la sintomatología menor de 48 h, previsiblemente no complicadas (sin perforación, peritonitis localizada ni difusa). El dolor se evaluó con la escala visual analógica (EVA) el día del alta. Otro factor importante a destacar fue la motivación del cirujano a realizar este tipo de técnica, por lo que se consideraron 3 cirujanos que tenían interés en aprenderla y desarrollarla. Estos cirujanos no tenían previamente experiencia en apendicectomías por PU pero sí en LC, por lo que resultó más sencilla la curva de aprendizaje14. Todos lo pacientes incluidos fueron informados y aceptaron el estudio aleatorizado; ninguno de ellos tenía cirugía abdominal previa. El estudio se realizó con la firma del consentimiento informado de los pacientes que aceptaron ambas técnicas.
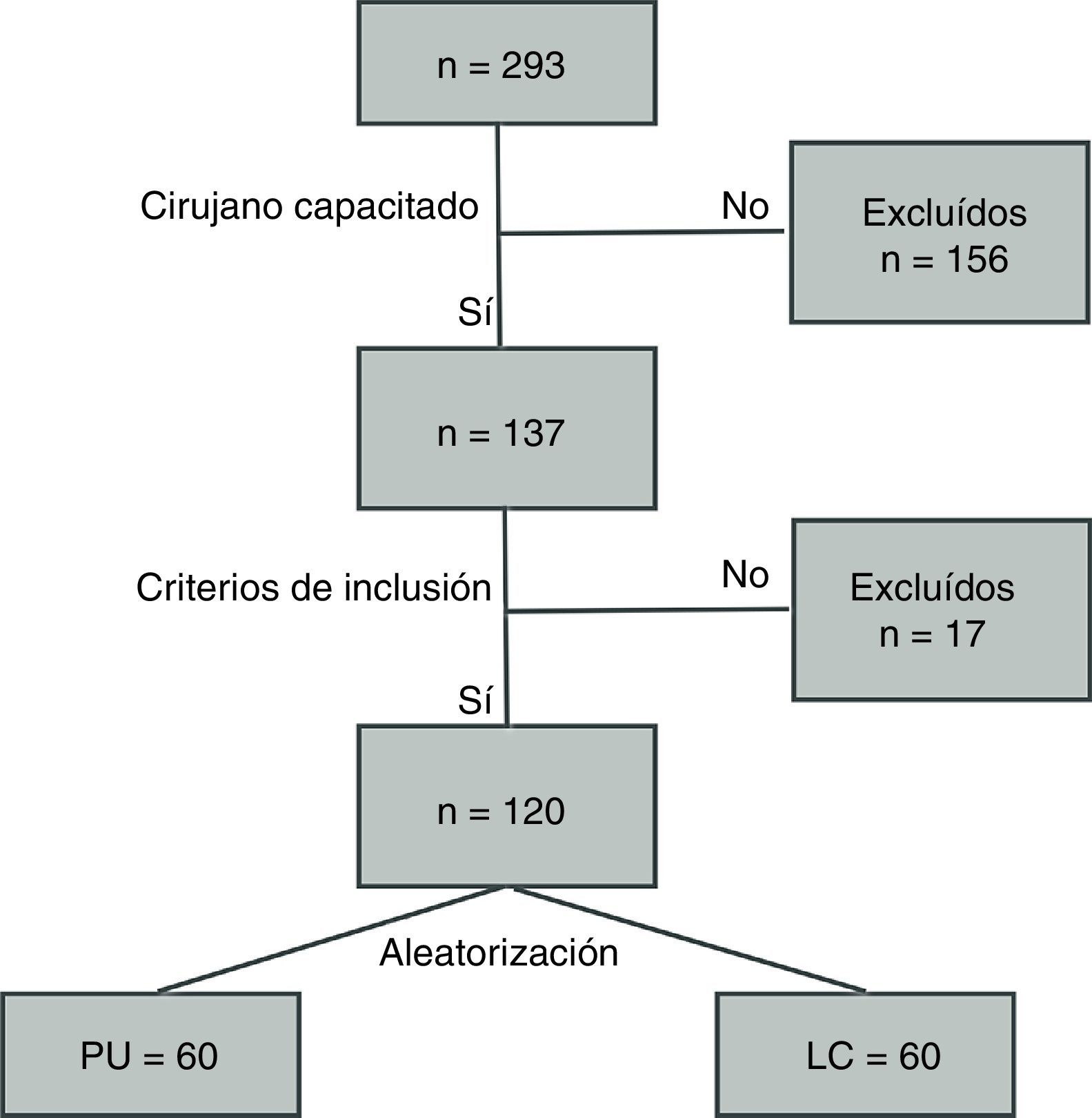
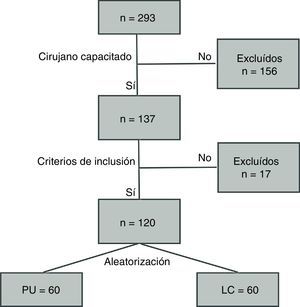
Se elaboró un algoritmo de actuación como se muestra en la figura 1. La aleatorización se realizó bajo sobre cerrado en un buzón donde se habían depositado 60 sobres por cada técnica.
El material empleado en la LC fue de un trocar Hasson, uno de 11mm y otro de 5mm. Óptica de 30° de 10mm, graspers (2), tijera, hook, endoloops (2), endoclip. Para el PU se utilizó el dispositivo puerto único (SILS port®, Covidien), óptica de 5mm y 30°, grasper articulable (Roticulator Endo Grasp® Covidien), tijera, endoloops (2), endoclip. Y en algunos casos, para ambas técnicas el Ligasure® Covidien y endograpadora (Endo-GIA® Covidien).
La apendicectomía laparoscópica convencional se realizó con una incisión periumbilical de 1cm aproximadamente para la colocación del Hasson y por donde se introdujo la óptica, otra de 5mm en FII y de 11mm aprox. en región suprapúbica. Todos los apéndices fueron embolsados y extraídos por la incisión umbilical bajo visión directa con la óptica introducida en el trocar de 11mm. Las aponeurosis de los puertos umbilical y suprapúbico fueron cerradas con sutura del 0 absorbible de larga duración (PDS® Ethicon) y la piel, con grapas.
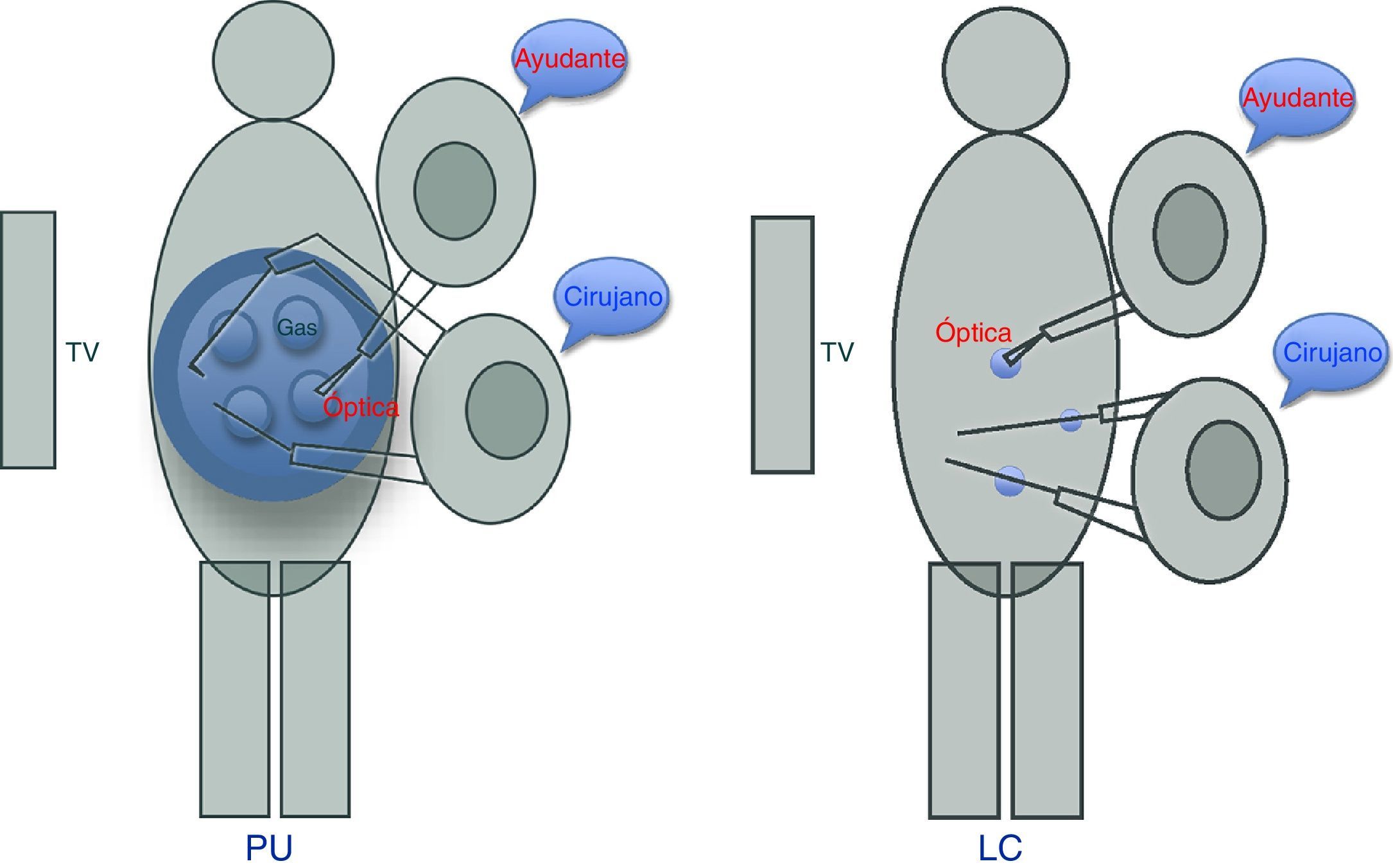
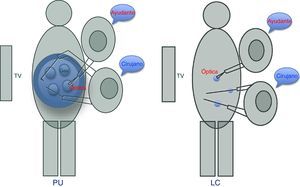
La apendicectomía por PU se realizó con una incisión transumbilical de 2,5-3cm aproximadamente por donde se introdujo el SILS port®. Este dispositivo cuenta con 4 orificios, utilizándose uno para introducir el gas, otro para la óptica y los otros 2 para la manipulación del cirujano. Es importante colocar la óptica en el orificio más cercano al cirujano, lo que permitirá una mejor visión y evitará interferir con el ayudante (fig. 2). En 39 casos (n=60) no hubo necesidad de utilizar el grasper articulable. Para embolsar el apéndice se utilizó una bolsa colectora, previa colocación del trocar de 12mm en el orificio más distal al cirujano. La aponeurosis se cerró con sutura del 0 absorbible de larga duración (PDS® Ethicon) con puntos sueltos y, seguidamente, una intradérmica con sutura del 3-0 de rápida absorción (Vicryl Rapid® Ethicon).
En ningún caso para ninguna de las técnicas se consideró la infiltración anestésica para evitar errores en la medición del dolor postoperatorio. Las intervenciones se llevaron a cabo con el paciente en ligero Trendelenburg, e inclinado hacia la izquierda lo que facilitó el procedimiento. Por protocolo de nuestro hospital (para facilitar la visión del Douglas y evitar lesión vesical) solo a los pacientes operados de apendicectomía LC se les colocó sonda vesical, que fue retirada al finalizar la cirugía.
Los resultados obtenidos se introdujeron en una base de datos y fueron analizados con el programa SPSS®. Para las variables cuantitativas se utilizó el test t de Student y para las no cuantitativas, el chi cuadrado. Se aceptó como nivel de significación estadística una p < 0,05.
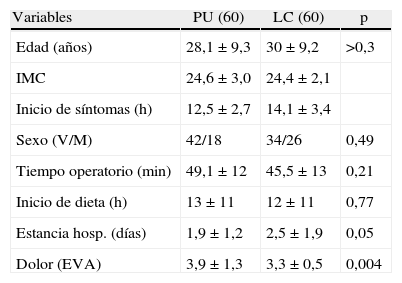
ResultadosEntre enero de 2011 y septiembre de 2012 se intervino a un total de 293 pacientes con diagnóstico de apendicitis aguda, de los cuales 120 cumplieron los criterios de inclusión del estudio (tabla 2). Para todos estos parámetros no se observaron diferencias significativas entre ambos grupos. Asimismo, el tiempo operatorio fue similar para ambos grupos, así como el inicio de ingesta hídrica y la estancia hospitalaria. El dolor postoperatorio se midió con la escala EVA (0-10) y resultó mayor en el PU con una diferencia estadísticamente significativa (p=0,004; PU 4 ± 1,3; LC 3,3±0,5). El estudio anatomopatológico mostró los siguientes grupos: apéndice sin alteraciones, apendicitis aguda catarral, flemonosa o supurativa y gangrenosa. Los hallazgos para cada grupo fueron similares, predominando la apendicitis flemonosa; PU (73%) y LC (77%) sin evidenciar diferencias significativas (p=0,21).
Variables según la técnica operatoria
| Variables | PU (60) | LC (60) | p |
| Edad (años) | 28,1±9,3 | 30±9,2 | >0,3 |
| IMC | 24,6±3,0 | 24,4±2,1 | |
| Inicio de síntomas (h) | 12,5±2,7 | 14,1±3,4 | |
| Sexo (V/M) | 42/18 | 34/26 | 0,49 |
| Tiempo operatorio (min) | 49,1±12 | 45,5±13 | 0,21 |
| Inicio de dieta (h) | 13±11 | 12±11 | 0,77 |
| Estancia hosp. (días) | 1,9±1,2 | 2,5±1,9 | 0,05 |
| Dolor (EVA) | 3,9±1,3 | 3,3±0,5 | 0,004 |
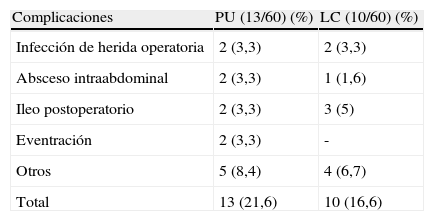
En cuanto a las complicaciones postoperatorias se evidenciaron en el PU 13 (22%) y en LC 12 (20%) con una p=0,78. Cabe destacar que en el PU hubo 2 casos de absceso intraabdominal, requiriendo ingreso hospitalario para tratamiento ATB EV, mientras que en la LC solo hubo un caso. En ambos grupos las colecciones se situaron en la fosa ilíaca derecha y no hubo necesidad de reintervención ni de punción-drenaje por buena respuesta al tratamiento antibiótico. Se recogieron también datos del lavado intraoperatorio (PU 16 y LC 19; p=0,49) en previsión de que el exceso del mismo fuera un condicionante para presentar un absceso intraabdominal15. Otras complicaciones como el íleo postoperatorio o la infección de herida operatoria, entre otros, no evidenciaron diferencias significativas (tabla 3).
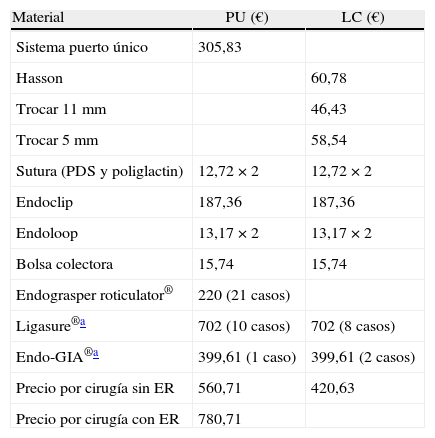
El coste según el tipo de técnica utilizada se ha ajustado a los precios proporcionados por la dirección de compras de nuestro hospital (tabla 4) donde se ha especificado el material adicional utilizado en algunos casos, dependiendo de las circunstancias intraoperatorias.
Costes según la técnica empleada
| Material | PU (€) | LC (€) |
| Sistema puerto único | 305,83 | |
| Hasson | 60,78 | |
| Trocar 11mm | 46,43 | |
| Trocar 5mm | 58,54 | |
| Sutura (PDS y poliglactin) | 12,72×2 | 12,72×2 |
| Endoclip | 187,36 | 187,36 |
| Endoloop | 13,17×2 | 13,17×2 |
| Bolsa colectora | 15,74 | 15,74 |
| Endograsper roticulator® | 220 (21 casos) | |
| Ligasure®a | 702 (10 casos) | 702 (8 casos) |
| Endo-GIA®a | 399,61 (1 caso) | 399,61 (2 casos) |
| Precio por cirugía sin ER | 560,71 | 420,63 |
| Precio por cirugía con ER | 780,71 |
ER: endograsper roticulator.
Se realizó un seguimiento del postoperatorio entre 6 y 24 meses, presentándose 2 casos de eventración en el PU y ningún caso en la LC. Solo un caso se correlacionó con infección de la herida operatoria.
DiscusiónLa apendicectomía laparoscópica por PU surge en un contexto en que la apendicectomía LC empezaba a ser la técnica de elección frente a la apendicectomía abierta. Pese a ser esta última la técnica de referencia para el tratamiento de la apendicitis en los últimos años, han ido apareciendo artículos prospectivos aleatorizados y guías de actuación en los que se objetivan claramente los beneficios obtenidos por la cirugía laparoscópica16-18, motivo por el cual se ha ido cambiando la elección de la técnica por la mayoría de cirujanos. El desarrollo tecnológico, el afán de ser lo menos agresivo en las incisiones y de mejorar el resultado estético, junto con la inquietud inherente de la mayoría de los cirujanos, han potenciado el desarrollo de la apendicectomía por PU. Esta técnica podría tener algunos beneficios respecto a la LC debido a la menor incisión con un resultado de la cicatriz prácticamente imperceptible para el paciente. El PU, como técnica novedosa, ha sido el punto de mira de críticas de todo tipo en especial por lo complicado y caro que resulta, situación parecida a la que ocurrió con la cirugía laparoscópica cuando surgió a finales de los años 8019 .Esta última, sin embargo, es en la actualidad la técnica gold standard en múltiples cirugías. En nuestro estudio se seleccionó a pacientes que no tuvieran factores que alteraran el desarrollo de la técnica, como son: obesidad, apendicitis agudas complicadas ni pacientes con cirugía abdominal previa. Por los resultados obtenidos la población de pacientes resultó ser homogénea para ambos grupos.
Aunque el tiempo operatorio de la apendicectomía por PU resultó mayor que la LC, no se detectaron diferencias estadísticamente significativas (p=0,21), observándose que esta mínima diferencia era debida al mayor tiempo consumido en la colocación del PU y durante el cierre de la incisión. Por otro lado, la dificultad añadida de triangulación en la técnica del PU que podría prolongar la cirugía no resultó tan importante ya que casi 2/3 de los pacientes operados por PU (39) fueron intervenidos con pinzas rectas. Esto es debido a las características topográficas del apéndice y su mesenterio que en muchas ocasiones tienen un plano perpendicular a las pinzas y permiten trabajar en paralelo. En aquellas ocasiones en las que este plano (apéndice-mesenterio) era diferente, se utilizó la pinza grasper roticulator Covidien®. En nuestro estudio por criterios de selección no se consideraron las apendicitis complicadas. En algunos pacientes tuvimos dificultades en la disección, lo que puede explicar nuestro índice de complicaciones. Existen estudios20 que no encuentran diferencias estadísticamente significativas en las apendicitis complicadas en cuanto al tiempo operatorio. Otros19,21 sí encuentran diferencias aunque no así entre una apendicitis no complicada y una apendicitis de características normales. En nuestro estudio se evidenció una diferencia de aproximadamente 5 min entre ambas técnicas que en la práctica clínica no tendría repercusión en la evolución del paciente.
No hubo diferencias en la estancia hospitalaria, iniciándose en ambos grupos la ingesta a las 5 h de la cirugía así como la movilización precoz entre las 6 y 8 h del postoperatorio. Pese a que alguna serie observa mayor bienestar postoperatorio en la cirugía por PU16, el dolor postoperatorio resultó significativamente mayor en este grupo (p=0,004), coincidiendo con otros autores22-25. Para evaluar el dolor se utilizó el registro EVA de enfermería, así como la valoración por el cirujano en el momento de indicar el alta, ayudándose de movimientos posturales del paciente, tos o maniobra de Valsalva.
Aunque no es relacionable la suma de las heridas ocasionadas por los trocares con el dolor, es importante considerar que la agresión tisular de la pared abdominal en cualquiera de estas 2 técnicas sería prácticamente la misma en cuanto a la extensión o suma de longitudes. La longitud de la incisión en el PU es de 2,5 a 3cm mientras que en la LC con 3 trocares es de 2,6cm aproximadamente. También hay que tener en cuenta que en el PU solo se incide aponeurosis mientras que en la LC se atraviesan músculos y hay mayor posibilidad de daño vascular, como por ejemplo las arterias epigástricas26. El uso de trocares sin cuchilla podría reducir aún más el índice de dolor postoperatorio en el grupo de LC.
Se han descrito mayores tasas de complicaciones en pacientes con apendicitis complicadas. En nuestro estudio las principales complicaciones derivaron de apendicitis del tipo gangrenoso o con mayor tiempo operatorio por dificultad en la disección. La infección de la herida operatoria, siguiendo estrictamente los criterios diagnósticos establecidos por la CDC (presencia de eritema, dolor de la herida o salida de contenido seroso turbio o purulento) fue de un 3,3% y aunque es alta, se correspondió con algunos estudios descritos en la literatura16,27. De los 4 casos observados (PU 2 y LC 2) la incidencia fue menor de lo descrito por otros autores28 y no se correlacionaron con mayor tiempo operatorio, dificultad en el procedimiento quirúrgico ni contaminación al retirar la pieza operatoria. Es conocido que la incidencia de abscesos intraabdominales es mayor en pacientes obesos o en apendicitis complicadas, criterios no incluidos en el estudio. Sin embargo, a pesar de ser apendicitis no complicadas, tuvimos 3 casos (PU 2 y LC 1) que estuvieron relacionados con mayor tiempo operatorio, dificultad en la disección y mayor manipulación de la pieza operatoria29. En los 3 casos observados, 2 correspondieron a una apendicitis supurada y un caso a gangrenosa, habiéndose realizado lavado intraabdominal abundante y sin colocación de drenaje. Así el lavado intraabdominal no controlado en el contexto de una apendicectomía dificultosa (liberación de adherencias, meso apéndice engrosado, apéndice supurado o gangrenoso, apéndice de localización retrocecal o retroileal) podría predisponer a la mayor incidencia de abscesos intraabdominales15.
Hubo 2 casos de eventración, uno por infección de la herida operatoria, mientras que el otro caso se debió probablemente a factores técnicos o intrínsecos relacionados con el paciente; a pesar de ello no hubo diferencias estadísticamente significativas (p > 0,05).
Los costes resultaron significativamente mayores (p<0,001) en el PU debido al uso del SILS Port® Covidien, cuyo precio casi duplicó al resultante de los 3 trocares usados en la LC, además de la pinza endograsper roticuculator® Covidien.
En conclusión, la apendicectomía por PU es una técnica eficaz, factible y segura en pacientes seleccionados con una apendicitis aguda no complicada. El dolor postoperatorio fue mayor que en la LC aunque probablemente se requieran criterios de medición más objetivos. Se requerirán estudios a largo plazo para demostrar si existen o no diferencias en la incidencia de eventraciones entre el PU y la LC. Por último, la apendicectomía por PU actualmente es más costosa que la LC y serán los resultados obtenidos a largo plazo los que determinen el futuro de esta técnica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Parte del manuscrito se presentó en el 6th International Notes Wider (Barcelona, 3-4 de diciembre de 2012): Natural orifice transluminal endoscopic surgery.