El conocimiento de las variantes anatómicas de la vía biliar (VB) es de gran importancia por la creciente prevalencia y complejidad de la cirugía hepatobiliar. La VB1 en la mayoría de los casos (60%) presenta un conducto hepático derecho (CHD) y un conducto hepático izquierdo (CHI) confluyendo en un conducto hepático común (CHC), lo que conlleva que en un 40% de los casos existan variantes anatómicas que será imprescindible conocer antes de plantear cualquier intervención hepatobiliar2. Una de las principales variantes es la existencia de un CHD posterior que drena en el CHI, presente hasta en el 20% de los casos y que va a tener una gran relevancia a la hora de plantear tanto una hepatectomía izquierda, como una cirugía del donante vivo3. El estudio preoperatorio exhaustivo de la anatomía biliar será clave para evitar lesiones iatrogénicas cuya reparación pueda ser de alta complejidad.
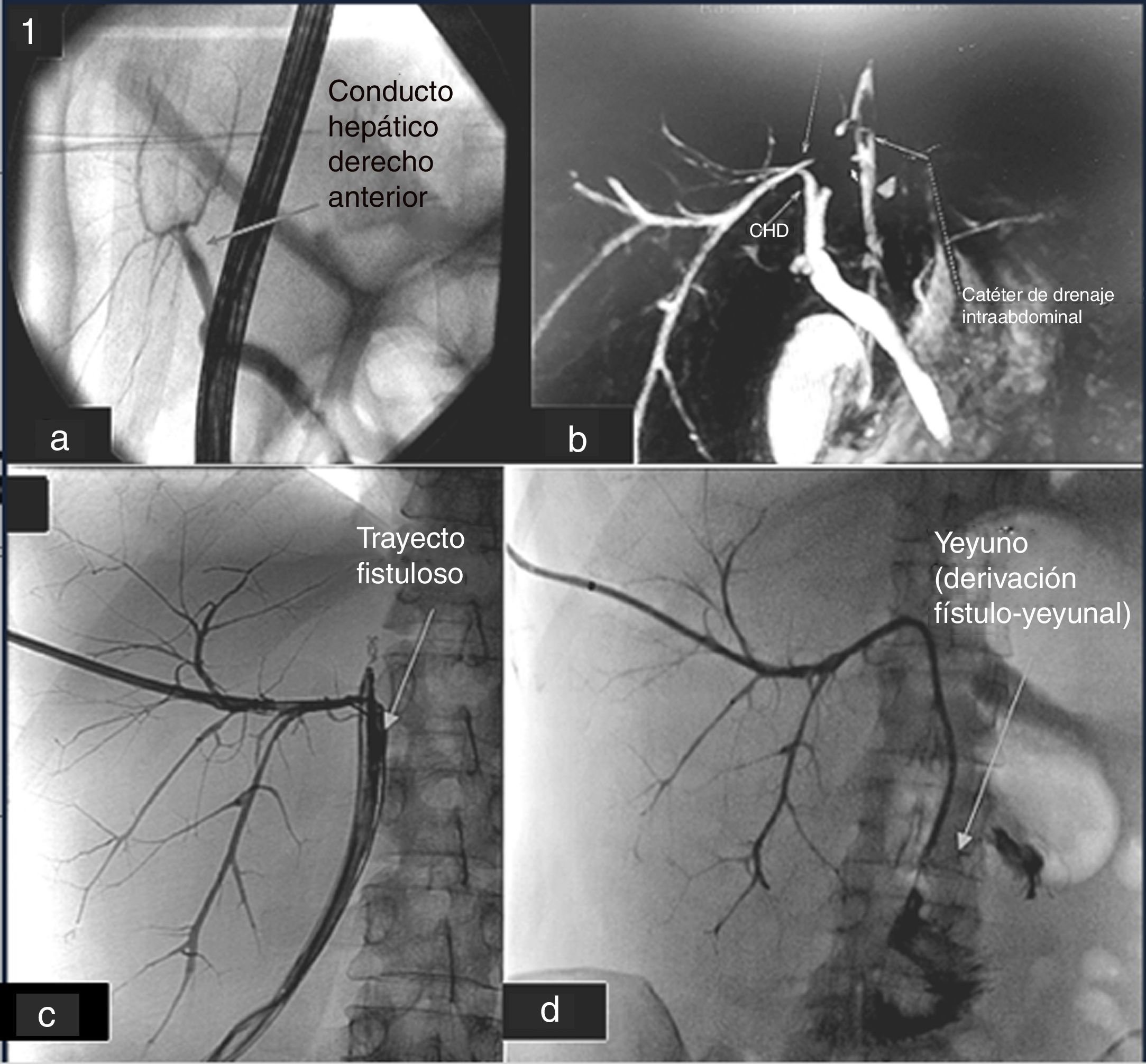
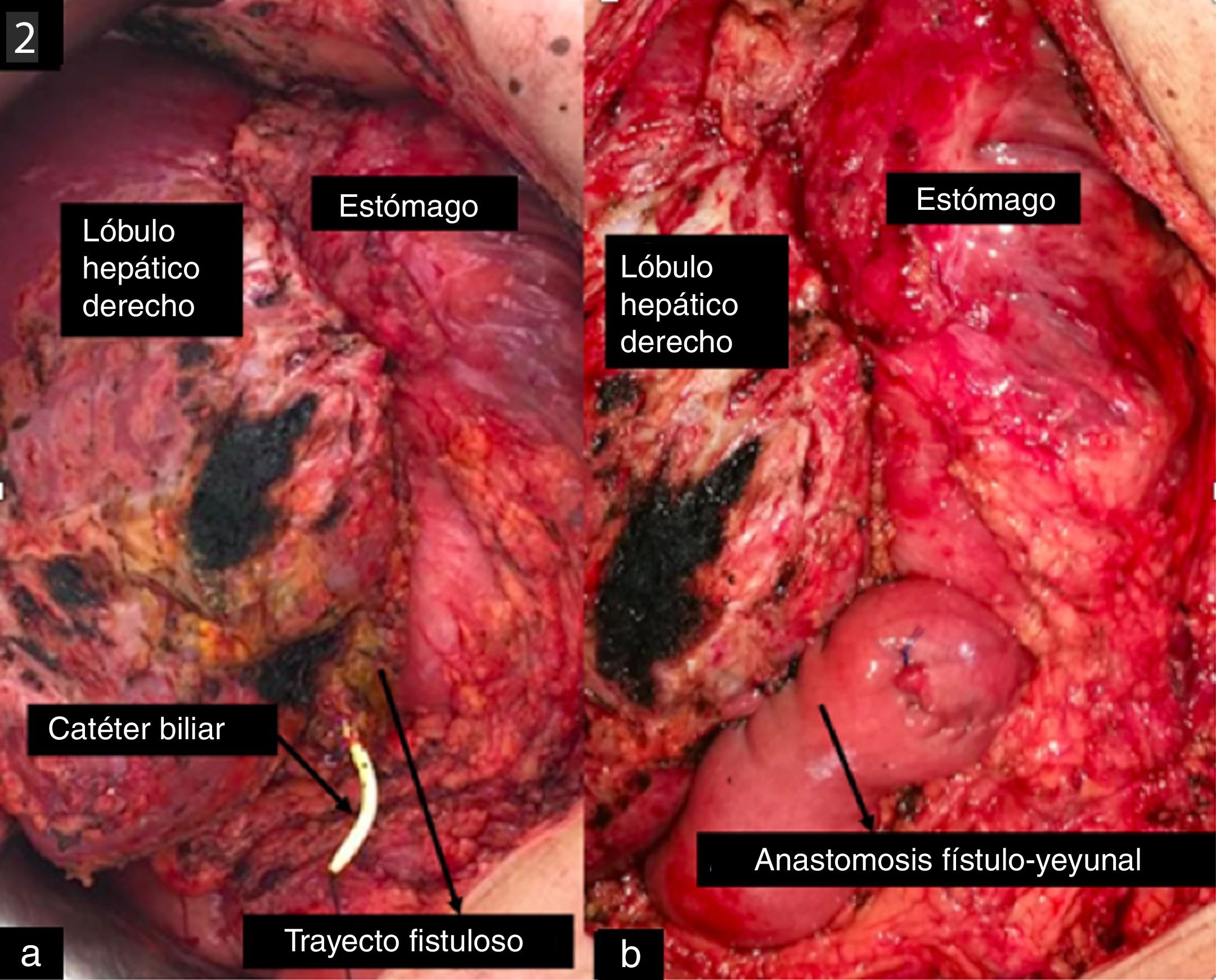
Presentamos el caso de una mujer de 43 años sin antecedentes de interés diagnosticada de un colangiocarcinoma intrahepático, que fue sometida de forma electiva a una hepatectomía izquierda con linfadenectomía del ligamento hepatoduodenal, región suprapancreática derecha y arteria gástrica izquierda. El estudio histopatológico fue compatible con un colangiocarcinoma intrahepático multinodular bien diferenciado con márgenes libres y afectación de 5 ganglios de los 15 analizados (pT2bN1). En el estudio preoperatorio (tomografía computarizada y entero-resonancia) no se describió la existencia de ninguna variante anatómica de la VB. La intervención transcurrió sin incidencias. Tras una evolución inicial favorable, la paciente desarrolló una fístula biliar de alto débito que se manejó de forma conservadora. Ante la persistencia de la fístula, se realizó una colangiopancreatografía retrógrada endoscópica (CPRE), donde se evidenció un buen paso de contraste a la VB intrahepática, pero en la que no se observaba el CHD posterior (fig. 1a). Se amplió el estudio con una colangiorresonancia magnética (CRM) en la que se objetivó la presencia de un CHD posterior que cruzaba la línea media y que drenaba en el borde de sección hepático, donde se encontraba colocado el drenaje intraabdominal (fig. 1b), por lo que se decidió la colocación de un catéter biliar externo en el trayecto fistuloso por colangiografía transparietohepática (CTPH) (fig. 1c). Pasados más de 3 meses de la cirugía, se planteó tratamiento quirúrgico con el fin de intentar realizar una derivación bilioentérica. Durante la cirugía se identificó un trayecto fistuloso con el catéter biliar en su interior saliendo entre el borde de sección hepático y el estómago, con un calibre de aproximadamente 1cm y con una pared gruesa de 2-3mm (fig. 2a). Ante los hallazgos y para evitar una disección profunda del hilio hepático, con el consiguiente riesgo de causar una nueva lesión iatrogénica, se decidió realizar una hepático-yeyunostomía en Y de Roux sobre el trayecto fistuloso, dejando el catéter biliar transanastomótico (fig. 2b). El postoperatorio transcurrió sin incidencias y tras la realización de una colangiografía transcatéter (fig. 1d) se demostró la ausencia de fugas con buen paso de contraste al asa yeyunal, por lo que se retiró el drenaje intraabdominal y el catéter biliar.
Evolución radiológica tras hepatectomía izquierda: a) CPRE del estudio posthepatectomía donde se observa el CHD, y no se observa el CHDP; b) Colangio-RMN con reconstrucción, posthepatectomía. Se observa el CHDP que drena en el borde de sección hepático donde se encuentra el drenaje intraabdominal; c) Colangiografía transcatéter, posthepatectomía donde se observa el CHDP con el catéter biliar en su interior (colocado por CTPH) y el trayecto fistuloso; d) Colangiografía transcatéter tras cirugía derivativa biliar donde se observa el paso de contraste a yeyuno.
La utilización de un trayecto fistuloso bien consolidado para la realización de una derivación bilioentérica, es una alternativa terapéutica eficaz para el tratamiento de fístulas biliares complejas4. De entrada, existen diferentes opciones terapéuticas. Puede optarse por un tratamiento conservador5, un manejo endoscópico o un abordaje mediante radiología intervencionista6, con la cual podemos llevar a cabo distintos procedimientos como la embolización del radical biliar, la creación de un trayecto fistuloso biliar: biliar-biliar, biliar-gástrico, biliar-duodenal, etc.; o la embolización portal del territorio que drena la fístula, entre otros. En los últimos años, el tratamiento quirúrgico de fístulas biliares complejas cobra mayor importancia, con la publicación de varios casos de derivación fístulo-digestiva7, con resultados satisfactorios a corto plazo. La utilización del trayecto fistuloso para realizar la derivación, se está proponiendo como base de tratamientos alternativos en casos complejos. En la mayoría de las revisiones bibliográficas matizan la necesidad de esperar entre 3 y 4 meses7,8 para la formación de un trayecto fistuloso consistente que permita realizar una anastomosis sobre el mismo. Cabe destacar, dada la prevalencia de las variantes anatómicas de la VB, y las consecuencias que pueden derivar de las lesiones de la misma9, la necesidad de realizar un estudio preoperatorio completo y minucioso del árbol biliar, por radiólogos y cirujanos expertos en la anatomía de la VB10, siempre que se vaya a realizar una cirugía hepatobiliar mayor.
En conclusión, el estudio preoperatorio de posibles variantes de la VB es fundamental para prevenir lesiones iatrogénicas de la VB. En los casos de fístulas biliares complejas, el abordaje quirúrgico con derivación del trayecto fistuloso al tracto digestivo es una alternativa de tratamiento eficaz que permite la resolución de la fístula con menor riesgo de iatrogenia al evitar una disección profunda para buscar el conducto biliar lesionado.