La tuberculosis (TB) del sistema hepatobiliar no es frecuente y es una causa rara de estenosis biliar. Los síntomas son inespecíficos, siendo el principal la ictericia, y difícilmente se diferencia de otras entidades como el colangiocarcinoma, requiriendo en muchos casos la intervención quirúrgica, histología y confirmación bacteriológica para el diagnóstico definitivo. El tratamiento no difiere del de la TB pulmonar, administrándose la cuádruple terapia tuberculostática durante un año. Para resolver la obstrucción biliar se procede a la colocación mediante colangiopancreatografía retrógada endoscópica (CPRE) de una prótesis biliar, precisando en algunos casos la descompresión quirúrgica.
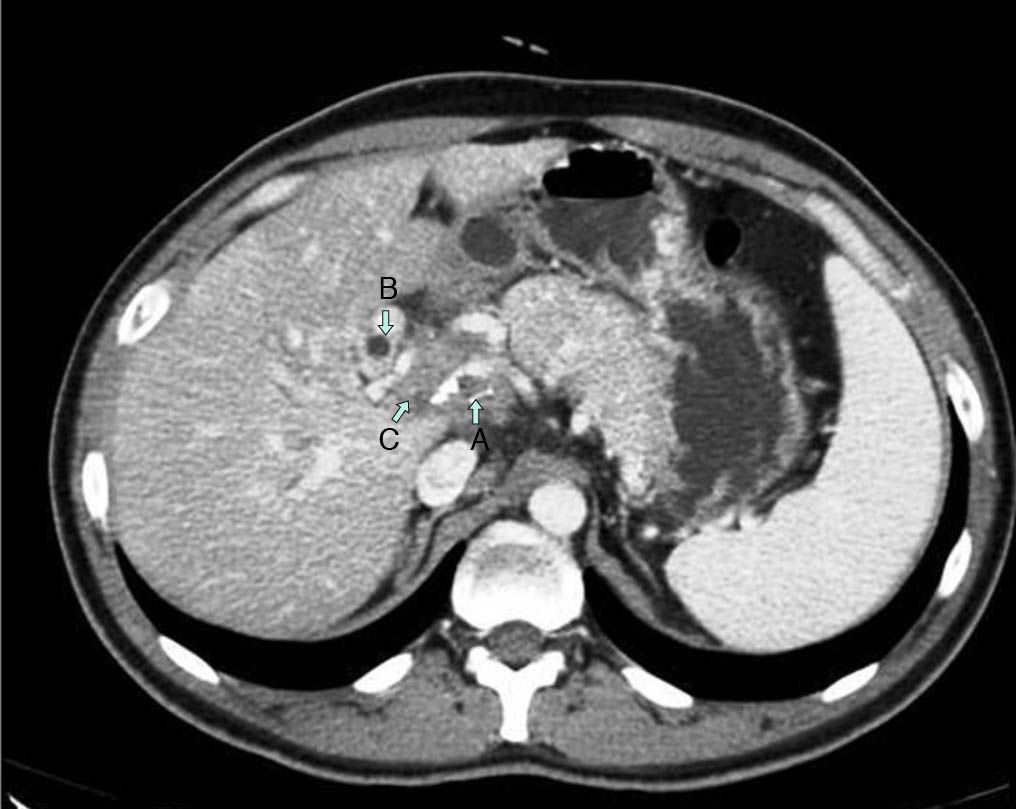
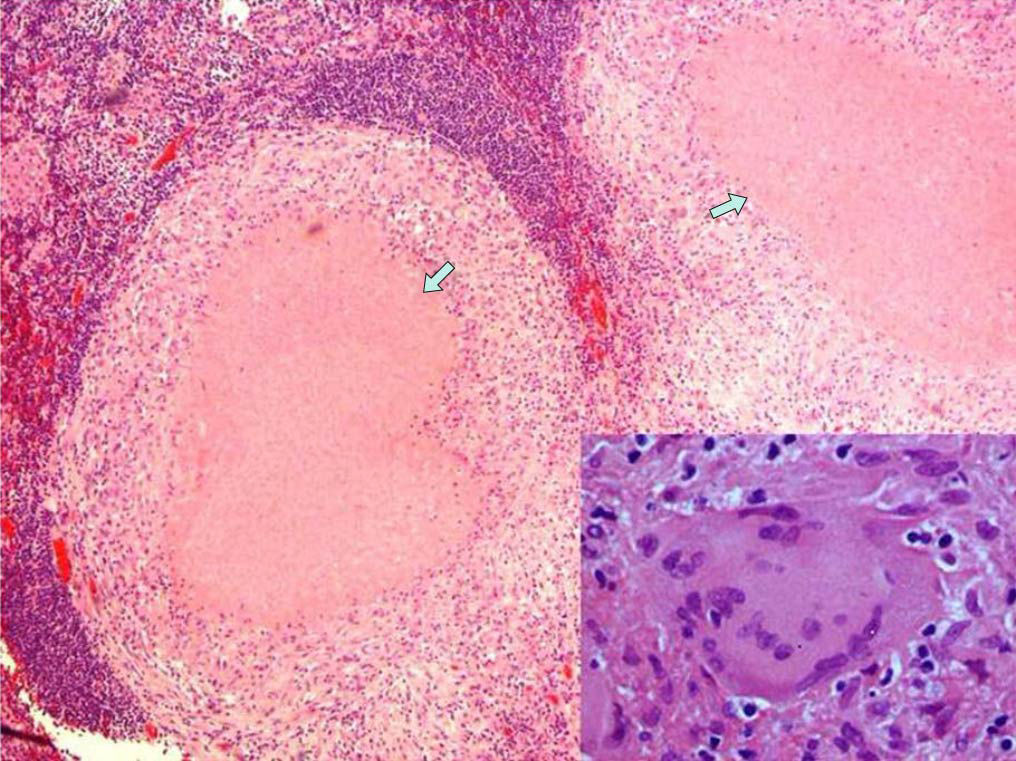
Presentamos el caso de un paciente varón de 29 años sin antecedentes médicos reseñables, que acudió al Servicio de Urgencias por presentar dolor abdominal de 3 semanas de evolución, de características mal definidas, localizado en hipocondrio derecho, acompañado de ictericia franca de piel y mucosas con coluria, sin otras alteraciones. La analítica del ingreso mostró un patrón de colestasis extrahepática con una bilirrubina de 4,2mg/dl y GGT de 467UI/l. La bioquímica básica, el hemograma y la coagulación estaban en límites normales. Los marcadores tumorales resultaron también normales. Las radiografías de tórax y abdomen no presentaron alteraciones. La ecografía abdominal reveló la presencia de una vesícula de tamaño y paredes normales con barro biliar, sin signos inflamatorios y moderada dilatación de la vía biliar intra- y extrahepática, visualizándose múltiples adenopatías perivesiculares y por debajo del eje esplenoportal. El páncreas presentaba un aspecto normal, sin objetivarse presencia de líquido libre. La tomografía computarizada (TC) abdominal (fig. 1) confirmó la dilatación de la vía biliar descrita en la ecografía, observándose afilamiento del colédoco a nivel del hilio hepático, donde se identificó una masa heterogénea de 30×40mm de bordes mal definidos y calcificaciones en su interior, responsable de la dilatación de la vía biliar así como de la transformación cavernosa de la porta. Además, se identificaron adenopatías mayores de 1cm intercavoaórticas y gastrohepáticas. Se intentó mediante ecoendoscopia la punción de dicha masa, no siendo posible por su localización y circulación colateral. Mediante CPRE se procedió a la colocación de prótesis plástica de 8,5F×10cm en colédoco, previa toma de citología biliar con resultado negativo para malignidad. Dado que las pruebas diagnósticas no confirmaron la benignidad o malignidad del proceso, se indicó laparotomía exploradora. Durante la misma, se evidenció una inflamación regional de vesícula y pedículo hepático con compresión de la vía biliar a nivel de colédoco medio, provocada por un conglomerado de al menos 3 adenopatías. La biopsia intraoperatoria de uno de los ganglios descritos confirmó la existencia de un proceso inflamatorio granulomatoso con necrosis. Se realizó colecistectomía y enucleación de las adenopatías con descompresión de la vía biliar principal. La anatomía patológica (fig. 2) puso de manifiesto la existencia de lesiones granulomatosas necrotizantes de tipo tuberculoide y el cultivo resultó positivo para Mycobacterium tuberculosis complex. Con el diagnóstico de tuberculosis de hilio hepático se instauró tratamiento tuberculostático estándar durante 9 meses (isoniacida, rifampicina y pirazinamida los 2 primeros meses e isoniacida y rifampicina los 6 meses restantes) con buena respuesta clínica y radiológica.
La ictericia obstructiva de origen tuberculoso es una entidad muy poco frecuente. La obstrucción mecánica de la vía biliar puede estar causada por pancreatitis, por linfadenitis con o sin fistulización al conducto biliar distal, por masa retroperitoneal que comprima la vía biliar o por lesiones endoluminales simulando colangiocarcinoma; todas ellas de origen tuberculoso1.
El diagnóstico de certeza de TB hepatobiliar sin recurrir a una exploración quirúrgica es muy difícil2. En nuestro caso fue necesario realizar una laparotomía exploradora al no poder descartar enfermedad maligna con todas las pruebas diagnósticas disponibles. La TC abdominal es la prueba de imagen con mayor especificidad y sensibilidad diagnóstica3. La colangiorresonancia (MRCP) es muy útil para visualización del árbol biliar y localización del punto de obstrucción4. La CPRE permite la exploración y toma de muestras para citología y bacteriología, si bien la confirmación mediante las mismas es muy infrecuente, por lo que la principal utilidad de esta prueba radica en la descompresión de la vía biliar mediante endoprótesis5. La punción aspiración con aguja fina puede ser útil para el diagnóstico preoperatorio ya que permite la toma de muestras para bacteriología y cultivo, pero presenta el inconveniente de la diseminación de células potencialmente malignas o tuberculosas6.
En la mayoría de los casos publicados fue necesaria la intervención quirúrgica, que además de resolver el problema obstructivo, sirvió para realizar el diagnóstico definitivo mediante confirmación histológica y bacteriológica7. Cuando se tiene certeza diagnóstica está descrita la resolución del cuadro únicamente con terapia tuberculostática8. En nuestro paciente, la evidencia de granulomas y necrosis en la histología intraoperatoria de los ganglios confirmó el diagnóstico de benignidad evitando cirugía resectiva o derivativa, ya que la simple enucleación de las adenopatías fue suficiente para resolver la colestasis.