El abordaje abdominal para el tratamiento de los tumores rectales se asocia a una morbilidad considerable. La microcirugía endoscópica transanal (TEM) supone una técnica alternativa, menos invasiva que la cirugía radical, y por tanto, con una menor morbilidad asociada. Además, con una correcta selección de pacientes, la TEM presenta resultados oncológicos equiparables a la cirugía radical. El objetivo de este estudio es revisar nuestros resultados con TEM y discutir sus indicaciones en el tratamiento de los tumores rectales.
Pacientes y métodoEstudio observacional con recogida prospectiva de datos desde junio de 2008 hasta enero de 2011. Las indicaciones de TEM fueron: lesiones benignas rectales no susceptibles de resección mediante colonoscopia; lesiones rectales neoplásicas precoces (T1N0M0) con factores de buen pronóstico; lesiones neoplásicas con estadios más avanzados en pacientes seleccionados (alto riego quirúrgico, negación de cirugía radical o estoma e intención paliativa).
ResultadosSe realizó resección mediante TEM a 52 pacientes (35 lesiones benignas y 17 malignas). La estancia media hospitalaria ha sido de 4,9 días con una morbilidad asociada del 15,3%. La resección R0 en adenomas y carcinomas fue del 97,1% y 88,8% respectivamente. Durante el seguimiento de 15 (3-31) meses, se ha evidenciado una recidiva de un adenoma que ha vuelto a ser intervenido mediante TEM.
ConclusionesLa TEM es un procedimiento seguro y efectivo para el tratamiento de lesiones rectales benignas y malignas precoces seleccionadas, asociada a una baja morbilidad. No obstante, se trata de una estrategia terapéutica, basada en un equipo multidisciplinario, fundamentada en una cuidadosa selección de pacientes, una técnica quirúrgica auditada y un estricto protocolo de seguimiento.
The abdominal approach for the treatment of rectal tumours is associated with considerable morbidity. Transanal endoscopic microsurgery (TEM) is a technical alternative, and less invasive than radical surgery, and thus, with a lower associated morbidity. Also, with the correct selection of patients, TEM shows similar oncological results to radical surgery. The objective of this study is to review our results with TEM and discuss its indications in the treatment of rectal tumours.
Patients and methodAn observational, retrospective study with prospective collection of data conducted from June 2008 to January 2011. TEM indications were: benign rectal tumours non-resectable using colonoscopy; early malignant rectal tumours (T1N0M0) with good prognostic factors: neoplastic tumours in more advanced stages in selected patients (high surgical risk, refused radical surgery or stoma and palliative care).
ResultsA resection was performed using TEM on 52 patients (35 benign and 17 malignant tumours). The mean hospital stay was 4.9 days, with an associated morbidity of 15.3%. The R0 resection in adenomas and carcinomas was 97.1% and 88.8% respectively. During a follow-up of 15 (3-31) months, one recurrence of an adenoma was observed which was re-operated on using TEM.
ConclusionsTEM is a safe and effective procedure for the treatment of benign and selected early malignant rectal tumours, and is associated with a low morbidity. However, it is a therapeutic strategy based on a multidisciplinary team, basically with careful selection of patients, a validated technique and a strict follow-up protocol.
El tratamiento quirúrgico de los tumores rectales ha requerido tradicionalmente un abordaje abdominal, que incluye la realización de intervenciones con preservación esfinteriana (resección anterior baja o ultrabaja) o resecciones abdominoperineales. Estas intervenciones radicales, además de requerir en ocasiones la realización de un estoma (permanente o temporal), están gravadas con una mortalidad nada despreciable y una tasa considerable de complicaciones entre las que se incluyen alteraciones genitourinarias, disfunción sexual y alteraciones de la defecación1–3.
Una alternativa para el tratamiento de determinadas lesiones rectales ha sido la llamada resección endoanal «clásica», descrita por Parks en 19704, que preserva la función esfinteriana y se asocia a una baja morbimortalidad. Su limitación es la altura la lesión (7-8cm del margen anal), así como dificultades técnicas que implican un menor control en los márgenes de resección5,6.
Como solución a estos problemas, Buess et al7 en los años 80 describen la microcirugía endoscópica transanal (TEM). Esta técnica permite la resección de lesiones hasta los 18-20cm, alcance máximo de un rectoscopio específicamente diseñado que, al llevar incorporado un sistema de insuflación-aspiración de CO2, mantiene un neumorrecto estable que permite una mejor visualización de la ampolla rectal. Por ello, la TEM se revela como una técnica segura desde el punto de vista oncológico y quirúrgico, asociándose a una morbilidad escasa (4-24%) y, en la mayoría de los casos, poco relevante8. Ramírez et al9 publican en nuestro país el primer artículo relacionado con la TEM.
Sin embargo, el punto clave de la TEM es la correcta selección de los pacientes, o lo que es lo mismo, la precisión de sus indicaciones. Actualmente, las indicaciones de esta técnica no se limitan a lesiones benignas. Así, la TEM es también la técnica de elección para lesiones malignas precoces susceptibles de tratamiento local e incluso, en casos muy seleccionados, puede emplearse ante lesiones malignas más avanzadas. Recientemente, la TEM está ampliando además sus indicaciones más allá de los tumores rectales, empleándose para tratamiento de estenosis, fístulas y tumores retrorrectales entre otros10,11.
Se presentan a continuación nuestros resultados en el tratamiento de lesiones benignas y malignas mediante TEM.
Pacientes y métodosEstudio observacional con recogida prospectiva de datos, en el que se incluyen todos los pacientes intervenidos mediante TEM para el tratamiento de lesiones rectales desde junio de 2008 hasta enero de 2011. Los pacientes remitidos a nuestra consulta se estudian detalladamente mediante una historia clínica completa, una exploración rectal, rectoscopia rígida, colonoscopia, resonancia magnética pélvica, ecografía endoanal y TC abdominal en el caso de lesiones malignas. En nuestro estudio, las indicaciones para realizar TEM son: lesiones benignas rectales no susceptibles de resección mediante colonoscopia; lesiones rectales neoplásicas precoces (T1N0M0) con factores de buen pronóstico; lesiones neoplásicas con estadios más avanzados en pacientes seleccionados (alto riesgo quirúrgico, negación de cirugía radical o estoma e intención paliativa).
Técnica quirúrgicaA todos los pacientes se les realiza preparación mecánica el día anterior a la intervención, y se les administra la profilaxis antibiótica y antitrombótica habitual en cirugía colorrectal. El procedimiento se realiza con anestesia general y sondaje vesical. La posición del paciente dependerá de la localización del tumor ya que la TEM debe realizarse de forma que la lesión quede en la parte inferior del rectoscopio.
Se realiza rectoscopia rígida sistemática en quirófano para confirmar las características de la lesión. La disección comienza marcando con bisturí eléctrico los márgenes teóricos de resección que serán de 5 a 10mm, dependiendo de las características de la lesión. La resección se realiza posteriormente con bisturí ultrasónico. Una vez resecada la lesión, se irriga la zona con povidona yodada diluida en suero fisiológico al 1%. Se realiza el cierre del defecto (siempre que sea posible) realizando una sutura continua fijada con clips de plata.
Para la visualización correcta de la lesión, es necesaria la obtención de un neumorrecto adecuado. Por ello, una vez finalizada la intervención y de forma subjetiva, se realiza una valoración del neumorrecto en una escala de 1 (muy malo) a 10 (óptimo). Así, se cataloga el neumorrecto en: óptimo (8-10), aceptable (5-7) y subóptimo (≤ 4).
Un punto crucial en este tipo de cirugía es el estudio por el patólogo. Tras la exéresis de la lesión, esta se fija a un corcho mediante unas agujas que evitan su retracción y es valorada en quirófano por el anatomopatólogo, antes de su estudio definitivo. En caso de lesiones malignas se realiza la gradación de Kikuchi12 para lesiones sésiles y la de Haggitt13para polipoideas.
Manejo postoperatorio y seguimientoEl paciente inicia tolerancia a líquidos al día siguiente, aumentándose de forma progresiva si tolera.
Tras el estudio anatomopatológico aquellos pacientes con lesiones T2 o T1 con criterios desfavorables (invasión vascular o linfática, lesiones pobremente diferenciadas, Sm3 de Kikuchi o márgenes de resección positivos) se proponen en comité oncológico para cirugía radical o, en casos seleccionados, tratamiento adyuvante. El seguimiento de estos pacientes va a depender de las características de la lesión. Durante los dos primeros años se realizará rectoscopia y marcadores tumorales (CEA y Ca19.9) cada 4 meses. Del tercer año hasta el quinto, dichos controles se realizarán cada 6 meses. En caso de lesiones malignas, las revisiones se acompañarán de TC abdominal y colonoscopia anual.
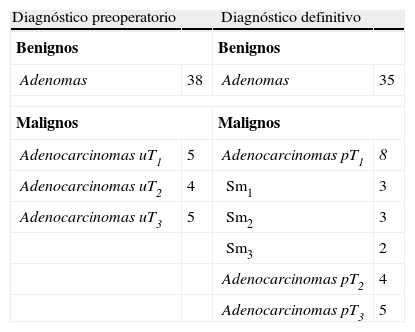
ResultadosEntre junio de 2008 y enero de 2011 se han intervenido un total de 52 pacientes, de los cuales 24 han sido referidos de distintos hospitales de Andalucía. Eran 19 mujeres y 33 hombres, con una edad media de 68 (33-89) años. El diagnóstico preoperatorio fue de adenoma en 38 pacientes y carcinoma en 14. Entre estos últimos, cinco fueron catalogados preoperatoriamente como urT3 y cuatro como urT2 (tabla 1), siendo indicada la TEM por diferentes razones: seis de ellos como tratamiento paliativo a causa del gran riesgo quirúrgico al que se sometían en caso de resección radical y tres pacientes por no querer asumir la morbimortalidad asociada a la resección radical y la posibilidad de estoma.
Diagnóstico pre- y postoperatorio de las lesiones
| Diagnóstico preoperatorio | Diagnóstico definitivo | ||
| Benignos | Benignos | ||
| Adenomas | 38 | Adenomas | 35 |
| Malignos | Malignos | ||
| Adenocarcinomas uT1 | 5 | Adenocarcinomas pT1 | 8 |
| Adenocarcinomas uT2 | 4 | Sm1 | 3 |
| Adenocarcinomas uT3 | 5 | Sm2 | 3 |
| Sm3 | 2 | ||
| Adenocarcinomas pT2 | 4 | ||
| Adenocarcinomas pT3 | 5 | ||
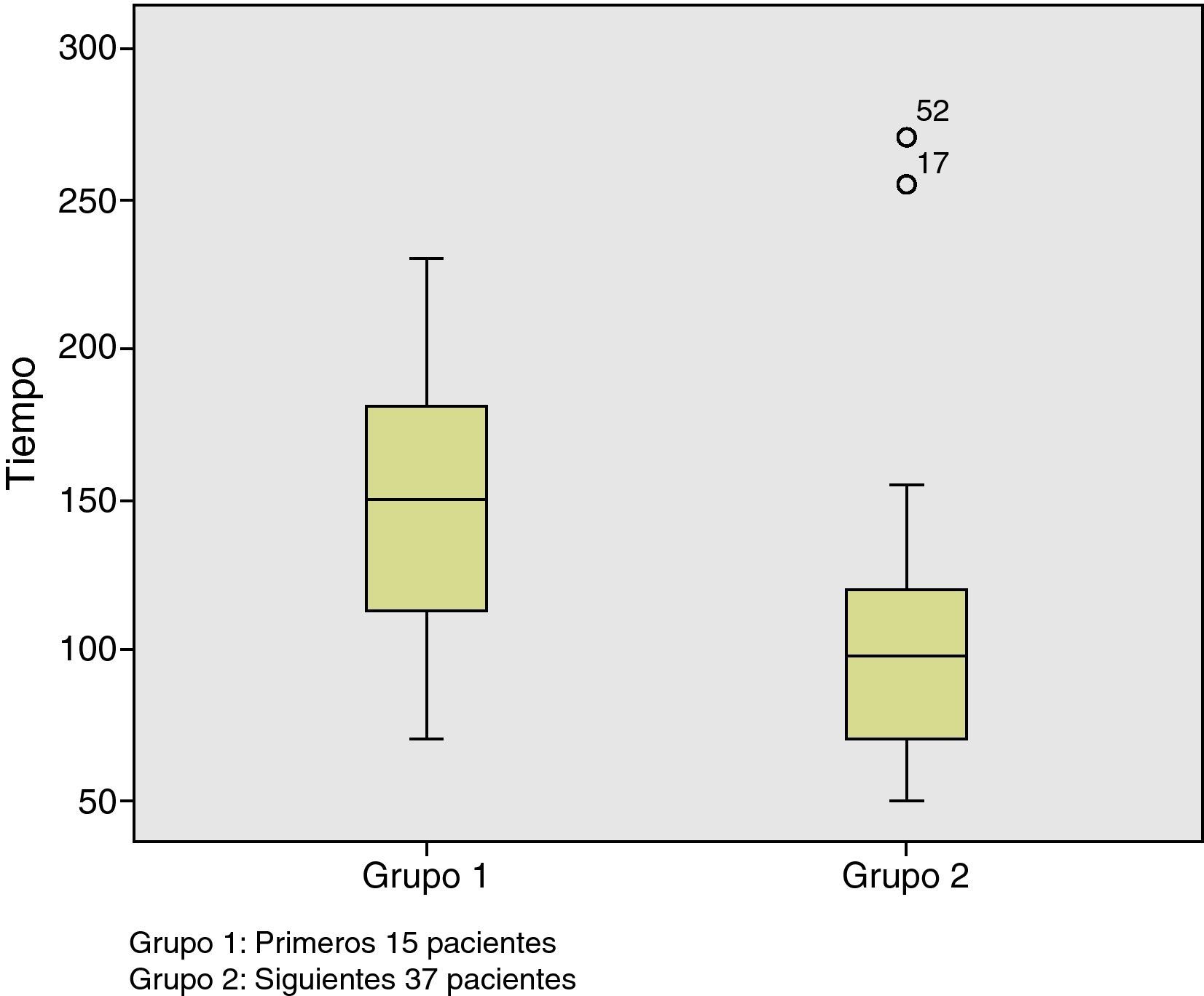
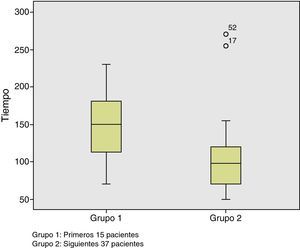
Todos los pacientes se han intervenido por dos cirujanos. El tiempo operatorio medio ha sido de 123±56 (50-270) minutos. Teniendo en cuenta que los primeros casos forman parte de la curva de aprendizaje, podemos observar cómo a partir del paciente número 15 el tiempo operatorio disminuye de forma significativa (p=0,004) (fig. 1). La altura media de las lesiones fue de 7,6±4 (1-16) cm. La localización ha sido posterior en 17 (32,6%), anterior en 11 (21,2%), lateral derecha en 10 (19,2%) y lateral izquierda en 14 (27%). El neumorrecto fue considerado como óptimo en 29 casos (55,8%), aceptable en 18 (34,6%), y subóptimo en 5 (9,6%). Aunque no existen diferencias estadísticamente significativas, las lesiones asociadas a un neumorrecto óptimo se encuentran a una altura media superior a aquellas asociadas a neumorrecto subóptimo (7,8 vs 5,2cm). No hemos observado ningún tipo de diferencias entre la posición del paciente y la calidad del neumorrecto.
Se ha realizado resección con espesor total en el 90,4% de los casos (47 pacientes), y resección submucosa en el resto (5 pacientes): en dos casos por tratarse de lesiones benignas anteriores en mujeres, dos casos por ser lesiones voluminosas benignas por encima de la reflexión, y otro por tratarse de una lesión benigna, baja y próxima al esfínter. Durante la disección de las piezas, estas se fragmentaron en 3 pacientes, el resto se obtuvo como pieza completa. Se realizó la sutura del defecto en 41 (78,8%) casos (85% suturas completas y 15% parciales). La superficie media de la lesión ha sido de 19,5±18,3 (2-100) cm2.
Se han presentado dos perforaciones en cavidad abdominal que han obligado a la reconversión a laparotomía realizándose en un caso una resección anterior baja, y en otro un Hartmann. Se trataba en los dos casos de un tratamiento paliativo en pacientes de riesgo quirúrgico elevado y en los que las características del defecto no permitían una reparación segura por TEM. El porcentaje, por tanto, de reconversión a laparotomía ha sido del 3,8%. Uno de los pacientes, con lesión muy baja, se convirtió a resección transanal convencional ya que las pérdidas continuas de neumorrecto impidieron la correcta resección tumoral.
La estancia media hospitalaria ha sido de 4,9 (2-33) días. La morbilidad ha sido del 15,3%, presentando seis complicaciones menores y dos complicaciones mayores que requirieron reintervención (tabla 2). Un paciente reingresó una semana tras el alta por sangrado requiriendo revisión quirúrgica y control con punto hemostático en la línea de sutura. Se trataba de un paciente de alto riesgo quirúrgico al que se realizó la TEM tras radioterapia preoperatoria y que presentaba una importante proctitis actínica. Otro paciente presentó una dehiscencia de la sutura que obligó a la reintervención.
Complicaciones postoperatorias
| Complicaciones postoperatorias | n (%) |
| Menores | |
| Sangrado autolimitado | 3 (5,7) |
| Enfiseman subcutáneo | 1 (1,9) |
| Retención urinaria | 1 (1,9) |
| Sepsis pélvica | 1 (1,9) |
| Mayores | |
| Dehiscencia de sutura | 1 (1,9) |
| Sangrado que requiere revisión | 1 (1,9) |
| A largo plazo | |
| Estenosis | 1 (1,9) |
| Incontinencia leve (recuperada) | 4 (7,7) |
| Incontinencia severa | 1 (1,9) |
El seguimiento medio de los pacientes ha sido de 15 (3-31) meses. Las incidencias registradas durante este tiempo han sido: una estenosis en un paciente con una lesión voluminosa en el que no se había suturado el defecto y que actualmente ha mejorado con dilataciones endoscópicas; cuatro pacientes que presentaron incontinencia leve a gases que se recuperó a los 3 meses de la cirugía; y un paciente que presentó urgencia defecatoria severa, actualmente en tratamiento con biofeedback.
Lesiones benignasTreinta y cinco pacientes tuvieron un estudio histológico de adenomas. La resección R0 se confirmó en 34 pacientes (97,1%). En tres pacientes que fueron diagnosticados preoperatoriamente de lesiones benignas, se evidenció un carcinoma pT1 (Sm1 según gradación de Kikuchi) tras el estudio histológico definitivo. Un paciente con un adenoma tubulovelloso gigante con displasia epitelial de alto grado multifocal, tuvo una resección R1 y presentó una recidiva a los 7 meses. El paciente volvió a ser intervenido mediante TEM y el estudio anatomopatológico fue de adenoma velloso con displasia moderada y márgenes de resección libres.
Lesiones malignasDiecisiete pacientes tuvieron un diagnóstico postoperatorio de carcinoma. El estadio fue de pT1 en ocho pacientes (tres pacientes Sm1, tres Sm2, y dos Sm3), pT2 en cuatro, y pT3 en cinco (tabla 1). Se confirmó la resección R0 en quince (88,2%). Los pacientes con resecciones R1 fueron dos pacientes con diagnóstico preoperatorio T3 y tratados con TEM como procedimiento paliativo. Entre los pacientes con diagnóstico definitivo pT2, dos recibieron RT postoperatoria y otros dos fueron tratados con resección radical (conversión intraoperatoria por entrada en cavidad). Entre los pacientes con diagnóstico pT3, tres recibieron radioterapia postoperatoria y otros dos fueron pacientes paliativos que fallecieron en el seguimiento por causas ajenas a la cirugía. Durante el seguimiento medio de 18 (5-31) meses, no se ha evidenciado ninguna recurrencia local.
DiscusiónEs importante destacar que la TEM no cambia los criterios de indicación para la resección de lesiones rectales. A nuestro juicio, las indicaciones de TEM son: a) tratamiento quirúrgico de elección en tumores benignos rectales; b) tumores malignos en estadios iniciales (T1N0) con criterios de buen pronóstico; c) asociada a neo- o adyuvancia en casos seleccionados de carcinomas de recto de pequeño tamaño, bien o moderadamente diferenciados, urT2/T3 superficial urN0, en pacientes ancianos o con importantes factores de riesgo o bien en el contexto de un ensayo clínico controlado; y d) tratamiento paliativo en pacientes con estadios más avanzados con alto riesgo quirúrgico o que se niegan a cirugía radical. Además, en aquellas lesiones rectales N0 en las que existe discrepancia en cuanto al estadio T, se puede indicar una biopsia escisional completa, indicándose cirugía radical posterior en caso de lesiones T1 con mal pronóstico o lesiones T2-T314,15.
Con respecto a la técnica quirúrgica, un aspecto relevante es si, una vez resecada la lesión, debe suturarse el defecto de forma sistemática (siempre que sea posible). En este punto existe cierta controversia. Ramírez et al16, en un estudio aleatorizado, concluyen que los resultados no se ven afectados por el hecho de suturarlo o no. Otros autores, en cambio, defienden el cierre sistemático para evitar problemas de estenosis y sangrados postoperatorios8. En nuestra opinión, es conveniente intentar la sutura de forma sistemática, además de por las razones apuntadas por el grupo de Parc Taulí8, porque consideramos básico conseguir la habilidad necesaria para suturar el defecto cuando su cierre sea obligado (entrada en cavidad).
Nuestro estudio confirma que se trata de un procedimiento seguro con baja morbimortalidad. Nuestras cifras se encuentran dentro del rango que publican otras series (2-30%)17–22, siendo en su mayoría complicaciones menores, que se solucionan con tratamiento conservador.
Las lesiones benignas son la indicación principal de la TEM. Representan el 73% de las lesiones del presente estudio. Los estudios que comparan la TEM con la cirugía transanal convencional, muestran una serie de ventajas a favor de la TEM, como una resección de márgenes más segura, menor fragmentación de las lesiones y una menor tasa de recidivas22. Además, la TEM alcanza lesiones en recto medio y superior imposibles de alcanzar por resección endoanal clásica. En nuestro estudio, tumores a 16cm fueron incluidos, y en otras series llegan hasta los 20cm16. En la revisión sistemática de Middleton et al23, se objetiva que la TEM, utilizada como tratamiento de adenomas, se asocia con una conversión de 5,7%, un rango de complicaciones del 3-7% y una tasa de recurrencias del 5%. En nuestra serie, encontramos una tasa de recidivas para lesiones benignas del 3,8%, lo que es comparable con el rango reportado en la literatura (3-16%)17,22–24.
En lo que se refiere al cáncer rectal precoz, el principal factor que limita la efectividad del tratamiento local es el grado de invasión ganglionar linfático. La profundidad de invasión en la pared rectal, el grado de diferenciación, la invasión vascular, linfática y neural son factores independientes de metástasis ganglionar. El estadio T estima la probabilidad de que exista afectación linfática, que varía del 0 al 15% para tumores T1, y del 16 al 28% en T2. Por eso, unos criterios de selección estrictos, junto con una técnica quirúrgica favorable que incluya la pared completa y los márgenes libres, es fundamental para obtener unos buenos resultados.
Diferentes series han publicado resultados excelentes usando la TEM para el tratamiento de cáncer rectal T1. Floyd et al25 describen 53 pacientes con cáncer rectal T1, con un seguimiento medio de 2,8 años encontrando un 7,5% de recurrencias. Resultados similares en cuanto a bajas recurrencias se han descrito en otras series publicadas14,26–30. En nuestro estudio, se incluye a ocho pacientes con cáncer rectal T1 que durante el seguimiento no han presentado ninguna recurrencia local. Durante el estudio histológico, somos partidarios de medir el grado de invasión submucosa (Kikuchi12), ya que consideramos que los pacientes con lesiones pT1 Sm3, tienen un riesgo de diseminación linfática significativamente mayor que aquellos con invasión submucosa menor (23% Sm3 vs. 3 y 8% para Sm1 y Sm2, respectivamente)31. En estos pacientes sería necesario plantearse la cirugía radical.
Más controvertido es el papel del TEM en el tratamiento de los cánceres rectales T2, o T3 superficial, dada la elevada probabilidad de presentar metástasis ganglionares que presentan estos tumores. Actualmente, excepto en el contexto de ensayos clínicos controlados, el tratamiento de elección es la cirugía radical. Sin embargo, algunos autores han mostrado resultados favorables en pacientes T2 seleccionados que reciben tratamiento adyuvante tras la TEM22,32.
Una alternativa para el tratamiento de determinados adenocarcinomas avanzados, puede ser la terapia neoadyuvante seguida de la escisión local. El grupo de Lezoche et al33 utiliza radioterapia preoperatoria seguida de TEM en pacientes seleccionados con lesiones T2 y T3 N0 menores de 3cm. La supervivencia a los 90 meses era del 89%, con solo un 4,1% de recurrencia local tras 55 meses de seguimiento. Dentro del mismo grupo, Guerrieri et al34 analizan sus resultados en 66 pacientes T2 y 24 T3, con un 4,1% de recurrencia local, y una supervivencia del 90% en los T2 y del 77% en T3. La eficacia de la neoadyuvancia en adenocarcinomas T2N0 seguida de tratamiento local con TEM es desconocida, siendo para ello necesario más estudios controlados que nos muestren resultados con seguridad y garantía. Actualmente formamos parte de un ensayo clínico multicéntrico prospectivo, controlado y aleatorizado, que pretende arrojar luz sobre este controvertido tema. Este estudio, promovido por el Dr. Serra Aracil, del Grupo de Parc Taulí (Sabadell), tiene como objetivo principal analizar los resultados de recidiva local a 2 años de seguimiento en pacientes con lesiones T2-T3s (superficial) N0M0, tratados mediante quimiorradioterapia preoperatoria más TEM frente a los tratados mediante cirugía radical convencional (escisión total del mesorrecto).
Recientemente se ha propuesto la resección transanal a través de un trocar monopuerto (SILS) como nueva posibilidad en el tratamiento de determinadas lesiones rectales (cinco pacientes con seguimiento medio de 12 semanas)35. Se necesitan estudios prospectivos, controlados, aleatorizados y con seguimiento a largo plazo para poder obtener resultados concluyentes.
ConclusiónLa TEM es un procedimiento mínimamente invasivo, seguro y efectivo para el tratamiento de lesiones benignas y lesiones malignas precoces rectales seleccionadas. Se asocia a una baja morbimortalidad, evitando en gran número de casos las consecuencias de una cirugía radical. Pero, en cualquier caso, la TEM no es simplemente una técnica quirúrgica de cirugía local, sino una estrategia terapéutica, basada en un equipo multidisciplinario (digestivos, radiólogos, patólogos, anestesistas, oncólogos, enfermería y cirujanos colorrectales), fundamentada en una cuidadosa selección de pacientes, una técnica quirúrgica auditada y un estricto protocolo de seguimiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.