El objetivo de este estudio fue evaluar la prevalencia de la enfermedad venosa crónica (EVC), sus características clínicas y la conducta terapéutica ante estos pacientes en Atención Primaria.
Pacientes y métodosEstudio transversal realizado en España por 999 médicos de Atención Primaria que debían reclutar a 20 pacientes consecutivos que acudieran a su consulta, de forma programada, por cualquier motivo. Se recogieron datos demográficos, factores de riesgo y datos clínicos de la ECV, exploración física que permitiera su categorización de acuerdo con la clasificación Clínica-Etiología-Anatomía-Patofisiología (CEAP), y la atención terapéutica recomendada.
ResultadosSe incluyó a 19.800 pacientes con una edad media ± desviación estándar de 53,7 ± 20) años y con predominio de mujeres (63%). La prevalencia de EVC (categorías CEAP C1 a C6) fue del 48,5% (IC del 95%, 47,8 a 49,2), significativamente superior en mujeres (58,5%; IC del 95%, 57,6 a 59,4) respecto de los hombres (32,1%; IC del 95%, 31,0 a 33,1). La ECV era más prevalente y avanzada según se incrementaba la edad de los pacientes. En el 59% de los pacientes se consideró necesario instaurar algún tratamiento, siendo más frecuente en mujeres que en hombres (72% vs. 39%, p < 0,0001). La recomendación de escleroterapia, ablación endotérmica o cirugía constituyó el 4% de todas las recomendaciones, y en un 7% se consideró necesaria la derivación al especialista.
ConclusionesLa EVC es altamente prevalente en pacientes atendidos en Atención Primaria en España, especialmente en mujeres y en edades más avanzadas. La derivación al especialista o la utilización de los tratamientos más invasivos es infrecuente.
The aim of this study was to evaluate the prevalence, clinical characteristics and management of chronic venous disease (CVD) in patients seen at primary care clinics
Patients and methodsThis cross-sectional study was carried-out in Spain by 999 primary care physicians. They recruited 20 consecutive patients who were attending their clinics for any reason except for a medical emergency. The following Information was collected: demographic data, CVD risk factors, physical examination, clinical characteristics of the CVD and how it was managed.
Results19,800 patients were included, predominantly women (63%), with a mean age of 53.7 ± 20 years. The prevalence of CVD (CEAP categories C1 to C6) was 48.5% (95% CI, 47.8 to 49.2), significantly higher in women (58.5%; 95% CI, 57.6 to 59.4) than in men (32.1%; 95% CI, 31.0 to 33.1). The greater the age the higher the prevalence and the more advanced the CVD. Ninety-nine percent of the patients required some form of treatment, with a greater proportion among women (72% vs. 39%, P<.0001). Sclerotherapy, endothermal ablation or surgery was required by 4% of the patients. Referral to the specialist was considered for 7% of the patients.
ConclusionChronic venous disease is highly prevalent among patients seen at primary care clinics in Spain, especially in women and elderly patients. Referral to a specialist and/or the use of the more invasive treatment procedures is uncommon.
La presentación clínica de la enfermedad venosa crónica (EVC) varía desde los problemas cosméticos hasta la presencia de síntomas graves, entre ellos la aparición de úlceras. Con frecuencia, la presencia de varices es causa de molestias, dolor, absentismo laboral, discapacidad y un deterioro de la calidad de vida1. A este impacto sobre el individuo se añade el impacto sobre los sistemas sanitarios, habiéndose estimado, por ejemplo, que el coste médico directo de la EVC en EE. UU. es de 150-1.000 millones de dolores al año y que un 2% del presupuesto nacional de salud anual del Reino Unido se gasta en la atención a las úlceras de miembros inferiores2.
En 1999, un grupo internacional de expertos recomendaba, entre las áreas prioritarias de la investigación de la EVC, la realización de estudios de incidencia y prevalencia utilizando medidas estandarizadas de la enfermedad venosa3. Muchos de los estudios realizados se centran en pacientes que tienen o se quejan de problemas venosos4–7 y otros en subpoblaciones de riesgo8–10. Por otra parte, son pocos los estudios que han utilizado la clasificación Clínica-Etiología-Anatomía-Patofisiología (CEAP)11–16.
Aunque los datos también son limitados, la atención a los pacientes con EVC parece variar de unos países a otros. A ello puede haber contribuido que la aparición de consensos o guías de práctica clínica en la EVC es relativamente reciente, fundamentalmente de los años 20002,16–20.
Por todos estos motivos, desde la International Union of Phlebology se diseñó este estudio multicéntrico, internacional, cuyos objetivos fueron evaluar la prevalencia de la EVC considerada desde sus fases más iniciales y sus características clínicas, y obtener datos sobre la atención a estos pacientes en Atención Primaria. En este artículo se presentan los resultados obtenidos en España.
Pacientes y métodosEstudio transversal y multicéntrico, llevado a cabo en España entre mayo del 2009 y junio del 2010, por 999 médicos de Atención Primaria repartidos por toda la geografía española, seleccionados de forma aleatoria. El estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital Clínic de Barcelona. Se obtuvo el consentimiento informado por escrito de todos los participantes.
A los médicos participantes se les solicitó el reclutamiento de 20 pacientes consecutivos en un periodo máximo de 2 días. Los criterios de inclusión fueron: pacientes que acudieran por cualquier motivo de consulta y mayores de 18 años. Se excluyeron las visitas realizadas en urgencias. No hubo restricción de sexo ni de edad límite. El estudio fue llevado a cabo de acuerdo con la práctica clínica habitual y sin interferencia con las prácticas diagnósticas o terapéuticas de los médicos participantes.
En la única visita del estudio, los médicos participantes recogieron información sobre datos demográficos del paciente (edad y sexo); factores de riesgo de EVC como antecedentes familiares de EVC, antecedentes personales de trombosis venosa o embolia pulmonar, hábitos posturales, actividad física, tabaquismo y antecedentes de tratamiento hormonal; datos clínicos sobre síntomas clínicos de EVC y atención recibida para los mismos hasta el momento; datos de exploración física consistente en la exploración de signos de EVC siguiendo la clasificación de la CEAP, que debían permitir al médico el diagnóstico de EVC, y finalmente, datos sobre las recomendaciones terapéuticas proporcionadas por el médico participante al paciente, incluyendo la posible derivación al especialista.
El análisis estadístico fue esencialmente descriptivo, utilizando la media ± desviación estándar para las variables cuantitativas y la distribución de frecuencias absolutas y relativas para las variables categóricas. En todos los casos, se proporcionan el número de casos válidos para el análisis. Se realizaron, además, análisis bivariantes exploratorios utilizando para las comparaciones la t de Student o el ANOVA de una vía para las variables cuantitativas, y la prueba de la ji al cuadrado para las variables categóricas. Se consideraron significativas si p ≤ 0,05. Dado el carácter exploratorio de estos análisis, no se realizaron correcciones por multiplicidad.
ResultadosCaracterísticas demográficas y clínicas de los sujetos participantesSe reclutó a 19.800 pacientes con una edad media ± desviación estándar de 53,7 ± 20 años; un 31% de los pacientes tenía una edad de 65 años o más, y existía un predominio de mujeres (63%). El 45% de los pacientes reclutados eran laboralmente activos. El índice de masa corporal fue de 26,6 ± 4 en hombres y 26 ± 5 en mujeres.
Respecto a los factores de riesgo de EVC, el 40% de los pacientes tenían antecedentes familiares de EVC, un 5% tenía antecedentes personales de trombosis venosa o embolia pulmonar, un 39% hacía ejercicio de forma regular, el número de horas que pasaban de pie y sentados eran 6,8 ± 3 y 6,1 ± 3, respectivamente, y un 60% eran fumadores o exfumadores.
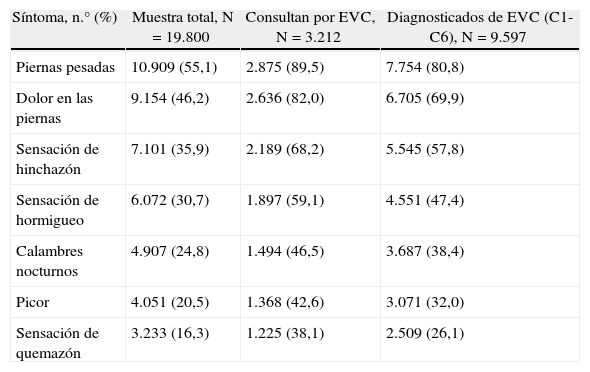
Síntomas y prevalencia de enfermedad venosa crónicaUn 67,2% (n = 13.300) (intervalo de confianza [IC] del 95%, 66,5 a 67,8) presentaba algún síntoma de EVC, con una media por paciente de 2,3 ± 2 síntomas. Los síntomas más frecuentes en la muestra global fueron las piernas pesadas (55%), el dolor en las piernas (46%) y la sensación de hinchazón (36%) (tabla 1). En aquellos pacientes con síntomas, estos se exacerbaban con más frecuencia al final del día (63%), en el verano (51%), por la noche (44%) o tras pasar mucho tiempo de pie (40%).
Síntomas de EVC
| Síntoma, n.° (%) | Muestra total, N = 19.800 | Consultan por EVC, N = 3.212 | Diagnosticados de EVC (C1-C6), N = 9.597 |
| Piernas pesadas | 10.909 (55,1) | 2.875 (89,5) | 7.754 (80,8) |
| Dolor en las piernas | 9.154 (46,2) | 2.636 (82,0) | 6.705 (69,9) |
| Sensación de hinchazón | 7.101 (35,9) | 2.189 (68,2) | 5.545 (57,8) |
| Sensación de hormigueo | 6.072 (30,7) | 1.897 (59,1) | 4.551 (47,4) |
| Calambres nocturnos | 4.907 (24,8) | 1.494 (46,5) | 3.687 (38,4) |
| Picor | 4.051 (20,5) | 1.368 (42,6) | 3.071 (32,0) |
| Sensación de quemazón | 3.233 (16,3) | 1.225 (38,1) | 2.509 (26,1) |
EVC: enfermedad venosa crónica.
El 21% de los pacientes (n = 3.929) (IC del 95%, 20 a 22) decían acudir a esa consulta por sus problemas venosos en miembros inferiores, existiendo diferencias significativas entre hombres (12%; IC del 95%, 11 a 13) y mujeres (26%; IC del 95%, 25 a 27). De estos 3.929 pacientes, los médicos de Atención Primaria confirmaron el diagnóstico de EVC en 3.212 (82%).
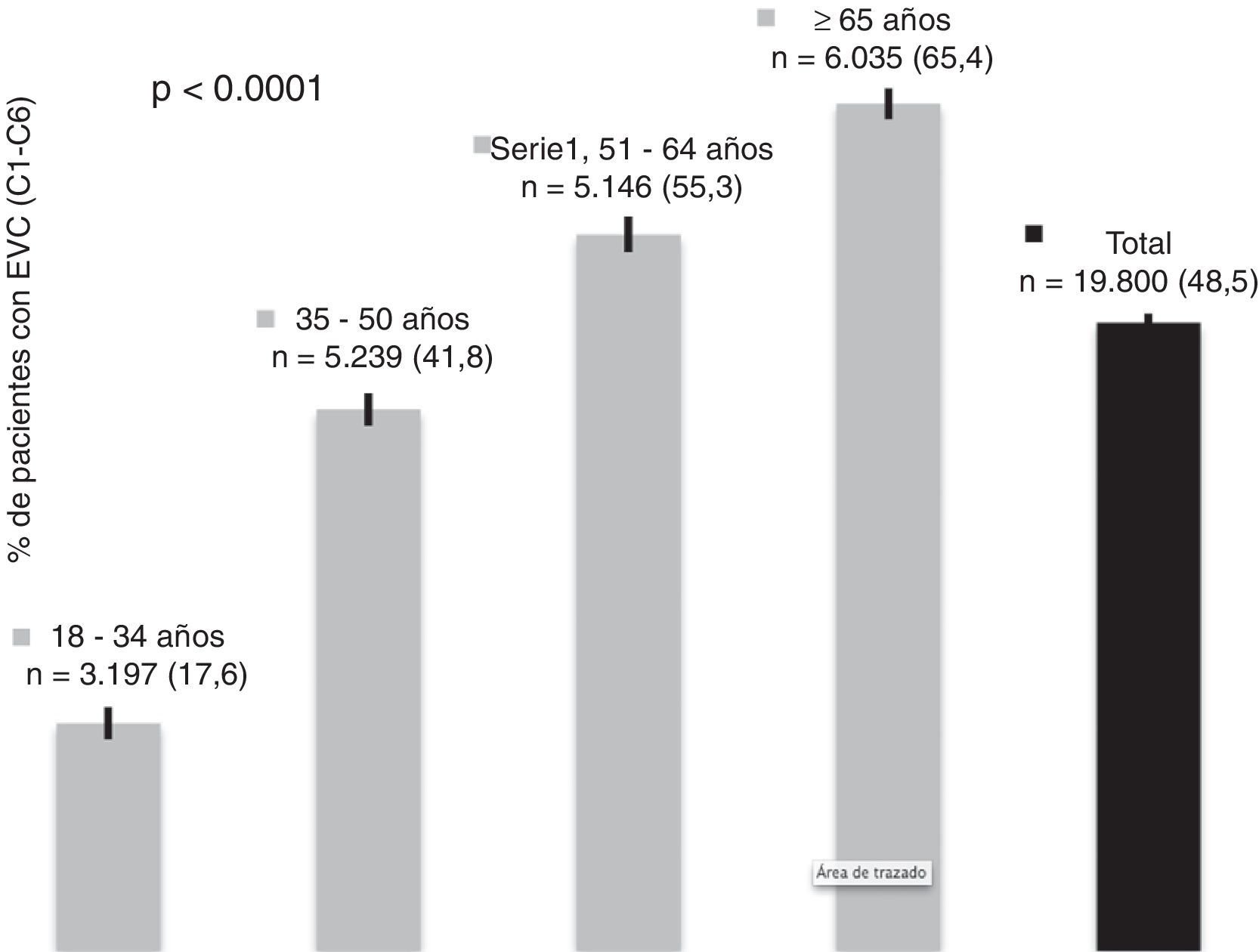
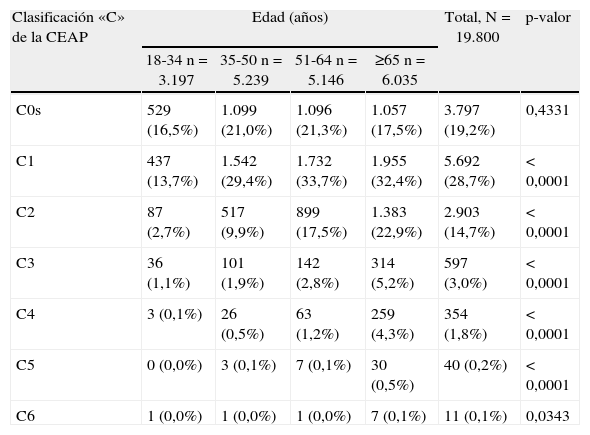
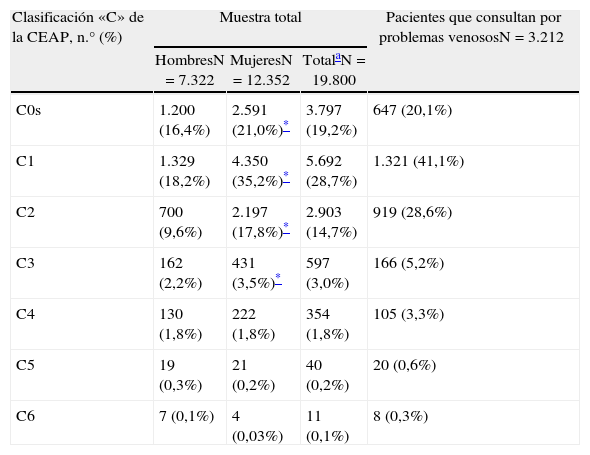
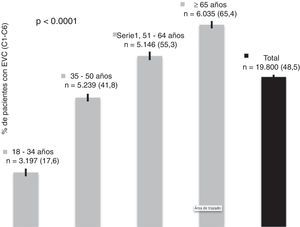
De los 19.800 pacientes incluidos, 9.597 fueron categorizados, por exploración física, en las categorías C1 a C6 de la CEAP, lo que arroja una prevalencia de EVC definida de este modo del 48,5% (IC del 95%, 47,8 a 49,2), significativamente superior en mujeres (58,5%; IC del 95%, 57,6 a 59,4) respecto a los hombres (32,1%; IC del 95%, 31,0 a 33,1). Si se incluía la categoría C0s (esto es, con síntomas relacionados con la EVC pero sin signos), la prevalencia aumentaba hasta el 67,7% (IC del 95%, 67 a 68,3). La prevalencia de EVC se incrementaba de forma marcada con la edad (fig. 1) y, del mismo modo, a mayor edad, la enfermedad se presentaba en fases más avanzadas (tabla 2). La distribución de los pacientes de acuerdo con las categorías de la clasificación CEAP para el total de la muestra y para aquellos que consultaban por problemas venosos se presenta en la tabla 3. La proporción de pacientes con enfermedad más avanzada (categorías C4 a C6) fue pequeña y prácticamente idéntica en hombres y en mujeres (2,1 y 2%, respectivamente); sin embargo, en las mujeres se observó una mayor prevalencia de la enfermedad a expensas de las primeras categorías, C1 a C3. Los pacientes que consultaban por problemas venosos tenían una enfermedad algo más avanzada (tabla 3).
Estadio de la EVC (clasificación «C» de la CEAP) de acuerdo con la edad
| Clasificación «C» de la CEAP | Edad (años) | Total, N=19.800 | p-valor | |||
| 18-34 n=3.197 | 35-50 n=5.239 | 51-64 n=5.146 | ≥65 n=6.035 | |||
| C0s | 529 (16,5%) | 1.099 (21,0%) | 1.096 (21,3%) | 1.057 (17,5%) | 3.797 (19,2%) | 0,4331 |
| C1 | 437 (13,7%) | 1.542 (29,4%) | 1.732 (33,7%) | 1.955 (32,4%) | 5.692 (28,7%) | < 0,0001 |
| C2 | 87 (2,7%) | 517 (9,9%) | 899 (17,5%) | 1.383 (22,9%) | 2.903 (14,7%) | < 0,0001 |
| C3 | 36 (1,1%) | 101 (1,9%) | 142 (2,8%) | 314 (5,2%) | 597 (3,0%) | < 0,0001 |
| C4 | 3 (0,1%) | 26 (0,5%) | 63 (1,2%) | 259 (4,3%) | 354 (1,8%) | < 0,0001 |
| C5 | 0 (0,0%) | 3 (0,1%) | 7 (0,1%) | 30 (0,5%) | 40 (0,2%) | < 0,0001 |
| C6 | 1 (0,0%) | 1 (0,0%) | 1 (0,0%) | 7 (0,1%) | 11 (0,1%) | 0,0343 |
Distribución de los pacientes de acuerdo con las categorías de la clasificación CEAP de enfermedad venosa crónica
| Clasificación «C» de la CEAP, n.° (%) | Muestra total | Pacientes que consultan por problemas venososN=3.212 | ||
| HombresN=7.322 | MujeresN=12.352 | TotalaN=19.800 | ||
| C0s | 1.200 (16,4%) | 2.591 (21,0%)* | 3.797 (19,2%) | 647 (20,1%) |
| C1 | 1.329 (18,2%) | 4.350 (35,2%)* | 5.692 (28,7%) | 1.321 (41,1%) |
| C2 | 700 (9,6%) | 2.197 (17,8%)* | 2.903 (14,7%) | 919 (28,6%) |
| C3 | 162 (2,2%) | 431 (3,5%)* | 597 (3,0%) | 166 (5,2%) |
| C4 | 130 (1,8%) | 222 (1,8%) | 354 (1,8%) | 105 (3,3%) |
| C5 | 19 (0,3%) | 21 (0,2%) | 40 (0,2%) | 20 (0,6%) |
| C6 | 7 (0,1%) | 4 (0,03%) | 11 (0,1%) | 8 (0,3%) |
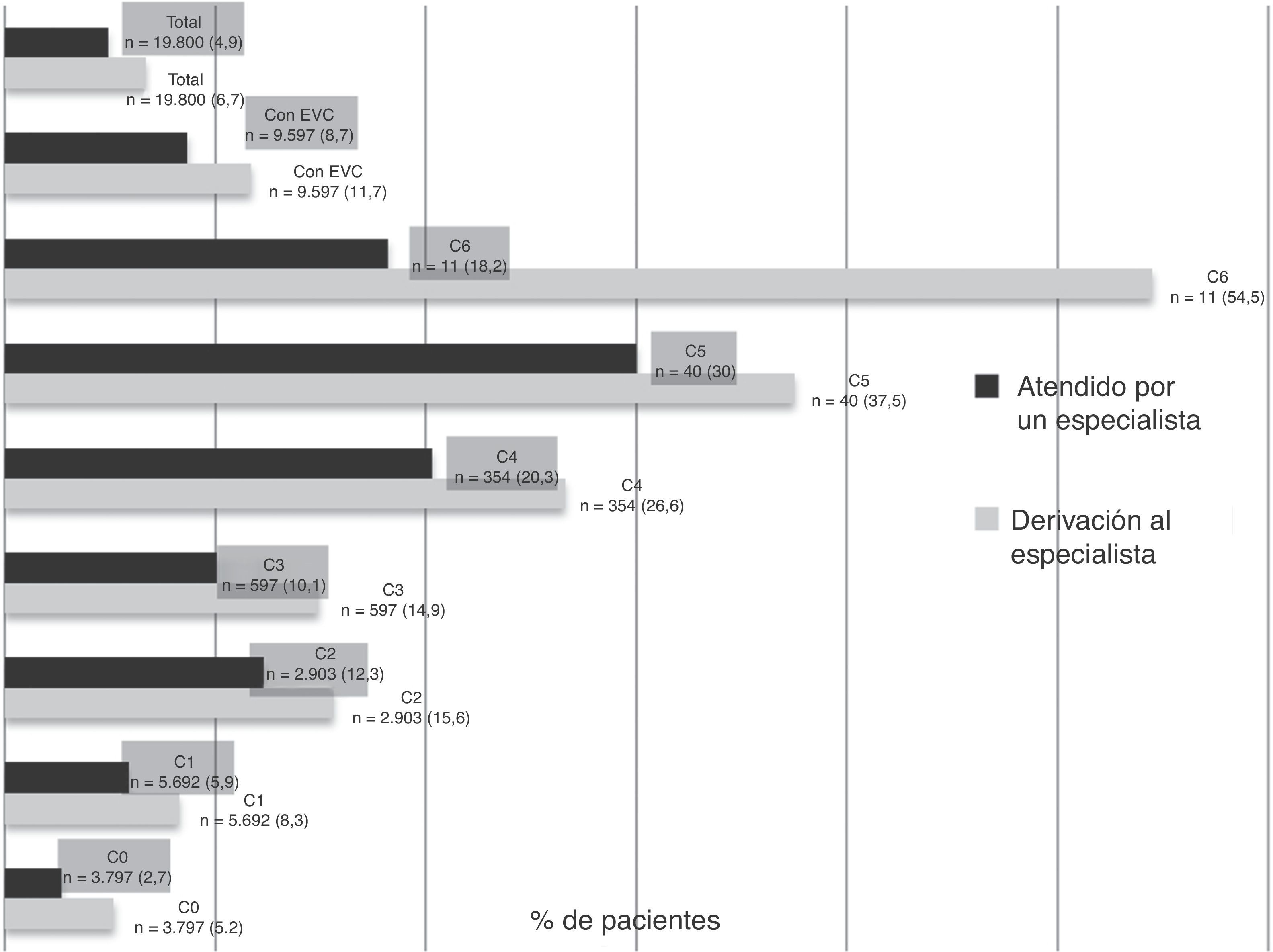
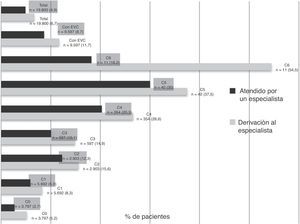
En casi un 7% de todos los pacientes se consideró necesario derivar al especialista y un 5% ya se encontraba en tratamiento por el mismo. Había una mayor proporción de mujeres que de hombres que requerían derivación al especialista (7,5% vs. 5,5%, p < 0,0001) o estaban ya atendidas por un especialista (5,8% vs. 3,3%, p < 0,0001). Tanto la proporción de pacientes que requerían derivación al especialista, como la de los que ya eran atendidos por un especialista, se incrementaba cuanto más avanzado era el estadio de la enfermedad (fig. 2).
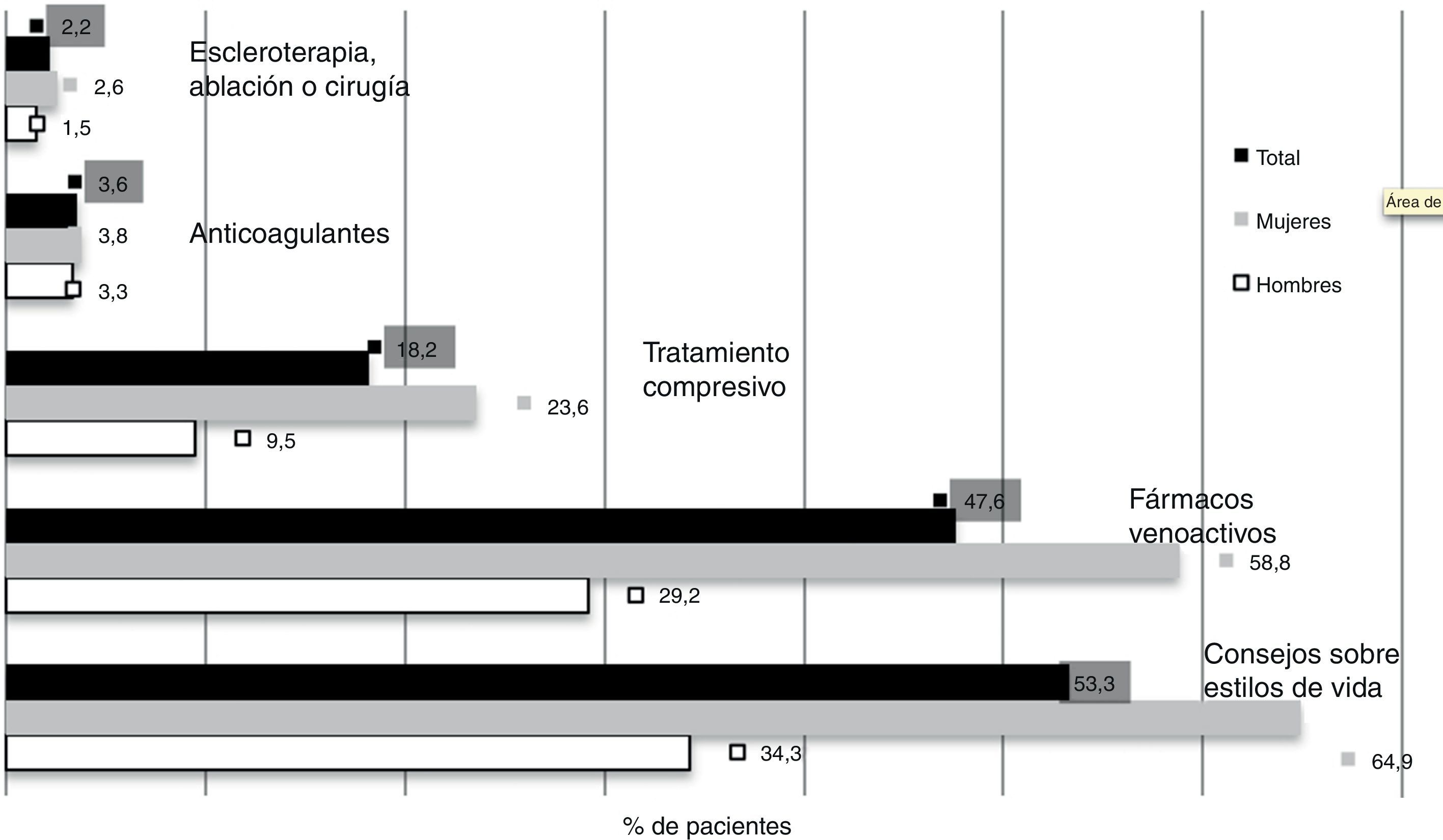
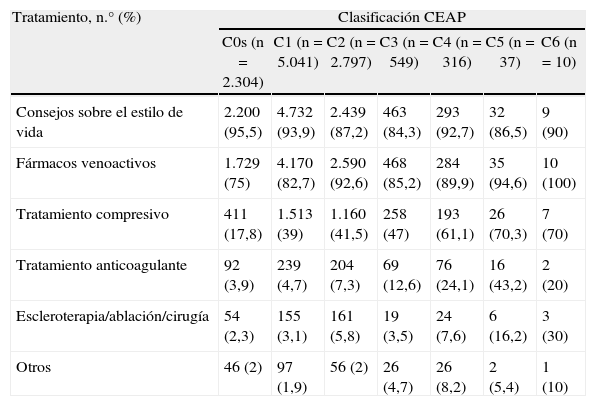
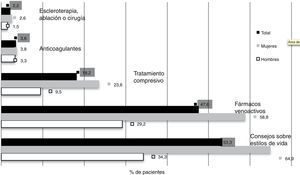
En 11.449 (59%) de los pacientes incluidos se consideró necesario instaurar un tratamiento. Los tratamientos recomendados en esos pacientes fueron los consejos sobre el estilo de vida (92%), los fármacos venoactivos (82%) y el tratamiento compresivo (32%), el tratamiento anticoagulante por complicaciones venosas (6%), considerándose indicada una reparación venosa (por escleroterapia, la ablación intravenosa o cirugía) solamente para un 4% de ellos. De nuevo, la necesidad de tratamiento fue significativamente mayor en mujeres que en hombres (72% vs. 39%, p < 0,0001). Los tratamientos recomendados de acuerdo con el estadio clínico de la enfermedad se presentan en la tabla 4.
Tratamientos recomendados por el médico de AP para los pacientes con EVC de acuerdo con el estadio clínico (CEAP)
| Tratamiento, n.° (%) | Clasificación CEAP | ||||||
| C0s (n=2.304) | C1 (n=5.041) | C2 (n=2.797) | C3 (n=549) | C4 (n=316) | C5 (n=37) | C6 (n=10) | |
| Consejos sobre el estilo de vida | 2.200 (95,5) | 4.732 (93,9) | 2.439 (87,2) | 463 (84,3) | 293 (92,7) | 32 (86,5) | 9 (90) |
| Fármacos venoactivos | 1.729 (75) | 4.170 (82,7) | 2.590 (92,6) | 468 (85,2) | 284 (89,9) | 35 (94,6) | 10 (100) |
| Tratamiento compresivo | 411 (17,8) | 1.513 (39) | 1.160 (41,5) | 258 (47) | 193 (61,1) | 26 (70,3) | 7 (70) |
| Tratamiento anticoagulante | 92 (3,9) | 239 (4,7) | 204 (7,3) | 69 (12,6) | 76 (24,1) | 16 (43,2) | 2 (20) |
| Escleroterapia/ablación/cirugía | 54 (2,3) | 155 (3,1) | 161 (5,8) | 19 (3,5) | 24 (7,6) | 6 (16,2) | 3 (30) |
| Otros | 46 (2) | 97 (1,9) | 56 (2) | 26 (4,7) | 26 (8,2) | 2 (5,4) | 1 (10) |
Los resultados obtenidos son prácticamente superponibles a los estudios DETECT, publicados en los años 2000 y 2006, en los que se detectó una prevalencia de EVC (definida por las clases C0 a C6 de la CEAP) del 68,6 y el 69,7%, respectivamente14,21. Sin embargo, es importante resaltar que, con respecto a esos 2 estudios, los pacientes de nuestro estudio presentaban una enfermedad menos avanzada; así, en los estudios DETECT 2000 y 2006, un 15 y un 19% de los pacientes con EVC, respectivamente, estaban en estadios C3 a C6, y en nuestro estudio tan solo un 7,5% estaba en esos estadios de la enfermedad. La distribución por sexo de los 3 estudios es casi idéntica y la edad media es algo superior en nuestro estudio (53,7 vs. 52,3 vs. 51,4 años en nuestro estudio y en los estudios DETECT 2000 y DETECT 2006, respectivamente). No obstante, las diferencias de edad ya comentadas y el hecho de que los 3 estudios tuvieran una muestra muy amplia de pacientes y utilizaran el mismo método de selección de pacientes indican, a nuestro juicio, que por sí solo el sesgo de selección difícilmente explicaría unas diferencias tan marcadas. Desafortunadamente, nuestro estudio no permite valorar si este cambio en la gravedad de la enfermedad se debe a una mayor concienciación de los pacientes o los médicos de Atención Primaria sobre la importancia de la EVC y su rápida identificación e intervención.
Con respecto a otros países, nuestros resultados de prevalencia de la EVC son similares a 2 estudios realizados en Atención Primaria en Polonia12 y Bulgaria16 que determinaron, con el mismo criterio diagnóstico, una prevalencia de EVC del 49 y el 44%, respectivamente. Por otra parte, la prevalencia fue algo menor (38,3%) en un estudio realizado también en Atención Primaria en Arabia Saudí13, y muy superior (71%) en un estudio más reciente realizado en EE. UU. no obstante, este último estudio se trataba de un programa de cribado de la EVC en el que ya un 42% de los pacientes señalaban acudir a consulta por tener venas varicosas15, lo que explicaría las diferentes cifras de prevalencia.
Las marcadas diferencias de sexo en la prevalencia de EVC en nuestro estudio están en consonancia con los estudios realizados en Atención Primaria anteriormente mencionados12,13,16; en realidad, son muy pocos los estudios que no apoyen esta diferencia de sexo, siendo la excepción más notable el Edinburgh Vein Study, que detectó una prevalencia de varices tronculares del 40% en hombres frente a un 32% en mujeres22. También es consistente con los hallazgos de estudios previos el marcado incremento de la prevalencia con la edad y, como era previsible, el presentar además una enfermedad más avanzada a mayor edad de los pacientes14. Ya ha sido descrito en otros trabajos que cuanto mayor es el tiempo que pasa desde el comienzo de la enfermedad hasta la consulta con un especialista, más avanzada está la enfermedad5.
La proporción de pacientes que los médicos de Atención Primaria consideraron necesario derivar al especialista (7%) es muy similar a la del estudio DETECT 2006 (9%) y casi superponible en su distribución en función de la clase CEAP a dicho estudio21. Una proporción importante de pacientes que presentaban una enfermedad más avanzada no estaban atendidos por el especialista ni se preveía su remisión al mismo (más del 30% en estadios C5-C6 y más del 50% en estadio C4). A pesar de que en nuestro medio existe una guía de práctica clínica para el manejo de la EVC en Atención Primaria23, y se han publicado criterios de derivación al especialista consensuados por diferentes sociedades científicas24, estas no tienen la suficiente difusión entre los médicos de Atención Primaria. Respecto a los tratamientos recomendados por el médico de Atención Primaria (fig. 3), estos abogan por medidas conservadoras, siendo muy infrecuente la recomendación de tratamientos más agresivos como la escleroterapia, la ablación intravenosa o la cirugía, recomendadas en un 4% de los pacientes en los que se recomendaba una intervención terapéutica. En España, no existen especialistas en patología vascular en la Atención Primaria y no es función del médico de familia la indicación de estas terapias, por lo que no suelen realizarlos ni recomendarlos. En otros países europeos, la recomendación de estos tratamientos más invasivos parece más frecuente. Así, en el estudio realizado en Bulgaria, el tratamiento con escleroterapia era recomendado por el médico de Atención Primaria en el 3% de los casos y la cirugía en el 6%16, y en un estudio realizado en Italia, más cercano a nuestro medio, el tratamiento recomendado por los especialistas para la EVC (C0 a C6) era farmacológico (80%), compresivo (56%), escleroterapia (19%) y quirúrgico (18%); la recomendación de tratamiento quirúrgico alcanzaba el 40% de los pacientes para las clases C5-C625. El hecho de que en nuestro estudio una proporción bastante más marcada de mujeres recibieran tratamiento para la EVC, descrito también en otros países de nuestro entorno, no se explica solo porque estas tuvieran una enfermedad algo más avanzada. Aunque es meramente especulativo, estas diferencias podrían reflejar la mayor demanda de tratamiento por parte de las mujeres por una mayor concienciación sobre el problema de la EVC, bien por motivos de salud o bien, en algunos casos, por motivos estéticos.
Nuestro estudio tiene varias limitaciones. Como ya se ha comentado anteriormente, la utilización de un muestreo de conveniencia podría haber introducido un sesgo de selección cuyas posibles consecuencias han sido comentadas, al menos en parte, anteriormente. Por otra parte, no se realizó un muestreo de los centros participantes por lo que, a pesar de la elevada participación de médicos de Atención Primaria y pacientes atendidos por estos, nuestro estudio no puede considerarse representativo de la Atención Primaria en España. Por último, los pacientes de nuestro estudio, y tampoco una muestra de los mismos, fueron vistos por un especialista para la confirmación del diagnóstico, lo que podría sesgar los resultados en un sentido u otro. No obstante, hay que señalar que en algún estudio donde se ha realizado esta doble evaluación la concordancia entre el diagnóstico del médico de Atención Primaria y el especialista era muy elevada16.
En conclusión, la EVC es altamente prevalente entre los pacientes que acuden a los servicios de Atención Primaria en España, con datos consistentes respecto a estudios previos. Existen diferencias importantes entre ambos sexos y respecto a los estudios realizados en otros países europeos. Sería deseable el desarrollo o la actualización de guías de práctica clínica específicas que favorezcan un diagnóstico en estadios poco avanzados de la enfermedad y que ayudaran al médico de Atención Primaria en el adecuado manejo de estos pacientes, incluyendo su correcta derivación al especialista.
FinanciaciónNo se han recibido becas relacionadas con este estudio.
Conflicto de interesesEl Dr. José-Román Escudero ha sido remunerado por la coordinación de este estudio.
A Laboratorios Servier S.L., por su apoyo a la realización del estudio en España; a Françoise Pitsch, por la ayuda en la gestión de los datos; a los médicos de Atención Primaria investigadores del estudio. Agradecemos al Dr. Fernando Rico-Villademoros su ayuda editorial con este manuscrito, ayuda que ha sido financiada por Laboratorios Servier S.L.
Presentación previa a congresos: Vein Consult Program. Estudio epidemiológico de la UIP. Resultados en España. 19.° Congreso Nacional del Capítulo Español de Flebología de la SEACV, celebrado los días 7-9 de abril en Granada.