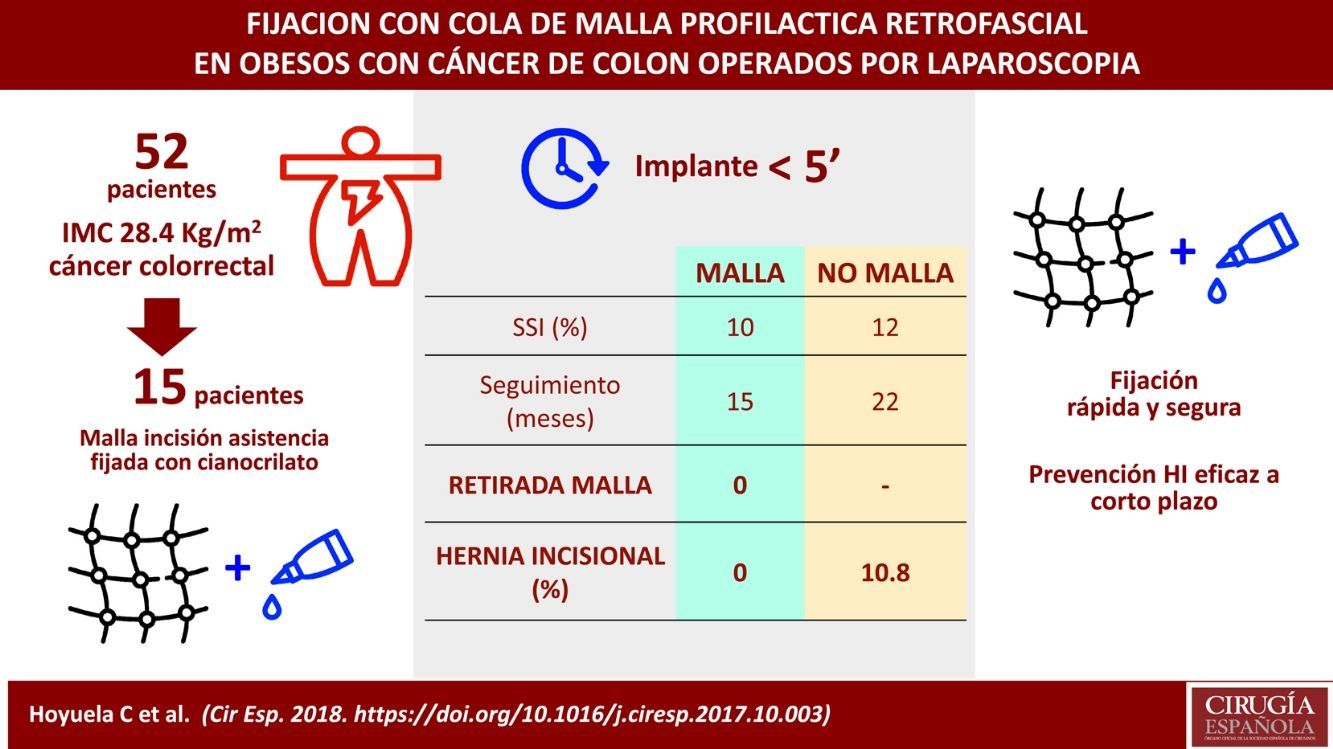
La incidencia de hernia incisional en pacientes de riesgo (obesidad, cáncer, etc.) es elevada, incluso en cirugía laparoscópica. El objetivo de este estudio es evaluar la seguridad del empleo de mallas profilácticas retrofasciales fijadas con cianoacrilato en la incisión de asistencia en pacientes con sobrepeso sometidos a cirugía laparoscópica colorrectal.
MétodosEstudio prospectivo de cohortes, no aleatorizado, de pacientes sometidos a resección laparoscópica electiva por cáncer colorrectal entre enero de 2013 y marzo de 2016. Aquellos con índice de masa corporal superior a 25kg/m2 fueron evaluados para implantar una malla profiláctica fijada con cianoacrilato (Histoacryl®) como refuerzo de la incisión de asistencia.
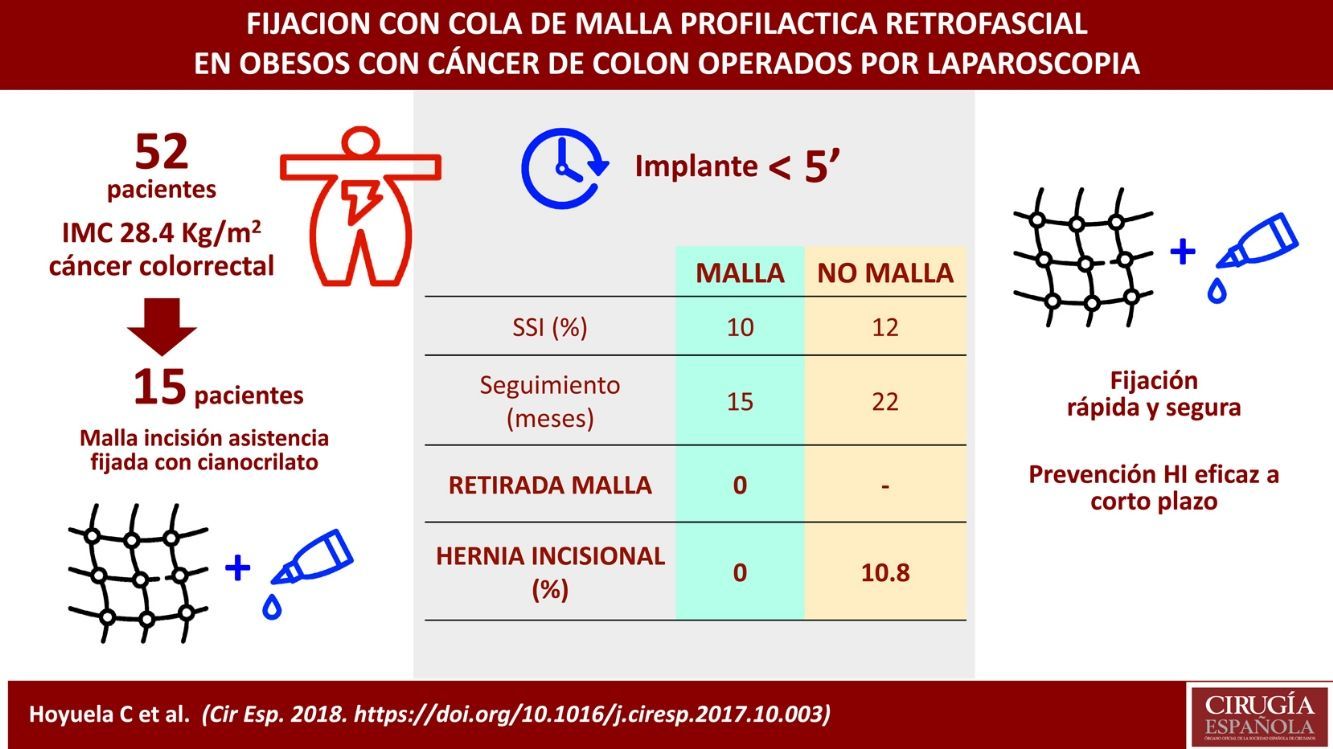
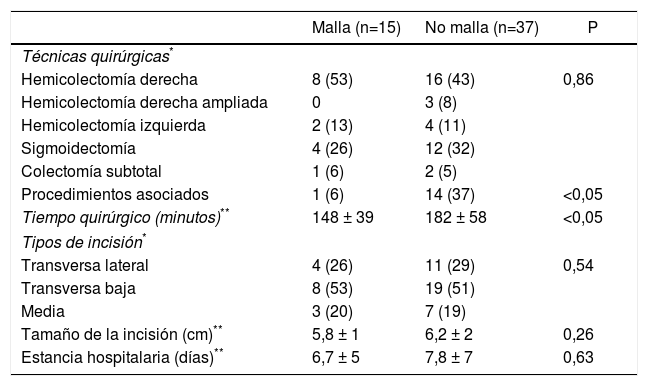
ResultadosSe analizan 52 pacientes (índice de masa corporal medio: 28,4±2kg/m2). En 15 pacientes se implantó una malla profiláctica. El tiempo de implante siempre fue inferior a 5 minutos. No hubo diferencias significativas en la tasa de infección de herida (12 vs. 10%). Ninguna malla requirió ser explantada. Aunque el seguimiento medio es menor (14,1±4 vs. 22,3±9 meses), no ha aparecido hernia incisional en el grupo malla. Por el contrario, en el grupo no malla se han observado una evisceración (2,7%) y 4 eventraciones de la incisión de asistencia (10,8%). No hubo diferencias significativas entre los grupos respecto a hernia incisional de trócar (6,6 vs. 5,4%).
ConclusionesLa implantación de mallas profilácticas en pacientes con sobrepeso u obesidad sometidos a cirugía laparoscópica colorrectal es segura y parece reducir la tasa de eventraciones a corto plazo. La fijación con cianoacrilato es un método rápido que facilita el procedimiento sin complicaciones adicionales.
The rate of incisional hernia in high-risk patients (obesity, cancer, etc.) is high, even in laparoscopic surgery. The aim of this study is to evaluate the safety of the use of cyanoacrylate fixed prophylactic meshes in the assistance incision in overweight or obese patients undergoing laparoscopic colorectal surgery.
MethodsA prospective, non-randomized cohort study of patients undergoing elective laparoscopic resection for colorectal cancer between January 2013 and March 2016 was performed. Those with a body mass index greater than 25kg / m2 were evaluated to implant a prophylactic meshes fixed with cyanoacrylate (Histoacryl®) as reinforcement of the assistance incision.
Results52 patients were analyzed (mean body mass index: 28.4±2kg / m 2). Prophylactic meshes was implanted in 15 patients. The time to put the mesh in place was always less than 5minutes. There was no significant difference in wound infection rate (12% vs. 10%). No mesh had to be explanted. Although the mean follow-up was shorter (14.1±4 vs. 22.3±9 months), there were no incisional hernia in the mesh group. On the other hand, in the non-mesh group, 1 acute evisceration (2.7%) and 4 incisional hernia of the assistance incision were observed (10.8%). There were no significant differences between groups regarding trocar incisional hernia (6.6 vs. 5.4%).
ConclusionsThe implantation of a reinforcement prophylactic mesh in overweight or obese patients undergoing laparoscopic colorectal surgery is safe and seems to reduce the short-term rate of incisional hernia. Fixation with cyanoacrylate is a rapid method that facilitates the procedure without additional complications.
La incidencia de hernia incisional (HI) tras laparotomía se sitúa entre el 9-22% aunque es probable que estas cifras estén infraestimadas, y podrían alcanzar el 35% en pacientes de riesgo1–4. Entre los factores de riesgo identificados se incluyen el sobrepeso y obesidad, y la cirugía del aneurisma de aorta o de los orificios de colostomía5. En estos pacientes, el empleo de mallas profilácticas (MP) reduce de forma significativa la incidencia de eventración5–10.
También se ha observado una prevalencia de HI superior a la esperada (30-39,9%) en cirugía colorrectal, incluso tras cirugía laparoscópica2,10,11. De hecho, la tasa de eventración de la laparotomía de asistencia en laparoscopia colorrectal es similar a la de la cirugía abierta, aunque el lugar y el tipo de incisión empleadas puedan tener su relevancia12,13.
La aparición de una HI repercute en la calidad de vida del paciente, motiva reintervenciones (en ocasiones de urgencia y con riesgo de complicaciones graves) e incrementa el gasto sanitario2,14,15, por lo que debe ser un objetivo ineludible de los cirujanos reducir su incidencia. En primer lugar, realizando un cierre de la laparotomía adecuado que siga los estándares internacionalmente aceptados16 y en segundo lugar adoptando medidas preventivas adicionales en intervenciones y grupos de pacientes de riesgo elevado como los señalados2,7,14,17,18.
Por todo ello, nuestro grupo introdujo el uso de MP en 2015 como refuerzo de la incisión de asistencia de los pacientes operados por laparoscopia que presentaban dos factores de riesgo asociados: cáncer de colon y sobrepeso u obesidad, con un índice de masa corporal (IMC) superior a 25m2.
El objetivo principal de este estudio es evaluar la seguridad de la implantación de MP fijadas con cianoacrilato en la incisión de asistencia en cirugía laparoscópica colorrectal y describir los principales aspectos técnicos del procedimiento. Como objetivos secundarios se ha querido evaluar la tasa de aparición precoz de hernia incisional, la aparición de infección tardía y el dolor crónico.
Material y métodosSe presenta un estudio de cohortes observacional, controlado, prospectivo, y no aleatorizado. Se han incluido 52 pacientes consecutivos sometidos a resección colónica electiva por laparoscopia entre enero de 2013 y marzo de 2016, practicadas por un grupo de cuatro cirujanos. Desde enero de 2015, aquellos pacientes con diagnóstico de neoplasia de colon y un IMC superior a 25kg/m2 fueron evaluados para implantar una MP retrofascial como refuerzo de la incisión de asistencia de la cirugía laparoscópica. Todos los participantes en el estudio dieron su consentimiento por escrito previamente a la intervención. Los criterios de exclusión fueron: contraindicación anestésica para laparoscopia, cirugía de urgencia, conversión a laparotomía, realización de estomas, colocación de malla en posición suprafascial o negativa del paciente.
Para evaluar la seguridad de la implantación de MP y su fijación con cianoacrilato se han analizado las complicaciones postoperatorias de pared abdominal (30 días): infección (superficial y profunda), dehiscencia, hematoma y seroma.
La aparición precoz de hernia incisional se ha definido como eventración presente en la exploración clínica o evidente en la TC abdominal durante el primer año de seguimiento. Para el diagnóstico de infección tardía se han utilizado la presencia de signos inflamatorios, supuración y/o cultivo positivo, de aparición posterior a los 30 días postoperatorios. El dolor crónico se ha definido como malestar persistente con puntuación ≥3 en la escala analógica visual que persiste más de 3 meses tras la cirugía19.
Las siguientes variables también han sido evaluadas: edad, género, IMC, comorbilidades asociadas (diabetes, uso de anticoagulantes), tipo de incisión (media, transversa lateral - subcostal o en fosa iliaca- y transversa baja tipo Pfannenstiel), tamaño de la herida (medido a nivel de la incisión de la aponeurosis), tiempo empleado en la implantación de la malla, tiempo quirúrgico total y diferencias en la estancia hospitalaria.
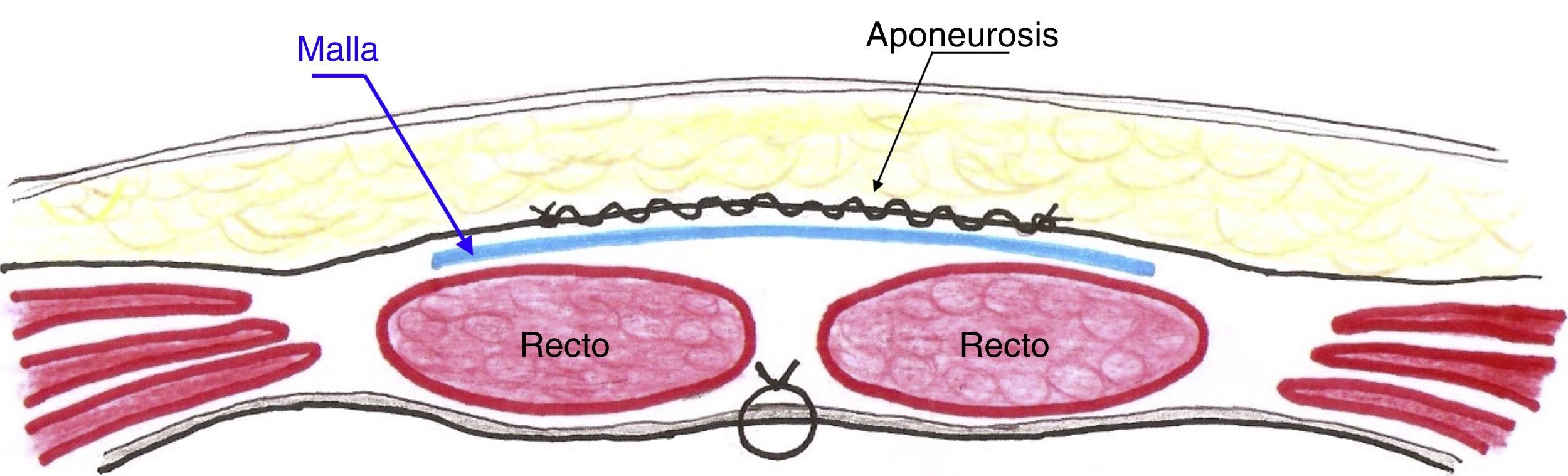
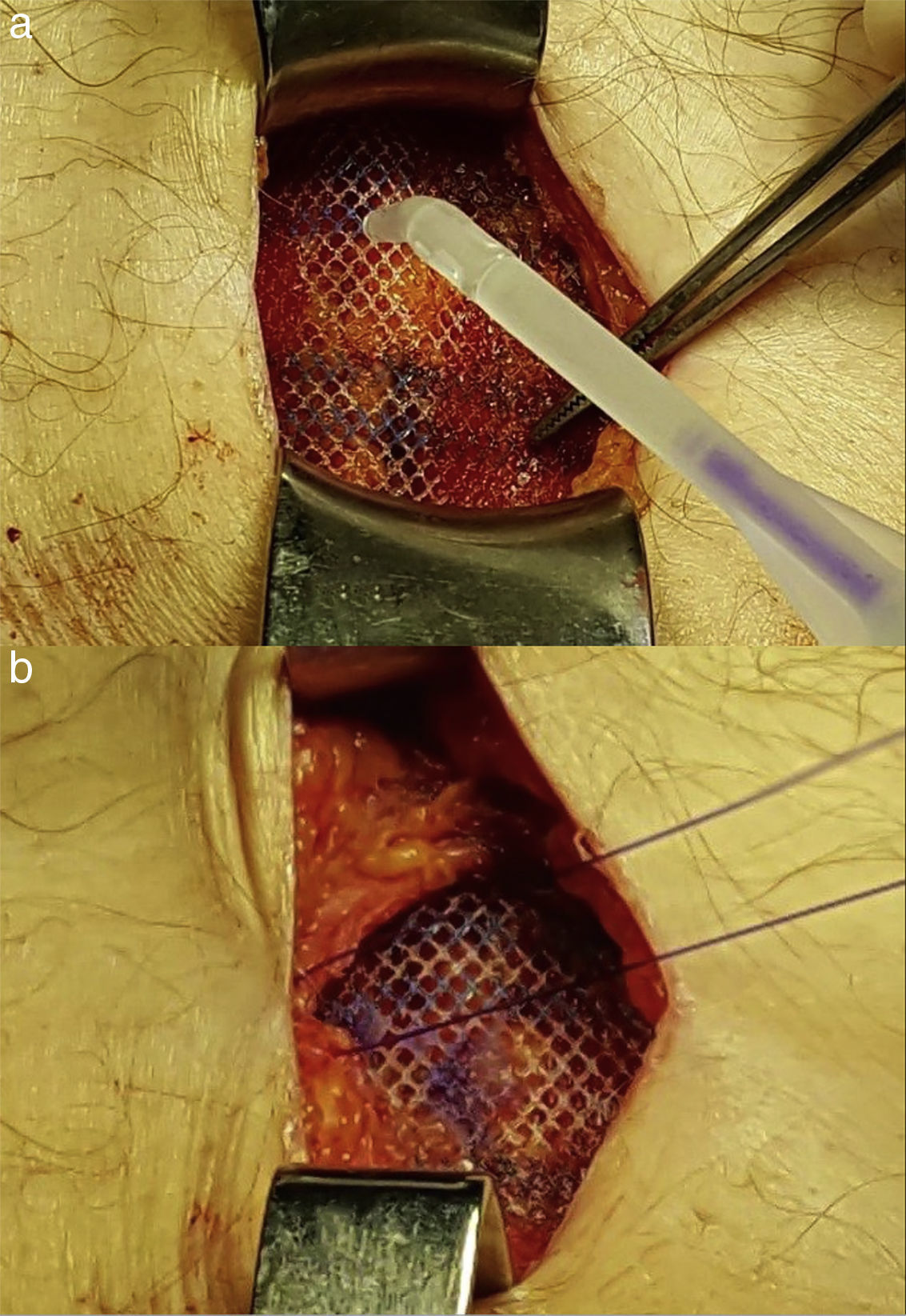
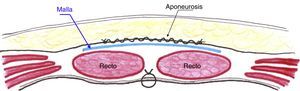
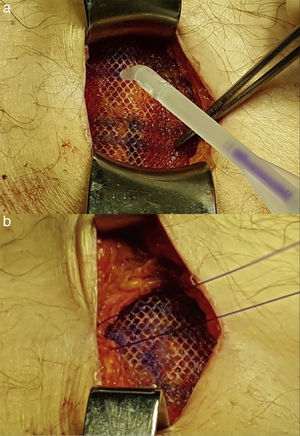
Técnica quirúrgicaTras realizar la incisión de asistencia, se crea un espacio retrofascial y premuscular donde se alojará la malla a posteriori (fig. 1). Tanto si se trata de una incisión vertical media como una transversa, los vientres musculares de los rectos se despegan con facilidad de la lámina anterior de su vaina en sentido craneocaudal mediante disección roma. Para acceder al abdomen y extraer la pieza quirúrgica, se separan los vientres musculares de los rectos en la línea media sin seccionarlos. Como prevención de la infección de herida, además de la antibioticoterapia endovenosa habitual, se emplea sistemáticamente un protector plástico de doble anillo y se lava la herida con abundante suero fisiológico (1.000 cc) antes del cierre. Aunque no sea imprescindible, el primer gesto para el cierre de la incisión es la sutura peritoneal continua o en bolsa de tabaco con material reabsorbible 2/0 (polyglactyn - Vicryl®, Ethicon, Cincinnati, Ohio, EE. UU. o ácido poliglicólico (Novosyn® - B. Braun Surgical, Rubí, España). Esta línea de sutura contribuye a evitar que un asa intestinal pudiera entrar en contacto con la malla de forma accidental. No se emplea sutura para reaproximar los rectos en la línea media. Sobre ellos se coloca una malla de polipropileno de bajo peso y poro amplio (Optilene® 60g/m2; B. Braun Surgical, Melsungen, Alemania), recortada a medida de forma que supere en al menos 3cm. de solapamiento los márgenes de la incisión, y se fija con una corona simple de gotas de cianoacrilato (Histoacryl® - B. Braun Surgical) (fig. 2) a la cara anterior de los rectos. Finalmente, la fascia (vaina anterior de los rectos) se sutura de forma continua con material monofilar (calibre 0) de absorción a muy largo plazo (poli-4-hidroxiburato, Monomax®- B. Braun Surgical), siguiendo la regla, como mínimo, del 4:120. En el caso de que la incisión de asistencia sea lateral, la malla se implanta anterior al músculo oblicuo interno y posterior a la aponeurosis del oblicuo externo empleando los mismos materiales y pasos para suturar las distintas capas de la pared. No se emplea drenaje. Se ha empleado la misma técnica de cierre abdominal (aunque sin implantar la malla) para suturar la incisión en los pacientes del grupo no malla.
El primer control clínico de seguimiento se realizó en consulta externa a los 7 días de la intervención (o en el hospital si el paciente permanecía ingresado) y posteriormente a los 30 días, 3 y 6 meses y al año postoperatorio, incluyendo una TC de control, la cual fue evaluada de forma ciega por un radiólogo independiente. La exploración clínica fue realizada por el cirujano responsable y por otro cirujano independiente que no participó en la intervención y que desconocía la presencia o no de la malla.
Análisis estadísticoTodos los datos fueron recogidos de forma prospectiva e incluidos para su análisis en una base de datos electrónica (Microsoft Access 2010 Microsoft Corporation, Redmond, Washington, EE. UU.). Aunque se trata de un estudio no randomizado, los grupos se han considerado comparables ya que aceptando un riesgo alfa de 0,1 y un riesgo beta de 0,2 en un contraste unilateral, se precisarían 13 sujetos en el primer grupo y 26 en el segundo (razón 2:1 entre el número de sujetos de ambos grupos) para detectar como estadísticamente significativas las diferencias entre sus proporciones, esperando una reducción de la tasa de hernia incisional hasta el 10% en el Grupo 1 (malla) y asumiendo que la del Grupo 2 (no malla) fuera del 39,9%, de acuerdo a los datos publicados2. Las variables categóricas se han medido con frecuencias y porcentajes, utilizando la χ2 y el test exacto de Fischer para comparar ambos grupos. Las variables cuantitativas se expresan mediante medias y desviación estándar y se han comparado empleando el test no paramétrico U de Mann-Whitney. La significación estadística se estableció cuando los valores de P fueron menores que 0,05. El análisis estadístico se ha realizado con el programa IBM SPSS® Statistics versión 21.0 para Mac (IBM® Corp., Armonk, NY).
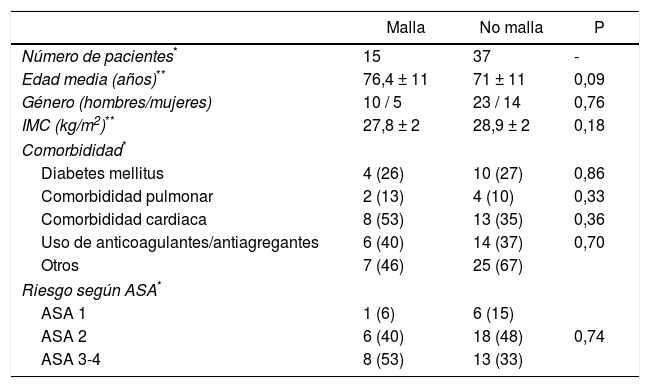
ResultadosUn total de 52 pacientes, con un IMC medio de 28,4±2kg/m2 han sido analizados. Se incluyen 33 hombres y 19 mujeres con una edad media de 72,5±12 (rango: 44-91) años. En 15 pacientes, se implantó una malla profiláctica (grupo malla). Las características demográficas de los pacientes de ambos grupos se resumen en la tabla 1.
Características demográficas de los pacientes de la serie
| Malla | No malla | P | |
|---|---|---|---|
| Número de pacientes* | 15 | 37 | - |
| Edad media (años)** | 76,4 ± 11 | 71 ± 11 | 0,09 |
| Género (hombres/mujeres) | 10 / 5 | 23 / 14 | 0,76 |
| IMC (kg/m2)** | 27,8 ± 2 | 28,9 ± 2 | 0,18 |
| Comorbididad* | |||
| Diabetes mellitus | 4 (26) | 10 (27) | 0,86 |
| Comorbididad pulmonar | 2 (13) | 4 (10) | 0,33 |
| Comorbididad cardiaca | 8 (53) | 13 (35) | 0,36 |
| Uso de anticoagulantes/antiagregantes | 6 (40) | 14 (37) | 0,70 |
| Otros | 7 (46) | 25 (67) | |
| Riesgo según ASA* | |||
| ASA 1 | 1 (6) | 6 (15) | |
| ASA 2 | 6 (40) | 18 (48) | 0,74 |
| ASA 3-4 | 8 (53) | 13 (33) | |
El tiempo quirúrgico medio fue significativamente inferior en el grupo malla (148 frente a 182 min), aunque en el grupo no malla (tabla 2) se realizaron un mayor número de procedimientos añadidos (5 reparaciones hernia inguinal, 4 colecistectomías, 2 resecciones intestinales, una resección de pared abdominal y una anexectomía).
Técnicas quirúrgicas y tipo de incisiones de los pacientes de la serie
| Malla (n=15) | No malla (n=37) | P | |
|---|---|---|---|
| Técnicas quirúrgicas* | |||
| Hemicolectomía derecha | 8 (53) | 16 (43) | 0,86 |
| Hemicolectomía derecha ampliada | 0 | 3 (8) | |
| Hemicolectomía izquierda | 2 (13) | 4 (11) | |
| Sigmoidectomía | 4 (26) | 12 (32) | |
| Colectomía subtotal | 1 (6) | 2 (5) | |
| Procedimientos asociados | 1 (6) | 14 (37) | <0,05 |
| Tiempo quirúrgico (minutos)** | 148 ± 39 | 182 ± 58 | <0,05 |
| Tipos de incisión* | |||
| Transversa lateral | 4 (26) | 11 (29) | 0,54 |
| Transversa baja | 8 (53) | 19 (51) | |
| Media | 3 (20) | 7 (19) | |
| Tamaño de la incisión (cm)** | 5,8 ± 1 | 6,2 ± 2 | 0,26 |
| Estancia hospitalaria (días)** | 6,7 ± 5 | 7,8 ± 7 | 0,63 |
No se observaron diferencias en el tipo de incisión de asistencia empleada en ambos grupos (tabla 2). El tiempo de colocación de la malla fue siempre inferior a 5 min (3,9 ±1).
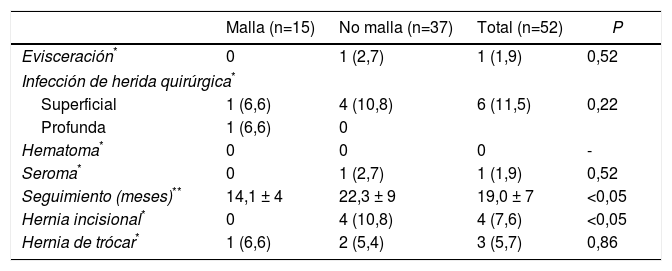
En la tabla 3 se resumen las complicaciones de pared abdominal a corto y largo plazo. Debe destacarse que no se han observado efectos adversos relacionados con el uso del cianoacrilato. Se observó una evisceración (2,7%) en el grupo no malla al quinto día postoperatorio en una paciente cirrótica pluripatológica que presentaba una neoplasia de pulmón sincrónica y que supuso finalmente el único éxitus de la serie a los 20 días de la intervención (neumonía e insuficiencia respiratoria). Otros dos pacientes (3,8%) del grupo no malla (pero ninguno en el grupo malla) requirieron ser reintervenidos por laparoscopia (uno por dehiscencia de sutura y otro por lesión intestinal), por lo que no se manipuló la incisión de asistencia. No hubo diferencias significativas en la tasa de infección de herida de la serie, aunque se observó una infección profunda en el grupo malla (tabla 3). Todas ellas pudieron ser resueltas con tratamiento conservador sin que ninguna malla requiriera ser explantada (Clavien-Dindo I o II). Tampoco se ha observado ningún caso de infección tardía.
Complicaciones de pared en ambos grupos a corto y largo plazo
| Malla (n=15) | No malla (n=37) | Total (n=52) | P | |
|---|---|---|---|---|
| Evisceración* | 0 | 1 (2,7) | 1 (1,9) | 0,52 |
| Infección de herida quirúrgica* | ||||
| Superficial | 1 (6,6) | 4 (10,8) | 6 (11,5) | 0,22 |
| Profunda | 1 (6,6) | 0 | ||
| Hematoma* | 0 | 0 | 0 | - |
| Seroma* | 0 | 1 (2,7) | 1 (1,9) | 0,52 |
| Seguimiento (meses)** | 14,1 ± 4 | 22,3 ± 9 | 19,0 ± 7 | <0,05 |
| Hernia incisional* | 0 | 4 (10,8) | 4 (7,6) | <0,05 |
| Hernia de trócar* | 1 (6,6) | 2 (5,4) | 3 (5,7) | 0,86 |
Aunque el seguimiento de los pacientes del grupo malla es inferior (14,1±4 vs. 22,3±9 meses), ningún paciente del grupo malla ha presentado una eventración de la incisión de asistencia hasta la fecha. Por el contrario, se ha producido una eventración de la incisión de asistencia en 4 pacientes del grupo no malla (3 medias y una subcostal), lo que supone una tasa del 10,8%. Aparecieron a los 10, 11, 16 y 18 meses de la intervención. Todas eran apreciables clínicamente y fueron confirmadas por TC abdominal; dos de los 4 pacientes ya han sido intervenidos de la eventración. No se han encontrado diferencias significativas en cuanto a la aparición adicional de una hernia incisional de trócar (6,6 vs. 5,4%). Ningún paciente de la serie ha referido dolor crónico durante el seguimiento.
DiscusiónLos resultados de este estudio apoyarían el concepto de que las MP pueden reducir de forma significativa la incidencia de hernia incisional sin incrementar la tasa de complicaciones postoperatorias en pacientes seleccionados, en este caso, aquellos con sobrepeso u obesidad sometidos a una resección laparoscópica por cáncer colorrectal.
En el momento actual, la utilización de MP en pacientes de riesgo se apoya en una sólida evidencia. Las MP han demostrado su eficacia y seguridad en pacientes con neoplasia de colon incluso en cirugía de urgencia y en presencia de peritonitis2,11,21,22. Por otro lado, la presencia de un IMC superior a 25kg/m2 (sobrepeso u obesidad) es un factor independiente que incrementa el riesgo de hernia incisional de forma exponencial5,23. Parece claro, por tanto, que los pacientes que presentan ambos factores asociados deben ser tributarios de la implantación de una malla profiláctica. La localización de la incisión también debe ser considerada, ya que la laparotomía media es sobre la que con mayor frecuencia aparece una hernia incisional13. El refuerzo con una pequeña malla de polipropileno de poro amplio es un gesto que no incrementa los costes del procedimiento de forma significativa y es coste efectiva14.
En los pacientes de esta serie, la malla ha sido fijada con cianoacrilato (Histoacryl®). Su aplicación es sencilla (incluso en obesos), fácilmente reproducible y apenas prolonga el tiempo operatorio ya que su aplicación ha demostrado ser más rápida que las suturas24. Además, la fijación atraumática con cola evitaría dolor secundario adicional y en este pequeño grupo no ha supuesto riesgos añadidos. Un aspecto positivo añadido es que esta técnica ha podido ser aplicada en cualquier tipo de incisión de asistencia en cirugía laparoscópica, incluyendo las incisiones laterales.
Aunque no existe evidencia suficiente sobre cuál es la mejor posición para implantar la malla, hemos optado por situarla en posición premuscular y retrofascial para alejarla de las asas intestinales (reduciendo el riesgo de inclusión, oclusión o fístula) y protegerla parcialmente de una posible infección superficial de la herida quirúrgica25.
Son precisamente las posibles complicaciones de herida asociadas al uso de mallas profilácticas (seroma, infección, dolor crónico), y a si la presencia de la malla puede dificultar el tratamiento de las mismas, lo que contribuye a mantener la controversia respecto a su uso sistemático17,26. Aunque el número de pacientes de la serie con malla es pequeño, las complicaciones observadas han podido resolverse sin dificultades añadidas.
El tamaño de la serie así como la ausencia de aleatorización pueden ser consideradas limitaciones de este estudio. Del mismo modo, las diferencias en el seguimiento hacen preciso un periodo de tiempo mayor para determinar de forma fiable la tasa de eventración en ambos grupos, en especial la del grupo malla. Sin embargo, la homogeneidad técnica de los procedimientos (todos los casos han sido intervenidos por el mismo equipo) el seguimiento y vigilancia exhaustivos (sin pérdida de pacientes), la evaluación de un radiólogo independiente de modo ciego y la recogida prospectiva de los datos avalan la fiabilidad de los resultados, en especial las diferencias en la incidencia de hernia incisional.
En conclusión, la utilización de MP en pacientes con dos factores de riesgo asociados (cáncer de colon e IMC>25kg/m2) es, a nuestro juicio, segura y parece reducir la tasa de eventraciones, aunque probablemente esta afirmación deba ser confirmada por un estudio prospectivo randomizado. La fijación con cianoacrilato (Histoacryl®) es un método rápido que facilita el procedimiento sin complicaciones adicionales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo forma parte del Programa de Doctorado en Cirugía y Ciencias Morfológicas del Departamento de Cirugía de la Universitat Autònoma de Barcelona.
Parte del mismo fue presentado en el 39th Annual International Congress of the European Hernia Society. Viena, 24-27 de mayo de 2017.