Los objetivos del trabajo fueron determinar los factores asociados a una estancia postoperatoria (EP) prolongada en pacientes con resección intestinal por enfermedad de Crohn (EC) con un protocolo de rehabilitación multimodal (RM).
MétodosSe incluyó a los pacientes intervenidos entre enero de 2013 y diciembre de 2015 por EC. Para la RM se siguió un protocolo de 8 puntos. Las variables estudiadas fueron: edad, sexo, EP, ASA, localización y patrón de la EC, presencia de enfermedad perianal, índice de Harvey-Bradshaw, resección previa, tipo de cirugía actual (mínimamente invasiva vs. laparotomía) y Clavien-Dindo. Se realizó un estudio inferencial para identificar los factores asociados a una EP>de 6 días y un modelo logístico multivariante.
ResultadosSe intervino a 52 pacientes. La EP mediana fue de 8 días (RI: 5-11). En el análisis univariante, la localización (L1 vs. L2-3), el patrón (B2 vs. B3), la existencia de enfermedad perianal, la cirugía previa, el tipo de cirugía realizada, el Harvey-Bradshaw y el grado de Clavien-Dindo se asociaron todos ellos con una EP inferior o superior a 6 días. El modelo parsimonioso que mejor ajusta para predecir una EP > 6 días es el que contiene la variable Harvey-Bradshaw (OR: 6,49; IC 95%: 1,46-28,8) y el tipo de cirugía efectuado (OR: 0,23; IC 95%: 0,05-0,95).
ConclusionesLa estancia prolongada tras cirugía resectiva por EC se relaciona más con el tipo o gravedad de la enfermedad y de cirugía realizada que con otras características del paciente. Los pacientes con EC requieren una buena coordinación entre prehabilitación, RM y transferencia de cuidados postoperatorios.
The aim of this study was to determine factors associated with a prolonged postoperative stay (PS) in patients operated on with bowel resection for Crohn's disease (CD) included in an enhanced recovery program (ERP).
MethodsWe included patients operated on for CD between January 2013 and December 2015. ERP was organized following an 8-point protocol. Variables studied were: age, sex, PS, ASA, location and type of CD, presence of perianal disease, Harvey-Bradshaw index, previous resection, type of surgery (minimally invasive vs. laparotomy) and Clavien Dindo. An inferential study was performed to identify factors related with a PS> 6 days and multivariate analysis.
ResultsA total of 52 patients were operated on. The median PS was 8 days (IR: 5-11). In the univariate analysis, location (L1 vs. L2-3), type (B2 vs. B3), presence of perianal disease, prior surgery, type of surgery performed, Harvey-Bradshaw index and Clavien-Dindo were associated with a PS>or< than 6 days. The model that best adjusts to predict a PS> 6days contained the variable Harvey-Bradshaw (OR: 6,49; 95% CI: 1,46-28,8) and the type of surgery (OR: 0,23; 95%CI: 0,05-0,95).
ConclusionA prolonged postoperative stay after bowel resection for CD is more related to the type or severity of the disease and the type of surgery performed, than with other patient factors. Patients with CD need good coordination between prehabilitation, ERP and postoperative management.
La aplicación de una serie de medidas perioperatorias, fundamentadas en estudios aleatorizados, que en su conjunto se conocen como «fast-track surgery» (FTS), «enhanced recovery after surgery» (ERAS) o, también en español, programa de recuperación intensificada (PRI), con el objetivo de disminuir el estrés (y su respuesta) originado por una intervención quirúrgica mayor, ha cambiado profundamente la práctica de la medicina perioperatoria en los últimos 10 años1.
El FTS combina una serie de elementos que se inician en el momento de la indicación quirúrgica, tras el reconocimiento del riesgo y las necesidades individuales del paciente, en vistas a optimizar su tratamiento antes (prehabilitación), durante y después de la cirugía. La aplicación y estandarización de un protocolo de FTS requiere contar con la estrecha colaboración de todos los especialistas que participan en el proceso, así como con la participación activa del propio paciente y de sus familiares.
Se han publicado los resultados del protocolo FTS aplicado a un buen número de procesos quirúrgicos, y se ha demostrado que su aplicación conlleva un menor índice de complicaciones médicas —con la consiguiente reducción de costes— y una menor estancia hospitalaria, que mejora la eficiencia global del sistema sanitario con aceptables índices de readmisión hospitalaria. Inicialmente propuesto para una serie seleccionada de pacientes, la creciente demanda de cirugía mayor en pacientes de alto riesgo requiere nuevas mejoras que deben incluir un enfoque basado en la evidencia específica por procedimiento.
Se conoce poco del resultado de un programa de FTS aplicado a pacientes con enfermedad inflamatoria intestinal (EII) que requieren cirugía mayor2,3. Los pacientes con enfermedad de Crohn (EC) candidatos a cirugía constituyen un grupo especial, predominantemente joven, con sintomatología y debilitamiento de larga evolución, refractaria a tratamiento médico o con daños estructurales intestinales irreversibles, presentaciones clínicas complejas con abscesos, fístulas o masa inflamatoria, agravadas por anemia, ferropenia, inmunosupresión farmacológica y desnutrición4. A pesar de ello (o quizá debido a ello) es importante optimizar el manejo perioperatorio de estos pacientes, que por otra parte forman parte de algunas de las medidas que constituyen los protocolos de FTS.
El objetivo del presente trabajo fue estudiar los factores asociados a una estancia postoperatoria (EP) prolongada (como dato sustituto de resultado de un protocolo de FTS) en pacientes operados por EC gastrointestinal (excluida la cirugía proctológica aislada).
MétodosSe incluyó a todos los pacientes con EC que requirieron cirugía abdominal mayor programada (resección o estenosisplastia gastrointestinal) entre enero de 2013 y diciembre de 2015. Se utilizaron los registros de los pacientes recogidos de forma prospectiva y consecutiva de una base de datos de actividad mantenida por la Unidad de Cirugía Colorrectal del hospital, que contiene un apartado específico para la EII, y complementamos la búsqueda con la base de episodios hospitalarios. Se excluyeron los casos de cirugía de urgencia o semiurgentes, cirugía anal aislada o la destinada únicamente a realizar o cerrar estomas.
La mayor parte de los casos fueron valorados preoperatoriamente por un equipo multidisciplinario de EII (cirujanos, gastroenterólogos y radiólogos). El protocolo de cuidados perioperatorios fue, en términos generales, el mismo que el empleado para otro tipo de cirugía colorrectal; no obstante, se aplicaron medidas para reducir la sepsis preoperatoria (punción previa de abscesos intraabdominales, pélvicos o retroperitoneales), se dio un tratamiento intensivo con nutrición enteral o parenteral para la desnutrición preoperatoria (IMC menor de 18 kg/m2, pérdida ponderal superior al 10% en los últimos 6 meses o cifras de albúmina sérica inferiores a 3g/dl) y se corrigió la ferropenia en lo posible. Respecto a la medicación preoperatoria, no se suspendieron preoperatoriamente los fármacos biológicos o inmunosupresores (excepto en pacientes con sepsis previa en los que se suspendió el tratamiento una semana antes de la cirugía), sin embargo, sí se suspendieron o redujeron las dosis de esteroides hasta la dosis mínima posible, una vez decidida la indicación quirúrgica.
Para los cuidados perioperatorios se siguió un protocolo de FTS de 8 puntos: ayuno de 6 h para sólidos y 2 h para líquidos claros con suplemento de bebida carbohidratada, profilaxis de náuseas y vómitos postoperatorio, anestesia balanceada, cirugía mínimamente invasiva (CMI), analgesia multimodal sin mórficos (gabapentina preoperatoria y anestésicos locales y AINE postoperatoriamente), fluidoterapia restrictiva, dieta oral precoz (a la mañana siguiente de la intervención) y movilización programada (con objetivos concretos).
Las variables estudiadas fueron: edad en el momento de la cirugía, sexo, año de la cirugía, EP en días, grado ASA, localización actual de la EC, patrón actual de la EC, presencia o antecedentes de enfermedad perianal, índice de actividad de Harvey-Bradshaw5 (datos clínicos de la anamnesis y la exploración física recogidos en el momento de la indicación quirúrgica), cirugía abdominal previa, tipo de cirugía actual (CMI vs. laparotomía) y grado de complicaciones postoperatorias (Clavien-Dindo6).
Como CMI se agrupó la cirugía laparoscópica por puerto único y la multipuerto, en las cuales la laparotomía de asistencia (transumbilical o Pfannestiel, respectivamente) se realizó exclusivamente para seccionar mesos gruesos o realizar una anastomosis extracorpórea, tras la movilización intracorpórea del segmento que resecar (o segmentos para estenosisplastia). Se seleccionó un abordaje monopuerto preferentemente para la resección ileocecal por estenosis distal, mientras que se prefirió una laparoscopia multipuerto en los casos asociados a masa inflamatoria o fístulas. En los casos en que se realizó laparotomía de entrada, esta se efectuó por línea media.
Análisis estadísticoEl análisis de los resultados fue realizado en el departamento de Epidemiología Clínica del hospital utilizando el programa STATA (StataCorp. 2013. StataStatistical Software: Release 14.1. CollegeStation, TX: StataCorp LP).
Los datos se describen mediante los estadísticos más adecuados a la naturaleza y escala de medición de cada variable: frecuencias absolutas y relativas en porcentaje, y media y desviación estándar para variables continuas, o mediana y rango intercuartil si la distribución de los datos así lo aconsejaba.
En un primer tiempo se han analizado de forma univariante los posibles factores de riesgo asociados a una EP prolongada (>6 días) tanto en forma cuantitativa como categórica, con la intención de identificar las variables que tienen significación estadística, mediante t de Student (U de Mann-Whitney) o χ2 de Pearson (test de Fisher). Aquellas que mostraron un nivel de significación menor de 0,20 fueron incluidas en un modelo logístico multivariante por pasos, reteniendo aquellas variables que se asocian de manera independiente y significativa con una EP > 6 días.
ResultadosSe intervino a un total de 52 pacientes, con una edad mediana de 41 años (RI 36-53); el 48% eran mujeres. En la tabla 1 se muestran los datos relativos a las variables estudiadas. Podemos observar que la EP mediana fue de 8 días (RI: 5-11). El 46% de los pacientes tuvieron una EP igual o menor a 6 días, el 25% entre 6-10 días y el 29% una EP > 10 días. La localización de la enfermedad actual era ileal en el 58% y un 50% de los pacientes tenía una enfermedad con patrón perforativo. Un 38% de los pacientes presentaba antecedentes de cirugía intestinal previa por EC, si bien el 62% de la serie fue intervenido mediante técnicas de CMI. Un paciente precisó reintervención por dehiscencia anastomótica, requirió resección y reanastomosis, sin estoma ni más incidencias postoperatorias (2% de Clavien-Dindo IIIb).
Datos de la cohorte a estudio (N=52)
| Edad (mediana, RI) | 41 (36–53) |
| Sexo (%) | |
| Varón | 27 (51,9) |
| Mujer | 25 (48,1) |
| ASA (%) | |
| I | 3 (5,8) |
| II | 42 (80,8) |
| III | 7 (13,4) |
| Año de cirugía (%) | |
| 2013 | 15 (21,8) |
| 2014 | 19 (36,5) |
| 2015 | 18 (34,7) |
| Localización (%) | |
| L1 | 30 (57,7) |
| L2 | 5 (9,6) |
| L3 | 15 (28,8) |
| L4 | 2 (3,8) |
| Enfermedad perineal (%) | |
| No | 39 (75) |
| Sí | 13 (25) |
| Patrón (%) | |
| B1 | 9 (17,3) |
| B2 | 17 (32,6) |
| B3 | 26 (50) |
| Cirugía intestinal previa (%) | |
| No | 32 (61,5) |
| Sí | 20 (38,5) |
| Tipo de cirugía (%) | |
| Abierta | 20 (38,5) |
| Laparoscopia | 32 (61,5) |
| Índice de Harvey-Bradshaw | |
| Remisión (<4 ptos) | 8 (15,5) |
| Moderada actividad (5-8) | 25 (48) |
| Marcada (>9 ptos) | 19 (36,5) |
| Clavien-Dindo (%) | |
| 0 | 34 (65,4) |
| I | 11 (21,2) |
| II | 6 (11,5) |
| IIIa | 0 |
| IIIb | 1 (1,9) |
| IV | 0 |
| V | 0 |
| Estancia en días (mediana, RI) | 8 (5–11) |
| Tipo de estancia (%) | |
| Menos de 6 días | 24 (46) |
| Entre 6 y 10 días | 13 (25) |
| Más de 10 días | 15 (29) |
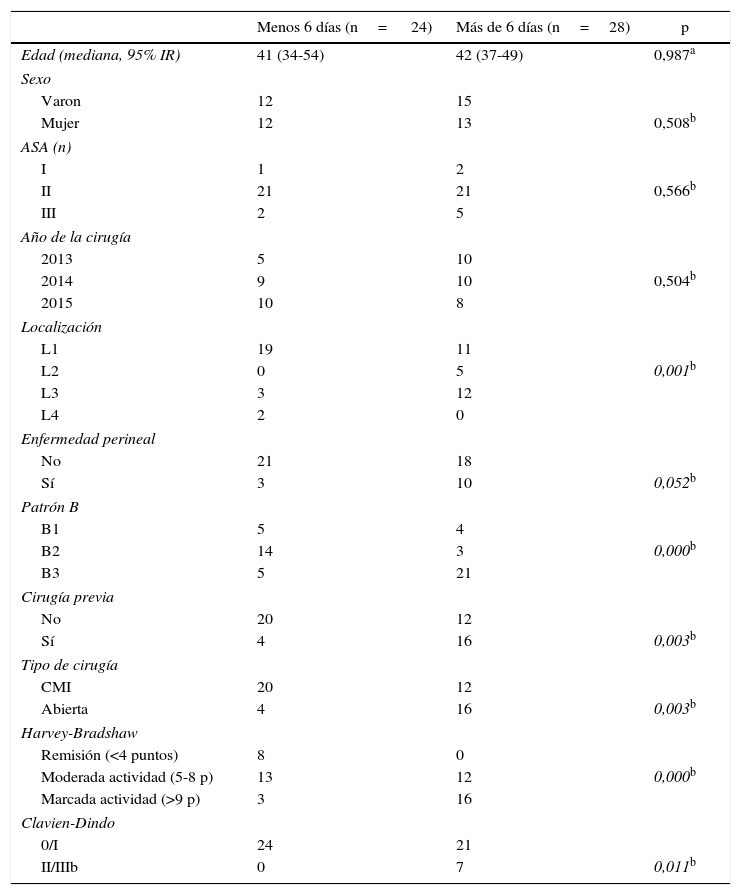
En la tabla 2 se expone el resultado del análisis univariante que compara los pacientes que tuvieron una EP mayor o menor a 6 días. Observamos que la localización de la enfermedad (L1 vs. L2-3), el patrón (B2 vs. B3), la existencia de enfermedad perianal, la cirugía abdominal previa, el tipo de cirugía realizada (CMI vs. laparotomía), el índice de actividad de Harvey-Bradshaw (inferior o superior a 9 puntos) y el grado de Clavien-Dindo (0-1 vs. II/III) se asociaron todos ellos con la duración menor o mayor de 6 días, respectivamente, en la EP.
Estudio univariante (estancia postoperatoria mayor o menor de 6 días)
| Menos 6 días (n= 24) | Más de 6 días (n=28) | p | |
|---|---|---|---|
| Edad (mediana, 95% IR) | 41 (34-54) | 42 (37-49) | 0,987a |
| Sexo | |||
| Varon | 12 | 15 | |
| Mujer | 12 | 13 | 0,508b |
| ASA (n) | |||
| I | 1 | 2 | |
| II | 21 | 21 | 0,566b |
| III | 2 | 5 | |
| Año de la cirugía | |||
| 2013 | 5 | 10 | |
| 2014 | 9 | 10 | 0,504b |
| 2015 | 10 | 8 | |
| Localización | |||
| L1 | 19 | 11 | |
| L2 | 0 | 5 | 0,001b |
| L3 | 3 | 12 | |
| L4 | 2 | 0 | |
| Enfermedad perineal | |||
| No | 21 | 18 | |
| Sí | 3 | 10 | 0,052b |
| Patrón B | |||
| B1 | 5 | 4 | |
| B2 | 14 | 3 | 0,000b |
| B3 | 5 | 21 | |
| Cirugía previa | |||
| No | 20 | 12 | |
| Sí | 4 | 16 | 0,003b |
| Tipo de cirugía | |||
| CMI | 20 | 12 | |
| Abierta | 4 | 16 | 0,003b |
| Harvey-Bradshaw | |||
| Remisión (<4 puntos) | 8 | 0 | |
| Moderada actividad (5-8 p) | 13 | 12 | 0,000b |
| Marcada actividad (>9 p) | 3 | 16 | |
| Clavien-Dindo | |||
| 0/I | 24 | 21 | |
| II/IIIb | 0 | 7 | 0,011b |
Con la limitada casuística y el número correlativamente alto de categorías por variable, el modelo parsimonioso que mejor ajusta es el que contiene la variable Harvey-Bradshaw recodificada como dicotómica (mayor o menor de 9 puntos de actividad) y el tipo de cirugía efectuado (CMI vs. laparotomía). El Harvey-Bradshaw mayor de 9 puntos tiene una OR de 6,49 (IC 95%: 1,46-28,8) para una estancia de más de 6 días, y la laparotomía, 4 veces más riesgo de tener una estancia mayor a 6 días que la CMI (OR: 0,23: IC 95%: 0,05-0,95).
DiscusiónLa estancia mediana obtenida en esta serie (8 días con RI de 5-11) es superior a la esperada y también algo más prolongada (1-2 días más) que la obtenida tras cirugía programada por cáncer colorrectal en nuestro propio centro.
Como era de esperar, aquellos pacientes con un índice de actividad clínica preoperatoria elevado (más sintomáticos o enfermos), con una enfermedad más compleja (patrón fistulizante o perforativo) y una cirugía más invasiva (intervenciones previas, necesidad de abordaje abierto), tuvieron una EP más prolongada, lo que demuestra que esta tiene más que ver con las características de la enfermedad que con el tipo de enfermo. En la serie que presentamos una puntuación superior a 9 puntos en la escala de Harvey-Bradshaw y la realización de cirugía abierta fueron las 2variables que estadísticamente se asociaron a un mayor riesgo de EP mayor de 6 días.
Algunas variables, como la edad o el ASA, típicamente asociadas a estancias prolongadas en la mayoría de los procesos quirúrgicos, no tienen aplicación en este grupo de pacientes, por lo general jóvenes y sin enfermedades sistémicas severas (el 87% fueron ASA I o II). Así mismo, la baja tasa de complicaciones (el 85% se clasificó como Clavien-Dindo 0 o I, y solo un 2%, de grado IIIb) restó valor estadístico a esta variable también asociada por lo general a una prolongación de la hospitalización. Otros estudios han señalado las ventajas de la cirugía laparoscópica en el tratamiento quirúrgico de la EC7 y en la serie que presentamos casi las 2/3 partes de los pacientes fueron tratados mediante CMI, sin embargo, su utilización está en relación con los antecedentes quirúrgicos previos y la existencia de un patrón inflamatorio-perforativo o de enfermedad intraabdominal compleja8.
Recientemente se ha introducido en la práctica clínica la medida de los niveles seriados de la proteína C reactiva (PCR) durante el postoperatorio como una medida predictiva de complicaciones postoperatorias, lo que facilita el alta hospitalaria precoz en aquellos casos que presentan un descenso de los niveles de referencia. Los pacientes con EC no estrictamente fibroestenosante presentan cifras elevadas de PCR preoperatoria y su patrón de descenso durante el postoperatorio podría ser diferente o más gradual que en casos sin EII. En la serie presentada no se midieron rutinariamente estos niveles, por lo que no tenemos datos a este respecto. En un estudio sobre los factores de riesgo de complicaciones sépticas postoperatorias tras una resección con anastomosis por EC, se encontró que los niveles de PCR preoperatorios >10mg/l o bien un patrón ascendente durante el preoperatorio se asociaron a un incremento de las complicaciones intraabdominales postoperatorias9. Se requieren más estudios que confirmen el valor predictivo de las complicaciones posquirúrgicas de los niveles de PCR pre- y postoperatoriamente en casos de EC.
Por otra parte, la naturaleza ambispectiva de este trabajo no nos permite valorar la importancia e implicación que tienen en la EP la corrección previa de los frecuentes problemas preoperatorios que presentan los pacientes con EC, como el tratamiento de los abscesos intraabdominales mediante punción percutánea previa a la intervención, la corrección de la anemia o ferropenia —común en estos pacientes—, o la necesidad de nutrición —enteral o parenteral— previa a la intervención, ya que solo registramos la EP, y muchas de estas medidas se realizan con los pacientes ingresados, bien a cargo de gastroenterólogos bien de cirugía. En todo caso, estas medidas de optimización, efectivas para disminuir la morbilidad postoperatoria (en especial las infecciones y complicaciones anastomóticas)4,10, se adaptan a las recomendaciones de las guías de FTS relativas a la prehabilitación quirúrgica.
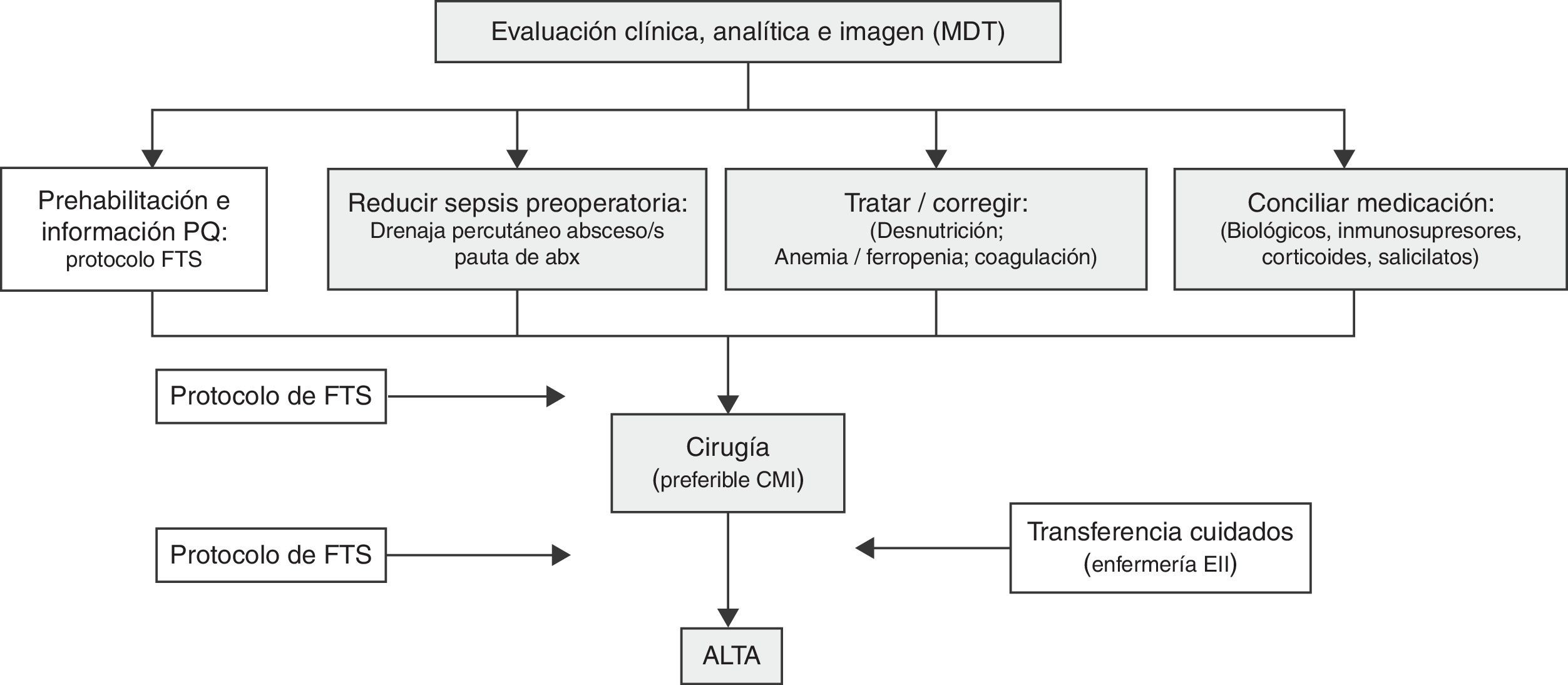
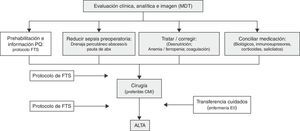
La suma del abordaje médico-quirúrgico transversal para esta enfermedad, a cargo de un equipo multidisciplinar, junto con la optimización del escenario quirúrgico mediante la aplicación de un programa de FTS, debe procurar el marco conceptual y el esquema del manejo perioperatorio de la EC. En la figura 1 se presenta un esquema de la optimización del periodo perioperatorio asociado a los protocolos de FTS para los enfermos con EII en general y para la EC en particular11.
Modificado de De Oca11. Esquema de la optimización perioperatoria asociado a protocolo de FTS para la EII.
Abs: antibioterapia; CMI: cirugía mínimamente invasiva; EII: enfermedad inflamatoria intestinal; FTS: protocolo de fast track surgery; MDT: equipo multidisciplinario; PQ: proceso quirúrgico.
La principal debilidad del presente trabajo es que si bien la movilización desde el primer día, la fluidoterapia restrictiva, la analgesia multimodal y el inicio precoz de la dieta oral fueron la norma en todos los pacientes, no en todos ellos se aplicaron los 8 puntos del protocolo de FTS, sin que tengamos un registro preciso de las causas de no implementación ni un control de la calidad de la información preoperatoria (grado de comprensión) administrada relativa al protocolo de FTS. Nos consta que algunos pacientes prefieren no madrugar para tomarse la bebida hidrocarbonatada prescrita; otras veces se precisa modificar la medicación preoperatoria (gabapentina, dexametasona, etc.) por diversos motivos justificados, pero no registramos las causas concretas de incumplimiento en todos los puntos y, por tanto, no podemos analizar su influencia en el resultado del programa. Otro aspecto que, dada la naturaleza de este estudio, resulta difícil dilucidar es si el mayor o menor grado del cumplimiento del protocolo de FTS se debió a las variables seleccionadas y estudiadas u a otras no recogidas en el presente estudio, como son factores socio-familiares o de sintomatología específica (ej. obstrucción intestinal de larga evolución con dilatación marcada de asas, empleo o no de estoma simultáneo, etc.).
Los pacientes con EC que precisan cirugía requieren información tanto relativa a la naturaleza de su enfermedad —de las alternativas de tratamiento, de lo que ellos pueden esperar de la cirugía y de sus complicaciones—, como específica del proceso quirúrgico. También es necesaria una colaboración activa durante el postoperatorio, aspecto fundamental y reconocido en los protocolos de FTS. La existencia de enfermería de enlace específica para la EII es importante para una rápida y correcta transferencia de los pacientes entre gastroenterología y cirugía y para reanudar/modificar la medicación y coordinar los estudios que sean precisos, si bien, sin un entrenamiento específico, resulta insuficiente como sustituto de una información del proceso quirúrgico, como resultó en nuestra serie.
En definitiva, la EC no supone una barrera para implementar protocolos del FTS, preferiblemente asociados a la CMI, aunque, a diferencia de otros procesos quirúrgicos, la EP prolongada se debe más al tipo de enfermedad que a otros factores del paciente, lo que hace que se requiera un programa hecho a medida de esta. Los pacientes con EII, y con EC, en particular, requieren 2tipos de medidas complementarias: por un lado, un programa específico de optimización preoperatoria, para tratar las frecuentes complicaciones previas que presentan (es necesario un abordaje multidisciplinario entre radiólogos, gastroenterólogos y cirujanos dedicados a esta enfermedad) y, por otro, un programa de medidas perioperatorias de FTS, con atención especial a la transferencia de cuidados entre ambas medidas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo ha sido presentado en la XX Reunión Nacional de la Asociación Española de Coloproctología y Sección de Coloproctología de la AEC, en Elche, del 18 al 20 de mayo de 2016.