El síndrome de la arteria mesentérica superior (AMS) o síndrome de Wilkie (SW) cursa con compresión de la tercera porción duodenal por la pinza aorto-mesentérica, debido a malformaciones anatómicas o pérdidas del tejido adiposo perivascular tras periodos de hipercatabolismo o desnutrición. Provoca dolor posprandial, plenitud, náuseas con o sin vómitos y la consecuente pérdida de peso. El tratamiento inicial debe ser conservador con medidas higiénico-dietéticas y ganancia ponderal, debiendo indicarse cirugía derivativa ante fracaso del mismo.
Presentamos una serie de casos quirúrgicos del SW (tabla 1).
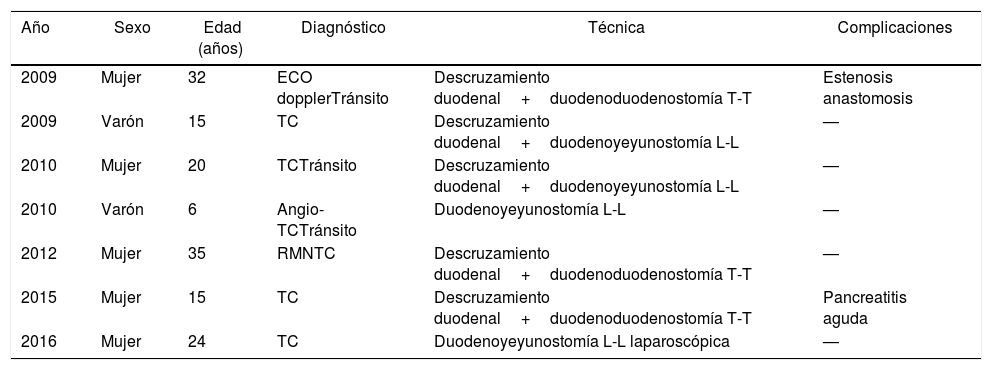
Pacientes intervenidos de SW
| Año | Sexo | Edad (años) | Diagnóstico | Técnica | Complicaciones |
|---|---|---|---|---|---|
| 2009 | Mujer | 32 | ECO dopplerTránsito | Descruzamiento duodenal+duodenoduodenostomía T-T | Estenosis anastomosis |
| 2009 | Varón | 15 | TC | Descruzamiento duodenal+duodenoyeyunostomía L-L | — |
| 2010 | Mujer | 20 | TCTránsito | Descruzamiento duodenal+duodenoyeyunostomía L-L | — |
| 2010 | Varón | 6 | Angio-TCTránsito | Duodenoyeyunostomía L-L | — |
| 2012 | Mujer | 35 | RMNTC | Descruzamiento duodenal+duodenoduodenostomía T-T | — |
| 2015 | Mujer | 15 | TC | Descruzamiento duodenal+duodenoduodenostomía T-T | Pancreatitis aguda |
| 2016 | Mujer | 24 | TC | Duodenoyeyunostomía L-L laparoscópica | — |
ECO: ecografía; RMN: resonancia magnética nuclear; SW: síndrome de Wilkie; TC: tomografía computarizada.
Desde el 2009 al 2018 se intervinieron 7 pacientes. En 5 de ellos (71,4%) se realizó descruzamiento duodenal y anastomosis (3 mediante duodenoduodenostomía y 2 mediante duodenoyeyunostomía), y en otros 2 (28,5%) se practicó duodenoyeyunostomía sin descruzamiento, uno de ellos por vía laparoscópica.
Todos presentaban historia de dolor posprandial que mejoraba tras el vómito, así como bajo peso. La persistencia del dolor, la dificultad para el mantenimiento ponderal y el riesgo de crecimiento inadecuado, a pesar del tratamiento dietético, fueron las indicaciones para cirugía.
Las pruebas diagnósticas son variables. En el 85,7% se practicó TC con contraste oral. En un 14,2% ECO doppler y en otro 14,2% RMN. Al 42,8% se les realizó un tránsito intestinal baritado para confirmar la compresión realizada por la AMS sobre el segmento duodenal.
De los 5 pacientes a los que se les realizó un descruzamiento duodenal, 2 presentaron complicaciones con necesidad de reintervención: una pancreatitis posquirúrgica que requirió necrosectomía, colecistectomía y coledocoduodenostomía; y una estenosis de la anastomosis al décimo día postoperatorio por fibrosis perianastomosis, realizándose adhesiolisis y dilatación con balón a través de yeyunostomía.
El SW o de la AMS es un síndrome poco frecuente1 y de escasa inclusión en el diagnóstico diferencial del dolor abdominal recurrente. Debería considerarse en pacientes con desnutrición o hipercatabolismo, dolores y distensiones abdominales posprandiales que característicamente mejoran con el vómito o las ingestas reducidas, así como en trastornos de la esfera alimenticia que conduzcan al bajo peso, tipo anorexia nerviosa2,3.
Puede ser debido a malformaciones anatómicas4 y pérdidas del tejido adiposo que disminuyan el ángulo aortomesentérico. Otras causas incluyen las complicaciones posquirúrgicas que aumenten la presión sobre la AMS (pérdida de peso posquirúrgica, adherencias, cirugía escoliosis…)5–7.
El tratamiento conservador con soporte nutricional para pretender una ganancia ponderal mantenida puede mejorar la calidad de vida y evitar complicaciones debidas a los episodios de obstrucción intestinal recurrente.
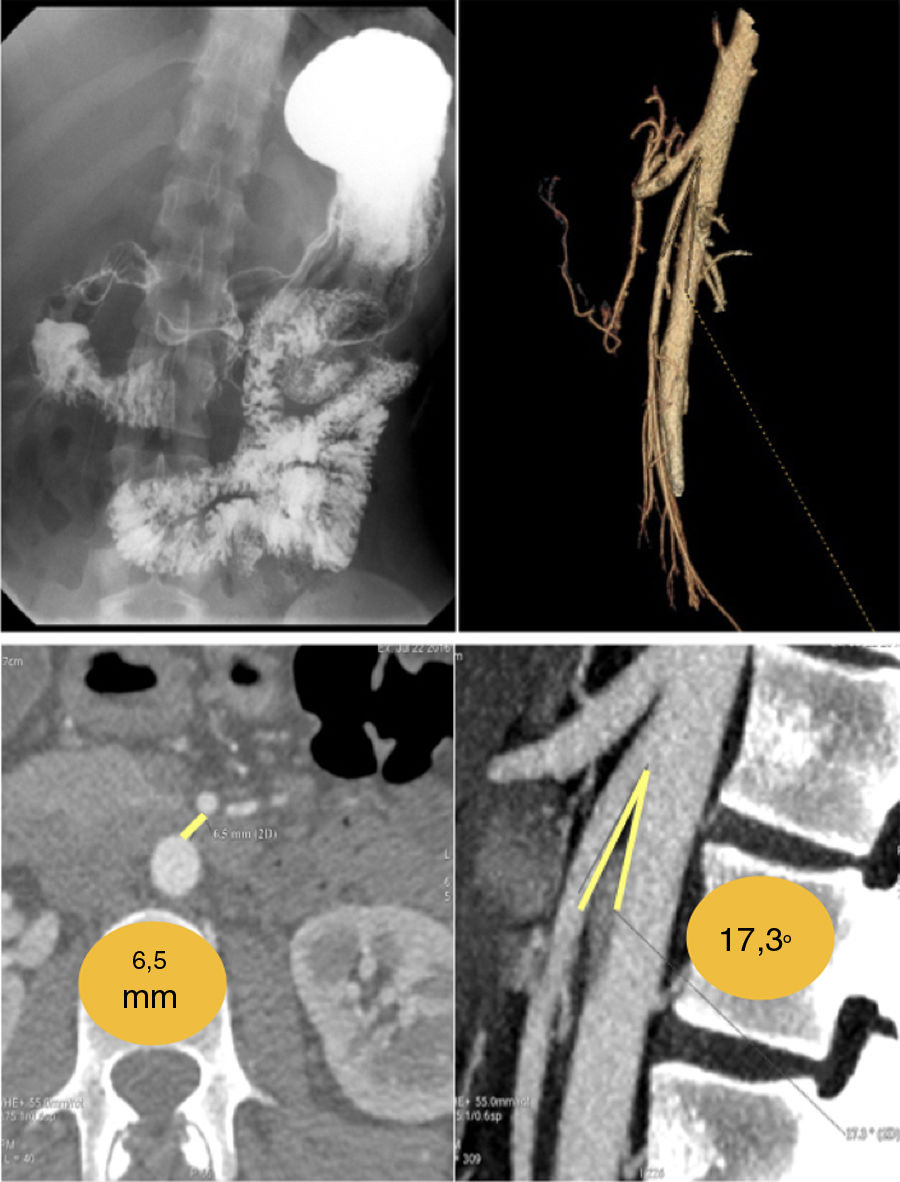
Los criterios radiológicos para su diagnóstico no están claramente establecidos, si bien se considera que en un contexto clínico sugestivo la presencia de un ángulo aortomesentérico inferior a 25° y/o una distancia inferior a los 8mm entre la AMS y el borde duodenal debería hacer sospechar la posibilidad de un SW4 (fig. 1).
No obstante, existen falsos negativos, sobre todo en periodos asintomáticos u oligosintomáticos cuando puede ser difícil objetivar la compresión duodenal o la dilatación retrógrada.
El tratamiento agudo consiste en la descompresión mediante sonda nasogástrica, colocación del paciente en decúbito lateral izquierdo, soporte hidroelectrolítico y terapéutica nutricional hipercalórica preferiblemente vía enteral (oral o a través de sonda nasoyeyunal)8.
Ante el fracaso del tratamiento conservador o la persistencia clínica, está indicado el tratamiento quirúrgico, pudiendo realizarse una duodenoyeyunostomía, una gastroyeyunostomía o la sección del ligamento de Treitz para movilizar el duodeno (técnica de Strong9). Los mejores resultados se obtienen con la anastomosis duodenoyeyunal3,4,10, como sucede en nuestra casuística.
La duodenoyeyunostomía laparoscópica es un tratamiento efectivo, mínimamente invasivo, con una tasa aceptable de complicaciones postoperatorias y resultados favorables a largo plazo, por lo que se considera el tratamiento de elección.
FinanciaciónLos autores declaran no haber recibido ninguna financiación para la realización de este trabajo.
Al Dr. Alberto Colina Alonso, jefe del Servicio y de la Unidad de Gestión Clínica de Cirugía General y del Aparato Digestivo del Hospital Universitario Cruces, por su apoyo para la investigación y formación en cirugía.