La punción retrógrada se puede realizar guiada mediante fluoroscopia o ecografía. Nuestro objetivo fue analizar la utilidad de la ecografía en la punción retrógrada distal de las extremidades inferiores.
MétodosEstudio analítico observacional de diciembre del 2013 a junio del 2019. Se incluyeron todos los accesos retrógrados distales que fueron realizados guiados ecográficamente. Se analizaron datos demográficos y clínicos, vaso utilizado como acceso retrógrado, procedimiento efectuado, cantidad de contraste usada y tiempo de escopia, fallo en el acceso y complicaciones locales.
ResultadosDe 715 procedimientos, se utilizó el acceso retrógrado ecoguiado en 25 pacientes (64% hombres). La edad media fue de 74,8 años (45 a 90), con un 92% de diabéticos y un 32% de insuficiencia renal crónica. La clínica inicial era estadio 4 de Rutherford en dos pacientes y estadios 5-6 en los restantes 23. En 24 (96%) pacientes la punción ecoguiada fue satisfactoria, mientras que en un caso (4%) no se consiguió entrar en el vaso diana. Posteriormente a la punción, el éxito técnico de la revascularización fue conseguido en 19 (79,2%) pacientes, con cinco (20,8%) en los que no se consiguió superar la lesión. Las arterias utilizadas como acceso retrógrado fueron: tibial anterior 11, tibial posterior 10 y peronea en cuatro. Se utilizó una media de 63mL (9 a 100 mL) de contraste con un tiempo medio de escopia de 43 minutos (15 a 76 min). No se observaron complicaciones relacionadas con el acceso retrógrado.
ConclusionesEl acceso retrógrado distal ecoguiado es un método seguro y efectivo, que supone un buen recurso en aquellos procedimientos endovasculares en los que no es posible su realización vía anterógrada.
Retrograde access performed guided by fluoroscopy or ultrasound. We aimed to analyze the usefulness of ultrasound in retrograde access in patients with critical limb ischemia.
MethodsObservational analytical study. From December 2013 to June 2019. We included all retrograde accesses that were guided by ultrasound. Our register assesses demographic and clinical data, the vessel used as retrograde access, the procedure performed, the amount of contrast agent used and time of fluoroscopy, access failure, and local complications.
ResultsOn 715 procedures performed, was used ultrasound-guided retrograde access in 25 patients (64% men). The mean age was 74.8 years (45-90), with 92% of diabetics and 32% of chronic renal failure. Two patients with Rutherford stage 4 and 23 with stage 5-6. In 24 (96%) patients the ultrasound-guided puncture was successful, while in one (4%) of them, it was not possible to enter the target vessel. After the punch, was achieved the technical success of revascularization in 19 (79.2%) patients, with 5(20.8%) in whom did not the arterial injury was not overcome. The arteries used as retrograde access were: anterior tibial 11, posterior tibial 10, and peroneal in 4. The mean of contrast used was 63 mL (9-100 ml) with an average time of 43 minutes (15- 76 min). Complications related did not observe in retrograde access.
ConclusionsUltrasound- guided retrograde distal access is an effective method that may use as a bailout method in those endovascular procedures in which it is not possible to cross the lesion anterogradely.
La isquemia crítica de las extremidades inferiores supone un problema sanitario creciente que produce una alta morbimortalidad en la población1. El tratamiento endovascular para la revascularización es, en la actualidad, de primera elección en la mayoría de los pacientes2. Tradicionalmente, se realiza mediante un acceso proximal a la lesión y cateterización de la misma de forma anterógrada, por lo general a través de una punción de la arteria femoral común, pero en un 20 a 40% de los pacientes que presentan lesiones oclusivas crónicas no es posible atravesar la lesión por esta vía3. Ante esta problemática, se utilizan diversos dispositivos de recanalización o reentrada, así como, el acceso retrógrado, es decir, puncionando la arteria distal a la lesión y recanalizando la lesión en sentido inverso al flujo. La punción retrograda de las arterias a nivel del pie se describió por primera vez por Iyer et al. en 19904, y desde entonces se han publicado varias series de casos que han demostrado que es una alternativa eficaz. La punción retrógrada se puede efectuar guiada mediante fluoroscopia o con ecografía. Los beneficios de la ecografía son la ausencia de irradiación y la posibilidad de evaluar el calibre y los sectores menos calcificados del vaso a puncionar.
El objetivo de este estudio es analizar la utilidad de la punción ecoguiada en el abordaje retrógrado distal en la isquemia crónica de las extremidades inferiores.
MétodoDiseño del estudio: Estudio retrospectivo analítico observacional, en el servicio de cirugía vascular de un hospital de tercer nivel, centro de referencia de un área de 1.300.000 habitantes.
Criterios de inclusión: Se incluyeron todos los pacientes que fueron sometidos a cirugía de revascularización mediante la técnica endovascular de miembros inferiores que presentaban criterios de isquemia crítica y que requirieron un acceso retrógrado distal realizado mediante ecografía.
Indicación del acceso retrógrado: Revascularización fallida desde la vía anterógrada por la arteria femoral.
Criterios de exclusión: Pacientes en los que no se podían recoger datos de los registros informáticos por pérdida de seguimiento.
Recogida de datos: Los datos demográficos fueron recopilados de forma prospectiva en una base de datos. Se recogió información demográfica, factores de riesgo vascular y antecedentes patológicos de interés. Se hizo constar la arteria distal utilizada como acceso retrógrado, la cantidad de contraste empleado y el tiempo de escopia. Las velocidades por ecodoppler realizadas en el seguimiento para valorar la permeabilidad del procedimiento.
Variables principales analizadas: El éxito técnico, las complicaciones locales en relación con la punción y la permeabilidad al mes, a los seis y 12 meses.
Variables secundarias analizadas: Tipos de procedimientos endovasculares realizados (angioplastia [ATP] simple, ATP medicalizada o colocación de stent). Se valoró la evolución clínica, la tasa de salvamiento de la extremidad y la mortalidad de la muestra.
Definiciones:- •
Isquemia crítica: Paciente con arteriopatía periférica de extremidades inferiores asociado a dolor en reposo y/o lesiones tróficas (categorías 4, 5 y 6 de Rutherford).
- •
Acceso vascular percutáneo: Acceder a la luz arterial mediante punción con una aguja seguida de la colocación de una guía en el interior de la aguja, posteriormente, se retira la aguja y queda la guía como guía (técnica Seldinger).
- •
ATP: Dilatación de la arteria objetivo mediante la utilización de un balón.
- •
Éxito técnico en nuestra serie: Definido como toda punción que acaba con el introductor dentro de la luz verdadera del vaso distal.
- •
Éxito de la revascularización: Poder atravesar la lesión mediante el acceso retrógrado y realizar la revascularización.
- •
Balón de perfil ultra-bajo: Es un balón con un diámetro de inflado de 1,5 a 3 mm, útil para vasos de pequeño calibre como son las arterias tibiales y la peronea.
Análisis estadístico: Los datos extraídos se almacenaron y procesaron en una base de datos relacional Microsoft Access®. Se tabularon variables cuantitativas y categóricas. Los datos se evaluaron mediante con el programa SPSS v.19.0 para Windows®.
Comité de ética: Estudio aprobado por el comité de ética de la investigación de nuestro centro con el número de referencia: PR458/20.
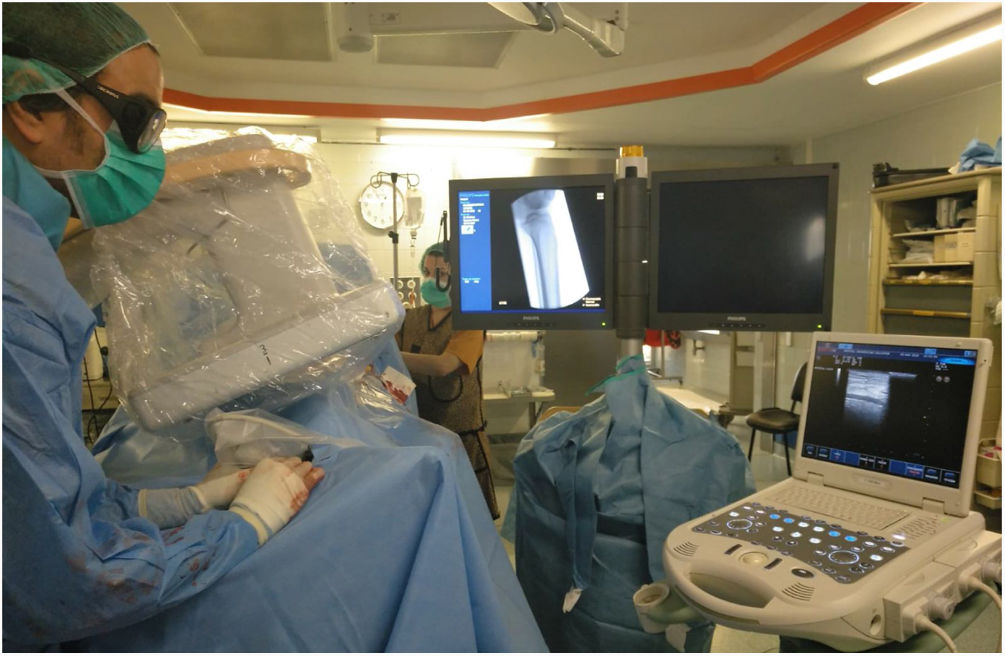
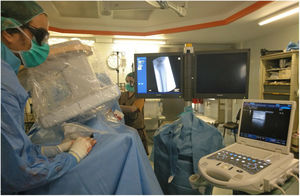
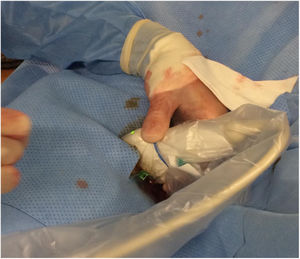
Técnica de la punción retrógrada:Todos los pacientes eran intervenidos bajo bloqueo neurológico ciático-poplíteo de la pierna afecta por parte de anestesia con Ropivacaína 0,5%, 10 mL. Se utilizaba una sonda lineal de frecuencias medias-altas de un ecógrafo portátil (ESAOTE mylab25, ESAOTE SPA) con sonda LA523 (figs. 1 y 2); analizando la morfología y estado de la pared del vaso distal que se consideraba el más idóneo para el abordaje retrógrado. Se corroboraba la permeabilidad del mismo y se localizaba la zona con menor calcificación para la punción.
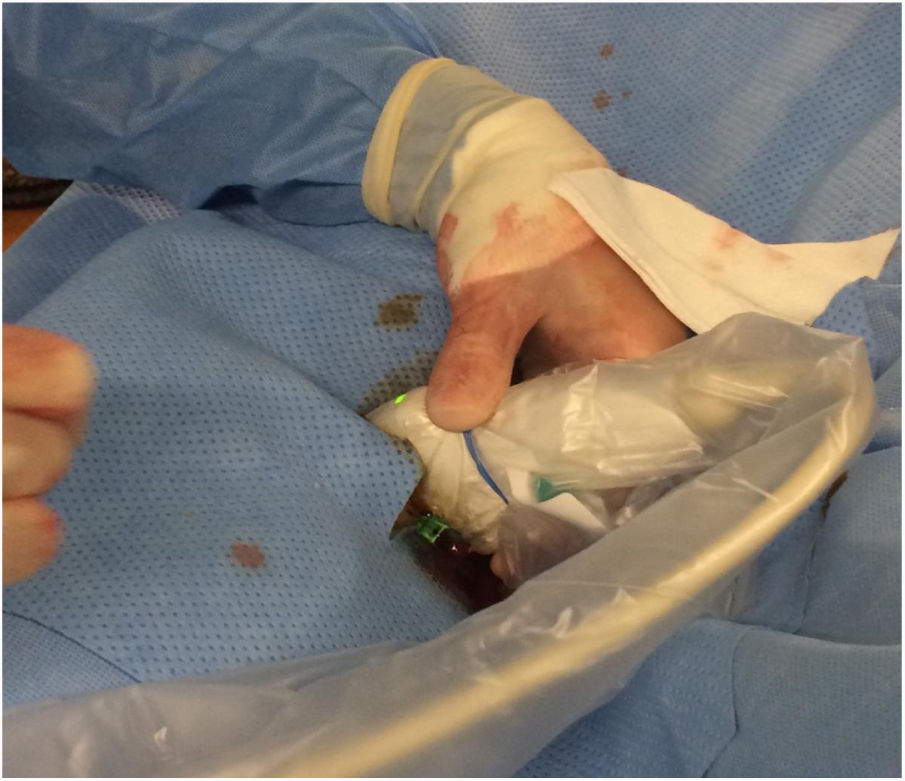
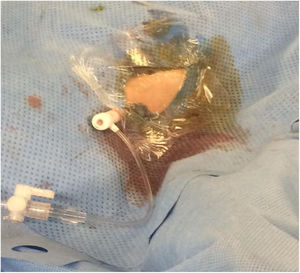
El acceso vascular se realizó mediante el uso de un kit de micropunción 4 F (Cook Medical, Bloomington, Ind). Este kit contiene una aguja ecogénica de 21G de 4 cm, una guía 0.018”, un microintroductor de 2,9 Fr y 7 cm y una válvula hemostática. Una vez colocado el microintroductor (fig. 3), se introducía una guía de 0,018 pulgadas a través del acceso retrógrado progresándola en dirección proximal con ayuda de un catéter-soporte (CXI de Cook Medical®). Una vez pasada la lesión, se realizaba la «captura» de la guía distal hasta exteriorizarla a través del introductor proximal. De esta forma, se conseguía un soporte máximo y seguro en la luz arterial verdadera. El procedimiento de ATP y/o stenting se efectuaba vía anterógrada en todos los casos.
Técnica de hemostasia en el acceso retrógradoAl completar la intervención, la hemostasia generalmente se realizaba mediante la compresión manual. Otra técnica empleada fue mediante el inflado, durante tres a cinco minutos de un catéter-balón de bajo perfil a bajas presiones en el sitio de punción. Para ello, una vez retirados el introductor distal y el resto de los dispositivos distales, se pasaba la guía a nivel más distal del punto de punción y con un balón de diámetro equivalente a la luz del vaso puncionado se realizaba el inflado. En caso de que no fuese efectiva la hemostasia con el balón, se llevaba a cabo compresión manual del punto de punción durante 10 min y se aplicaba un compresivo no circunferencial durante 12 horas. La hemostasia con balón nos permitía tener la posibilidad de mantener la luz permeable del vaso distal puncionado.
ResultadosDe 715 procedimientos endovasculares realizados durante el período de diciembre del 2013 a junio del 2019, se utilizó el acceso retrógrado ecoguiado distal en 25 pacientes (3,49%). Su edad media era de 74,8 años (45 a 90). La tabla 1 resume las características demográficas y clínicas de nuestra población.
Datos demográficos y clínicos
| n=25 | |
|---|---|
| Sexo | |
| Hombres | 16 (64%) |
| Mujeres | 9 (36%) |
| Factores de riesgo | |
| Hipertensión arterial | 23 (92%) |
| Diabetes mellitus | 23 (92%) |
| Dislipemia | 20 (80%) |
| Insuficiencia renal | 8 (32%) |
| Cardiopatía isquémica | 8 (32%) |
| EPOC | 8 (32%) |
| Categoría clínica | |
| Rutherford 4 | 2 (8%) |
| Rutherford 5 | 20 (80%) |
| Rutherford 6 | 3 (12%) |
EPOC: enfermedad pulmonar obstructiva crónica.
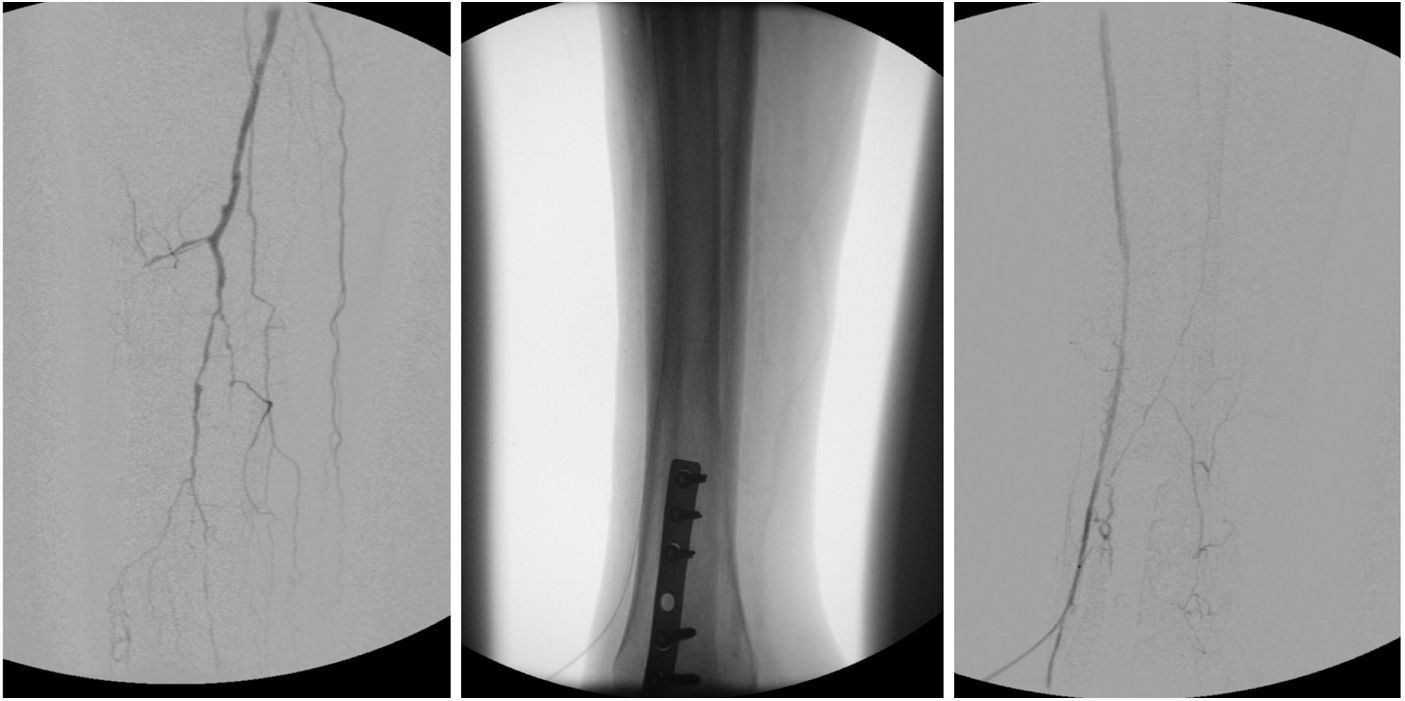
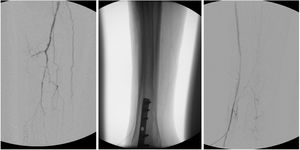
Las arterias utilizadas como acceso retrógrado fueron: tibial anterior en 11 casos (44%), tibial posterior en 10 (40%) y peronea en cuatro (16%) (fig. 4).
Se empleó una media de 63 mL (9 a 100) de contraste, con un tiempo medio de escopia de 43 min (15 a 76).
El éxito técnico de la punción ecoguiada fue del 96%, no consiguiéndose la punción correcta del vaso diana en un procedimiento. De los 24 casos en los que se consiguió una correcta punción, un total de 19 (79,2%) finalizaron con éxito en la técnica de revascularización, objetivándose cinco (20,8%) accesos en los que no fue posible atravesar la lesión. No se observaron complicaciones relacionadas con el acceso.
Los procedimientos endovasculares realizados y el sector tratado se detallan en la tabla 2.
La duración media del seguimiento fue de 18±17,9 meses. La permeabilidad de los procedimientos al mes, a los seis y 12 meses fue del 100, 78,5 y 71,4%, respectivamente. Objetivándose mejoría clínica en el 64% de los pacientes al año. Ninguno de los sujetos que preservaban la extremidad durante el seguimiento requirió cirugía de derivación distal.
La tasa de salvamento de la extremidad fue del 88 y 80% a los seis y 12 meses, respectivamente. La causa de la pérdida de las extremidades fue la sobreinfección de las lesiones tróficas en todos los casos.
La mortalidad de la serie fue del 12% (tres pacientes), sin que la causa de la muerte tuviera relación con la isquemia crítica ni con la punción retrógrada. Un individuo falleció por hemorragia digestiva a los 30 días, otro debido a una neumonía a los tres meses y el tercero por sepsis secundario a insuficiencia tracto urinario (ITU) a los seis meses del procedimiento. En ningún caso se realizó estudio postmortem.
DiscusiónLa punción retrógrada ecoguiada es una técnica con un alto porcentaje de éxito técnico, evitando la irradiación del cirujano y del paciente durante el procedimiento y que consigue una alta tasa de salvamiento de extremidad en lesiones arteriales complejas, siendo una buena herramienta en aquellos individuos en los que no se haya podido atravesar la lesión por vía anterógrada; coincidiendo con otras series publicadas3,5.
La creciente complejidad de las lesiones arteriales aumenta las tasas de fracaso al atravesar las lesiones, dando lugar al desarrollo de alternativas para el tratamiento de la isquemia crónica de las extremidades inferiores como serían los dispositivos de reentrada o la punción retrógrada5,6. Uno de los beneficios de las punciones retrógradas sería el tener una mayor facilidad para atravesar la lesión objetivo según el tipo de lesión presentada por el paciente. Por esta razón, se creó la clasificación Chronic Total Occlusion crossing approach based on Plaque morphology (CTOP), por Saab et al., según la cual las lesiones tipo I serían fácilmente superadas mediante el abordaje anterógrado, mientras que los tipos II a IV serían aquellos que se beneficiarían de la adición de un abordaje retrógrado7. En nuestra serie no se analizó esta clasificación ya que la decisión de la punción retrógrada no fue tenida en cuenta por la morfología de la oclusión sino por la necesidad clínica intraoperatoria. Otro de los beneficios de esta técnica podría ser un menor coste en comparación con dispositivos de recanalización o de reentrada. Se han comparado dos dispositivos de reentrada en los que el coste de cada dispositivo tipo Outback LTD es aproximadamente de 1.500 € y el de cada catéter Pioneer de 2.600 €, y este además, requiere de una máquina de ultrasonido intravascular (IVUS)8. En el abordaje retrógrado, el coste adicional es únicamente el aportado por el microintroductor, e incluso, grupos reportan esta técnica sin la necesidad de dicho microintroductor, utilizando solamente el catéter-soporte para su realización9. Nuestro grupo aboga por el empleo del microintroducor por la posibilidad de utilizar balones de ultra-bajo perfil en el caso que fuera necesario. Sin embargo, sería importante llevar a cabo un estudio de coste-efectividad en comparación con los otros dispositivos.
El éxito en la punción ecoguiada distal, y con ello conseguir un acceso al vaso útil para realizar el procedimiento, de nuestra serie fue del 96%. El estudio multicéntrico prospectivo efectuado por Walker en 2016 refleja una tasa de fallo de acceso de 6,6%, pero no especifican el éxito en la punción ecoguiada9. Una vez conseguido el acceso distal, la mayoría de nuestros fallos técnicos se asociaron a la incapacidad para volver a entrar en la luz verdadera, en la mayoría de casos debido a la calcificación de los vasos. La tasa de éxito técnico de las intervenciones retrógradas en nuestra muestra (79%) es similar al rango reportado en la literatura, entre 67 y 100%, donde la tasa de éxito técnico se definió como la capacidad de atravesar la lesión por vía retrógrada y completar el procedimiento de revascularización10. Esta gran variabilidad en las tasas de éxito técnico podría deberse a la ausencia de un protocolo estandarizado para intervenciones retrógradas y a que es una técnica que requiere una curva de aprendizaje debido a su complejidad técnica. Shishehbor and Chenier11 proponen un algoritmo con un tiempo límite (10 min) para intentar atravesar la lesión, y si no es posible por esta vía, optan por el acceso retrógrado. En la literatura, esta técnica se ha utilizado principalmente después de un acceso anterógrado fallido y no se ha comparado específicamente entre punción ecoguiada o por fluoroscopia5,12, por lo que, hasta la fecha, y según nuestro conocimiento, es el primer estudio que reporta datos específicos de la técnica ecoguiada.
Las tasas de complicaciones del abordaje retrógrado oscilan entre el 1,0 y el 12,5%, siendo la mayoría de ellas menores, ya que no requieren intervención13. En nuestra serie, la tasa de complicaciones relacionadas con la punción es inexistente, posiblemente debido a la utilización del ecodoppler, que permite decidir qué segmento del vaso distal es más apto para ser puncionado en comparación con las técnicas fluoroscópicas que no permiten una valoración minuciosa del lugar de punción. El perfil de seguridad de este procedimiento ha impulsado a diversos autores a realizar el acceso retrógrado distal de forma primaria en pacientes con obesidad mórbida u otras contraindicaciones o dificultades para el acceso anterógrado14. Igualmente, en nuestra experiencia, no suele ser una práctica habitual ya que en la mayoría de pacientes se consigue el acceso anterógrado. Una de las mayores complicaciones a tener en cuenta y a prevenir es la oclusión del vaso del acceso retrógrado, especialmente si es el único tronco de salida. Se han sugerido técnicas para reducir este riesgo, como el uso de vasodilatadores intraarteriales, para minimizar el vasoespasmo, y el acceso sin colocar el introductor o también la disección abierta del vaso con punción directa del vaso15. En nuestra opinión, lo más importante es la correcta evaluación del vaso en el punto de punción que evita lesionarlo. Al tratarse de vasos de pequeño diámetro, el control ecográfico permite visualizar cuando se está intraluminal, así como buscar la zona menos lesionada, acciones que la fluoroscopia no permite realizar. Es importante comentar que no solamente es la punción lo que permite conseguir el éxito del procedimiento, sino que se requiere también la implicación del anestesista, ya que el bloqueo del nervio ciático, que se efectúa en todos los casos permite no solo el confort del paciente sino también favorece la vasodilatación distal, evitando el vasoespasmo relacionado con la propia punción y colocación del microintroductor.
ConclusiónConcluimos que el acceso retrógrado distal ecoguiado es un método efectivo y seguro, que consigue un alto porcentaje de salvamiento de extremidad, en aquellos procedimientos endovasculares en los que no es posible su realización vía anterógrada. El uso de la ecografía para la punción y de intentar consensuar un tiempo límite en las lesiones complejas ayudaría a disminuir la exposición del contraste al paciente y la exposición a la radiación al cirujano y al paciente.
Con respecto a las limitaciones de nuestro estudio, en primer lugar, se trata de un estudio retrospectivo de datos recogidos prospectivamente, con el riesgo de sesgo asociado a un estudio no aleatorizado, además del bajo número de casos recogidos que disminuyen su validez externa.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.