El derrame pericárdico (DP) es una entidad clínica de manejo multidisciplinar. Existen varias técnicas quirúrgicas para su diagnóstico y tratamiento. En el presente estudio aportamos nuestra experiencia en la realización de ventana pericárdica (VP) por videotoracoscopia.
Material y métodosHemos intervenido a 56 pacientes (20 mujeres y 36 hombres) con el diagnóstico de DP crónico moderado-severo. La edad media fue de 56±1,22 años. El lado elegido para el abordaje dependía de la existencia del derrame pleural o lesión pulmonar asociada, en su defecto por el lado izquierdo.
ResultadosLa duración media de la intervención fue de 37,6±16 minutos. Los diagnósticos definitivos fueron en el 23% de los casos por procesos malignos, destacando el carcinoma broncogénico y el cáncer de mama. La mortalidad intraoperatoria fue del 0%.
ConclusionesLa VP videotoracoscópica es una técnica efectiva y segura para el diagnóstico y tratamiento del DP crónico, que permite en un mismo acto quirúrgico su drenaje y la biopsia pleuropulmonar y/o mediastínica.
Pericardial effusion is a clinical condition requiring multidisciplinary management. There are several surgical techniques for its diagnosis and treatment. In the present study we report our experience in performing a pericardial window (PW) by videothorascopy.
Material and methodsWe performed surgery on 56 patients (20 females and 36 males), with a mean age of 56±1.22 years, and diagnosed with moderate to severe chronic pericardial effusion. The side chosen for the approach depended on whether there was an associated pleural effusion or lung lesion, and if not the left side was chosen.
ResultsThe mean duration of the surgery was 37.6±16minutes. The definitive diagnoses were malignant processes in 23% of cases, including bronchogenic carcinoma and breast cancer. The intra-operative mortality was 0%.
ConclusionsVideothorascopic pericardial window is an effective and safe technique for the diagnosis and treatment of chronic pericardial effusion, and which enables it to be drained and perform a pleuro-pulmonary and/or mediastinal biopsy during the same surgical act.
El pericardio es una membrana serosa compuesta de dos capas (parietal y visceral), que contiene una discreta cantidad de líquido. Su respuesta inflamatoria se acompaña de una acumulación de líquido en cantidad variable (> 50ml)1.
El pericardio puede ser afectado directamente por agentes infecciosos, inflamatorios, físicos o traumáticos y de forma secundaria, por alteraciones metabólicas o enfermedades sistémicas. La forma de reacción del pericardio ante este tipo de agresiones puede ser, entre otras, con la acumulación de líquido en el espacio pericárdico (derrame pericárdico [DP] y, en ocasiones, taponamiento cardiaco)2.
La cuantificación del derrame se ha tratado de llevar a cabo con diversas clasificaciones, teniendo en cuenta que el líquido pericárdico no suele cuantificarse directamente, el derrame se diagnostica habitualmente tras la realización de alguna técnica de imagen, generalmente por un ecocardiograma. De una manera práctica, la separación del pericardio visceral y parietal puede ser muy sugerente de la cuantía del derrame. Según los criterios de Weitzman1, una separación de hojas pericárdicas inferior a 0,5cm se considera DP ligero; entre 0,5 y 1,5cm, derrame de grado moderado; entre 1,5 y 2,5cm, derrame moderado-severo; y superior a 2,5cm, de grado severo.
Con frecuencia el DP es un hallazgo casual ya que en muchos casos no causa síntomas. A pesar de ello, su diagnóstico puede tener importantes consecuencias tanto pronósticas como terapéuticas. Aproximadamente la mitad de los pacientes con DP presentan taponamiento cardiaco3–5, considerándose una urgencia médica y precisando su drenaje mediante pericardiocentesis, independientemente de la etiología del mismo.
El tratamiento del DP depende fundamentalmente de la enfermedad de base y del compromiso hemodinámico2. Si el DP es ligero, no hay necesidad de más estudios en ausencia de síntomas. En el DP moderado se practicará una analítica general de sangre y estudio de la función tiroidea. En este caso, el tratamiento dependerá de la etiología, y si ésta fuese desconocida, se realizará seguimiento del enfermo anualmente. En el derrame masivo se practicarán los mismos estudios que en el derrame moderado y además una pericardiocentesis, con estudio del líquido pericárdico. Si el derrame se reproduce en cantidad masiva, se practicará una nueva pericardiocentesis excepto en aquellos pacientes en los que ya se hubieren practicado pericardiocentesis cuantiosas previas. Tras la nueva pericardiocentesis se seguirá observando al paciente y si se reproduce el derrame masivo y persistente, se indicará una pericardiectomía2,6.
En los últimos años, la pericardiotomía percutánea con balón se ha convertido en una importante herramienta para el diagnóstico y tratamiento del DP; sin embargo, en determinados casos, tales como los derrames recidivantes o loculados es necesario la realización de una ventana pericárdica (VP)7. En este estudio presentamos nuestra experiencia y resultados en la realización de VP por videotoracoscopia.
Material y métodosSe ha realizado un estudio retrospectivo, en el período comprendido entre julio de 1996 y diciembre de 2009, de 56 pacientes con DP moderado-severo (36 hombres y 20 mujeres), a los que se les realizó una VP por videotoracoscopia. La edad media fue de 56±1,22 años. El 82% presentaba dolor centro torácico y disnea. Se solicitó una TAC para determinar la localización preferente del DP, así como la presencia de enfermedad pleuropulmonar asociada. En casos de existencia de signos radiológicos o ecocardiográficos de pericarditis constrictiva y situación hemodinámica inestable se excluían para cirugía videotoracoscópica. Todos los pacientes fueron estudiados en el Servicio de Cardiología, siendo las principales indicaciones:
- –
DP crónico moderado-severo.
- –
DP recidivante.
- –
DP de etiología desconocida.
- –
DP asociado a enfermedad pleuropulmonar.
- –
DP resistente a tratamiento médico.
- –
DP loculado.
La intervención fue realizada bajo anestesia general e intubación selectiva, colocando al paciente en decúbito lateral en posición de toracotomía lateral. Cinco pacientes con signos de compromiso hemodinámico y taponamiento precisaron de una pericardiocentesis previa a la inducción anestésica.
El lado elegido dependía de la existencia de derrame pleural o lesión pulmonar asociada, en su defecto por el lado izquierdo. El abordaje izquierdo se efectúo en 45 casos.
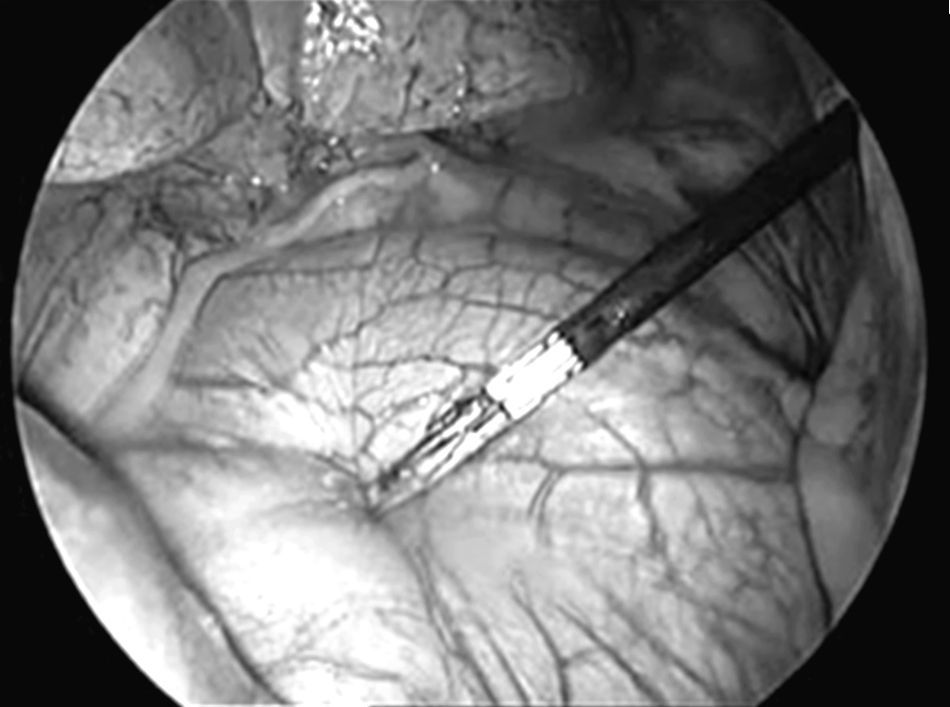
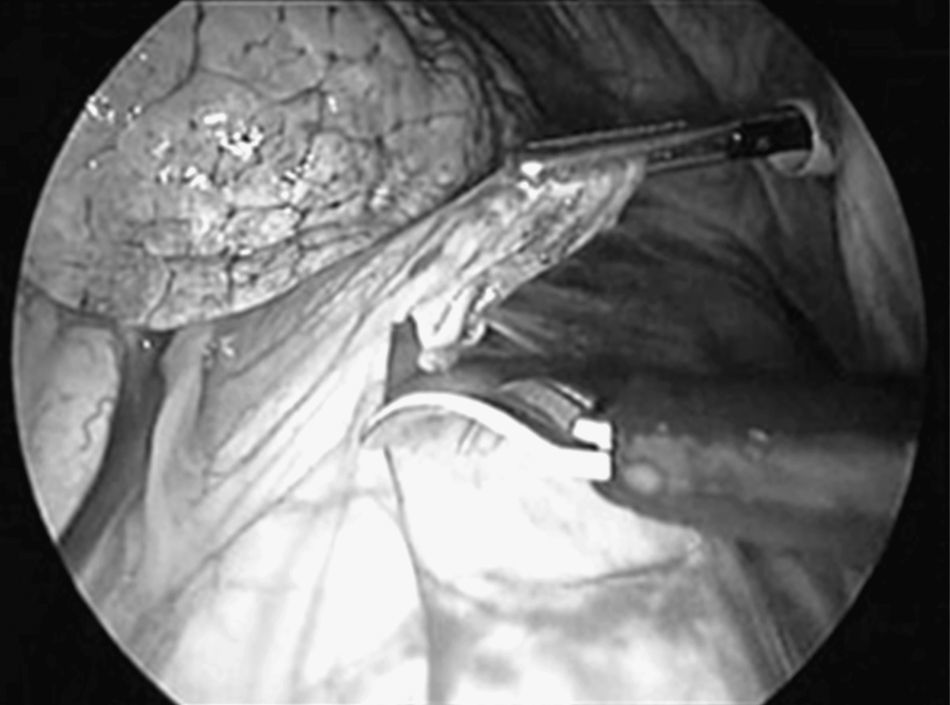
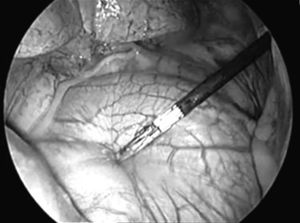
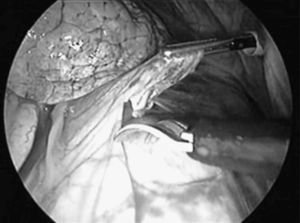
El abordaje se realizó a través de tres puertas de entrada en 45 casos y 4 en el resto por problemas de colapso pulmonar y la presencia de adherencias. La primera puerta de entrada (trocar de 11,5mm) se efectúo en el 7.°-8.° espacio intercostal línea axilar media para la introducción de la óptica. Tras explorar la cavidad pleural, en los casos en los que se halló derrame pleural se aspiró, enviándose una muestra para citología. La segunda y tercera puerta de entrada (trocar de 5mm) se realizaron en el 5.° y 3.° espacio intercostal línea axilar anterior. Una vez identificado el nervio frénico, se tracciona del pericardio con una pinza endoscópica (fig. 1). A continuación se realizó una sección del pericardio con una endotijeras (fig. 2) con electrocoagulación (42 casos) y bisturí ultrasónico (12). En dos casos el pericardio se encontraba engrosado y muy vascularizado, utilizando para su sección tres cargas de Endogía 2,5mm, sin complicaciones intraoperatorias.
En todos los casos las dimensiones de la VP fue superior a 3 × 5cm. El líquido y el tejido pericárdico se remitieron a microbiología y anatomía patológica. En todos los casos se dejó un tubo de drenaje pleural tipo Blake®, que se retiró cuando el débito fue menor de 250 cc.
ResultadosDe los 56 pacientes intervenidos, 18 presentaban líquido de aspecto macroscópico hemático (32,2%), 16 líquido serohemático (28,5%) y 22 líquido seroso (39,3%). El volumen drenado fue de 430,6 cc±120. Los resultados del estudio microbiológico del líquido resultaron negativos. El estudio citológico reveló la presencia de células atípicas en el líquido pericárdico en 5 casos.
Los diagnósticos definitivos fueron en el 77,3% por procesos benignos: idiopático (12), tuberculoso (9), infeccioso no tuberculoso (7), postcirugía cardiovascular (5), urémico (3), amiloidosis (2), lupus (2), enfermedad hepática (1), mononucleosis (1), sarcoidosis (1); y en el 23,7% de los casos por procesos malignos: carcinoma broncogénico (6), carcinoma de mama (3), linfoma (2), sarcoma (1), mesotelioma (1). La mortalidad intraoperatoria fue del 0%. La duración media de la intervención fue de 37,6±16 min.
Durante el postoperatorio se registró un caso de fuga aérea y dos por débito prolongado, que se trataron con drenaje pleural y fisioterapia respiratoria. La estancia media hospitalaria fue de 3,7 días (2-9 días). Se detectaron dos casos de recidiva: a la semana de la intervención, que precisó drenaje subxifoideo, y a los siete meses, que requirió la realización de una nueva VP en el hemitórax contralateral.
La supervivencia media en los pacientes con DP por proceso maligno fue de 5,6 meses (rango: 2-18 m). En los derrames no neoplásicos se registraron dos casos de fallecimiento por accidente cerebrovascular y uno por edema agudo de pulmón.
DiscusiónLa etiología más frecuente del DP es maligna, dentro de la cual el cáncer de pulmón y el de mama son los más frecuentes. Otras causas descritas son el linfoma, las enfermedades infecciosas, las causas metabólicas, el postoperatorio de cirugía del tórax, los traumatismos, las mesenquimopatías y hasta las causas idiopáticas8. En nuestra serie el 23% de los casos fueron por procesos malignos, destacando el carcinoma broncogénico y el cáncer de mama como neoplasias más frecuentes.
El DP es una entidad clínica de manejo multidisciplinar. La pericardiocentesis es la técnica de elección en los DP agudos, por ser una técnica rápida, que no precisa anestesia general9. Sin embargo, en los DP crónicos la selección del procedimiento óptimo para su diagnóstico y drenaje es controvertida, variando según las necesidades y circunstancias de cada paciente9–13.
Varios abordajes han sido descritos para el diagnóstico y tratamiento del DP: pericardiocentesis, pericardiotomía percutánea con balón, drenaje pericárdico subxifoideo, shunt pericárdico-peritoneal, VP subxifoidea y VP por toracotomía anterior/esternotomía o mediante videotoracoscopia9–13.
La principal ventaja de la videotoracoscopia con respecto a la vía subxifoidea y la pericardiotomía percutánea con balón, es la realización de una amplia resección del pericardio bajo control visual, así como la biopsia pleuropulmonar y/o mediastínica en los casos de afección asociada13. En nuestra serie, la videotoracoscopia permitió, además de la realización de la VP, la biopsia pleural en cinco casos (mesotelioma [1], cáncer de pulmón [2] y fibrosis [2]) y mediastínica en siete casos (sarcoidosis [2], tuberculosis [4], linfoma [1]). Otra ventaja es la baja tasa de morbimortalidad con respecto otros abordajes9–13. En nuestra serie, la mortalidad intraoperatoria fue del 0% y la tasa de complicaciones del 5%.
En nuestro estudio, tras un seguimiento radiológico (ecocardiografía) y clínico de dos años, se detectaron dos casos de recidiva. Piehler et al.14 sugiere la existencia de una relación entre las dimensiones de la ventana y la incidencia de recidivas o desarrollo de constricción. La ventana subxifoidea a pesar de ser un procedimiento rápido, de bajo costo y con una baja morbimortalidad, su exposición es limitada y solo permite la resección de una pequeña porción de pericardio; presentando una tasa de recurrencia del 2,6-20%, dependiendo de las series12.
En los últimos años, la pericardiotomía percutánea con balón ha tenido un importante desarrollo10. Dicha técnica se ha practicado en muchos pacientes con DP sintomático secundario a metástasis pericárdicas de tumores extracardíacos. Sin embargo, al igual que otros autores, coincidimos en que esta técnica es útil en los casos de etiología maligna, pronóstico vital a medio plazo y mal estado general11.
En conclusión, la cirugía está indicada cuando el tratamiento médico fracasa o es necesario establecer un diagnóstico13. Aunque la VP requiere anestesia general e intubación selectiva, es una técnica mínimamente invasiva que permite la toma de biopsia y el drenaje eficaz, especialmente en los derrames loculados y derrames con enfermedad pleural asociada, evitando las complicaciones de los procedimientos quirúrgicos clásicos. Ante los resultados y experiencia en nuestra serie, consideramos que la VP videotoracóscopica es una técnica segura y eficaz para este tipo de DP.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.