Introducción
Estudios epidemiológicos han demostrado que el riesgo de muerte por enfermedad coronaria y la incidencia de episodios cardiovasculares es de 2 a 6 veces más frecuente en pacientes con diabetes mellitus tipo 2 (DM2) que en la población sana1-3. Algunos estudios han mostrado que los sujetos con DM2 y sin historia de enfermedad cardiovascular previa tienen el mismo riesgo de muerte que los no diabéticos que ya han tenido una enfermedad coronaria4,5; sin embargo, otros estudios de cohortes y transversales no han llegado a la misma conclusión6. El elevado riesgo cardiovascular que presentan los pacientes con DM2 se debe a su asociación con factores de riesgo cardiovascular, donde la importancia de la dislipemia es indudable3, y el colesterol unido a lipoproteínas de baja densidad (cLDL) es el principal factor predictivo de presentar un infarto de miocardio en los sujetos diabéticos, como apuntaron los resultados del estudio UKPDS7. La reducción del cLDL con estatinas se asocia a una reducción de episodios cardiovasculares en pacientes con DM2, en prevención tanto primaria8 como secundaria9.
Toda esta carga de evidencia científica se ha plasmado en recientes guías y recomendaciones terapéuticas, como las del NCEP ATP-III10 y las de la Asociación Americana de Diabetes (ADA)11, así como la reciente adaptación española de las Guías Europeas para el Control de la Enfermedad Cardiovascular12 y las recomendaciones de la Sociedad Española de Medicina de Familia y Comunitaria (semFYC)13 para las dislipemias, que mantienen el mismo objetivo terapéutico de cLDL < 2,59 mmol/l (< 100 mg/dl) para los pacientes con DM2, incluso la ADA recomienda reducir el cLDL < 1,81 mmol/l (< 70 mg/dl) en los pacientes que ya hayan tenido un episodio previo de cardiopatía isquémica11. Las recomendaciones de la European Diabetes Policy Group (EDPG), la única guía que asocia la obtención de los objetivos con el riesgo de aparición de complicaciones macrovasculares en los pacientes con DM2, establecen reducir el cLDL < 2,97 mmol/l (< 115 mg/dl) para disminuir el riesgo de aparición de dichas complicaciones en estos pacientes14.
Sin embargo, en estudios realizados recientemente en España15,16 se muestra que solamente entre el 10 y el 15% de los pacientes con DM2 alcanzan el objetivo terapéutico de cLDL < 2,59 mmol/l (< 100 mg/dl), y en un estudio transversal realizado en una consulta de endocrinología de un distrito urbano de Madrid en más de 500 pacientes con DM2 se ha observado que a pesar de que el 91% de los pacientes que habían presentado una cardiopatía isquémica estaban en tratamiento con estatinas, solamente el 53% alcanzaba los objetivos de cLDL < 2,59 mmol/l (< 100 mg/dl), y un significativo menor porcentaje de ellos alcanzaba los objetivos del colesterol unido a lipoproteínas de alta densidad (cHDL) en comparación con los que no habían tenido un episodio coronario previo17. Estos resultados indican que algunos episodios cardiovasculares en los pacientes con DM2 podrían estar en relación con otros factores, como la disminución del cHDL. Así, la administración de gemfibrozilo, un fibrato que incrementa los valores de cHDL, ha demostrado reducir un 24% la incidencia de episodios cardiovasculares en pacientes con DM218.
La fluvastatina de liberación prolongada (FLP), a diferencia de otras estatinas de liberación inmediata, tiene una absorción más lenta, por lo que sus valores plasmáticos son estables durante su tiempo de acción evitando el pico plasmático que presentan el resto de estatinas de liberación inmediata, produciendo una mayor inhibición de la síntesis de colesterol durante las 24 h19,20. Por otro lado, se ha demostrado un incremento progresivo de los valores de cHDL hasta del 21%21, superiores a los encontrados con las otras estatinas22,23.
Pero estos resultados obtenidos con la FLP en ensayos clínicos ¿se observan también en la práctica clínica habitual? El objetivo de este estudio ha sido valorar en la práctica clínica diaria el efecto de la FLP en el cLDL y los lípidos séricos (LS), de acuerdo con las recomendaciones de la EDPG, en pacientes con DM2, en los que dosis máximas de otras estatinas de liberación inmediata no consigan los objetivos de buen control.
Pacientes y método
Diseño del estudio
Se ha diseñado un estudio observacional, abierto, en condiciones de la práctica clínica diaria, para evaluar el efecto de la FLP en el cLDL y los LS, de acuerdo con las recomendaciones de la EDPG, en pacientes con DM2, tratados y seguidos en nuestra consulta externa de endocrinología, en los que dosis máximas de otras estatinas no consiguen los objetivos de buen control.
Pacientes
Este estudio se ha realizado en el Centro de Especialidades Público Montes de Barbanza, centro de referencia especializado de nivel secundario, que provee servicios al distrito urbano número 31 de Madrid (población, 79.034). De 788 pacientes con DM2 y dislipemia que acudieron consecutivamente a nuestra consulta para una revisión rutinaria y presentaban dislipemia tipo IIa, IIb o IV, se seleccionó a 452, que estaban tratados con dosis máximas de lovastatina, simvastatina, pravastatina y atorvastatina. De éstos, 84 fueron incluidos en el estudio, ya que presentaban un cLDL > 2,97 mmol/l (> 115 mg/dl), fuera de los objetivos de buen control según la EDPG. A estos pacientes se les sustituyó la estatina que tomaban por una dosis única de 80 mg de FLP ingerida en la cena, y se les determinó el colesterol total (CT), el cHDL y los triglicéridos (TG); se calculó el cLDL, y se comparó el porcentaje de pacientes que cumplían los objetivos de buen control para el cLDL y los LS, según la EDPG, antes y a los 9 meses de sustituir las estatinas que tomaban por la FLP. Además, se les midió la hemoglobina glucosilada (HbA1c) y se calculó el índice de masa corporal (IMC) antes y después de sustituir la estatina que tomaban por la FLP, para comprobar que una mejoría del control metabólico o una pérdida de peso influyeran en los resultados. Todos los pacientes incluidos en el estudio llevaban más de un año asistiendo a nuestra consulta, seguían una dieta estándar para diabéticos, que no se modificó a lo largo del estudio, con un aporte calórico diferente dependiendo de su IMC, y no recibían ningún tipo de medicación que pudiera alterar el perfil lipídico, como corticoides, dosis altas de diuréticos u hormonas tiroideas. El estudio se siguió de acuerdo con los principios éticos de la Declaración de Helsinki, y las guías de buena práctica clínica, y fue aprobado por el comité ético de nuestro hospital.
Medidas de laboratorio
Todas las muestras fueron analizadas en el mismo laboratorio (Laboratorio Central del Área 1 de Atención Especializada, CEP Vicente Soldevilla), utilizando los mismos valores de referencia para los parámetros estudiados. El CT, el cHDL y los TG se determinaron mediante métodos enzimáticos, y el cLDL se calculó utilizando la fórmula de Friedewald, salvo en 14 pacientes que presentaban valores de TG > 500 mg/dl, en los cuales se utilizó una determinación directa también por un método enzimático. La hemoglobina glucosilada (HbA1c) se midió por medio de cromatografía líquida de alta resolución (valores normales, 3,5-6,5%).
Medidas antropométricas
Todas las medidas de peso y talla fueron realizadas por la misma persona. El IMC se calculó dividiendo el peso en kilogramos por la talla en metros al cuadrado (kg/m2).
Clasificación de las dislipemias
Las dislipemias se definieron según la clasificación fenotípica de Friedrickson como tipo IIa: elevación del CT con TG normales; tipo IIb: elevación de TG y CT, y tipo IV: elevación de TG con CT normal; los puntos de corte fueron las recomendaciones de la EDPG sobre los objetivos de control de los lípidos para adultos con DM214.
Objetivos de buen control
De acuerdo con las recomendaciones de la EDPG14, para adultos con DM2 se consideraron CT < 4,65 mmol/l (< 180 mg/dl), cLDL < 2,97 mmol/l (< 115 mg/dl), cHDL > 1,19 mmol/l (> 46 mg/dl) y TG < 1,70 mmol/l (< 150 mg/dl) como objetivos de buen control. Se eligieron estas recomendaciones, ya que son las únicas que asocian la consecución de objetivos con la aparición de complicaciones macrovasculares en los pacientes con DM2.
Análisis estadístico
Para comparar las variables cuantitativas emparejadas se utilizó la prueba de la t de Student, excepto para las concentraciones de los TG, que al no seguir una distribución normal se compararon con la prueba no paramétrica de Wilcoxon. Para comparar las variables categóricas relacionadas se utilizó la prueba de McNemar. Todos los análisis estadísticos se realizaron con el programa estadístico SPSS para Windows (versión 13.0, SPSS Inc., Chicago, Estados Unidos). Se consideró estadísticamente significativo un nivel de p < 0,05.
Resultados
El análisis por separado de varones y mujeres no ha mostrado diferencias significativas entre sexos, por lo que los resultados se han analizado tomando la población de varones y mujeres conjuntamente.
Características de la población estudiada
En la tabla 1 se presentan las características basales de la población estudiada, los tipos de dislipemia que presentaban, y los tipos y las dosis de estatina que recibían. La muestra del estudio estaba constituida por 84 pacientes con DM2 de 11,1 ± 7,9 años de evolución. La media ± desviación estándar (DE) de edad fue de 64,9 ± 10,5 años; 35 eran varones (42%) y 49 mujeres (58%). El 38% de los pacientes estaban tratados con insulina o insulina más antidiabéticos orales, y el 62% restante, con antidiabéticos orales solamente; no se modificó el tipo de fármacos durante el estudio.
Control metabólico
Se produjo un incremento significativo de los valores de HbA1c (el 7,6 ± 1,7% frente al 8,1 ± 1,2%; p = 0,006) al final del estudio, pero sin cambios en el IMC (32,3 ± 6,8 kg/m2 frente a 32,2 ± 6,5 kg/m2; p = 0,689).
Control de los lípidos séricos
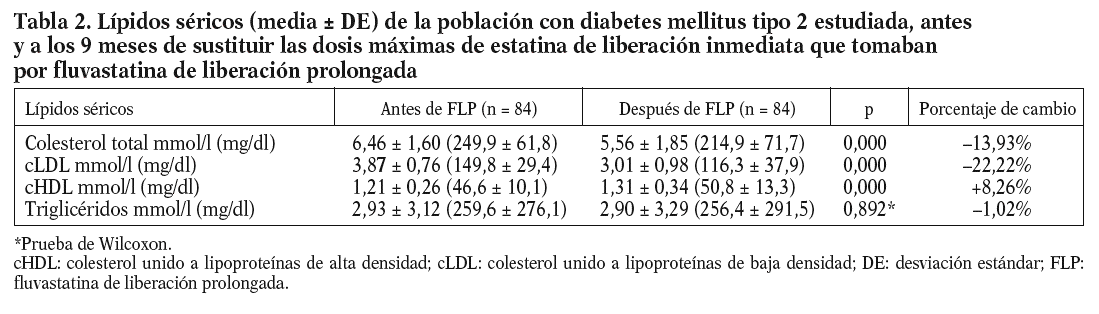
En la tabla 2 se muestra el control de los LS expresado como media ± DE, antes y 9 meses después de sustituir las dosis máximas de estatinas de liberación inmediata que tomaban por una dosis de 80 mg/día de FLP ingerida en la cena. Se observa que a los 9 meses del tratamiento con FLP se produce un descenso significativo de los valores de CT (p = 0,000) y cLDL (p = 0,000) y un incremento de los valores de cHDL (p = 0,000), en comparación con el tratamiento de otras estatinas a dosis máximas. La reducción en porcentaje obtenido tras el tratamiento con FLP fue de un 13,93% para el CT y un 22,22% para el cLDL, con un incremento del 8,26% para el cHDL.
Grado de control de los lípidos séricos
En la tabla 3 se expone el grado de control de los LS, expresado como porcentaje de pacientes que alcanzan los objetivos de buen control, según las recomendaciones de la EDPG, antes y 9 meses después de sustituir las dosis máximas de estatinas de liberación inmediata que tomaban por una dosis de 80 mg/día de FLP ingerida en la cena. El porcentaje de pacientes que alcanzaron los objetivos de buen control del CT, cHDL, cLDL y TG, según la EDPG, se incrementó 9 meses después del tratamiento con FLP, siendo significativo para el CT < 4,65 mmo/l (< 180 mg/dl): el 0 frente al 33%, p = 0,0000; cLDL < 2,97 mmol/l (< 115 mg/dl): el 0 frente al 57%, p = 0,0000, y cHDL > 1,19 mmol/l (> 46 mg/dl): el 50 frente al 58%, p = 0,002.
Discusión
Las guías de la EDPG recomiendan una reducción del cLDL < 2,97 mmol/l (< 115 mg/dl) en los pacientes con alto riesgo cardiovascular, donde se incluye a los pacientes diabéticos, para evitar la aparición de complicaciones macrovasculares14. A pesar de que el objetivo fundamental del tratamiento en estos pacientes es la reducción del cLDL, otros parámetros lipídicos son también importantes, y en pacientes de alto riesgo con diabetes e hipertensión se asocian con frecuencia anormalidades de los valores de TG y cHDL. Un menor porcentaje de pacientes con cardiopatía isquémica previa alcanza los objetivos de cHDL > 1,19 mmol/l (> 46 mg/dl), en comparación con los que no habían tenido un episodio coronario previo17, y se ha demostrado que el incremento de los valores de cHDL se traduce en una reducción de episodios cardiovasculares en pacientes con DM218. Además, diversos estudios15,16 han demostrado que la mayoría de los pacientes diabéticos con o sin enfermedad coronaria previa y en tratamiento con estatinas no alcanzan los objetivos del cLDL15-17. Aunque la fluvastatina se ha considerado una estatina poco potente, el mecanismo de acción de la FLP, estatina de absorción más lenta, hace que sus valores plasmáticos sean más estables durante su tiempo de acción, lo que produce una mayor inhibición de la síntesis de colesterol durante las 24 h19,20, y podría ayudar a los sujetos diabéticos a alcanzar los objetivos no solamente de cLDL, sino también del cHDL; ya que ha demostrado en estudios aleatorizados, controlados con placebo, un incremento superior en los valores de cHDL que los producidos por otras estatinas22,23.
A pesar de ser un estudio observacional y abierto, realizado en condiciones de práctica clínica habitual, y de tener sus limitaciones, como no tener un grupo control, sus resultados demuestran que en pacientes con DM2 y dislipemia la sustitución de las dosis máximas de estatinas de liberación inmediata que tomaban por una dosis de 80 mg/día de FLP produjo una mejoría significativa de los LS y consiguió que un mayor número de pacientes alcanzaran los objetivos de buen control para éstos. Los resultados observados no están influidos por otros factores, como la mejoría en el control glucé mico o la intervención en el estilo de vida, ya que tanto los valores de HbA1c como el IMC al final del estudio no disminuyeron significativamente, sino que se incrementaron en el caso de la HbA1c. Nuestros resultados en la práctica clínica diaria coinciden con un estudio aleatorizado, doble ciego, controlado con placebo realizado por Arampatzis et al24 en pacientes con DM2 y cardiopatía coronaria previa sometidos a una intervención coronaria percutánea (subestudio del estudio LIPS).
En el presente estudio, con la FLP se consiguió una reducción adicional del cLDL del 22,22% en comparación con el tratamiento previo de dosis máximas de otras estatinas de liberación inmediata. No obstante, este efecto se consiguió utilizando una dosis doble de FLP con respecto a lovastatina, pravastatina y simvastatina, e igual que las dosis de la estatina más potente, atorvastatina, aunque el número de pacientes tratados con dosis máximas de esta estatina que no habían alcanzado los objetivos de cLDL < 2,97 mmol/l (< 115 mg/dl) fue solamente del 2%. Reducciones similares del cLDL se han observado en otros estudios aleatorizados, controlados con placebo, en los que se estudiaba el efecto sobre el cLDL de la FLP en comparación con placebo, tanto en pacientes con DM2 que presentaban dislipemia25,26 (25,5 y 29%, respectivamente), enfermedad coronaria previa24 (29%) e hiperlipemia mixta y enfermedad coronaria previa27 (25%), como en no diabéticos con enfermedad coronaria previa sometidos a intervención coronaria percutánea28 (27%).
Esta reducción del cLDL alcanzada con la FLP consiguió que el 57% de nuestros pacientes que no había logrado los objetivos del cLDL < 2,97 mmol/l (< 115 mg/dl), según los criterios de la EDPG, a pesar de estar en tratamiento con dosis máximas de otras estatinas de liberación inmediata, alcanzara dichos objetivos. Estos resultados conseguidos en la práctica médica habitual coinciden también con estudios aleatorizados. En un metaanálisis realizado por Ballantyne et al21, sobre 3 trabajos, en los que se comparaba el efecto sobre los lípidos plasmáticos entre la FLP y la fluvastatina de liberación inmediata en pacientes con hipercolesterolemia, se observó que al cabo de las 24 semanas el 95% de los pacientes con menos de 2 factores de riesgo y el 85% con más de 2 factores de riesgo tratados con la FLP alcanzaban los objetivos de buen control para el cLDL, según el NCEP-ATPIII, por lo que el mecanismo de liberación prolongada de la FLP, con una absorción más lenta y una mayor inhibición de la síntesis de colesterol durante las 24 h19,20, podría ser la causa de estos efectos.
En este trabajo hemos observado también una mejoría favorable en el resto de parámetros lipídicos tras la administración de la FLP, sobre todo un incremento adicional del cHDL del 8,26% respecto a las dosis máximas previas de estatinas de liberación inmediata. Estos resultados coinciden con un estudio prospectivo y aleatorizado, en el que se comparaban los efectos de la FLP y la atorvastatina en el cHDL en pacientes con DM2 y valores bajos de cHDL. La FLP consiguió incrementar los valores de cHDL un 10% más que la atorvastatina (el 12 frente al 2%)29. El incremento del cHDL producido por la FLP está en relación con los valores de TG. En el metaanálisis de Ballantyne et al21, los incrementos adicionales del cHDL producidos por la FLP, en comparación con la fluvastatina de liberación inmediata, van del 6,6% en el grupo de pacientes con valores de TG < 2,26 mmol/l (< 200 mg/ dl) al 12,1% en el grupo con TG de 2,26-3,38 mmol/l (200-299 mg/dl) y el 21,1% en los pacientes con TG basales > 3,39 mmol/l (> 300 mg/dl). Estos resultados son similares a los encontrados en nuestro estudio, ya que los pacientes de la población estudiada presentaban unos TG basales medios de entre 2,26 y 3,38 mmol/l (200 y 299 mg/dl), y el incremento del cHDL fue de un 8,26% más que las dosis máximas de estatinas previas. Teniendo en cuenta que los incrementos máximos de cHDL conseguidos en otros estudios con altas dosis de estatinas de liberación inmediata, como la simvastatina22,23,30, la pravastatina30 y la atorvastatina22,23,30, van del 4,8% para la atorvastatina al 9,6% para la simvastatina, es de suponer que en nuestro trabajo el cambio de las dosis máximas de estatinas de liberación inmediata por la FLP supuso un incremento del cHDL entre el 13 y el 18%, aproximadamente. En el presente estudio no hemos encontrado diferencias significativas en la reducción de los valores de TG producidas por la FLP en comparación con dosis máximas de otras estatinas de liberación inmediata, siendo las reducciones similares a éstas. La mayoría de trabajos aleatorizados realizados con FLP en los que se han observado reducciones significativas de los niveles de TG van del 14,7% con respecto al placebo24, al 17% con respecto a la basal27, y pueden llegar al 31% respecto a la fluvastatina de liberación inmediata cuando los valores de TG son superiores a 3,39 mmol/l (300 mg/dl)21. Están en marcha estudios de más larga duración para ver si se mantienen los efectos conseguidos a largo plazo y si se observan reducciones más importantes sobre los TG.
En el presente estudio, realizado en condiciones de práctica clínica habitual, la sustitución de dosis máximas de estatinas de liberación inmediata por la FLP en pacientes con DM2 y un cLDL > 2,97 mmol/l (> 115 mg/dl), fuera de los objetivos de buen control según la EDPG, produjo cambios en el cLDL y el cHDL similares a los observados en los estudios aleatorizados, controlados con placebo. Además, la FLP consiguió los objetivos de buen control para el cLDL en más de la mitad de los pacientes con DM2 y dislipemia de la población estudiada, que no lo habían conseguido con dosis máximas de estatinas de liberación inmediata. Estos efectos, probablemente mediados a través de su mecanismo de liberación prolongada, unido al incremento del cHDL y a la disminución del CT observados en la población estudiada, ponen de manifiesto la importancia de la FLP como una nueva estrategia de tratamiento en los pacientes con DM2 y dislipemia, a los que proporciona una magnífica mejoría de los parámetros lipídicos.