Las últimas guías de riesgo cardiovascular, tanto europeas como estadounidenses, establecen unos objetivos de control lipídico muy exigentes que suponen un reto terapéutico tanto para el médico como para el paciente. El objetivo de este estudio es conocer el grado de adecuación de los niveles de colesterol unido a lipoproteínas de baja densidad (cLDL) que presentan los pacientes de muy alto riesgo cardiovascular de nuestra área sanitaria con respecto a las guías de riesgo cardiovascular europeas y estadounidenses.
MétodosSe trata de un estudio observacional y retrospectivo de 446 pacientes dados de alta entre junio del 2017 y junio del 2018 con diagnóstico de síndrome coronario agudo, ictus isquémico y enfermedad arterial periférica. Hemos definido una serie de variables entre las que queremos destacar las cifras de cLDL al ingreso y su evolución tras el alta con el objetivo de conocer el grado de control lipídico acorde con las guías europeas actuales, que sitúan el umbral para considerar un control óptimo en pacientes de muy alto riesgo cardiovascular por debajo de los 55mg/dl.
ResultadosLos datos revisados indican un control en el 36,6% de los pacientes según las guías de 2016 (cLDL<70mg/dl) y del 14,8% según las actuales del 2019 (cLDL<55mg/dl); de todos ellos, recibía tratamiento hipolipidemiante el 75,3%. También hemos evidenciado que el número de eventos absolutos aumenta exponencialmente en función de las cifras de cLDL, siendo más evidente en los pacientes con síndrome coronario agudo.
ConclusionesEn este estudio demostramos que la adecuación de las guías de práctica clínica de riesgo vascular es insuficiente en la población de muy alto riesgo vascular, lo que está en consonancia con otros estudios publicados; harían falta más estudios para determinar las causas. Una solución para este problema podría ser la colaboración con el servicio de Medicina Interna, que se ha puesto en marcha en nuestra área sanitaria para derivar a la consulta de Riesgo Vascular a aquellos pacientes candidatos a la administración de los inhibidores de PCSK9.
The latest cardiovascular risk guides, European and American, establish hard lipid control objectives, that suppose a therapeutic challenge for both, doctor and patient. The objective of this study is determine the degree of adequacy of low-density lipoprotein cholesterol levels (LDLc) presented by patients with very high cardiovascular risk in our healthcare area, with respect to European and American cardiovascular risk guidelines.
MethodsThis is an observational and retrospective study of 446 patients discharged between June 2017 and June 2018 with a diagnosis of acute coronary syndrome, ischemic stroke and peripheral arterial disease. We have defined a series of variables among which we want to highlight the levels of LDLc at admission, and its follow-up at discharge, in order to know the degree of lipid control according to current European guidelines, which set the threshold to consider optimal control in patients of very high cardiovascular risk, below 55mg/dl.
ResultsThe revised data indicates a control of the patients in 36.6% according to the 2016 guidelines (LDLc <70mg/dl) and 14.8% according to the current 2019 guidelines (LDLc <55mg/dl), 75.3% of them received lipid lowering treatment. We have also found that the number of absolute events increases exponentially depending on the levels of LDLc, being more evident in patients with acute coronary syndrome.
ConclusionsIn this study, we demonstrated that the adequacy of the vascular risk clinical practice guidelines is insufficient in the population with very high vascular risk, in line with other published studies, further studies would be needed to determine the causes. A solution to this problem could be collaboration with the Internal Medicine service that has been launched in our healthcare area in order to derivate patients to the Vascular Consultation whom could be beneficiated by the administration of the PCSK9 inhibitors.
El grado de control lipídico ha sido el punto de partida de numerosos debates en la medicina actual, abordado tanto desde las consultas de Atención Primaria como en consultas especializadas de riesgo cardiovascular, el principal objetivo en el que se centran es la prevención secundaria en aquellos pacientes que ya han presentado un evento cardiovascular, que los posiciona dentro del grupo de muy alto riesgo.
Las últimas actualizaciones de las principales guías en cuanto al control lipídico tienden a ser cada vez más estrictas en lo que a las cifras de colesterol se refiere, planteando una optimización de las cifras que actualmente se consideran de control. De este modo, los valores de control para estos pacientes en cuanto a cifras de cLDL según la Guía europea de Cardiología para el manejo de las dislipidemias (ESC/EAS 2019)1 y la Guía americana de Endocrinología para el manejo de la dislipidemia y la prevención de enfermedades cardiovasculares (AACE/ACE 2017)2 han sido modificados recientemente. Mientras que antes, según las guías publicadas en 2016, la cifra de control se marcaba por debajo de 70mg/dl, actualmente se considera un control óptimo para estos pacientes cifras de cLDL por debajo de 55mg/dl.
A pesar de la tendencia implantada de conseguir valores cada vez más bajos de cLDL, los estudios realizados hasta el momento como son el REPAR3 o el EURASPIRE4 dejan en evidencia que aún queda camino por recorrer para alcanzar estas ambiciosas metas.
Por tanto, fruto de esta necesidad de mejorar en el control de estos pacientes, surge el principal objetivo que nos planteamos con este estudio, conocer el grado de adecuación en el control lipídico con relación a las principales guías de riesgo cardiovascular en nuestra área de gestión sanitaria. Para ello, hemos usado las herramientas informáticas a nuestro alcance, con la intención de saber nuestro punto de partida, en aras de mejorar la calidad asistencial en nuestra área sanitaria de manera multidisciplinar.
Material y métodosHemos diseñado un estudio observacional, descriptivo, retrospectivo y multicéntrico, realizado en concordancia con Atención Primaria del Área Sanitaria Sur de Córdoba y el servicio de Medicina Interna del Hospital Infanta Margarita. La muestra fue recogida a través del conjunto mínimo básico de datos de altas hospitalarias.
Se incluyó a 446 pacientes dados de alta en el período de junio del 2017 a junio del 2018, con diagnóstico de síndrome coronario agudo, ictus isquémico o enfermedad arterial periférica. No se aplicaron criterios de exclusión, pero no se pudieron obtener datos analíticos de control de todos los pacientes, por lo que el estudio estadístico se realizó finalmente con 352 pacientes.
A través de la historia clínica informatizada en el programa DIRAYA, se recogieron los datos de las variables edad, sexo, tabaquismo y la presencia o no de las siguientes enfermedades entre sus antecedentes: diabetes mellitus tipo 2, hipertensión arterial, insuficiencia renal crónica y eventos cardiovasculares previos (los descritos anteriormente).
Asimismo, se recogieron otros valores de laboratorio como: nivel sérico de creatinina (mg/dl), colesterol total (mg/dl), cLDL (mg/dl), cHDL (mg/dl), colesterol no HDL (mg/dl), triglicéridos (mg/dl) y glucohemoglobina (HbA1c [%]).
Los datos relacionados con el control lipídico y el tratamiento de los pacientes seleccionados se recogieron en 2fases: preevento (analítica basal y tratamiento más reciente antes del diagnóstico del evento cardiovascular estudiado) y postevento (control analítico y tratamiento posteriores al evento cardiovascular).
Además, se recopilaron los reingresos o fallecimientos de los sujetos seleccionados, entre junio del 2018 y junio del 2019, y se recabó información acerca del centro de salud al que correspondían los pacientes y su Médico de Atención Primaria asignado para futuros contactos.
Para establecer el grado de control, se han utilizado las guías AACE/ACE 2017 y ESC/EAS 2019, que marcan como objetivo terapéutico un cLDL menor de 70mg/dl y menor de 55mg/dl, respectivamente, para los pacientes de muy alto riesgo cardiovascular.
La información fue recogida mediante la aplicación ofimática de Microsoft Excel para Microsoft 365 MSO (16.0.13801.20240, 32 bits. Versión 2102) y el estudio estadístico fue realizado con el programa SPSS versión 25 (IBM SPSS Statistics for MacOS, Versión 25.0. Armonk, NY, EE. UU.).
ResultadosSe ha obtenido un total de 446 pacientes en el período especificado; de ellos, se han descartado 94 por no tener datos analíticos (no datos de laboratorio, determinación realizada en otro centro, defunciones, etc.), por lo que el análisis estadístico ha sido realizado con 352 pacientes. En cuanto a los diferentes tipos de eventos registrados; 212 entran dentro del espectro de síndrome coronario agudo, 125 dentro de ictus isquémicos y 15 con enfermedad arterial periférica. También se analizó otra serie de variables clínicas y analíticas que se exponen en la tabla 1.
Variables clínicas y determinaciones analíticas en la muestra basal
| Población, n=352 | N (%) o media±desviación típica |
|---|---|
| Variables clínicas | |
| Edad (años) | 72±13 |
| Hombres | 239 (68) |
| HTA | 260 (74) |
| Diabetes mellitus | 156 (44) |
| Fumador activo | 71 (20) |
| Antecedentes personales de enfermedad | 115 (33) |
| Cardiovascular | |
| Insuficiencia renal crónica | 33 (9) |
| Variables analíticas | |
| Colesterol total (mg/dl) | 170±46 |
| cLDL (mg/dl) | 100±34 |
| cHDL (mg/dl) | 42±13 |
| Triglicéridos (mg/dl) | 141±93 |
| HbA1c (%)a | 7±1,5 |
Para obtener las conclusiones del estudio, nos hemos centrado principalmente en los valores del cLDL; de nuestra muestra, 73 pacientes presentaban un control lipídico <70mg/dl en las analíticas basales (20,7%), mientras que los restantes 279 pacientes (79,3%) presentaban valores de cLDL por encima de 70mg/dl. Otras determinaciones a destacar han sido: colesterol total, 170±46mg/dl; triglicéridos, 141±93mg/dl; cHDL 42±13mg/dl, y HbA1c, 7±1,5%.
De todos los pacientes con niveles de cLDL>70mg/dl en analítica basal, el 75,6% estaba en tratamiento con estatinas, el 5,8% se encontraba en tratamiento con estatinas más ezetimiba, el 0,7% con estatinas más fibratos, el 1% con solo fibratos y el 16,8% de los pacientes no recibían ningún tratamiento hipolipidemiante.
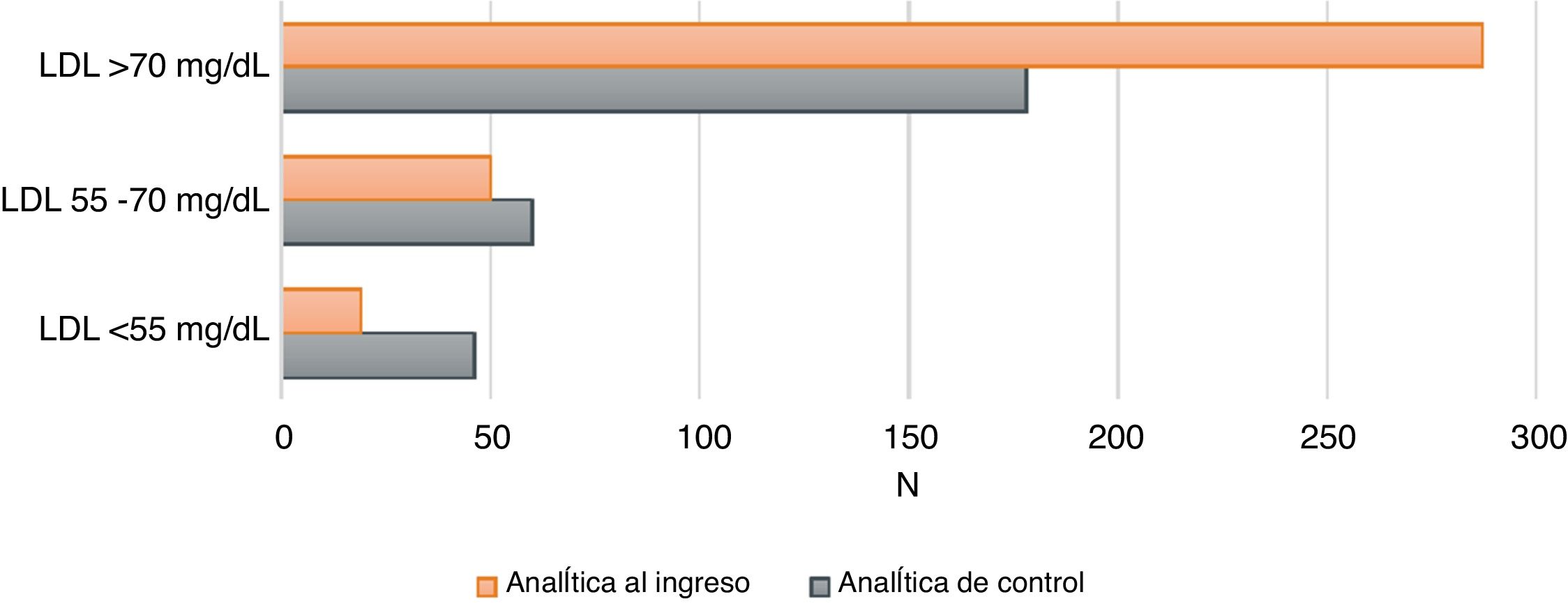
En la figura 1 vemos cómo se obtiene un mejor control lipídico tras el ajuste de tratamiento óptimo en la revisión clínica 3 meses después del evento.
Grado de control lipídicoLos datos revisados indican que el 36,6% de los pacientes, cumplen los criterios de control marcados por las guías de 2016 (LDL < 70 mg/dl) y tan solo el 14,8% cumplirían los criterios de las guías actuales (LDL< 55 mg/dl) (de un total de 284 analíticas de control postingreso disponibles).
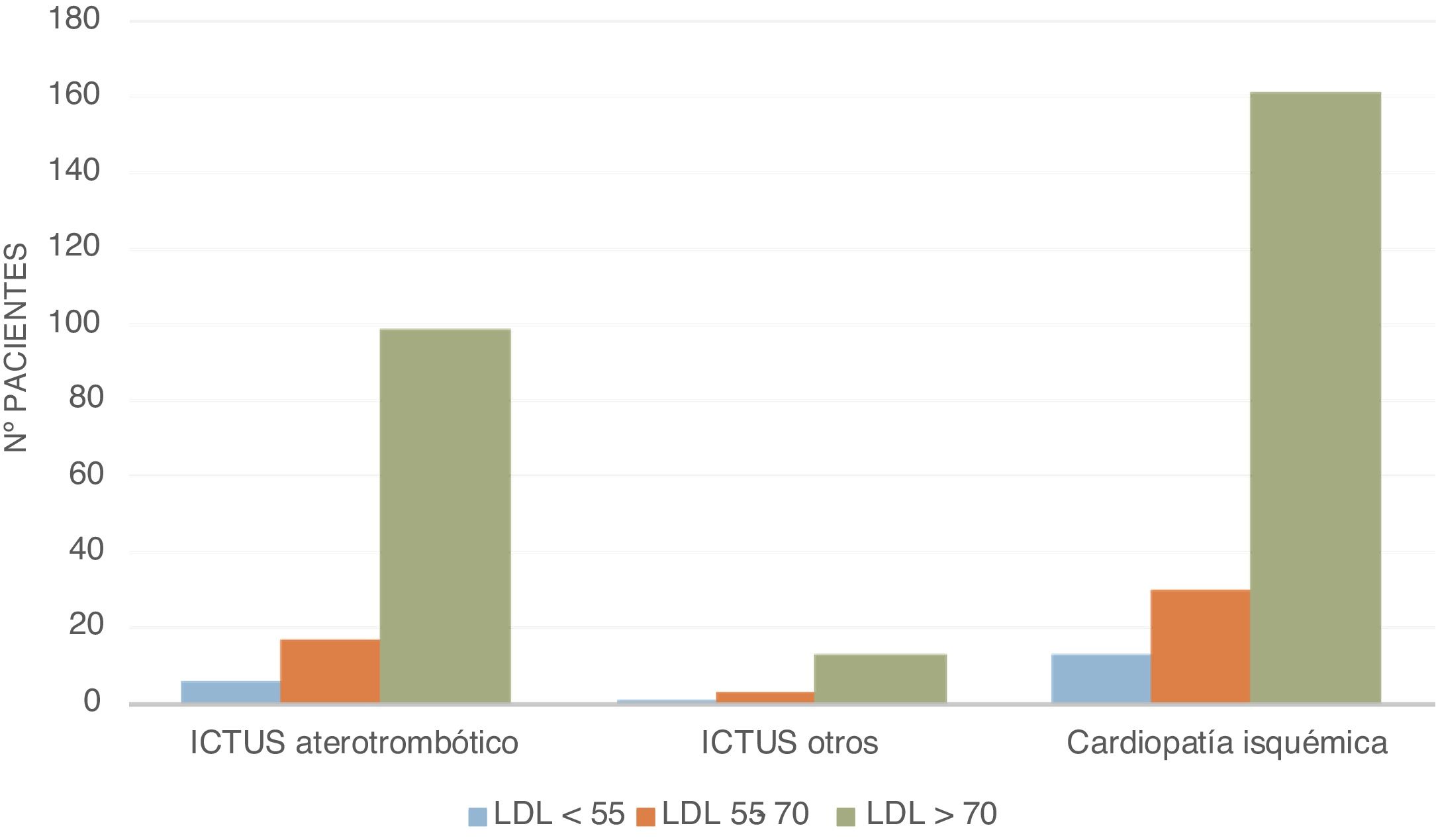
En la figura 2 podemos ver representada la distribución de la población a estudio según el evento presentado, en función del rango del cLDL en analítica basal al ingreso (mg/dl), vemos que hay un predominio de pacientes que presentan síndrome coronario agudo en relación con los niveles de cLDL.
En cuanto a la relación del número de eventos absolutos con las cifras de cLDL, el 80,62% de la muestra tenía unas cifras de cLDL>70mg/dl y solo un 5,33% tenía cifras de cLDL <55mg/dl.
Analizando la relación entre los niveles de cLDL con factores no modificables del paciente y con otros factores de riesgo cardiovascular, se ha evidenciado un aumento de prevalencia en los varones con respecto a las mujeres y un aumento en el número absoluto de eventos en pacientes hipertensos en contraposición a los pacientes únicamente diabéticos.
DiscusiónDel total de pacientes revisados, solo un 36,6% de ellos cumplen los objetivos de control lipídico fijados por las guías de 2016 (cLDL<70mg/dl) y un 14,8% según las guías actualmente vigentes (cLDL <55mg/dl).
Los datos del presente estudio reflejan cómo el grado de control lipídico en prevención secundaria en pacientes de muy alto riesgo en nuestra área sanitaria es mejorable. Si los comparamos con estudios publicados de planteamiento similar, los datos de nuestra área están muy alejados, por ejemplo, de las cifras conseguidas en el área de salud del Hospital Costa del Sol, tal y como refleja la comunicación de Martín Domínguez et al.5, ya que llegan a alcanzar cifras de control de hasta el 75,8% a los 3 meses del evento; en cambio, nuestros resultados están más en consonancia con lo descrito en otros estudios internacionales como el REPAR, en el que solo el 26% de los pacientes tenían cifras de cLDL por debajo de 70mg/dl, pese a que el 95,3% de los pacientes recibía hipolipidemiantes o el CODIMET6, en el que más de la mitad de los pacientes estudiados no alcanzaban objetivos, reflejando también que el tratamiento de alta intensidad es el factor clave para lograr un buen control7,8.
Además, la inercia terapéutica podría influir en los malos resultados de nuestro estudio, ya que la gran mayoría de los pacientes incluidos recibía tratamiento hipolipidemiante y, sin embargo, tras la aparición del evento cardiovascular, no se modificó el mismo, quedando en el aire la posibilidad de avanzar en el escalón terapéutico con otros fármacos hipolipidemiantes de alta potencia o con asociaciones farmacológicas1.
Aquí es donde surge el punto de reflexión sobre el motivo que puede estar causando estos resultados tan alejados de los objetivos marcados. Por un lado, podríamos pensar en la falta de modificación por parte del paciente del estilo de vida, incluyendo cambios en hábitos dietéticos, realización de ejercicio o abandono del hábito tabáquico4, así como la adherencia y optimización terapéutica3, pilar básico en el tratamiento para mantener niveles óptimos de colesterol, demostrado en estudios previos como el ESPROCOL9.
ConclusionesLa realización de protocolos que inciden en la optimización del tratamiento de los pacientes de muy alto riesgo cardiovascular, donde se incluyen cambios en el estilo de vida (alimentación, ejercicio, hábito tabáquico, etc.), así como el promover la adherencia terapéutica, son un pilar básico en la mejora de los valores de cLDL. Además, de nuestros resultados se deriva que es fundamental la optimización del tratamiento a través de la utilización de estatinas de alta potencia o la asociación de varios fármacos hipolipidemiantes, así como cribar a los pacientes que puedan ser estudiados en la consulta de Riesgo Vascular para valorar iniciar tratamiento con los inhibidores de PCSK9, siendo para ello fundamental localizar a los pacientes con cifras muy elevadas de cLDL indicativas de hipercolesterolemia familiar e indagar en su diagnóstico. Para ello creemos fundamental una estrecha colaboración entre el servicio de Medicina Interna y la consulta de Atención Primaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.