CASO CLÍNICO
Gestante de 30 años de edad que como antecedentes ginecoobstétricos presentaba un parto pretérmino que cursó con hiperemesis gravídica y un aborto diferido con legrado uterino.
El primer control gestacional en nuestro centro en la semana 9 de amenorrea cursa sin incidencias, con todos los parámetros dentro de la normalidad; ecográficamente se observa un embrión vivo acorde con 3 semanas menos que por amenorrea, con corion y líquido amniótico normales.
Posteriormente acude a nuestra consulta de urgencias por un cuadro de vómitos que no cede a tratamiento con metoclopramida vía oral, por lo que requiere ingreso en nuestro centro para instaurar tratamiento intravenoso con sueroterapia y metoclopramida. Se produce una mejoría franca en el cuadro clínico tras 48 h a dieta absoluta con tratamiento oportuno y control exhaustivo. Tras ese período la paciente recibe el alta completamente asintomática.
Tres semanas después, en la semana 13 de gestación, reingresa por idéntico motivo, instaurándose de nuevo tratamiento antiemético con sueroterapia, metoclopramida y sedantes. No se produce la respuesta esperada en el cuadro clínico, y se registra un empeoramiento del cuadro, con pérdida de peso importante, deshidratación y cetosis, por lo que es necesario el traslado de la paciente a la unidad de cuidados intensivos, donde se opta por iniciar un tratamiento con nutrición parenteral total a través de una vía central pero con escasa respuesta terapéutica. Se recurre a colocar un sondaje de nutrición enteral mediante yeyunostomía con anestesia general, a través del cual se producen tanto la alimentación de la paciente como la administración de la medicación antiemética.
Tras producirse una mejoría franca del cuadro clínico, con una correcta valoración del estado de la gestación, y después de cuatro semanas de ingreso hospitalario, se decide dar el alta con tratamiento y control ambulatorio.
Sin embargo, vuelve a ser necesario un posterior reingreso, al presentarse un nuevo cuadro de vómitos incoercibles. Tras realizar una interconsulta al Servicio de Gastroenterología se objetiva un desplazamiento de la sonda hacia el estómago que producía el nuevo cuadro de vómitos y que precisa la recolocación de la misma, con lo que se logra la mejoría.
La paciente presenta anemia, déficit de zinc y magnesio; el resto de las analíticas es normal. Se le da de alta con tratamiento con hierro, complemento vitamínico, metoclopramida y sulpiride ya en la semana 27 de embarazo aproximadamente.
Su último ingreso se produce en la semana 32 de embarazo por un nuevo episodio de vómitos que igualmente cursó con analíticas normales, salvo una anemia ferropénica moderada; registros de frecuencia cardíaca fetal no estresantes normales y ecografías con feto en cefálica, con ecobiometría 2-3 semanas menor, compatible con retraso del crecimiento intrauterino tipo II, con placenta tipo I de la clasificación de Granunm e índice de líquido amniótico medido según la técnica de Phelan de 12.
Ya en la semana 38 de gestación, con cérvix favorable, se decide preinducción con maduración cervical con gel de prostaglandinas. Se realiza posteriormente la conducción de parto, que finaliza de forma eutócica con un varón de 2.460 g de peso y con test de Apgar 9/10.
La paciente comienza a tolerar líquidos por vía oral tras el parto, incluso sólidos, y se retira la sonda en el segundo día de puerperio, dándose de alta a las 48 h posparto totalmente asintomática.
DISCUSIÓN
La hiperemesis gravídica se define como aquella patología que acontece durante el embarazo y en la que aparecen náuseas y vómitos persistentes, normalmente antes de la semana 20 de gestación, los cuales pueden ocasionar pérdida de peso mayor del 5% y provocar trastornos hidroelectrolíticos graves y del equilibrio ácido-base1,2. Como parámetro objetivo de la pérdida de peso se valora la pérdida de ese 5% en los últimos 7-10 días para efectuar el diagnóstico diferencial entre náuseas y vómitos propios del embarazo e hiperemesis gravídica3,4.
Se desconoce la etiología exacta de la hiperemesis gravídica. Actualmente se tiende a considerarla un cuadro de tipo multifactorial sin etiología del todo clara1-4, aunque existen diferentes teorías que intentan explicar su génesis. Algunas de ellas relacionan factores de carácter hormonal, considerándose que la elevación de los valores de HCG coincide con la aparición del cuadro de náuseas y vómitos5. De hecho, las patologías que cursan con títulos altos de gonadotropinas, como la mola hidatidiforme y el embarazo múltiple, predisponen a la hiperemesis gravídica. Además, se plantea que las dosis altas de estrógenos pueden provocar náuseas y vómitos.
También se relaciona la hiperemesis gravídica con la hipofunción corticoide. Se presentaría durante los 4 primeros meses porque a partir del quinto mes las suprarreneales del feto suplirían el deficiente aporte de la madre. Pero no existen pruebas de que la hormona corticosuprarrenal esté disminuida. Se plantea, además, que la disminución en la producción de endorfinas o de su receptor desempeñaría un papel importante en la aparición de esta enfermedad, debido a que esta sustancia inhibiría la emesis. Parece también que puede existir relación con valores altos de hormonas tiroideas6-8.
Existe una teoría que señala los aspectos psicológicos de la gestante como causantes de la hiperemesis gravídica. Dentro de éstos se ha planteado que podría tratarse de un trastorno de somatización o de conversión, o bien una falta de respuesta materna a un excesivo estrés9. Para muchos autores estas pacientes presentan una personalidad inmadura. En algunos casos la dependencia materna fue evidente; en otros se constató la ausencia del marido o el rechazo a la propia gestación10. Otras teorías hablan de trastornos gastrointestinales y consideran que son alteraciones del ritmo gástrico las causantes del cuadro clínico, destacando entre ellas el reflujo gastroesofágico.
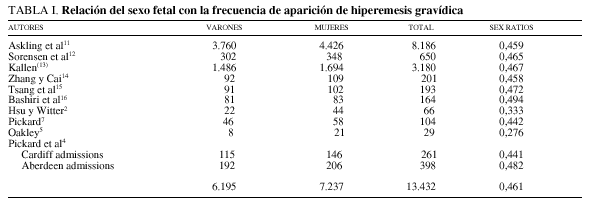
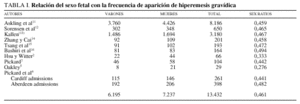
Existen estudios que relacionan el sexo fetal con la frecuencia de aparición de la hiperemesis gravídica. En la tabla I se observa que las pacientes con feto femenino padecen mas hiperemesis gravídica, aunque esta afirmación es prematura al tratarse de estudios con muestras no lo suficientemente grandes para asegurarlo11-14.
Otra teoría expone que existe una mayor cantidad de anticuerpos anti-Helicobacter pylori en pacientes con hiperemesis gravídica. Parece que esto podría ser utilizado incluso como cribado en las pacientes con riesgo de padecer hiperemesis gravídica. Frigo et al demostraron que el 90,5% de las pacientes con hiperemesis eran positivas a H. pylori15. Además, recientes estudios señalan que la erradicación de H. pylori mejorará la clínica de la hiperemesis gravídica16-20.
Dentro de la clínica debemos destacar los vómitos persistentes y excesivos, que se acompañan de náuseas intensas. A veces se asocia hipersalivación, que en ocasiones constituye por sí sola un síntoma tan dominante que justifica la designación de sialorrea del embarazo. El punto crítico en el diagnóstico de la hiperemesis gravídica es el momento en que las náuseas y los vómitos simples del embarazo se transforman en vómitos incoercibles y, por tanto, en el cuadro clínico de hiperemesis gravídica, que cursa con pérdida de peso, deshidratación y cetosis. Por este motivo es imprescindible vigilar y tratar a toda paciente con vómitos que aparecen durante el embarazo.
Tierson et al, en 1986, observaron que pacientes sin náuseas ni vómitos asociados al inicio de la gestación experimentaron mayor proporción de mortalidad fetal21.
La pérdida de peso debe alertar al médico. Se define como una pérdida del 5% o más de peso. Tras ésta se inician signos objetivos de hipovolemia y deshidratación con la presencia de hipotensión, taquicardia, signo del pliegue, sequedad de mucosas y oliguria. Es típico el aliento cetónico debido a cetosis por inanición, y en los casos graves pueden aparecer ictericia, neuritis periférica, encefalopatía de Wernike-Korsakov, por déficit de vitamina B12 e incluso asociación a mielinosis pontina central, confusión, coma e insuficiencia hepatorrenal22-24.
En los exámenes de laboratorio es posible encontrar, en el perfil bioquímico, una elevación del nitrógeno ureico, aumento moderado de la bilirrubina y de otras pruebas hepáticas. Se ha descrito la existencia de hiponatremia, hipocaliemia e hipocloremia, e incluso alcalosis metabólica hiperclorémica en cuadros de moderada intensidad; en los casos más graves al disminuir la volemia puede llegar a producirse acidosis metabólica. También puede haber hemoconcentración por aumento del hematócrito debido a la deshidratación. Es fundamental, ante toda paciente con hiperemesis gravídica, pedir de forma sistemática una hematimetría completa con coagulación, valores de urea y creatinina, electrólitos, pruebas de función hepática y tiroidea, así como un análisis sistemático de orina.
Destacamos entre las complicaciones la aparición de ictericia temprana que comporta un pronóstico grave. En un gran número de enfermas se aprecia tinte subictérico; en cambio, la ictericia franca es un signo de mal pronóstico cuando aparecen en el período terminal. La albuminuria intensa es frecuente signo de inicio de nefropatía concomitante, al igual que la fiebre elevada en los primeros estadios, muchas veces condicionada por pielitis u otra complicación intercurrente. También se producen alteraciones hemorrágicas como son gingivitis hemorrágica, hematemesis, melenas, púrpuras y manchas petequiales cutáneas, así como hemorragias subconjuntivales y de la retina, que obligan a estrechos controles oftalmológicos, y hemorragias laríngeas, que revelan un estado de particular fragilidad vascular favorecida por los esfuerzos del vómito25.
Entre las complicaciones más graves cabe destacar la neumonía por aspiración o síndrome de Mendelson, y el síndrome de Mallory-Weis con desgarros de la mucosa en la unión esofagogástrica que provoca hematemesis y, en los casos más graves, rotura esofágica e incluso neumotórax.
Respecto al pronóstico de la enfermedad debemos decir que es excelente con los medios terapéuticos actuales. En ningún caso se prolonga después del embarazo26.
Dentro de las complicaciones fetales figura el retraso del crecimiento intrauterino, que constituye un grave problema. Estudios de seguimiento de madres con hiperemesis gravídica han revelado que en el momento del parto el 32% de los niños tuvieron pesos al nacimiento por debajo del percentil 10, según la edad gestacional. La asociación entre el peso bajo del recién nacido en el momento del nacimiento y la escasa ganancia de peso de la gestante es bien conocida27-29. La muerte fetal es una complicación muy infrecuente en esta patología.
Gross et al30 comunicaron que pacientes con hiperemesis gravídica y una pérdida de peso superior al 5% tuvieron recién nacidos con un menor peso al nacer y mayor incidencia de retraso del crecimiento.
En 1991 Illia et al31 realizaron un estudio de casos y controles en pacientes con hiperemesis gravídica, y concluyeron que los resultados no permitían afirmar que la presencia de hiperemesis gravídica se asociara a un resultado perinatal adverso; pero estos resultados, en realidad, no son del todo concluyentes debido al escaso número de pacientes que incluía en el estudio.
A partir de aquí ha habido varias publicaciones sobre el tema, pero sin una tendencia hacia el problema clínico o perinatal de la hiperemesis gravídica, sino más bien de carácter investigativo.
El diagnóstico es fundamentalmente clínico, siendo fácil su identificación cuando la sintomatología es típica. Se debe diferenciar de los vómitos propios del embarazo, donde la paciente continúa ganando peso y no se deshidrata. A veces el diagnóstico es más complicado32 y debe hacerse el diagnóstico diferencial con las diferentes entidades nosológicas que se recogen en la tabla II.
Respecto al tratamiento en la emesis propia del embarazo, se puede recurrir a un tratamiento convencional ambulatorio, con antieméticos orales y medidas dietéticas generales, como la recomendación de realizar comidas pequeñas y frecuentes con pocas grasas y proteínas, no tomar alimentos y bebidas líquidas y calientes, y dar preferencia a los alimentos espesos o sólidos y fríos. Pueden emplearse otros fármacos complementarios como complementos con vitaminas B6 y B1, antihistamínicos y sedantes33,34.
En la hiperemesis gravídica el tratamiento debe ser intrahospitalario, con medidas de sostén, hasta la resolución de la sintomatología. Es fundamental mantener a la paciente 24-48 h a dieta absoluta.
Asimismo se administrarán soluciones hidroelectrolíticas isotónicas suplementadas con potasio, si fuera necesario alternándose soluciones de glucosa al 10%. Si existiese acidosis metabólica, se debe administrar una solución de lactato; si hay alcalosis hipoclorémica, hay que administrar soluciones de electrólitos que contengan cloro. La cantidad total de líquidos debe ser de al menos 3.000 ml diarios. A estas soluciones se añadirán diariamente 100 mg de piridoxina i.v. o i.m. para prevenir la encefalopatía de Wernicke-Korsakov; 100 mg de tiamina y 1 g de vitamina C. Debe añadirse tratamiento i.v. antiemético y sedante35,36. Nelson-Piercy et al describen el uso de metilprednisolona (16 mg/24 h) vía oral como una alternativa en el tratamiento de la hiperemesis gravídica37,38.
Si tras 24-48 h la paciente se encuentra asintomática, se puede iniciar tolerancia a líquidos y posteriormente comenzar con dieta oral con alimentos espesos, escasos y con poco olor. Se debe asociar antieméticos orales al reanudar la ingesta oral.
Incluso se puede mejorar el estado general de la paciente mediante la administración de extractos totales de corteza suprarrenal, vitaminas, etc.
Varios autores insisten en que es fundamental en el abordaje de esta patología el apoyo psicológico y la instauración de medidas psicoterapéuticas como el aislamiento de la paciente, prohibición de visitas, sedantes y eventualmente psicoterapia, pudiendo ser necesario contactar con el servicio de medicina psicosomática39-41.
Cuando no se produce respuesta a los tratamientos habituales y existe pérdida importante de peso o vómitos que no terminan de ceder, se debe recurrir a un apoyo nutricional, primero con nutrición enteral con sonda nasogástrica o nasoyeyunal42,43, posteriormente con nutrición parenteral total a través de vía periférica o central, y si no cede, incluso a yeyunostomía o gastrostomía percutánea44-47.
CONCLUSIONES
La hiperemesis gravídica puede, en determinadas ocasiones, ser refractaria al tratamiento convencional empleado en la mayoría de los casos. La nutrición de la paciente es un punto fundamental en su tratamiento. Cuando la nutrición enteral con sonda nasogástrica o la nutrición parenteral no son viables, la yeyunostomía percutánea realizada con anestesia general puede ser una buena alternativa para un correcto tratamiento nutricional.