La úlcera vulvar de Lipschütz es una forma poco frecuente de úlcera genital dolorosa que aparece en niñas o adolescentes y que cursa de forma autolimitada en un contexto febril, con síntomas sistémicos que recuerdan a un cuadro gripal.
El diagnóstico es fundamentalmente clínico y por exclusión de otras causas más comunes de úlceras genitales. Es importante conocer esta entidad para realizar un diagnóstico correcto, ya que la mayoría tiende a resolverse de forma espontánea. Se presentan 2 nuevos casos de niñas afectadas de esta entidad.
Vulvar ulcer of Lipschütz it is an uncommon form of painful genital ulceration that appears in female children or adolescents and that is self-limited with fever, and systemic and flu-like symptoms. Its diagnosis is fundamentally clinical and through ruling out other more common reasons for genital ulcers. It is important to be familiar with this condition to be able to properly diagnose it, since most cases tend to resolve spontaneously. We present two new cases in girls with this condition.
La úlcera vulvar de Lipschütz es una forma poco frecuente de úlcera genital dolorosa que aparece en pacientes adolescentes. Son características la aparición de una o más úlceras profundas y dolorosas con fondo purulento y márgenes irregulares, acompañadas de síntomas sistémicos1. Las lesiones genitales aparecen y evolucionan en el contexto de un síndrome febril, que se acompaña de astenia, mialgias, odinofagia, linfadenopatías o cefalea. La fiebre y los síntomas sistémicos desaparecen a los pocos días, y las úlceras se resuelven espontáneamente en las primeras 2 semanas, aunque pueden persistir hasta un mes, curando característicamente sin secuelas ni recidivas2. Su etiología es desconocida, aunque se ha relacionado con ciertas infecciones víricas, como con la primoinfección por virus de Epstein-Barr1. El diagnóstico es fundamentalmente clínico y por exclusión de otras causas más comunes de úlceras genitales. Es importante conocer esta entidad para realizar un diagnóstico correcto, evitando pruebas innecesarias, ya que la mayoría tiende a resolverse de forma espontánea3.
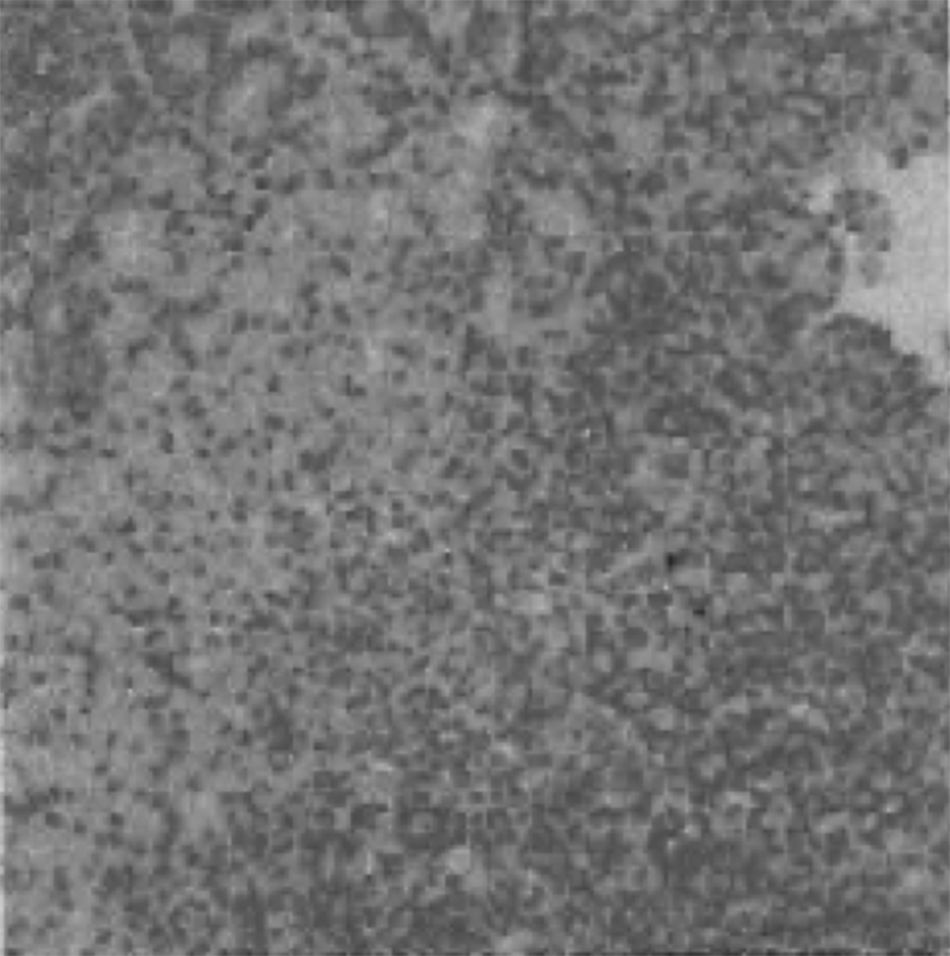
Casos clínicosCaso 1Mujer de 12 años, sin antecedentes patológicos de interés, que acude a consulta por fiebre elevada de 48 h de evolución y úlcera genital dolorosa. Niega haber mantenido relaciones sexuales. En la exploración, se observa una lesión en el introito vulvar con base eritematosa y supurativa, con edema del labio mayor izquierdo. Se realizó analítica, que fue normal, salvo leucocitosis, y serologías que fueron negativas. Se decide realizar biopsia en la que se observa un infiltrado inflamatorio compuesto por neutrófilos polimorfonucleares, fundamentalmente y linfocitos, células plasmáticas y macrófagos, en cantidad variable, rodeadas por tejido conectivo y espacios vasculares dilatado, sin detección de microorganismos ni malignidad, todo ello inespecífico e indicativo de úlcera de Lipschütz (fig. 1). Se pautó tratamiento antibiótico empírico hasta la obtención de los resultados de los cultivos. Tras 4 días del inicio del cuadro, desaparece la fiebre y 2 días después la úlcera comienza a disminuir de tamaño, con reepitelización progresiva de esta. El cuadro estaba totalmente resuelto a las 4 semanas del diagnóstico, sin recidivas posteriores.
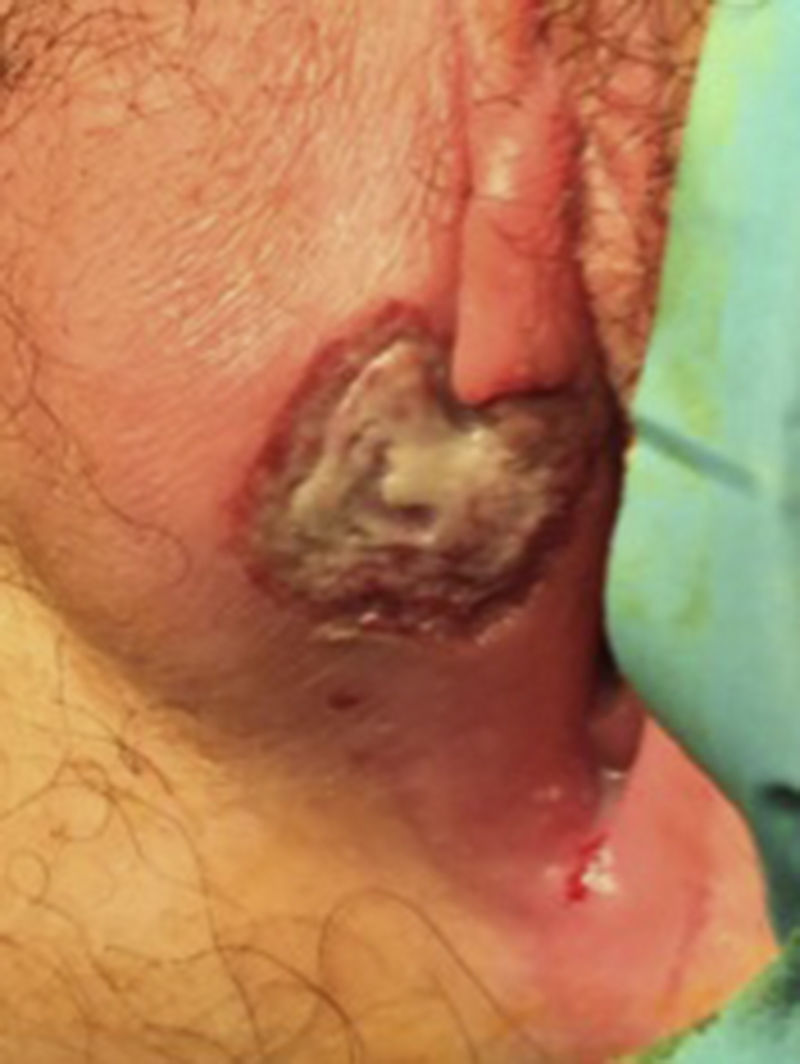
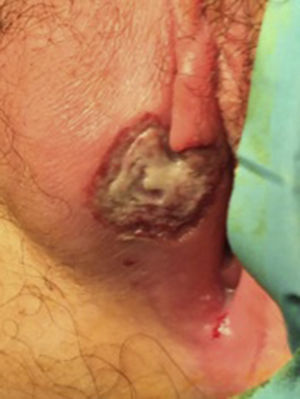
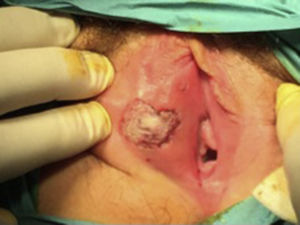
Caso 2Mujer de 12 años, sin antecedentes patológicos de interés, ni relaciones sexuales previas, que acude al servicio de urgencias por aparición de una úlcera genital dolorosa. Presentaba también fiebre termometrada de hasta 38,5°C, odinofagia y malestar general. En la exploración ginecológica se objetiva una lesión ulcerada en diana de 15mm de diámetro mayor, muy dolorosa, con borde rojo oscuro y centro fibrinoso, localizada en el labio mayor y menor derechos (figs. 2 y 3). Se confirma integridad del himen. El resto de la exploración física se encontraba dentro de la normalidad. Ante la sospecha clínica de úlcera de Lipschütz se pauta tratamiento analgésico y actitud expectante. A las 2 semanas del inicio del cuadro, la lesión se había resuelto prácticamente por completo y no se evidenciaron recidivas posteriores.
DiscusiónEsta entidad conocida como úlcera vulvar aguda, úlcera de Lipschütz o ulcus vulvae acutum, tiene una baja incidencia y, a pesar de su clínica característica, continúa siendo poco conocida y por ello infradiagnosticada en la población pediátrica. Lipschütz describió esta entidad a principios de siglo xx, refiriéndose a aquellas úlceras genitales que aparecen de forma súbita en niñas y adolescentes, generalmente sin relaciones sexuales previas. Se manifiestan en el contexto de un síndrome febril y se acompañan habitualmente de fiebre elevada, odinofagia, astenia, mialgias, linfoadenopatías y cefalea. Las lesiones genitales se caracterizan por ser necróticas, profundas y muy dolorosas. También pueden acompañarse de intenso edema de labios y adenopatías inguinales. La lesión suele aparecer en el vestíbulo y el labio menor, siendo menos frecuente encontrarla de forma aislada en el lado izquierdo1.
El diagnóstico es fundamentalmente clínico y se realiza por exclusión de otras causas de ulceraciones agudas. En estos casos, es imprescindible realizar un correcto diagnóstico diferencial con cualquier úlcera genital aguda de origen infeccioso o no infeccioso (p. ej., síndrome de Behçet)2. Se han propuesto criterios mayores y menores para definir esta entidad. Para el diagnóstico tendrían que cumplirse 5 criterios mayores y uno de 2 criterios menores. Como criterios mayores, la sospecha clínica de úlcera genital aguda, edad menor de 20 años, ausencia de relaciones sexuales en los últimos 3 meses, ausencia de inmunodeficiencia y curso agudo de la úlcera genital (resolución a las 6 semanas del inicio de los síntomas). Como criterios menores, la profundidad de la lesión (bien delimitada, dolorosa, con centro necrótico y/o fibrinoso) y la lesión bilateral (en espejo o en beso). Los criterios de exclusión incluyen los antecedentes de aftosis genital, la evidencia clínica o microbiológica de herpes genital u otra enfermedad de transmisión sexual y la inmunodeficiencia4.
Recientemente, se han descrito casos en mujeres de mayor edad y relacionados con ciertas infecciones (virus de Epstein-Barr, citomegalovirus, parvovirus B19 y Mycoplasma pneumoniae), así como episodios recurrentes1.
Los hallazgos histológicos en el caso de realizar biopsia por dudas diagnósticas son inespecíficos (edema superficial, dilatación de capilares e infiltración de neutrófilos)5, en los casos asociados a infección por virus de Epstein-Barr se ha descrito arteritis linfocítica6.
El tratamiento es sintomático y curan espontáneamente en 1 o 2 semanas, habitualmente sin secuelas ni recidivas7. Además de analgésicos, se pueden utilizar antibióticos tópicos o sistémicos, si existe sospecha de sobreinfección o corticoides8.
Es necesario conocer esta entidad y tenerla presente, especialmente en mujeres jóvenes con cuadro gripal en la que aparece una úlcera genital dolorosa, para evitar pruebas invasivas y disminuir la preocupación familiar.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.