Este trabajo examinó la respuesta al tratamiento de un programa de atención infantil temprana a través de un estudio de caso único en el que se realiza un seguimiento exhaustivo de los niveles iniciales y logros conseguidos por dos niños varones con SFX con mutación completa. El objetivo que se pretende es doble. Por una parte, realizar una descripción exhaustiva del SFX que sirva para aumentar el conocimiento sobre las características de este síndrome y, por otra, reconocer la importancia de una evaluación individualizada, dada la hetereogeneidad que existe dentro de este síndrome. Finalmente los resultados indican que aunque es evidente la necesidad de intervención en áreas tradicionales como la del lenguaje y cognitiva, el trabajo es igualmente relevante a nivel motor y de autonomía.
Two male children with Fragile X Syndrome with full mutation received treatment at CADIT: the Children's Center for Early Intervention and Development in Spain. The study's main objective was to examine a comprehensive description of two FXS cases that serve to increase the knowledge about the syndrome characteristics and to recognize the importance of an individualized evaluation of children with this kind of syndrome, given the heterogeneity that exists within this syndrome; secondly, to evaluate the effectiveness of the work done in these centers, in particular in the language and cognitive areas, we discovered that although it is important to intervene in these areas, most of the needs are centered on the motor and autonomy areas.
El tratamiento desde programas de atención infantil temprana (AT) se realiza en España en los Centros de Desarrollo Infantil y Atención Temprana (CADIT). Aquí se ponen en marcha los programas de intervención de AT a niños de entre 0 a 6 años, por definición (GAT, 2005). Sin embargo, aunque la inmensa mayoría de las comunidades autónomas contemplan la AT como un conjunto de intervenciones dirigidas a la primera infancia con deficiencias, discapacidades o trastornos del desarrollo, o con riesgo de padecerlos, el tramo de edad varía en función de la comunidad, por lo que existen formas de implementación de este tipo de programas debidas principalmente a la legislación que los sustentan (GAT, 2011; Robles-Bello y Sánchez-Teruel, 2011).
El principal objetivo de la AT es favorecer el desarrollo y el bienestar del niño y su familia, posibilitándole de forma más completa su integración en el medio familiar, escolar y social, así como su autonomía personal (Candel, 2005). Por ese motivo se trabajan áreas como son la cognitiva, autonomía, lenguaje o comunicación y motora, además de asesorar, orientar e intervenir de manera individual y/o grupalmente con las familias que tienen un hijo con cualquier discapacidad o riesgo de padecerla según los diferentes diagnósticos recogidos en la Organización Diagnóstica de la Atención Temprana (Federación Estatal de Asociaciones de Profesionales de Atención Temprana -FEAPAT-, 2008).
En España la AT está reconocida como una prestación sanitaria, lo que significa que es gratuito. Es un tratamiento que se realiza desde el ámbito de salud y se define como un conjunto de actuaciones que desarrolla el sistema sanitario público, dirigidas a la población general en edad fértil, progenitores, población infantil y entorno, que tienen como finalidad evitar la aparición de factores de riesgo que pueden afectar el normal desarrollo del niño, así como prevenir y detectar, de forma precoz, la aparición de cualquier alteración en el desarrollo y atenderla. Para ello se propone la realización de determinadas actuaciones de carácter preventivo sobre progenitores y se establece, en los casos en que se precise, una atención integral sobre el niño, la familia y el entorno dirigida a potenciar sus capacidades y a evitar o minimizar el agravamiento de una posible deficiencia (Consejería de Salud, 2006).
En definitiva la AT en España hace especial referencia a aquellas intervenciones que pueden contribuir a reducir la incidencia y gravedad de las alteraciones del desarrollo para evitar su presentación, reducir su progresión, contrarrestar sus consecuencias y atender que estas actividades se realicen conforme a criterios de calidad en términos de efectividad, beneficio y satisfacción de las personas afectadas. Todo ello como continuidad y complementariedad a las actividades que los servicios sociales, el sistema educativo y otros sectores sociales realizan en el mismo sentido.
El síndrome del cromosoma X frágil (SFX) es objeto de tratamiento dentro de un programa de AT. En este sentido la FEAPAT (2008) clasifica al SFX dentro del Eje I de los factores biológicos de riesgo, concretamente en el apartado 1.a, prenatal y dentro de él en el punto f, factores genéticos, 1.a.f.1, factores génicos, como aquellos trastornos debidos a los genes dominantes o recesivos, conocidos o no, que dan lugar a trastorno del desarrollo.
EL SFX sigue siendo la causa más frecuente de discapacidad intelectual heredable y la segunda cromosomopatía después del síndrome de Down, que afecta aproximadamente a uno de cada 2633 varones y a una de cada 4000 mujeres (Fernández-Carvajal et al., 2009). Por ser un desorden ligado al cromosoma X lo padecen fundamentalmente los varones y es transmitido por las mujeres. Está ampliamente documentado todo lo relativo a sus comienzos (Martin y Bell, 1943), aunque hasta los años 90 no se encuentra que la identificación de la fragilidad cromosómica en Xq27.3 y el desarrollo de sondas moleculares cada vez más próximos a la zona de la fragilidad sirvieron de base para la localización del gen responsable del SXF, hecho que se produjo a mediados de 1991 cuando varios grupos independientes identificaron que una expansión del triplete repetitivo CGG en el extremo 5´ -no codificante- del gen FMR1 era la causa del síndrome (Verkerk et al., 1991). La causa del síndrome SXF es, por tanto, una enfermedad monogénica ligada al cromosoma X, región Xq27.3 y producida por una mutación en el gen FMR1 (Fragile X Mental Retardation-1) (Glover-López, 2006).
Existen distintas maneras de manifestarse fenotipo conductual en esta población, considerando estos fenotipos como una mayor probabilidad de que las personas con cierto síndrome exhiban ciertas secuelas de conducta o de desarrollo en comparación con las personas que no lo tienen (Hodapp y Dykens, 2004). Por ello no todas las personas con SFX manifiestan un patrón de conducta similar, aunque se ha observado que en el SFX existe un funcionamiento cognitivo que sugiere un determinado perfil cognitivo común en estos grupos de personas. Así, según Brun-Gasca (2006) podemos encontrar unas características generales, que por lo tanto no aparecen en todos los afectados y que varían en función del sexo y del tipo de mutación.
Si bien la característica general es que existen diferencias claras en cuanto al género (Murphy y Abbeduto, 2007), por lo cual los déficits cognitivos va a ser menores en las mujeres que en los hombres, ya que el 30-50% de las mujeres con la mutación completa en este síndrome presenta algún grado de discapacidad intelectual entre leve y límite, son una minoría quienes presentan una discapacidad grave. Existe un tercio de mujeres con la mutación completa y con inteligencia normal, aunque alguna de ellas puede presentar alteraciones del aprendizaje (sobre todo en matemáticas) y problemas emocionales y de relación social. Todo esto, unido a una menor afectación en cuanto a rasgos físicos, dificulta mucho un diagnóstico temprano de este síndrome en mujeres. Con respecto al tipo de mutación en algunos niños varones con premutación, el fenotipo hallado es muy similar al de los varones con la mutación completa, pero en la mayoría de casos se halla una sintomatología distinta que está a favor de los niños con premutación. Igual ocurre con las mujeres (Cornish et al., 2008).
Entre los puntos fuertes en el funcionamiento cognitivo de este síndrome se encuentran la capacidad para aumentar el vocabulario, sus habilidades visoperceptivas y en tareas de procesamiento y recuperación de información simultánea y significativa y en la capacidad de imitación (Van der Molen et al., 2010). Entre los puntos débiles , por tanto los déficits más significativos a nivel cognitivo, se ha informado tradicionalmente de problemas en la memoria verbal a corto plazo, memoria visoespacial, procesamiento lingüístico, atención selectiva y dividida, procesamiento secuencial de información, inflexibilidad cognitiva, en resolución de problemas y en memoria de trabajo (Van der Molen et al., 2010). Cuando se trata de las habilidades lingüísticas Brun-Gasca y Artigas-Pallarés (2001) consideran que en el SFX aparece una relativa facilidad para la sintaxis. La mayoría de los estudios se han centrado en los déficits en el lenguaje expresivo, aunque aquellos estudios que se centran en el lenguaje receptivo obtienen resultados contradictorios (Abbeduto, et al. 2003; Abbeduto, Brady y Kover, 2007). Además presentan una mala organización y secuenciación del lenguaje, con perseveraciones, ecolalia y escasas habilidades conversacionales. Así por ejemplo en este sentido se encuentra que tienden a no respetar los turnos de palabra, a no mirar al interlocutor a la cara, les cuesta también mantener el tema de conversación, con frecuencia hay lenguaje tangencial, es decir una palabra o una frase les puede llevar a recordar otro tema y saltan fácilmente de un tema a otro o, por el contrario, cuesta hacerles cambiar de tema. Una conducta típica del síndrome, como es la evitación de la mirada, suele aparecer cuando empieza a desarrollarse el habla y no en etapas anteriores. Igualmente aparecen en la literatura déficits constantes de memoria verbal a corto plazo (Freund y Reiss,1991; Munir, Cornish y Wilding, 2000a), memoria visoespacial (Munir et al., 2000a), procesos lingüísticos (Abbeduto et al., 2007; Abbeduto y Hagerman, 1997; Ferrier, Bashir, Meryash, Johnston y Wolff, 1991), función ejecutiva (Hooper et al., 2008), atención selectiva y dividida con mayores déficits que en el síndrome de Down (Munir, Cornish y Wilding, 2000b; Scerif, Cornish,Wilding, Driver y Karmiloff-Smith, 2007; Wilding, Cornish y Munir, 2002) y el procesamiento de información secuencial y abstracto (Dykens, Hoddap y Leckman, 1987; Freund y Reiss, 1991; Powell, Houghton y Douglas, 1997).
Hay autores como Fürgang (2001) y Cano y Luna (2004) que coinciden en afirmar, el primero en tareas de lenguaje y los segundos en otras de carácter motor, que se debe respetar la individualidad de cada niño debido a la gran variabilidad de los déficits cognitivos que provoca este síndrome, que va desde las sutiles dificultades para el aprendizaje y un CI normal hasta una grave discapacidad intelectual y comportamiento autista. Entre un 2 y un 6% de los niños con autismo analizados presentan la mutación genética del síndrome (García-Nonell, Rigau-Ratera y Artigas-Pallarés, 2006). De hecho la mayoría de niños con SXF presenta conductas que también se dan en niños autistas: movimientos estereotipados de las manos, evitación de la mirada, conductas e intereses repetitivos, resistencia a los cambios, etc. Aunque únicamente entre un 20 y un 30 % cumplen los criterios clínicos diagnósticos de trastorno autista. Existen elementos diferenciales que pueden ayudar: aunque los varones con el SXF se muestran tímidos y angustiados ante situaciones de interacción social, éstas no les son indiferentes, ni tampoco las rechazan, sino que incluso a veces las provocan. Por otro lado, los varones con el SXF tienen una mirada comunicativa y aunque eviten el contacto ocular y esta evitación sea selectiva, evitan menos la mirada de personas conocidas o familiares que de desconocidos (Lewis et al., 2006).
Esta heterogeneidad en el nivel de funcionamiento intelectual resulta bastante característico de este síndrome (Abbeduto et al., 2007; Bailey, Hatton, Tassone, Skinner y Taylor, 2001; Van der Molen et al., 2010), por lo que es muy importante realizar una adecuada evaluación individualizada de todas las áreas que pueden estar alteradas. Todos los estudios coinciden en incluir en la terapia (cognitiva, del lenguaje y motora) unos factores comunes como la modificación del medio ambiente y el tratamiento del alto nivel de ansiedad que denotan los niños cuando tienen que adaptarse cambios en el ambiente.
Por todo ello con este trabajo se pretende conseguir, por una parte, una descripción exhaustiva de dos casos de SFX que sirva para aumentar el conocimiento sobre las características de este síndrome y, por otra, reconocer la importancia de una evaluación individualizada en niños con síndromes de este tipo, dada la heterogeneidad que existe dentro de este síndrome.
Método
Muestra
Dos niños varones SFX con mutación completa, procedentes de dos zonas rurales del sur de España que asisten a un CADIT, ambos derivados por el neuropediatra en la misma época. Uno de ellos tiene 15 meses, identificado desde ahora como A y el otro, al que llamaremos B, 26 meses de edad. Ambos tienen antecedentes de SFX en la familia.
Instrumentos
Se evalúa la edad de desarrollo de los niños a través de la Escala de Desarrollo Psicomotor de la Primera Infancia Brunet-Lézine-Revisada (Josse, 1997). Esta escala evalúa el desarrollo de los niños de 1 a 30 meses en cuatro ámbitos: control postural y función motora, coordinación viso-motora o adaptación a los objetos, lenguaje y relación social. Es muy útil, ya que además de situarnos al niño en un determinado mes, nos podemos fijar en qué objetivos ha fallado y así podemos incluir en el programa de tratamiento los objetivos que no cumple y proporcionarle actividades a trabajar para intentar conseguirlos. Estos objetivos de trabajo van a ser completados con el programa de Zulueta, Mollá, Martínez, Lago de Lanzos y Arrieta (2004).
Procedimiento
A la hora de elaborar el programa de AT, hay que tener presentes una serie de aspectos generales, de índole cualitativa, que tienen enorme importancia y que van a constituir el marco de referencia de la intervención a cualquier edad. Como el programa se va a llevar a cabo especialmente en el hogar, es conveniente que estas consideraciones sean asumidas por los padres desde el primer momento, ya que no podemos limitar el desarrollo del programa a una simple enumeración de objetivos y actividades muy concretos, teniendo como referencia los que aún no han sido logrados y los que son propios de un niño de su edad (cronológica o de desarrollo), sin más pretensiones que la consecución de una serie de habilidades que no tengan ninguna trascendencia ni proyección en el ambiente natural del niño, al ser trabajados muchas veces de una forma mecánica y artificial (Candel 2005). De ahí la necesidad de que los padres entren y participen en las sesiones: de hecho se les hace firmar un contrato conductual.
Se inicia el tratamiento explicando de manera individualizada a cada familia en qué consiste la AT y sus diferentes áreas de trabajo, es decir, no va a ser atendido por un solo profesional sino que existe un equipo interdisciplinar compuesto por fisioterapeuta, psicóloga, trabajadora social y logopeda que va a atender las necesidades varias del niño y de la familia (GAT, 2005).
En el caso de la atención temprana las conductas que se van a tratar son aquellas que evolutivamente deberían presentarse según la edad del niño y que sin embargo no presenta cuando se realiza la evaluación de las diferentes áreas de trabajo dentro de este tipo de programas, como son el área motora, la perceptivo-cognitiva, la socio-comunicativa o del lenguaje y por último el área de la autonomía (Candel, 2005). Así la psicóloga se encarga del área cognitiva y de la autonomía, la fisioterapeuta se dedica al área motora y la logopeda al área del lenguaje. El tratamiento lo realizan las mismas profesionales en ambos casos, con la única diferencia de que aunque tengan el mismo número de sesiones en el caso A es la psicóloga quien se encarga del tratamiento en el área del lenguaje y en el caso B es la logopeda quién se encarga de esta área dado que, según el protocolo de intervención que se realiza en este CADIT, es alrededor de los dos años de edad cuando interviene este tipo de profesional.
Teniendo en cuenta las observaciones que acabamos de hacer, puede ser útil hacer una enumeración de los principales objetivos que puede tener el programa de atención temprana, las habilidades que el niño debe ir adquiriendo. Los objetivos que enumeramos a continuación corresponden a las cuatro áreas tradicionales: motora, perceptivo-cognitiva, socio-comunicativa y hábitos de autonomía o de socialización que se han extraído del programa de Zulueta et al. (2004). El objetivo general será mejorar cada una de esas áreas.
El trabajo se realiza en el CADIT a lo largo de lo que se parece a un curso escolar, pero que abarca de septiembre a julio, con un mes de vacaciones. En septiembre se inicia un período de evaluación, que sería la fase pretest, la cual nos ayuda a extraer una programación de objetivos a trabajar, que sería la fase de entrenamiento y conforme se va acercando el período vacacional se realiza una nueva evaluación, que sería la fase postest, que se compara con la fase inicial para comprobar la evolución del niño en el programa de intervención o tratamiento.
El proceso de evaluación se alarga bastante, concretamente durante dos meses y medio, ya que los niños muestran gran ansiedad incluso en presencia de sus madres. Esta conducta se preveía, ya que las alteraciones emocionales con variabilidad en el nivel de ansiedad es una característica que puede aparecer en el SFX (Bourgeois et al. 2009). De hecho es conocido que las madres de niños con SFX sufren los niveles más bajos de bienestar cuando se compara, por ejemplo, con madres de niños con síndrome de Down (Abbeduto et al., 2004). Respecto a la atención que se realiza a la familia, algunos autores (Head y Abbeduto, 2007; McCarthy, Cuskelly, Van Kraayenoord y Cohen, 2004; Robles-Bello, Basso-Abad y Caño-Pérez, 2011; Robles-Bello y Basso-Abad, 2001) refieren que el apoyo emocional, la información y la orientación que puedan recibir de los profesionales que trabajan en estos centros son fundamentales para que puedan recuperar la estabilidad y seguridad necesarias para afrontar este proceso de cambio.
Análisis Estadístico
Se realiza un diseño de caso único AB, tratando de observar si cada niño mejora en las áreas entrenadas. En los diseños experimentales de caso único los datos pueden ser analizados mediante técnicas visuales o de representación gráfica, como se puede observar en la figura 1, en la cual se representa la diferencia en ejecución entre el postest y el pretest o puntuación de ganancia, que indica cuánto cambio se produce tras el entrenamiento. Esta diferencia obtenida ente el postest y el pretest es considerada como una medida de potencial de aprendizaje (Calero, 2004).
Resultados
Según la Escala de Brunet-Lézine A presenta una edad de desarrollo de 8 meses y B cuenta con 12 meses.
Evaluación pretest de A
En al área motora, A es capaz de girarse boca arriba, hacia abajo y al revés. Cuando está boca abajo coge objetos presentados en alto con la mano izquierda. Alcanza solo la posición boca abajo con los codos extendidos. Se arrastra hacia atrás. Boca abajo se desplaza hacia delante intentando gatear aunque pierde fácilmente el equilibrio. Con ayuda pasa a sentado desde la posición boca arriba utilizando los apoyos. Realiza los apoyos laterales cuando se va a caer. Se queda periodos de tiempo sentado. Se mantiene en posición de rodillas. Desde la posición de rodillas pasa a de pie agarrándose a un apoyo exterior. Alcanza solo la posición de gato desde tumbado boca abajo o desde sentado. Pasa de sentado a de pie con ayuda. Está empezando a quedarse en posición de pie apoyado.
En el área perceptivo-cognitiva se observa que coge objetos que están a su alcance y se los pasa de una mano a otra, es capaz de mantener dos objetos, suelta uno de los dos objetos para coger un tercero, realiza el golpeteo horizontal de derecha a izquierda, saca objetos de una caja, saca aros de un soporte y coge objetos pequeños usando la pinza digital superior.
En el área del lenguaje se encuentra en el lenguaje expresivo, vocaliza "a" y no dice ninguna palabra, no imita, aunque parece que se entera de lo que le pide la madre.
En el área de la autonomía todo se lo hace su madre.
Evaluación después del tratamiento o situación postest de A
En el área motora está empezando a andar solo, aunque aún se desequilibra bastante y busca continuamente al adulto, cada vez son más los pasos que da y poco a poco se va soltando, pero todavía no ha cumplido el objetivo. Utiliza las reacciones de apoyo frontal, lateral y posterior. Estando boca arriba, se sienta solo. Se sienta y se levanta de una silla con ayuda. Estando de pie y apoyado, se sienta. Gateo como desplazamiento. Pasa de posición de gateo a ponerse de pie con apoyo exterior. Se mantiene de pie, apoyado en un mueble. De pie y apoyado, se agacha y vuelve a la posición inicial. Se mantiene de pie sin ningún apoyo un corto periodo de tiempo. Sube y baja escaleras apoyando las dos manos en la barandilla. Sube y baja con ayuda de un correpasillos, mantiene las manos en el manillar cuando se le empuja. Sentado, hace rodar la pelota hacia otra persona, sentado, tira la pelota con las manos, de pie y apoyado, tira la pelota con las manos, da puntapiés a una pelota cuando el adulto lo lleva de una mano aunque no suele perseguirla mucho: solo le da dos o tres patadas.
En el área perceptivo-cognitiva mantiene durante más tiempo los objetos que maneja. Da la mayoría de las veces los objetos en la mano cuando se le piden. Saca y mete objetos en una caja. Abre, saca, mete y cierra cajas a presión con ayuda. Saca y mete los aros del soporte. Saca las piezas de la pirámide de encajes cuadrados y en alguna ocasión ha metido el más pequeño. Señala con el dedo índice tanto con la mano derecha como con la izquierda. Saca cada una de las figuras geométricas básicas del encaje excavado. Mete cada figura geométrica en su encaje cuando de uno a uno. Garabatea con una cera triangular corta. Realiza torres de 2 cubos pequeños de unos 2 cm. Pasa con ayuda hojas duras de un libro. Señala una sola parte de su cuerpo. Usa la mano derecha y hay que recordarle que use la otra mano.
En el área del lenguaje, en concreto en el área de la expresión, se limita a algún sonido vocálico, dice una palabra de dos sílabas, parece que reacciona a palabras familiares, a veces a su nombre y realiza gestos que hacen reír.
En el área de la autonomía, dada la edad del niño, para todas las actividades de la vida diaria necesita la ayuda del adulto. La madre comenta con respecto a la alimentación que va admitiendo algún alimento sólido. El resto de la comida es en puré. En la guardería está empezando a usar para beber botella con pipote. En cuanto al área de vestido se quita los zapatos y los calcetines y tanto para vestirse como para desvestirse colabora.
Evaluación pretest de B
En el área motora necesita poca ayuda del adulto para desplazarse. Es capaz de subir y sentarse en un mueble con ayuda, andar por planos inestables, como la colchoneta, andar hacia atrás con ayuda, pasa una pica situada a 10 cm del suelo solo, caminar entre dos líneas colocadas a 30 cm una de otra, aunque el adulto tiene que insistirle, subir con ayuda al banco sueco, andar por el banco sueco con ayuda de una mano del adulto e insistiéndole.
Sube con una mano las escaleras, baja las escaleras con una mano en la barandilla y otra al adulto, sube la rampa apoyando las dos manos en la barandilla, baja la rampa dándole las dos manos al adulto, sube y baja un escalón pequeño con mínima ayuda del adulto, sube y baja del triciclo con ayuda. Lanza la pelota sin dirección, recibe la pelota y le da puntapiés a la pelota.
En el área perceptivo-cognitiva señala objetos con tres dedos: pulgar, índice y corazón. Pasa las hojas de un libro con ayuda. Con las cajas a presión las abre, saca, mete y cierra. No encaja figuras geométricas. No sabe coger una cera ni garabatear. En alguna ocasión se ha señalado alguna parte del cuerpo (dientes) y no imita al adulto.
En el área del leguaje tiene una respiración nasal-oral, manteniendo la boca cerrada. No sopla. No se aprecia dificultad en los órganos activos y pasivos que intervienen en la emisión de la palabra. La dentición se encuentra en su fase temporal. No imita praxias. No sopla por la pajita. Es capaz de deglutir utilizando el vaso por lo que se debe potenciar su uso. Toma la comida pasada.
El niño reacciona ante su nombre o ante un sonido girándose y le cuesta todavía asociar un sonido a la fuente que lo produce. No ejecuta órdenes sencillas. Tiene los fonemas vocálicos /a/, /o/, /u/ y /e/; la /i/ prácticamente no se ha apreciado. Dentro de los consonánticos aparecen la /p/ y la /b/. Se observa que el niño tiende a imitar, cuando está más colaborador, la última sílaba de las palabras que se le presentan sobre todo de las acabadas en /pa/ y en /ba/. No aparece holofrase. Reacciona ante el lenguaje, aparece saludo y sonrisa social.
En el área de autonomía todo se lo hace la madre.
Evaluación postest de B
En el área motora adquiere la marcha, trepa a una silla con ayuda, anda hacia atrás, anda deprisa, se pone de puntillas aunque todavía no es capaz de mantener la posición, camina entre dos líneas, colocadas a 15 cm. una de otra, pasa una hilera de aros andando sin pisarlos, con ayuda, pasa una pica situada a diferentes alturas del suelo, sube, anda y se baja con ayuda por el banco sueco, sube la escalera apoyándose en la barandilla y alternando en ocasiones, baja la escalera agarrándose con una mano a la barandilla sin alternar, sube y baja la rampa agarrándose con una mano a la barandilla,sube la espaldera con mínima ayuda, sube y baja del triciclo cada vez con menos ayuda, mantiene los pies en los pedales cuando se le empuja, lanza una pelota grande en dirección al adulto, chuta un balón, le suele dar con el pie derecho aunque sin dirigirla, coge una pelota con los brazos flexionados y encesta una pelota en un aro.
En el área perceptivo-cognitiva presenta falta de atención, realiza todas las tareas con la mano derecha, mejora la pinza digital, ha conseguido señalar con el dedo índice en numerosas ocasiones, ha aprendido a abrir, sacar, meter y cerrar, realiza torres de hasta 5/6 cubos pequeños de 2 cm y trabaja el enhebrado, con ayuda. Encaja figuras geométricas básicas.
Ni ensarta, ni realiza puzles, realiza bien emparejamientos de imágenes que son iguales eligiendo entre 9 tarjetas, realiza con ayuda garabatos en un papel con una cera corta, señala de su esquema corporal (pelo, ojos, orejas, boca, dientes, lengua, manos, aunque hay que reforzarlas) y no utiliza las manos para imitar.
En el área del lenguaje no consolida el soplo, puede abrir y cerrar la boca, tirar un beso y sacar y meter lengua, es capaz de succionar con pajita, lo que no hace es soplar con ella, es capaz de deglutir utilizando el vaso y botella con y sin pipote, el niño acude al comedor de la guardería y ya come sólido, atiende a los estímulos auditivos y ante su nombre girándose, imita sonidos de animales, realiza tareas de asociación de un sonido a la fuente que lo produce utilizando 2-3 imágenes de referencia, sigue órdenes sencillas como "toma" y "dame". En el ámbito fonético-fonológico ha consolidado el punto de articulación de las vocales. En cuanto a los grupos consonánticos señalar que contaba con los fonemas /p/ y /b/, y han ido apareciendo /m/, /n/, /t/ y /k/. Se reitera con las expresiones que usa ("aquí", "ahí", "está", "pa" y "ba"). En el ámbito léxico-semántico es capaz de reconocer vocabulario relativo a miembros de su familia, alimentos, animales, prendas de vestir y medios de transporte. Dentro del ámbito morfosintáctico aparece holofrase, para pedir. En cuanto al ámbito pragmático el niño reacciona ante el lenguaje, aunque no mantiene la mirada. Aparecen conductas comunicativas sociales como el saludo al salir y entrar y la sonrisa.
En el área de autonomía come todavía puré y es la madre quien le da de comer, bebe en un vaso que él sostiene derramando muy poco, no juega ni ofrece los objetos que tiene cerca, a no ser que se le insista, se quita alguna prenda como zapatos que estén desabrochados y tanto para vestirse como desvestirse colabora. Las sesiones que se dedican a evaluar los objetivos de autonomía se aprovechan para citar a ambos padres y así poder corroborar la coherencia en el trabajo entre ambos padres, resolver dudas e intervenir sobre el proceso de adaptación familiar a la situación de discapacidad que presenta el hijo.
Se vuelve a pasar la Escala de Desarrollo Psicomotor de la Primera Infancia Brunet-Lézine-Revisada al año cuando A cuenta con 16 meses de edad cronológica y B con 27 meses y encontramos que A presenta 12 meses de edad de desarrollo y el niño B cuenta con 20 meses.
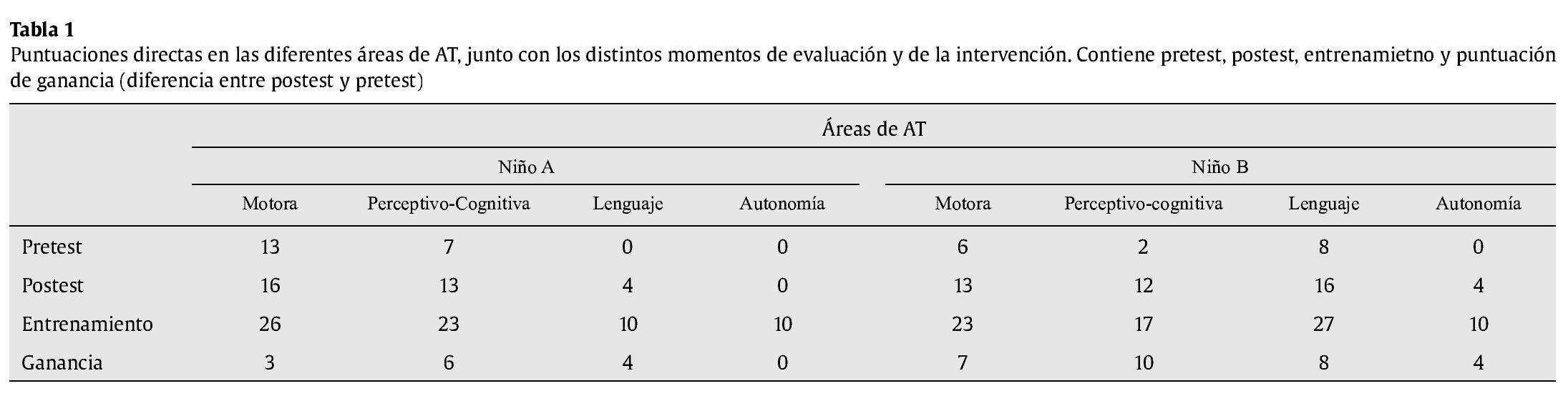
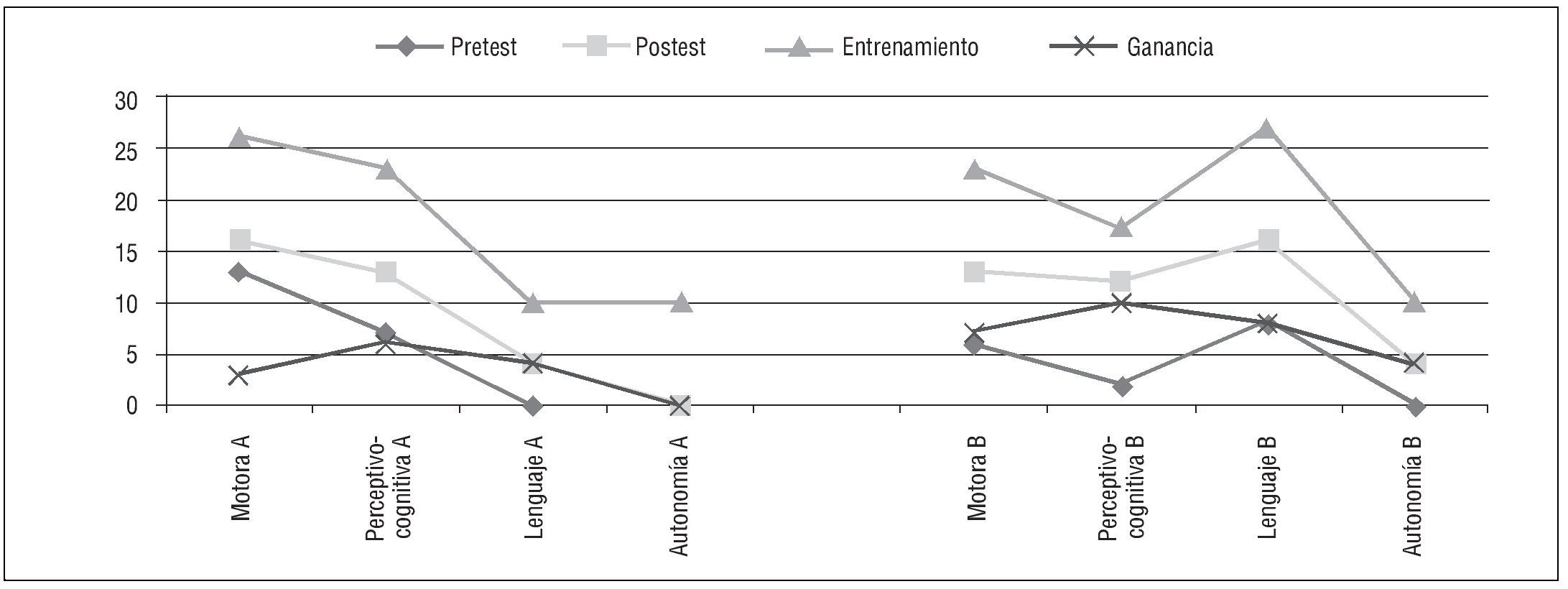
En la AT el tratamiento no finaliza, de hecho continúa en la actualidad. En la situación pretest (ver Tabla 1 y Figura 1) se presentan las puntuaciones que obtiene el niño en cada una de las áreas evaluadas (motora, perceptivo-cognitiva, lenguaje y autonomía) sin que se haya establecido una intervención programada todavía. Habría que recordar que esta situación se alarga mucho en el tiempo y que inevitablemente mientras se evalúa se está interviniendo. En la situación pre-test el niño A tiene su mejor puntuación en el área motora seguida de la perceptivo-cognitiva y a ésta le sigue el lenguaje y la autonomía sin adquisiciones en ambas. El niño B, en la situación de partida alcanza su mejor resultado en el lenguaje seguido del área motora y después, a nivel perceptivo-cognitivo, en autonomía no hay adquisiciones.
Figura 1. Puntuaciones obtenidas por ambos niños en las áreas de trabajo de AT en diferentes momentos de la evaluación pretest, postest, entrenamiento y puntuación de ganancia.
Posteriormente, se propone un programa de entrenamiento que dura un curso académico, por lo que se le realizan ejercicios y actividades para trabajar esas áreas tanto en sesión como en casa y se va evaluando su adquisición en sesión. Transcurrido el curso se vuelve a evaluar la situación, lo que nos proporciona una puntuación pos-test, que evidencia el avance evolutivo de los niños en la mayoría de las áreas. Para A el orden de áreas con mayor adquisición de objetivos es la motora seguida del área perceptivo-cognitiva, lenguaje y en último lugar, sin adquisiciones, la autonomía. Para B la mejor puntuación se consigue en lenguaje, seguida del área perceptivo-cognitiva, motora y por último la autonomía (ver Tabla 1 y Figura 1).
La puntuación de ganancia (ver Tabla 1 y Figura 1), que nos indica cuánto cambio se produce tras el entrenamiento o diferencia entre el postest y el pretest, pone de manifiesto que en A la mayor ganancia se produce en el área perceptivo-cognitiva, seguida del área del lenguaje, motora y sin ganancia en autonomía y en B la mayor ganancia se produce igualmente en el área perceptivo-cognitiva, seguida también del lenguaje, motora y por último autonomía. En ambos casos, aún cuando se partía de una ejecución diferente, con el tratamiento en AT el orden de mejoría de las diferentes áreas intervenidas es el mismo, si bien las ganancias son mayores en el caso B.
Discusión
En la AT el tratamiento no finaliza, de hecho continúa en la actualidad, ya que aún cuando haya mejoría el nivel evolutivo no llega a ser el que le corresponde a su edad cronológica, así que siempre van a existir objetivos a trabajar. En la situación pretest se presentan las puntuaciones que obtiene el niño en cada una de las áreas evaluadas (motora, perceptivo-cognitiva, lenguaje y autonomía) sin que se haya establecido una intervención programada todavía. Habría que recordar que esta situación se alarga mucho en el tiempo y que inevitablemente mientras se evalúa se está interviniendo. Posteriormente se propone un programa de entrenamiento que dura un curso académico, se le realizan ejercicios para trabajar esas áreas tanto en sesión como en casa y se va evaluando su adquisición en sesión.
Pasado el curso se vuelve a evaluar la situación, lo que nos proporciona una puntuación postest que evidencia el avance evolutivo de los niños en la mayoría de las áreas. Llama la atención el orden de la ganancia en adquisición de objetivos, similar en ambos niños (perceptivo-cognitiva, seguida del área del lenguaje, motora y por último autonomía) y concuerda con el caso de SFX que se estudia en Robles-Bello (2011).
En el presente caso de aplicación de un programa de tratamiento de AT a dos niños con SFX nos encontramos con que tras un año de intervención (incluida evaluación), A presenta una situación de partida mejor que B en el área motora y con el tratamiento se iguala con B, que mejora mucho en el postest, tanto que tiene más ganancia que A. En el área perceptivo-cognitiva A también parte de una situación mejor pero con el tratamiento B le alcanza con una ganancia en esta área muy llamativa. En el área del lenguaje es donde A se encuentra en más desventaja y aún cuando el tratamiento sea menor al final cuenta con ganancia, aunque las mejoras de B en esta área son muy positivas. En el caso del área de la autonomía sólo hay mejora y ganancia en B.
En el fenotipo cognitivo-conductual de los niños con SFX se encuentra que los trastornos del lenguaje han sido el elemento más constante, como signo precoz de las manifestaciones clínicas y como factor de interferencia grave en los aspectos cognitivos y en la evolución del paciente (Abbeduto et al. 2003). Sin embargo en estos casos se puede observar que sólo para A es el área más deficitaria.
A nivel general los resultados son consistentes parcialmente con otros estudios como el de Roberts, Hatton y Bailey (2001), ya que en este caso no presentan una investigación de caso único, pero informan que el área del lenguaje es la más atrasada y la que menos evoluciona, al contrario del área motora que es la que más evoluciona. Sin embargo en estos casos se demuestra que cuando hay intervención en lenguaje existe una buena evolución de esta área por encima del área motora. Igualmente en nuestro caso el área motora es la que mejor se encuentra en la situación pretest pero no sigue esa constante en el caso B. Parece, entonces, que el tratamiento ha sido más efectivo en el caso B y que este caso no sigue las pautas de evolución que se marca en los estudios generales sobre el SFX (Van der Molen et al., 2010), por lo que resulta interesante tener presente que si bien los estudios generales nos sirven de orientación, en la práctica clínica una exhaustiva evaluación de cada caso nos proporciona una información muy eficaz. En esta ocasión, la única diferencia, a parte de la edad, se produce en los problemas de adaptación que A arrastra durante todo el año, que B logra superar y el tratamiento especializado de B al recibir sesiones de logopedia.
En cuanto a las limitaciones que plantea este trabajo nos encontramos con que no se ha podido controlar el efecto de variables extrañas que puedan haber tenido influencia en el tratamiento. Respecto a la generalización de los resultados, debemos tener en cuenta que al tratarse de un estudio con dos sujetos no podemos extrapolar los resultados al resto de la población. No obstante, atendiendo a la elección del tratamiento y a sus resultados, recordamos que Pérez-López y Brito (2004) y Candel (2005) describen ampliamente la eficacia de este tipo de tratamientos aplicados a grupos de sujetos.
Extended Summary
The Fragile X Syndrome is a monogenic disease linked to chromosome X, region Xq27.3, caused by a mutation in FMR1 gene. There are different ways in which the behavioral phenotype appears in this population. Considering these phenotypes, there is a higher probability that people with a certain syndrome show behavior effects compared to people who don't have it (Hodapp & Dickens 2004). Therefore, not all individuals with FXS show a similar behavior pattern. However, it has been observed that FXS involves a cognitive functioning that suggests a common cognitive profile in this group of people. According to Brun-Gasca (2006), we can find general characteristics not found in every affected person that can change according to sex and mutation type. By and large, clear differences exist according to sex (Murphy & Abbeduto, 2007), e.g., cognitive deficits are less frequent in females than in males - between 30 and 50% of females with the syndrome's complete mutation have an intellectual disability ranging from mild to moderate.
Only a minority has a severe disability and one third of females affected with a complete mutation have a normal intelligence although some of them may have learning disorders (especially in mathematics) and social and relationship problems. Along with less noticeable effects in terms of physical features, all this makes an early diagnosis of this syndrome difficult to make in females. Regarding the mutation type of male children with permutation, the phenotype is very similar to the one of male children with full mutation. In the majority of cases there is a different symptomatology in favor of males with permutation. The same happens with males. (Cornish et al., 2008).
Among the strengths in the syndrome's cognitive functioning we can find a capability to increase vocabulary, visual-perceptual abilities, processing skills, simultaneous and significant information recovering tasks, and imitation ability (Van der Molen et. al., 2010). Among the weaknesses, the most significant cognitive deficits reported have traditionally been short-term memory, visual-spatial memory, linguistic processing, selected and divided attention, processing of sequential information, cognitive inflexibility in problem solving and working memory (Van der Molen et. al. 2010). Regarding linguistic abilities, Furgang (2001) shows that vocabulary level is the least affected. Nevertheless, FXS affects especially oral-motor functions (low muscle tone, dyspraxia, intelligibility problems), articulation (rapid and unequal emission, rhythm and voice problems), auditory processing problems, and syntactic development delay.
This intellectual functioning heterogeneity is quite characteristic of this syndrome (Abbedutoet al., 2007; Bailey, Hatton, Tassone, Skinner, & Taylor, 2001; Van der Molen et al., 2010), so that making a proper individual evaluation of all areas that can be affected is very important. This kind of treatment for children aged 0-6 years is offered in Spain in the "Centros de Desarrollo Infantil y Atención Temprana-CADIT).
These centers advise, guide an treat individually or in groups child with any disabilities or suffering family members according to the differential diagnosis collected in the "Early Intervention diagnosis Organization" (Federación Estatal de Asociaciones de Profesionales de Atención Temprana, 2008).
In Spain, this intervention is considered as health care, which means it is free. It is a treatment offered in the field of health. It is defined as a series of actions developed by the public health system targeting the general reproductive age population, parents, children and environment with the aim of avoiding risk factors showing up that may affect the normal child development. Likewise, the treatment is intended to the prevention and early identification of any problems in the development of the child and the care taking. In order to achive this, a number of preventive actions on parents is suggested. Whenever is needed, a comprehensive care of the child, his/her family, and the environment is undertaken aimed at strengthening his/her capabilities and at avoiding or minimizing the aggravation of a possible deficiency. (Consejería de Salud, 2006).
Therefore, the purpose of this study is on one hand to achieve a comprehensive description of two FXS cases which hopefully will increase our knowledge of the characteristics of the syndrome will recognize the importance of an individualized evaluation of children affected given the heterogeneity within this syndrome. On the other hand, this study will evaluate the effectiveness of the work carried out in these centers.
Method
Sample
Two male children with full mutation FXS, from two rural areas in the south of Spain who attended a CADIT both sent by the neuro-pediatrician at the same period. One of them is 15 months old, from now on identified as A, and the other is 26 months old, who we will call B.
Instruments
The developmental age of the children is evaluated through the "Brunet-Lézine Revised Scale of psychomotor development in early childhood" (Josse 1997). This will be completed with the Zuleta, Mollá, Martínez, Lago de Lanzos and Arrieta (2004) program.
Procedure
The treatment starts by specifically explaining to each family what the "Early Intervention" program and its different components are, i.e., the child is not treated by a single professional but there is an interdisciplinary team consisting of a physiotherapist, a psychologist, a social worker and a speech therapist to meet the various needs of the child and his/her family. In the case of Early Intervention, the treated behaviors are those that should be present according to the evolutionary age of the child and that he still doesn't present when the assessment is completed in the various areas of functioning -such as motor, perceptive-cognitive, socio-communication, and autonomy areas (Candel, 2005). In this respect, the psychologist is responsible for the cognitive and autonomy areas, the physiotherapist is in charge of the motor area, and the speech therapist is responsible of the language area.
However, the three treatment sessions offered to both families are only accepted by family B. Family A is unable to get to the center three times a week, since both parents work full time and cannot take days off. They are told that the treatment is really necessary and that the CADIT (Early Intervention Center) schedule assistance can be adapted to two weekly sessions, one day for the cognitive and motor areas intervention and another day for the speech therapy. The family declines the offer and tells us they will attend only one day, and such that the cognitive and motor area are prioritized even if the psychologist is also responsible for the area of language orientation.
The evaluation process increases significantly, extending for two and half months as children do not cooperate (they want to be in their mother's arms). A does not seem motivated by any activity, his emotional conduct changes from session to session. Just when we think he is accustomed and he stops crying during several sessions, his behavior reverts to what it was, even though B seems finally accustomed. A maintained this behavior during the entire course.
This behavior was expected because emotional changes with variability in the anxiety level are characteristics that can appear in FXS (Bourgeois et. al. 2009).
Statistical analysis
It is performed as a single case design AB. We observe if every child improves in the trained areas. In the single case experimental designs, data can be analyzed by visual graphic representation techniques that can be observed. The difference in performance between the pretest and posttest or gain scores is represented.
Results
According to the Brunet-Lézine scale, A shows a developmental age of 8 months and B of 12 months.
Described in detail: A pre-test evaluation in motor area, perceptive-cognitive area, language area and autonomy area. Evaluation after treatment or A post-test situation in all these areas. B pre-test evaluation in these areas and B post-test evaluation.
Discussion
In the case of application of an early intervention treatment program in two children with FXS, we find that after one year of intervention (including evaluation), A has a better starting position in the motor area. This, with the treatment become equivalent in B who improves greatly in the posttest having more gain than A. In the perceptual-cognitive area A also starts with a better situation, although with the treatment, B reaches him with a striking gain in this area. Language is the area where A is more disadvantaged and even when the treatment is less he finally he reaches profits although B's improvements in this area are really positive. Regarding the autonomy area, only B has improvements and gains.
In the cognitive-behavioral phenotype of children with FXS language disorders have been found to be more constant, as an early sign of clinical manifestations and serious interference factor in the cognitive aspects and the evolution of the patient (Abbeduto et. al. 2003). However, in these cases we can observe that it is the most deficient area only for A. By and large, the results are partially consistent with other studies, like the one by the Roberts, Hatton and Bailey (2001) since in this case it does not present a single case research. However, it reports that the language area is the most delayed and that one that evolves least, unlike the motor area, which is the one that evolves more.
Conflicto de intereses
Los autores declaran que no tienen ningún conflicto de intereses.
INFORMACIÓN ARTÍCULO
Historia artículo:
Recibido: 19/09/2012
Aceptado: 14/01/2013
DOI: http://dx.doi.org/10.5093/cl2013a3
*La correspondencia sobre este artículo debe enviarse a
María Auxiliadora Robles Bello.
Facultad de Humanidades y Ciencias de la Educación.
Dpto. de Psicología. Universidad de Jaén. Edif. C5,
Despacho 148. Campus de Lagunillas 23071 Jaén.
E-mail: auxiaziz@yahoo.es
Referencias
Abbeduto, L., Brady, N. y Kover, S.T. (2007). Language development and fragile X syndrome: profiles, syndrome-specificity, and within-syndrome differences. Mental Retardation and Developmental Disabilities, 13, 36-46. Recuperado de http:// www.ucdmc.ucdavis.edu/mindinstitute/research/abbeduto_lab/publications/language_development_in_fxs.pdf
Abbeduto, L., Seltzer, M.M., Shattuck, P., Krauss, W.M., Orsmond, G. y Murphy, M.M. (2004). Psychological wellbeing and coping in mothers of youths with autism, Down syndrome, or fragile X syndrome. American Journal on Mental Retardation, 109, 237-254. doi: 10.1111/j.1365-2788.2006.00907.x
Abbeduto, L., Murphy, M.M., Cawthon, S.W., Richmond, E. K., Weissman, M.D., Karadottir, S. y O´Brien, A. (2003). Receptive language skills of adolescents and young adults with down or fragile X syndrome. American Journal on Mental Retardation, 108, 149-160. Recuperado de http://www.ucdmc.ucdavis.edu/mindinstitute/research/abbeduto_lab/publications/receptive_language.pdf
Abbeduto, L. y Hagerman, R. J. (1997). Language and communication in fragile X syndrome. Mental Retardation and Developmental Disabilities Research Reviews, 3, 313-322. Recuperado de http://www.ucdmc.ucdavis.edu/mindinstitute/research/abbeduto_lab/publications/abbeduto_and_hagerman.pdf
Bailey, D.B., Hatton, D.D., Tassone, F., Skinner, M. y Taylor, A. K. (2001). Variability in FMRP and early development in males with fragile x syndrome. American Journal on Mental Retardation, 106, 16-27. doi: 10.1352/08958017(2001)106<0016:VIFAED>2.0.CO;2
Bourgeois, J.A., Seritan, M.D., Casillas, B.A., Hessl, D., Schneider, A., Ying Yang, M.S., ... Hagerman, M. (2009). Lifetime Prevalence of Mood and Anxiety Disorders in Fragile X Premutation Carriers. Journal Clinical Psychiatry, 70, 852-862.
Brun-Gasca, C. (2006). El fenotipo cognitivo-conductual. En M.I. Tejada (dir.), Síndrome X Frágil. Libro de consulta para familias y profesionales [Fragile X syndrome. Books for families and professionals] (pp. 31-36). Madrid: Real Patronato sobre Discapacidad. Recuperado de http://www.fraxa.org/pdfs/LibroSXF.PDF
Brun-Gasca, C. y Artigas-Pallarés, J. (2001). Aspectos psicolingüísticos en el síndrome del cromosoma X frágil [Psycholinguistic aspects of fragile X chromosome syndrome]. Revista de Neurología; 33 (supl.1), 29-32.
Calero, M.D. (2004). Validez de la evaluación del potencial de aprendizaje [The validity of the learning potencial assessmen].Psicothema, 16, 217-221. Recuperado de http:// www.psicothema.com/pdf/1185.pdf
Candel, I. (2005). Elaboración de un programa de atención temprana [Elaboration of a program of early intervention]. Electronic Journal of Research in Educational Psychology, 3 (7), 151-192. Recuperado de http://www.investigacionpsicopedagogica.org/revista/articulos/7/espannol/Art_7_98.pdf
Cano, R. y Luna, L. (2004). Fisioterapia en el Síndrome de X Frágil [Physiotherapy in fragile X chromosome syndrome]. Fisioterapia, 26 (4), 192-200.
Consejería de Salud, (2006). Atención Temprana: Proceso Asistencial Integrado. Sevilla: Junta de Andalucía. Recuperado de http://www.coloan.es/recursos/materiales/Atencion_Temprana.pdf
Cornish, K.M., Li, L., Kogan, C.S., Jacquemont, S., Turk, J., Dalton, A. ... Hagerman, P. J. (2008). Age-dependent cognitive changes in carriers of the fragile X syndrome. Cortex, 44, 628-636. doi:10.1016/j.cortex.2006.11.002
Dykens, E. M., Hoddap, R. M. y Leckman, J. F. (1987). Strengths and weaknesses in the intellectual functioning of males with fragile X syndrome. American Journal of Medical Genetics, 28, 13-15.
Federación Estatal de Asociaciones de Profesionales de Atención Temprana (FEAPAT) (2008). Organización Diagnóstica para la Atención Temprana. Manual de Instrucciones. Madrid: Real Patronato sobre Discapacidad. Recuperado de http://gatatenciontemprana.org/4_DocumentosGAT/odat.pdf
Fernández-Carvajal, I. Walichiewicz, P., Xiaosen, X., Pan, R., Hagerman, P.J. y Tassone, F. (2009). Screening for expanded alleles of the FMR1 gene in blood spots from newborn males in a Spanish population. Journal of Molecular Diagnostics, 11, 324-329. doi:10.2353/jmoldx.2009.080173
Ferrier, L. J., Bashir, A. S., Meryash, D. L., Johnston, J. y Wolff, P. (1991). Conversational skills of individuals with fragile-x syndrome: A comparison with autism and down syndrome. Developmental Medicine & Child Neurology, 33, 776-788. doi: 10.1111/j.1469-8749.1991.tb14961.x
Freund, L. S. y Reiss, A. L. (1991). Cognitive profiles associated with the fragil X syndrome in males and females. American Journal of Medical Genetics, 38, 542-547.
Fürgang, R. (2001). La terapia del Lenguaje en el Síndrome X Frágil [Speech therapy in fragile X chromosome syndrome]. Revista de Neurología, 33, 82-87. Recuperado de http://www.slideshare.net/davidpastorcalle/la-terapia-dellenguajeenelsndromefragilx
García Nonell, C., Rigau Ratera, E. y Artigas Pallarés, J. (2006). Autismo en el síndrome X frágil [Autism in Fragile X syndrome]. Revista de Neurología, 42, 95-98.
GAT (2005). Libro blanco de la Atención Temprana. Madrid: Real Patronato de Prevención y de Atención a Personas con Minusvalía.
GAT (2011). La realidad actual de la Atención Temprana en España. [The current reality in the early intervention in Spain] Madrid: Real Patronato de la Discapacidad.
Glover-López, G. (2006). Introducción histórica del SFX. En M.I. Tejada (Eds.), Síndrome X Frágil. Libro de consulta para familias y profesionales. [Fragile X syndrome. Books for families and professionals] (pp. 13-19). Madrid: Real Patronato sobre Discapacidad. Recuperado de http://www.fraxa.org/pdfs/LibroSXF.PDF
Head, L.S. y Abbeduto, L. (2007). Recognizing the role of parents in developmental outcomes: A systems approach to evaluating the child with developmental disabilities. Mental Retardation and Developmental Disabilities, 13, 293-301. doi: 10.1002/mrdd.20169
Hodapp, R.M. y Dykens, E.M. (2004). Genética y fenotipo conductual en las discapacidad intelectual: su aplicación a la cognición y a la conducta problemática (1º parte) [Genetics and behavioral phenotype in the intellectual disability: its application to cognition and problem behaviour (1º part)]. Revista Síndrome de Down, 21, 134-149. Recuperado de http://www.downcantabria.com/revistapdf/83/134-149.pdf
Hooper, S. R., Hatton, D., Sideris, J., Sullivan, K., Hammer, J., Schaaf, J. ... Bailey, D.B. Jr. (2008). Executive functions in young males with fragile X syndrome in comparison to mental age-matched controls: baseline findings from a longitudinal study. Neuropsychology, 22, 36-47. doi: 10.1037/0894-4105.22.1.36
Josse, D. (1997). Escala de desarrollo psicomotor de la primera infancia Brunet-Lezine-Revisado [Scale psychomotor development of early childhood Brunet-Lezine-Revised] Madrid: Psymtec.
Lewis, P., Abbeduto,L., Murphy, M., Richmond, E., Giles, N., Bruno, L. y Schroeder, S. (2006). Cognitive, language and social-cognitive skills of individuals with fragile X syndrome with and without autismo. Journal of Intellectual Disability Research, 50, 532-545. doi: 10.1111/j.1365-2788.2006.00803.x
Martin, J.P. y Bell, J. (1943). A pedigree of mental defect showing sex-linkage. Neurology Psychiatry, 6, 154-157.
McCarthy, A., Cuskelly, M., Van Kraayenoord, C.E. y Cohen, J. (2004). Predictors of stress in mothers and fathers of children with fragile X syndrome. Research in Developmental Disabilities, 27, 688-704. doi:10.1016/j.ridd.2005.10.002
Munir, F., Cornish, K.M. y Wilding, J. (2000a). Nature of the working memory deficit in fragile X syndrome. Brain and Cognition, 44, 387-401. doi:10.1006/brcg.1999.1200
Munir, F., Cornish, K.M. y Wilding, J. (2000b). A neuropsychological profile of attention deficits in young males with fragile X syndrome. Neuropsychologia, 38, 1261-1270.
Murphy, M.M. y Abbeduto, L. (2007). Gender differences in receptive language in fragile X syndrome. Journal of Intellectual Disbility Research, 45, 387-400. doi: 10.1111/j.1365-2788.2006.00888.x
Pérez-López, J. y Brito, A. G. (2004). Manual de Atención Temprana [Manual of early intervention]. Psicología. Pirámide.
Powell, L., Houghton, S. y Douglas, G. (1997). Comparison of etiology-specific cognitive functioning profiles for individuals with fragile X and individuals with Down syndrome. The Journal of Special Education, 31, 362-376. doi:10.1177/002246699703100305
Roberts, J. E., Hatton, D. D. y Bailey, D. B. (2001). Development and behavior of male toddlers with fragile X syndrome.Journal of Early Intervention, 24, 207-223. doi:10.11 77/10538151010240030601
Robles-Bello, M.A. (2011). Un caso de síndrome X frágil y su intervención desde la Atención Infantil Temprana. [Elaboration of a program of early intervention]. Electronic Journal of Research in Educational Psychology,25, 9(3), 151-192.
Robles-Bello, M.A. y Sánchez-Teruel, D. (Coord.). (2011). Evaluación e Intervención en Atención Temprana: hallazgos recientes y casos prácticos. Jaén: Publicaciones de la Universidad de Jaén, Huarte de San Juan, Serie Psicología.
Robles-Bello, M.A. y Basso-Abad, R. (2001). Una experiencia de grupos de padres en una asociación sobre síndrome de Down [An experience of groups of parents in partnership on Down syndrome]. Revista Española de Investigación e Información sobre el Síndrome de Down, 18 (1), 7-11.
Robles-Bello, MA, Basso-Abad, R. y Caño-Pérez, C. (2011). Atención Temprana a niños con Síndrome de Down de 0-6 meses y a sus padres: Guía de apoyo [Early intervention of children with Down syndrome 0-6 months and their parents: A guide to support]. Jaen: Asociación Síndrome de Down Jaén y Provincia. Recuperado de http://downjaen.org/my-stationery/my-albums/pictures/asociacion/guia-0-6-meses.pdf
Scerif, G., Cornish, K., Wilding, J., Driver, J. y Karmiloff-Smith, A. (2007). Delineation of early attentional control difficulties in fragile X syndrome: Focus on neurocomputational changes. Neuropsychologia, 45, 1889-1898. doi: 10.1016/j. neuropsychologia.2006.12.005
Van der Molen, M.J.W., Huizinga, M., Huizenga, H.M., Ridderinkhof, K.R., Van der Molen, M.W., Hamel, B.J.C. Hamel, Curfs, L.M.G. y Ramakers, G.J.A. (2010). Profiling Fragile X Syndrome in males: Strengths and weakness in cognitive abilities. Research in Developmental Disabilities, 31, 426-439. doi: 10.1016/j.ridd.2009.10.013
Verkerk, A.J.M., Pieretti, M., Sutcliffe, J.S., Fu, Y-H, Kuhl, D.P.A., Pizzuti, A., ... Warren, S.T. (1991). Identification of a gene (FMR-1) containing a CGG repeat coincident with a breakpoint cluster region exhibiting length variation in fragile X syndrome. Cell, 65, 905-914. doi: 10.1016/j.ridd.2009.10.013
Wilding, J., Cornish, K. y Munir, F. (2002). Further delineation of the executive deficit in males with fragile X syndrome. Neuropsychologia, 40, 1343-1349. doi:10.1016/ S0028-3932(01)00212-3
Zulueta, M.I., Mollá, M.T., Martínez, A.M., Lago de Lanzos, C. y Arrieta, F. (2004). Programa para la estimulación del desarrollo infantil[Program for the stimulation of child development]. Madrid: Cepe.