Comunicar la capacidad de visualización de estructuras anatómicas fetales durante la ecografía habitual de valoración de marcadores entre las semanas 11 y 13+6 de gestación en la Unidad de Ecografía del Centro Gutenberg de Málaga.
MétodosEvaluamos 990 pacientes que consultaron para valoración del cálculo de riesgo para trisomía 21, de las cuales 652 fueron utilizadas para el análisis. En 20 minutos realizamos la evaluación del grosor de la translucencia nucal y marcadores ecográficos adicionales, además de intentar valorar las principales estructuras anatómicas fetales, incluido el corazón, por vía abdominal o transvaginal según preferencia del operador.
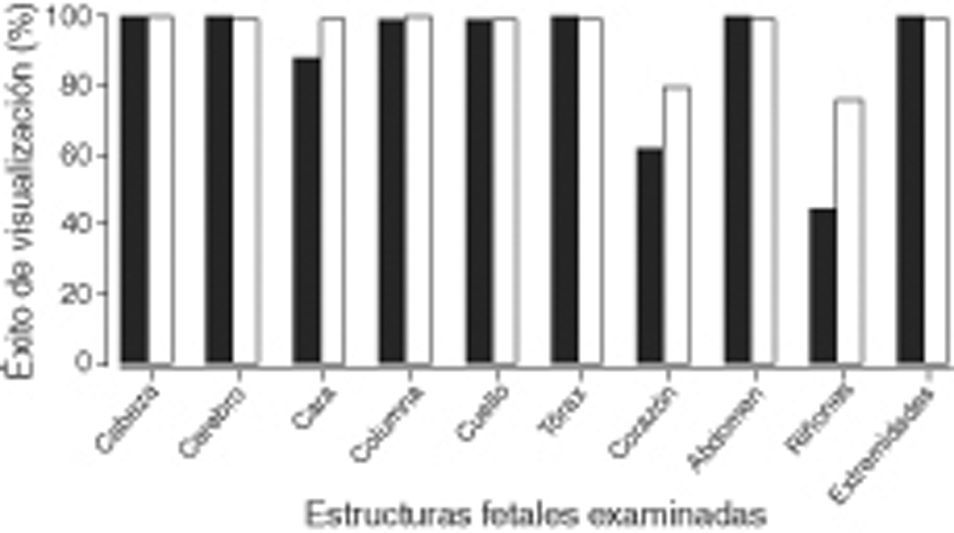
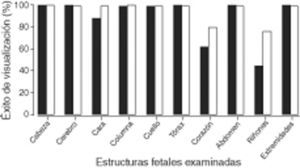
ResultadosEl índice de masa corporal materno medio fue de 23,9; la media de la edad gestacional fue de 12 semanas; la longitud craneocaudal media fue de 62,6mm y la translucencia nucal se consideró por encima del percentil 95 en el 8,6% de los casos. Obtuvimos más del 90% de visualización (normal o con malformación) de cabeza y cerebro, cara, cuello, tórax, abdomen, extremidades y columna. Sin embargo, el corazón y los riñones ofrecieron mayor dificultad con una identificación global del 76 y 67% respectivamente. La mayoría del las exploraciones se realizaron con abordaje abdominal.
ConclusionesEs posible visualizar la anatomía fetal en más del 90% de los fetos, con más facilidad y éxito en la semana 13. La valoración del corazón y los riñones presentó siempre más dificultades. Destacamos la importancia de evaluar la anatomía fetal junto a los marcadores de aneuploidía en las semanas 11-13+6.
To report the feasibility of identifying the foetal anatomy during the routine 11 to 13+6 weeks scan in the Ultrasound Unit at the Gutenberg Centre in Malaga, Spain.
MethodsWe examined 990 patients who attended our Unit to carry out the ultrasound screening for chromosomal abnormalities and risk assessment for trisomy 21, and 652 were included for the analysis. We measured the nuchal translucency thickness and additional ultrasound markers during the 20minutes allocated. In addition, we tried to visualise the main foetal anatomic structures, including the heart. The scans were done abdominally or by transvaginal approach, according to the preference of the operator.
ResultsThe mean maternal body mass index was 23.9 and the mean gestation was 12 weeks; the mean crown rump length was 62.6mm and the nuchal translucency thickness was above the 95th centile for gestation in 8.6% of the foetuses. Visualisation of the foetal anatomy was successful in 90% of cases, classified as normal or abnormal, in most of the structures. However, the heart and kidneys were more difficult to identify with confidence and success was achieved in 76% and 67%, respectively. The large majority (93%) of the scans were performed abdominally.
ConclusionsIt is feasible to visualise the foetal anatomy in more than 90% of the cases during the routine first trimester scan. The heart and the kidneys remained the most difficult. We would like to stress the importance of the anatomical survey in the 11 to 13+6 weeks scan, in addition to the ultrasound markers assessment for the screening of chromosomal defects.
En los últimos años la ecografía prenatal ha demostrado ser el método más eficaz para la detección de malformaciones fetales. La Sociedad Española de Ginecología y Obstetricia, mediante sus protocolos, recomienda realizar 3 ecografías en el embarazo no complicado en las semanas 11-14, 18-20 y 32-361. Cada una de ella tiene una finalidad específica: la primera está fundamentalmente orientada a datar la gestación, el diagnóstico de corionicidad en gestaciones gemelares y el cribado de aneuploidías; la segunda está orientada al cribado de malformaciones fetales, y la tercera está orientada a la vigilancia del bienestar fetal mediante el control del crecimiento y la valoración de la circulación fetal con Doppler.
El continuo avance de nuevas tecnologías nos ha permitido disponer de equipos de ultrasonidos con muy buena calidad de imagen bidimensional (2D), tanto para el abordaje abdominal como transvaginal. Debido a esto, hemos conseguido visualizar más y mejor las estructuras fetales y es un importante estímulo para el médico que realiza la ecografía del primer trimestre. Paralelamente, significativos avances científicos permitieron un mejor entendimiento de la fisiopatología fetal y de la asociación entre los trastornos cromosómicos y genéticos y las manifestaciones ecográficas de éstos en el primer trimestre de la gestación2–4.
La ecografía del primer trimestre de gestación es, con el paso de los años, cada vez más compleja, por el advenimiento de nuevas estrategias y marcadores para optimizar el cribado, no sólo de aneuploidías, sino también de condiciones que pueden afectar la salud materna, como la preeclampsia5,6. Es por ello que ya no es suficiente la mera valoración del grosor de la translucencia nucal (TN) fetal en las semanas 11-13+6, sino que parece indispensable añadir la valoración del hueso nasal (HN), el ángulo facial (AF), el flujo tricuspídeo (FT) y el ductus venoso (DV) durante la ecografía habitual7–12. La valoración de la anatomía fetal en el primer trimestre es limitada, ya que muchas estructuras fetales no han completado su desarrollo, o no son identificables mediante ecografía prenatal en esta etapa de la gestación. Sin embargo, el reconocimiento y la examinación sistemáticas de las estructuras básicas, ya evidentes en las semanas 11-13+6, nos permitiría detectar malformaciones fetales y sospechar alteraciones cromosómicas de forma temprana13–19.
El objetivo de este trabajo prospectivo es comunicar la capacidad de visualización de estructuras anatómicas fetales durante la ecografía sistemática de valoración de marcadores entre las semanas 11 y 13+6 de gestación en la Unidad de Ecografía del Centro Gutenberg de Málaga (España).
MétodosSe trata de un estudio prospectivo realizado en la Unidad de Ecografía del Centro Gutenberg de Málaga (España), entre noviembre de 2008 y julio de 2010. Incluimos a todas las pacientes atendidas entre las semanas 11 y 13+6 que acudieron para realizarse la ecografía de cribado de aneuploidías, previa firma del consentimiento informado y la aprobación para la participación en el estudio. Intervinieron 6 médicos con experiencia en ecografía de primer trimestre, que además habían obtenido el certificado para la valoración del grosor de la TN, otorgado por la Fetal Medicine Foundation de Londres (Reino Unido)20.
Cada médico disponía de 20 minutos para la exploración completa y el cálculo de riesgo. Todas las exploraciones se realizaron con ecografía 2D, por vía transvaginal o abdominal, según criterio del médico ecografista (equipo Voluson E8 con sondas RAB 4-8-D y RIC 5-9; equipo Voluson V730 Expert con sondas RAB 4-8-D y RIC 5-9, GE Medical Systems, Milwaukee, WI, USA). Los datos demográficos maternos fueron registrados en nuestra base de datos (View Point® versión 5.6.8.428) junto a los resultados del examen completo fetal para análisis posterior. La principal información obtenida de rutina incluía: edad materna, índice de masa corporal, modo de concepción, antecedentes obstétricos y afección crónica, semanas de gestación según FUR o datado por ecografía temprana, la longitud craneocaudal (LCC) fetal, la frecuencia cardíaca fetal, el grosor de la TN, valoración de marcadores adicionales a criterio del operador (HN, AF, FT, DV). Además se intentó la visualización de las estructuras anatómicas fetales, según se muestra en la tabla 1 y la figura 1. Todas las estructuras fetales se clasificaron como normales, anormales, fracaso de visualización o no hubo intento de visualización por falta de tiempo, feto en mala posición o mala transmisión del ultrasonido. En la clasificación incluimos la opción de valoración normal, pero incompleta, para la valoración cardíaca, si sólo el corte de cuatro cámaras pudo obtenerse. Además, las imágenes sospechosas de enfermedad y malformaciones confirmadas fueron también registradas e informadas pertinentemente.
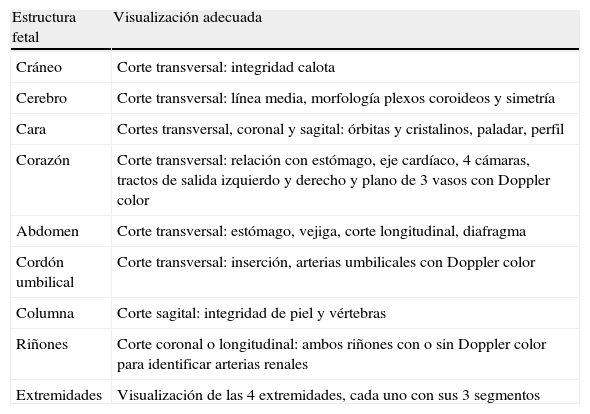
Estructuras anatómicas fetales y modo de visualización de éstas durante la ecografía sistemática entre las semanas 11 y 13+6 de gestación
| Estructura fetal | Visualización adecuada |
| Cráneo | Corte transversal: integridad calota |
| Cerebro | Corte transversal: línea media, morfología plexos coroideos y simetría |
| Cara | Cortes transversal, coronal y sagital: órbitas y cristalinos, paladar, perfil |
| Corazón | Corte transversal: relación con estómago, eje cardíaco, 4 cámaras, tractos de salida izquierdo y derecho y plano de 3 vasos con Doppler color |
| Abdomen | Corte transversal: estómago, vejiga, corte longitudinal, diafragma |
| Cordón umbilical | Corte transversal: inserción, arterias umbilicales con Doppler color |
| Columna | Corte sagital: integridad de piel y vértebras |
| Riñones | Corte coronal o longitudinal: ambos riñones con o sin Doppler color para identificar arterias renales |
| Extremidades | Visualización de las 4 extremidades, cada uno con sus 3 segmentos |
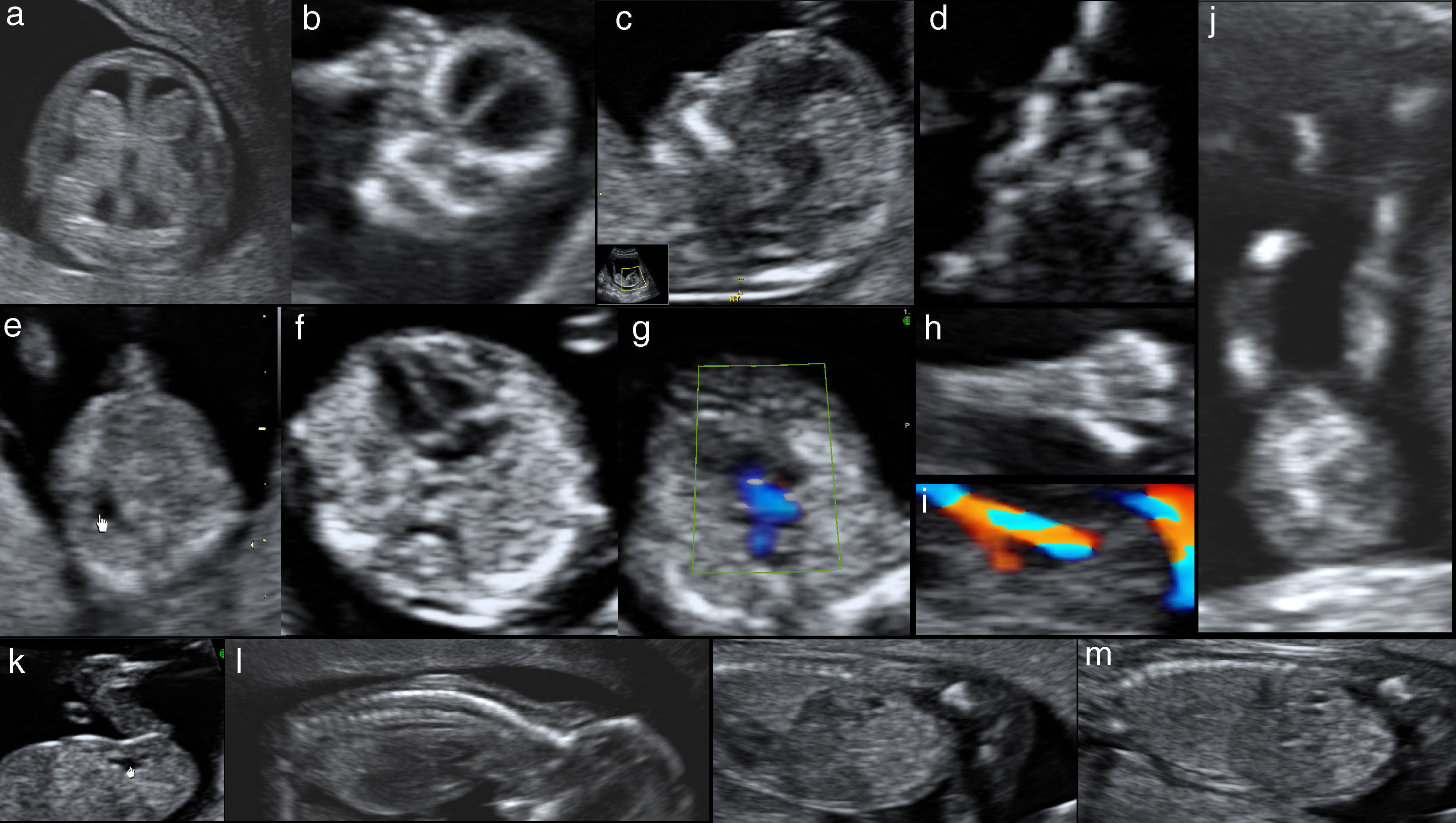
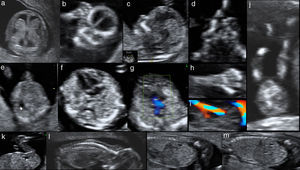
Fotos de ecografía transabdominal de un feto normal en semana 12 de gestación. Se muestran las principales estructuras anatómicas que podemos valorar entre las semanas 11 y 13+6: a) corte transversal de la cabeza, que muestra la integridad de la calota, la línea media y ambos plexos coroideos simétricos; b) corte coronal de la cara que muestra las órbitas y los huesos de la cara; c) corte sagital que muestra en el perfil la posición normal de la frente, hueso nasal, maxila y mentón; d) corte transversal de la cara a nivel de las órbitas que muestra los cristalinos y los huesos nasales y maxilares; e) corte transversal del abdomen que muestra el estómago con contenido anecoico; f) corte de cuatro cámaras cardíacas apical, con el ápex en el mismo lado izquierdo que el estómago; g) corte transversal del tórax que demuestra flujo anterógrado en arteria pulmonar y aorta con Doppler color, el signo de la «V»; h) mano abierta que muestra los 5 dedos en extensión; i) corte transversal de la porción inferior del abdomen que muestra la vejiga de contenido anecoico y ambas arteria umbilicales demostradas con Doppler color rodeando la vejiga en su último trayecto intrabdominal; j) ambas piernas extendidas que muestran los tres segmentos, muslos, piernas y pies; k) corte sagital del abdomen inferior que muestra la vejiga de contenido anecoico en su diámetro longitudinal; l) corte sagital del feto en dorso anterior que muestra la columna y la piel que la recubre en toda su extensión; m) corte parasagital izquierdo y derecho del abdomen fetal, que muestra ambos riñones en corte longitudinal. Además es posible visualizar el diafragma como una delgada línea hipoecoica.
Realizamos 990 exploraciones entre las semanas 11 y 13+6 de gestación en el período de estudio, de las cuales 652 casos se incluyeron en el análisis. La exclusión de 338 pacientes fue por haber sido atendidas por médicos de la unidad que no participaban del estudio. Se han incluido 584 casos con fetos únicos y 68 fetos de embarazos dobles (en total 2 gestaciones monocoriales biamnióticos y 32 gestaciones bicoriales). Evaluamos a 592/652 (90,8%) pacientes de la población general y a 60/652 (9,2%) pacientes que consultaron por segunda opinión en casos de afección fetal, o para realización de biopsia corial para estudio del cariotipo fetal. Llevamos a cabo 60 biopsias coriales, en las que se obtuvieron: 47 fetos euploides, 9 con trisomía 21, 2 con trisomía 18, 1 con trisomía 13 y 1 mosaico Turner. La valoración se realizó por abordaje abdominal en 610 pacientes, vía vaginal en 4 pacientes y ambas vías de abordaje en 38 pacientes por mala conducción del ultrasonido, posición fetal subóptima o sospecha de malformación fetal. La edad materna media fue 29 años, el índice de masa corporal materno medio fue de 23,9 y la media de la edad gestacional fue de 12 (rango 11+0-13+6) semanas. El método de concepción fue espontáneo en 545 (83,6%) pacientes, asistida no invasiva en 12 (1,8%) pacientes, fecundación in vitro en 68 (10,4%) pacientes e ICSI en 27(4,2%) pacientes. La LCC media fue de 62,6 (rango 45-84) mm y la TN se diagnosticó por encima del percentil 95 para la LCC en 56 (8,6%) casos.
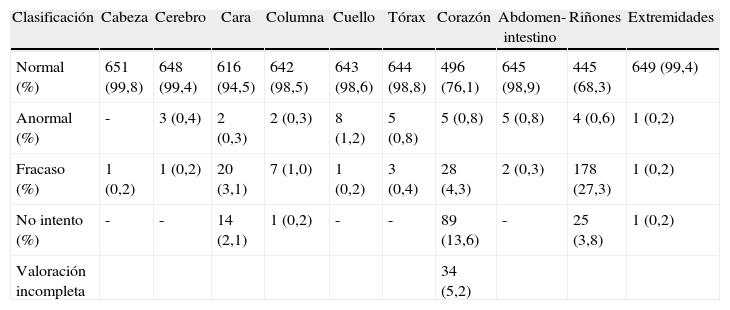
En la tabla 2 se muestran los resultados de la valoración realizada por los 6 operadores, de cada estructura anatómica fetal.
Resultados de la visualización ecográfica por 6 operadores entrenados, de cada una de las estructuras fetales analizadas en un total de 652 fetos entre las semanas 11 y 13+6 de gestación.
| Clasificación | Cabeza | Cerebro | Cara | Columna | Cuello | Tórax | Corazón | Abdomen-intestino | Riñones | Extremidades |
| Normal (%) | 651 (99,8) | 648 (99,4) | 616 (94,5) | 642 (98,5) | 643 (98,6) | 644 (98,8) | 496 (76,1) | 645 (98,9) | 445 (68,3) | 649 (99,4) |
| Anormal (%) | - | 3 (0,4) | 2 (0,3) | 2 (0,3) | 8 (1,2) | 5 (0,8) | 5 (0,8) | 5 (0,8) | 4 (0,6) | 1 (0,2) |
| Fracaso (%) | 1 (0,2) | 1 (0,2) | 20 (3,1) | 7 (1,0) | 1 (0,2) | 3 (0,4) | 28 (4,3) | 2 (0,3) | 178 (27,3) | 1 (0,2) |
| No intento (%) | - | - | 14 (2,1) | 1 (0,2) | - | - | 89 (13,6) | - | 25 (3,8) | 1 (0,2) |
| Valoración incompleta | 34 (5,2) |
Dos de los 6 médicos realizaron 476/652 (73%) de las exploraciones y sus resultados separados por estructura y por semanas de gestación se muestran en la figura 2 y la tabla 3, respectivamente.
Visualización exitosa (normal y anormal) realizada por los dos médicos participantes en un total de 477 pacientes. Los datos se muestran según la edad gestacional en que se realizó la valoración ecográfica
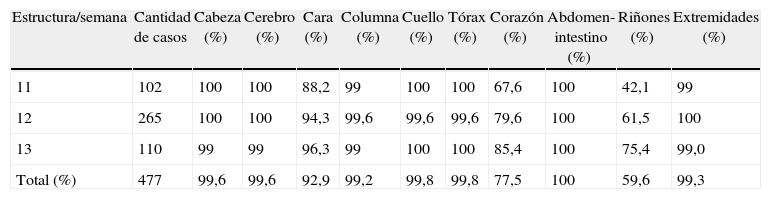
| Estructura/semana | Cantidad de casos | Cabeza (%) | Cerebro (%) | Cara (%) | Columna (%) | Cuello (%) | Tórax (%) | Corazón (%) | Abdomen-intestino (%) | Riñones (%) | Extremidades (%) |
| 11 | 102 | 100 | 100 | 88,2 | 99 | 100 | 100 | 67,6 | 100 | 42,1 | 99 |
| 12 | 265 | 100 | 100 | 94,3 | 99,6 | 99,6 | 99,6 | 79,6 | 100 | 61,5 | 100 |
| 13 | 110 | 99 | 99 | 96,3 | 99 | 100 | 100 | 85,4 | 100 | 75,4 | 99,0 |
| Total (%) | 477 | 99,6 | 99,6 | 92,9 | 99,2 | 99,8 | 99,8 | 77,5 | 100 | 59,6 | 99,3 |
Detectamos 15 fetos con malformaciones, con un total de 33 estructuras de características ecográficas anormales (excluyendo de este listado la ausencia de hueso nasal). Los defectos diagnosticados fueron: 2 casos de ventriculomegalia y 1 de holoprosencefalia; 2 casos de perfil anormal; 8 casos de edema generalizado; 4 casos de derrame pleural y 1 malformación adenomatoide quística; 3 casos de canal aurículo-ventricular y 2 de hipoplasia de ventrículo izquierdo; 4 casos de onfalocele y 1 de ascitis; 4 casos de hidronefrosis, y 1 agenesia unilateral de mano.
En los casos de sospecha de defectos fetales, se recomendó realizar ecografía en la semana 16, para la valoración de la anomalía sospechada. El seguimiento no fue posible en los casos de defectos cromosómicos y estructurales graves, dado que todas las pacientes optaron por la interrupción de la gestación tras conocer los resultados.
ConclusionesLos resultados de este estudio muestran que es posible valorar la mayoría de las estructuras anatómicas fetales básicas ecográficamente demostrables en el primer trimestre, en un 95% de los casos. La excepción es la valoración del corazón fetal y los riñones, que presentaron un 77 y un 67%, respectivamente, de éxito de visualización. Estos datos están en concordancia con estudios previos realizados en pacientes de riesgo alto y bajo de aneuplodía14,15. Los hallazgos son de gran importancia, ya que la ecografía de las semanas 11-13+6 nos permitiría no sólo realizar un cribado de alteraciones cromosómicas mediante la evaluación de marcadores ecográficos y bioquímicos, sino también una valoración de alto nivel de la anatomía fetal básica, con lo que se permitiría así un diagnóstico más completo de normalidad o afección fetal, considerando las limitaciones propias de esta etapa temprana del embarazo. El 93% de las ecografías se realizaron por abordaje abdominal exclusivamente, siendo mucho mayor este porcentaje comparado con los estudios previos13–15,18. Una posible explicación es que la resolución de los equipos de ultrasonido y las sondas abdominales han mejorado mucho la calidad de imagen, que resulta fundamental para identificar las estructuras en estudio. Otra posible razón es la mayor experiencia y motivación de los operadores y optimización de su curva de aprendizaje. En este contexto, posiblemente el abordaje transvaginal sistemático no sea necesario, siendo más útil en casos de visualización dificultosa o sospecha de enfermedad, principalmente cardíaca.
La principal limitación de este estudio es la imposibilidad de realizar seguimiento a todas las pacientes con el fin de confirmar el diagnóstico temprano de normalidad o enfermedad. Sin embargo, en los casos con sospecha de malformación fetal o riesgo alto tras el cribado combinado, la posibilidad de realizar biopsia corial nos ha permitido conocer el cariotipo fetal de forma temprana y programar así un seguimiento adecuado. Otra limitación está en relación con la visualización exitosa de una estructura fetal en el primer trimestre de gestación, que lamentablemente no garantiza su normalidad durante todo el embarazo, dado el carácter evolutivo y continuo del desarrollo fetal.
La combinación de la edad materna, la medición del grosor de la TN, la LCC y la frecuencia cardíaca fetales, junto con la medición en sangre materna de la subunidad beta de la gonadotropina coriónica humana y la proteína placentaria A asociada al embarazo, han demostrado ser el método más eficaz de cribado en el primer trimestre de la gestación7,21. La incorporación de marcadores ecográficos adicionales y la detección de defectos fetales mejoran la eficacia de este cribado. Pero nos parece más importante destacar que la valoración sistemática de la anatomía fetal temprana nos permite transmitir información de gran valor a los padres, en relación con síndromes graves o enfermedades incompatibles con la vida, o con gran discapacidad futura, pero sin relación con alteraciones cromosómicas comunes.
Además, creemos que la motivación del médico es un factor fundamental para lograr un mejor rendimiento de la ecografía de las semanas 11-13+6. Así, mediante este estudio intentamos demostrar que en la mayoría de los casos es posible realizar una valoración casi completa del feto en desarrollo entre las semanas 11 y 13+6. Sin embargo, el médico también debe recordar que no todas las estructuras fetales son identificables en esta etapa, principalmente a nivel del cerebro y corazón fetales y, por lo tanto, esta evaluación temprana no podrá reemplazar la ecografía morfológica de la semana 18-22.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.