La falla renal aguda (FRA) es complicación frecuente en pacientes hospitalizados y predictor independiente de mortalidad. El 4-5% de los pacientes en UCI necesitarán terapia de reemplazo renal (TRR) y más de 2/3 de estos pacientes en UCI desarrollarán FRA, los cuales a pesar del tratamiento sustitutivo tendrán una mortalidad del 50 al 60%. La terapia de reemplazo renal continua (TRRC) es el tratamiento preferido en pacientes con FRA en UCI, sobre todo si hay inestabilidad hemodinámica. La superioridad de TRRC sobre la hemodiálisis intermitente (HDI) o la terapia híbrida, como la terapia de reemplazo renal intermitente prolongada (TRRIP), no han demostrado diferencia en sobrevida.
ObjetivoDescribir la experiencia en nuestro hospital del uso de las TRR en FRA en pacientes en UCI y su sobrevida.
HipótesisLos pacientes con FRA o crónica agudizada que necesitaron terapia de reemplazo renal tipo TRRC y TRRIP no tienen mayor sobrevida a corto plazo que aquellos que utilizaron HDI.
Material y métodoEstudio de cohorte retrospectivo, de marzo del 2009 a junio del 2012, de pacientes en los que utilizaron algún tipo de TRR en UCI. Se hace un seguimiento a 28 días para valorar sobrevida.
Resultados y conclusionesUn total de 33 pacientes, 20 hombres y 13 mujeres. Por grupos fueron 21 pacientes de TRRC, 6 de TRRIP y 6 de HDI. El porcentaje de pacientes que sobrevivieron en TRRC fue de 28,6%, con TRRIP de 16,7% y con HDI fue de 33,3%. Con este estudio no podemos demostrar que la sobrevida sea mayor en los pacientes que utilizaron TRRC que en aquellos que utilizaron TRRIP o HDI.
Acute kidney injury (AKI) is a common complication in hospitalized patients, and is an independent predictor of mortality. Approximately 4-5% of patients in ICU will need renal replacement therapy (RRT), and more than two-thirds of these patients will develop AKI, with a mortality of 50 to 60%. Although continuous renal replacement therapy (CRRT) is the preferred treatment in patients with AKI in ICU, especially if there is hemodynamic instability, no differences in survival compared to intermittent hemodialysis (IHD) or hybrid therapies, such as prolonged intermittent renal replacement therapies (PIRRT), have been demonstrated.
ObjectiveTo describe our experience with different renal replacement therapies and the survival of our patients.
HypothesisThere is no difference in short-term survival between patients with AKI or acute chronic disease who required RRT, such as CRRT or hybrid therapy, than those who were treated using intermittent hemodialysis (IHD).
MethodsA retrospective study was conducted from March 2009 to June 2012 on all patients who were treated with RRT in ICU, with survival being assessed after 28 days follow-up.
Results and conclusionsThe study included a total of 33 patients, of whom 20 were male and 13 females. They were divided into therapy groups, with 21 for CRRT, 6 for hybrid therapies, and 6 de IHD. The percentage survival was 28.6% for CRRT, 16.7% for hybrid, and 33.3% for IHD.
It could not be demonstrated that there was a greater survival in any of the therapies in this study.
La falla renal es una complicación que se presenta muy frecuentemente en los pacientes hospitalizados y es un factor predictor independiente de mortalidad1. El 4-5% de los pacientes en UCI necesitarán terapia de reemplazo renal (TRR) y más de 2/3 de los pacientes en UCI desarrollarán falla renal aguda (FRA) de acuerdo a la clasificación de Risk injury failure loss end stage renal disease (RIFLE)2.
Los pacientes que desarrollan falla renal, aun con tratamiento renal sustitutivo, tendrán una mortalidad aproximada del 50 al 60%3. De los pacientes sobrevivientes, del 5 al 20% a su egreso serán dependientes de diálisis. La FRA tiene una incidencia comparable con la falla pulmonar aguda y la sepsis severa y se asocia a una alta tasa de mortalidad2.
El inicio de la TRR en los pacientes con falla renal aún no está bien establecido, sin embargo hay evidencia que indica que, si este se establece de manera más temprana habría mejores resultados y si se retrasa podría complicarse3.
La epidemiología de la FRA severa ha cambiado drásticamente en la última década. La causa principal es sepsis y este síndrome se desarrolla en su mayoría en las unidades de cuidados intensivos (UCI) como parte de la falla orgánica múltiple4.
La lesión renal aguda por sepsis es la causa más común de FRA en la UCI, los 2 mecanismos propuestos son la disminución del flujo sanguíneo y la inflamación5.
La FRA se ha definido tradicionalmente como una pérdida abrupta de la función renal que ocasiona retención de urea y otros productos nitrogenados, lo que ocasiona un desequilibrio del volumen extracelular y electrolítico. La forma más sencilla de detectar la falla renal es con la medición de la creatinina, la cual se utiliza para realizar un estimado de la tasa de filtración glomerular6.
Diálisis se define como la difusión de moléculas a través de una membrana semipermeable hacia una solución con un gradiente electroquímico7. La meta primaria de la hemodiálisis es restablecer las características del líquido intra- y extracelular de acuerdo a la función renal normal.
La concentración de solutos y el peso molecular son los primeros determinantes de la tasa de difusión. Además de la difusión, los solutos pasan a través de la membrana porosa en un proceso dirigido por gradientes de presión, ya sea hidrostática u osmótica, lo que se conoce como ultrafiltración. El objetivo primario de la ultrafiltración es eliminar el exceso de agua corporal total. Por lo tanto la prescripción de hemodiálisis se basa en la cantidad total de solutos y líquido que se desea eliminar7.
El hecho de reemplazar la función renal excretora tiene la intención de eliminar el complejo de síntomas conocido como síndrome urémico, además de prevenir la disfunción celular y orgánica por el acúmulo específico de solutos en la uremia7.
La TRR incluye una variedad de técnicas, cada una con características específicas para los pacientes en UCI.
La terapia de reemplazo renal continua (TRRC) en adultos fue utilizada en sus inicios para los paciente hipotensos, anúricos y hemodinámicamente inestables (síndrome de distrés respiratorio del adulto era la indicación absoluta), quienes no tolerarían la hemodiálisis estándar8.
La TRRC es el tratamiento preferido en aquellos pacientes con FRA en UCI en la mayoría de los países, principalmente en los pacientes con inestabilidad hemodinámica, sin embargo la superioridad de la TRRC sobre la hemodiálisis intermitente (HDI) sigue siendo controversial ya que no ha demostrado aumento en la sobrevida9–12.
La diálisis intermitente prolongada con bajos flujos de sangre y dializado en comparación con la HDI es un híbrido aceptable entre la TRRC y la HI para los pacientes anúricos, hipervolémicos y relativamente estables hemodinámicamente8,13.
La TRCC tiene mejores beneficios ya que puede simular la función renal normal9.
Algunos de los beneficios indicados por algunos autores acerca de TRRC es que se observa mayor estabilidad hemodinámica, un mejor control en cuanto a la extracción de volumen, una recuperación de la función renal paulatina, una remoción más eficiente de metabolitos de pequeño y gran tamaño. Refieren que es mejor tolerada en combinación de falla hepática y falla renal, además de en pacientes con lesión cerebral aguda10.
En el estudio ATN se dio manejo a los pacientes con score para evaluación de falla orgánica secuencial (SOFA) 3-4, o mayor con TRRC y si el SOFA cardiovascular no fue mayor de 2 se decidió HI. En aquellos con SOFA 0 a 1 que utilizaron TRRC se pasaron en las siguientes 24 hrs a HI9.
En cuanto a la terapia de reemplazo renal intermitente (TRRI) los artículos indican que es más práctica, flexible, con mejor coste-efectividad. Le permite al clínico interrumpir o minimizar la anticoagulación con riesgo de sangrado. Además de eliminar solutos de menor tamaño de manera más eficiente, como es el caso del potasio, donde la urgencia es estabilizar al paciente y salvarle la vida en casos de hipercalemia11.
La terapia tipo diálisis de baja eficiencia sostenida (SLED) es una terapia híbrida que combina las mayores ventajas de las 2 opciones.
Los beneficios de las terapias híbridas según la literatura son la capacidad de utilizar una gran variedad de máquinas, la seguridad para el paciente ya que se mantiene un excelente control de líquidos y electrolitos, la buena estabilidad hemodinámica y los menores requerimientos de anticoagulación. Se presentan menos dificultades técnicas ya que el personal capacitado para HDI podrá realizar también este tipo de terapias, dado que es el mismo equipo11.
Los estudios de SLED han demostrado que a pesar de la TRRC o terapia intermitente prolongadano hay una diferencia significativa de la mortalidad esperada por la determinación de APACHE II como score de severidad, manteniéndose esta entre 62 y 46%14,7.
Objetivos- 1.
La finalidad de este estudio es analizar la experiencia del uso de las TRRC, intermitente prolongada e intermitente.
- 2.
Reportar la sobrevida a corto plazo (28 días) de los pacientes en los 3 grupos.
- 3.
Describir variables demográficas, hemodinámicas, de función renal, morbilidad y de la TRR de cada uno de los grupos y, de ser posible, compararlas.
Los pacientes con FRA o falla crónica agudizada que necesitaron terapia de reemplazo renal tipo TRRC y TRRIP no tienen mayor sobrevida a corto plazo que aquellos que utilizaron HDI en la UCI.
Material y métodoSe realizó un estudio de cohorte retrospectivo, donde se recolectaron variables demográficas, hospitalarias, bioquímicas además de las relacionadas con la enfermedad renal y diagnóstico de base que hicieran necesaria la implementación de TRR, junto con los datos para hacer un estudio de sobrevida, en los pacientes en los que se había aplicado TRR por FRA o falla crónica agudizada en la UCI, utilizando los expedientes del servicio de bioestadística del Hospital Christus Muguerza Alta Especialidad (HCMAE).
La terapia de reemplazo tipo TRRC se llevó a cabo con monitor PRISMA (Gambro) y soluciones de PRISMASATE, filtro M100.
Las terapias tipo SLED y HDI se llevaron a cabo con máquina Bellco, modelo fórmula con filtros F8 y BLS517.
Se incluyó a pacientes hospitalizados en la UCI del HCMAE que fueron tratados mediante TRRC, intermitente prolongada y HDI que cumplieron con los criterios de inclusión.
Fue una muestra por conveniencia, ya que se utilizó un número conocido de pacientes con tratamiento de TRR en FRA o falla crónica agudizada, como ya se ha definido anteriormente.
El análisis estadístico global se realizó con descripción normal, utilizando promedios y desviación estándar. En la estadística de los subgrupos se hizo por descripción robusta con medianas.
Se utilizó como herramienta de recolección de datos hoja de Excel, paquetes estadísticos Minitab y SPSS para el cálculo de resultados y gráficas.
Se define sobrevida a corto plazo como 28 días después de haber salido de TRR. Esta se evaluará en periodos de 48h, 7 días, 14 días y 28 días.
La herramienta estadística para representar la sobrevida individual fue no paramétrica con el método de Kaplan-Meier, con observaciones no truncadas, no censuradas.
Criterios de inclusión- 1.
Pacientes mayores de 18 años, de ambos sexos.
- 2.
Pacientes con FRA o enfermedad renal crónica agudizada.
- 3.
Los pacientes tenían que haber sido tratados mediante TRR en la UCI.
- a)
Todos aquellos pacientes que hubieran utilizado TRRC en HCMAE a partir del 2009 hasta junio del 2012.
- b)
Todos aquellos pacientes que hubieran utilizado TRRPI en HCMAE a partir del 2010 hasta junio del 2012.
- c)
Grupo aleatorizado de pacientes con uso de TRR tipo HDI en razón de FRA en la UCI de HCMAE a partir del año 2010 hasta junio del 2012.
- a)
- 1.
No se excluyó a pacientes a menos que la información se encontrara incompleta respecto a TRR en expediente.
- 2.
No poder contactar o saber del paciente al haberse dado de alta.
- 3.
Paciente que utilizara HDI o hemodiálisis peritoneal previamente a su llegada a UCI, sin importar el tiempo de inicio.
- •
En este estudio se respetó la privacidad de los pacientes y de los médicos ya que se manejaron números de folio.
- •
No se realizó ninguna intervención.
- •
Se siguió el protocolo para uso de expedientes del Comité de Ética y Enseñanza de nuestro hospital.
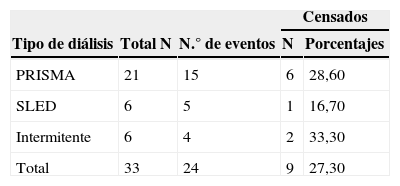
En el estudio se realizó una recolección de datos desde marzo del 2009 hasta junio del 2012 de pacientes con FRA en la UCI que utilizaron algún tipo de TRR. Se obtuvo un total de 33 pacientes:
- •
21 pacientes en TRRC tipo PRISMA.
- •
6 pacientes con TRIP tipo SLEED.
- •
6 pacientes en TRR tipo hemodiálisis convencional (HD).
Los resultados demográficos por grupo se expresan en descripción normal que se demostró por qourtosis y desviación estándar, sin embargo la estadística de los subgrupos se hizo por descripción robusta. Los resultados fueron los siguientes:
Terapia de reemplazo renal continua (PRISMA)La población está formada por 12 hombres (57%) y 9 mujeres (43%), la mediana (Md) de edad fue de 67 años (rango intercuartílico [RIQ] 21 años), IMC Md 28,4 (RIQ 6,2). La Md de peso fue 80 (RIQ 20).
Los motivos de ingreso más comunes fueron sepsis y choque séptico. Los servicios que ingresaron a estos pacientes fueron proporcionalmente 15/21 (71%) por Medicina Interna (MI) y 6/21 (29%) por servicio quirúrgico. Llama la atención que, de los 15 de MI, 5 de ellos fueron por la especialidad de Cardiología.
En cuanto a las comorbilidades 33% (7/21) fueron cardiovasculares, CPI la más común, 38% (8/21) fueron diabéticos, 57% (12/21) fueron hipertensos, solo 2 (9,5%) tenían ERC previo al ingreso.
Tipo de presentación: 10 choques sépticos, 4 choques cardiogénicos, 5 choques mixtos, una pancreatitis y una falla hepática con FRA.
En cuanto a la función renal, la creatinina al inicio de la TRR tuvo una Md de 2,8mg/dl (RIQ 1,8), la Md de BUN pre-TRR fue de 55,4mg/dl (RIQ 18), 11/21 (52,3%) de los pacientes tenían un TFG menor de 30ml/min/1,73m2 por EPI CKD.
El promedio de estancia en UCI fue de 11,2 días (DE); 20/21 (95%) pacientes utilizaron VM, el 100% utilizó vasopresores y 20/21 (95%) se presentaron como falla renal oligúrica. En cuanto a los parámetros de la TRR: fallecieron 15/21 (71,42%) pacientes. Ver tablas de sobrevida (tabla 1).
Terapia de reemplazo renal intermitente progresiva tipo diálisis de baja eficiencia sostenidaLa población está formada por 2 hombres (33,33%) y 4 mujeres (66,66%), la Md de edad fue de 75,5 años (RIQ 8,75), con IMC Md 26,5kg/m2 (RIQ 2,82), peso 72,5Md (RIQ 16,3).
El motivo de ingreso más común fue sepsis y choque séptico 3/6 (50%) e ICC en 2 casos y BAV de 3.er grado en un paciente. Además, 2/6 (33,3%) ingresaron por el Servicio de Cardiología, 3/6 (50%) por MI y 1/6 (16,6%) por Anestesiología.
En cuanto a las comorbilidades, uno estaba operado con bypass aortocoronario, 2 con insuficiencia cardiaca, uno con BAV de 3.er grado, un paciente con antecedentes de diabetes, 3 hipertensos y 3 con ERC conocida.
Tipo de presentación: 2 choques sépticos, 2 choques mixtos, un choque distributivo y una FRA isquémica.
En cuanto a la función renal, la creatinina al inicio de TRR tuvo una Md de 3,6 (RIQ 0,92), la Md de BUN pre-TRR fue de 95,7mg/dl (RIQ 32,42), 5/6 pacientes tenían un TFG menor de 30ml/min/1,73 m2 por EPI CKD previo a TRR.
El promedio de estancia en UCI fue de 27,16 días (mín 4/máx. 69), 4/6 de los pacientes utilizaron VM y vasopresores el 100%; el 100% presentaron falla renal oligúrica.
El APACHE II: Md 31,5 (RIQ 6). La Md del SOFA fue de 10 (RIQ 0). Fallecieron 5/6 (83,33%) de los pacientes (tabla 2).
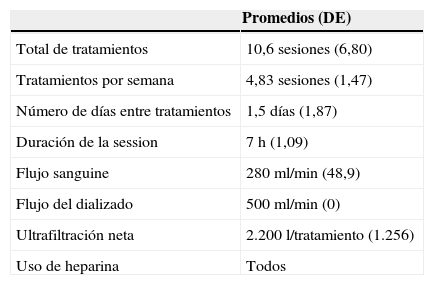
| Promedios (DE) | |
|---|---|
| Total de tratamientos | 10,6 sesiones (6,80) |
| Tratamientos por semana | 4,83 sesiones (1,47) |
| Número de días entre tratamientos | 1,5 días (1,87) |
| Duración de la session | 7 h (1,09) |
| Flujo sanguine | 280ml/min (48,9) |
| Flujo del dializado | 500ml/min (0) |
| Ultrafiltración neta | 2.200 l/tratamiento (1.256) |
| Uso de heparina | Todos |
La población está formada por 6 hombres (100%), la Md de edad fue de 63,5 años (RIQ 16), con IMC Md 25,7kg/m2 (RIQ 8,8); peso con Md 72,5kg (RIQ 16,3).
Los motivos de ingreso más comunes fueron dolor abdominal y disnea, 4/6 ingresaron por el Servicio de Cardiología-MI, 1/6 por Cirugía Cardiotorácica y 1/6 por Urología.
En cuanto a las comorbilidades, solo uno tenía ateromatosis conocida y uno estaba postoperado de bypass aortocoronario, ninguno se conocía como diabético; el 50% (3/6) fueron hipertensos, solo 2 (2/6) tenían ERC previo al ingreso.
Tipo de presentación: 2 choques sépticos, 2 choques mixtos, un choque distributivo y una FRA isquémica.
En cuanto a la función renal, la creatinina de ingreso a UCI tuvo una Md de 2,2 (RIQ 2,7), la Md de BUN pre-TRR fue de 64,9mg/dl (RIQ 24,4), 4/6 pacientes tenían un TFG menor de 30ml/min/1,73 m2 por EPI CKD previo a TRR.
El promedio de estancia en UCI fue de 18 días (mín 4/máx 36), todos los pacientes utilizaron VM y vasopresores, 5/6 presentaron falla renal oligúrica.
El APACHE II: Md 23,5 (RIQ 5). La Md del SOFA fue de 15 (RIQ 0). Fallecieron 4/6 pacientes (66,66%) (tabla 3).
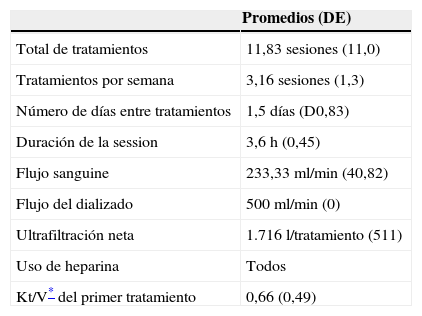
| Promedios (DE) | |
|---|---|
| Total de tratamientos | 11,83 sesiones (11,0) |
| Tratamientos por semana | 3,16 sesiones (1,3) |
| Número de días entre tratamientos | 1,5 días (D0,83) |
| Duración de la session | 3,6 h (0,45) |
| Flujo sanguine | 233,33ml/min (40,82) |
| Flujo del dializado | 500ml/min (0) |
| Ultrafiltración neta | 1.716 l/tratamiento (511) |
| Uso de heparina | Todos |
| Kt/V* del primer tratamiento | 0,66 (0,49) |
En cuanto a la TRR: solo uno de los pacientes de HDI cumplió en la primera sesión con un Kt/v adecuado.
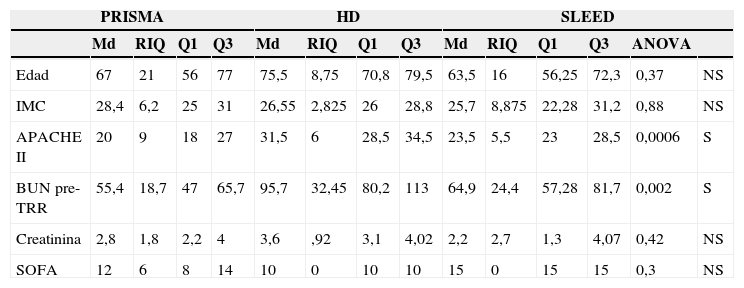
Valoración de diferencias entre los gruposSe realizó un cálculo de ANOVA para valorar si existía diferencia significativa entre los 3 grupos, encontrándose que no existió diferencia significativa en los casos de edad, IMC, SOFA ni creatinina. Pero sí hubo diferencia significativa en cuanto a APACHE II y el BUN pre-TRR (tabla 4).
| PRISMA | HD | SLEED | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Md | RIQ | Q1 | Q3 | Md | RIQ | Q1 | Q3 | Md | RIQ | Q1 | Q3 | ANOVA | ||
| Edad | 67 | 21 | 56 | 77 | 75,5 | 8,75 | 70,8 | 79,5 | 63,5 | 16 | 56,25 | 72,3 | 0,37 | NS |
| IMC | 28,4 | 6,2 | 25 | 31 | 26,55 | 2,825 | 26 | 28,8 | 25,7 | 8,875 | 22,28 | 31,2 | 0,88 | NS |
| APACHE II | 20 | 9 | 18 | 27 | 31,5 | 6 | 28,5 | 34,5 | 23,5 | 5,5 | 23 | 28,5 | 0,0006 | S |
| BUN pre-TRR | 55,4 | 18,7 | 47 | 65,7 | 95,7 | 32,45 | 80,2 | 113 | 64,9 | 24,4 | 57,28 | 81,7 | 0,002 | S |
| Creatinina | 2,8 | 1,8 | 2,2 | 4 | 3,6 | ,92 | 3,1 | 4,02 | 2,2 | 2,7 | 1,3 | 4,07 | 0,42 | NS |
| SOFA | 12 | 6 | 8 | 14 | 10 | 0 | 10 | 10 | 15 | 0 | 15 | 15 | 0,3 | NS |
NS: diferencia no significativa; S: diferencia significativa.
De acuerdo a los resultados obtenidos podemos observar que en nuestro estudio el porcentaje de pacientes que sobrevivieron con TRR PRISMA fue de 28,6%, SLED 16,7% y HDI de 33,3%.
Haciendo una relación como lo sugiere la literatura de las escalas de APACHE II en cada grupo se encuentra que en nuestra población los pacientes de PRISMA tienen una mediana de APACHE II de 20, los de SLED de 23 y los de HDI de 33, lo cual no corresponde con el valor más alto de gravedad ni con los resultados de sobrevida.
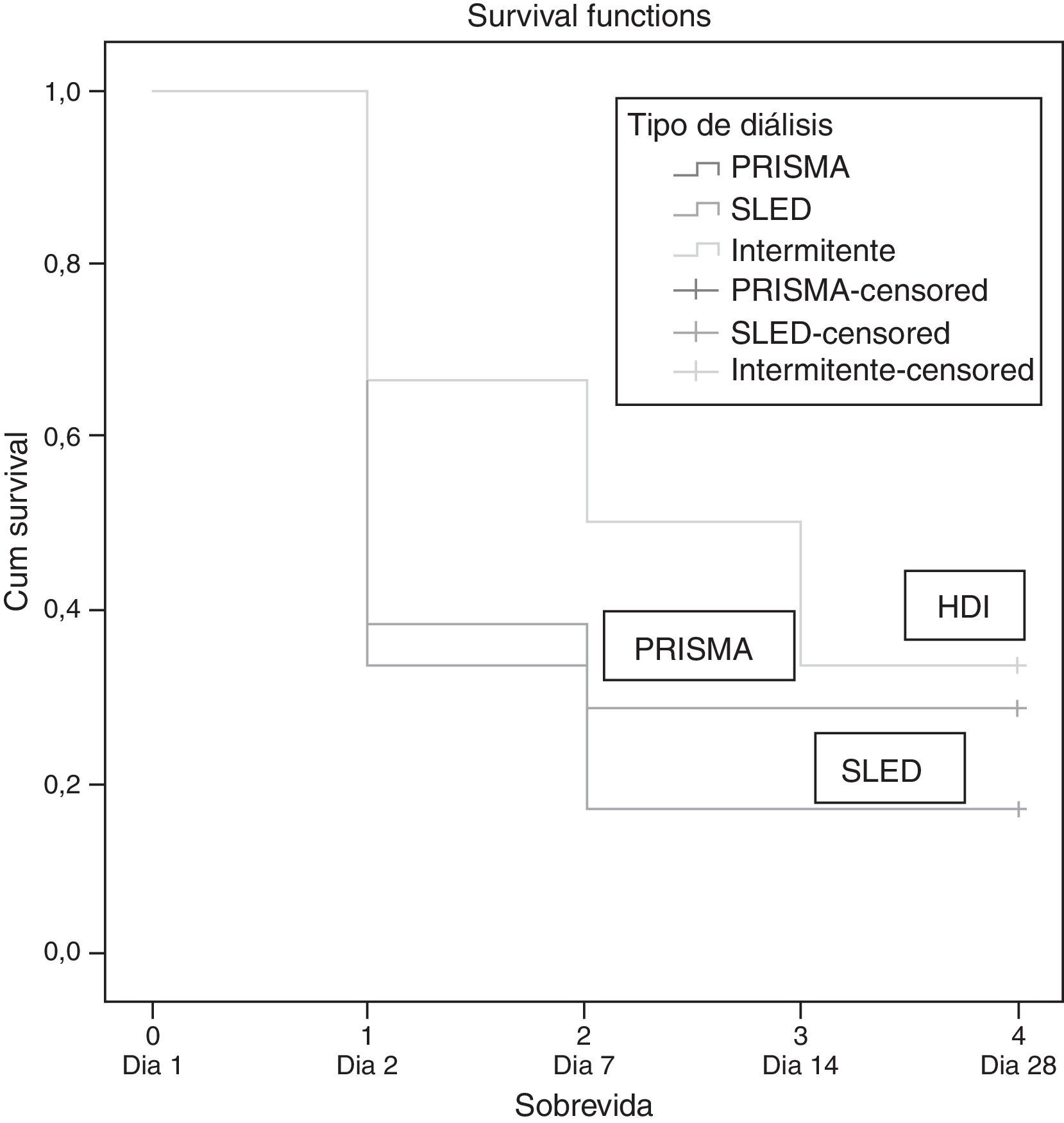
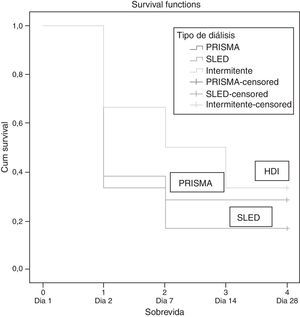
Sin embargo, estableciendo una relación con la escala SOFA donde en los pacientes con PRISMA son de 12, HD 10 y SLED 15, aquí sí hay una relación con el porcentaje de mortalidad, siendo los de menor SOFA los de menor mortalidad (tablas 5 y 6 y fig. 1).
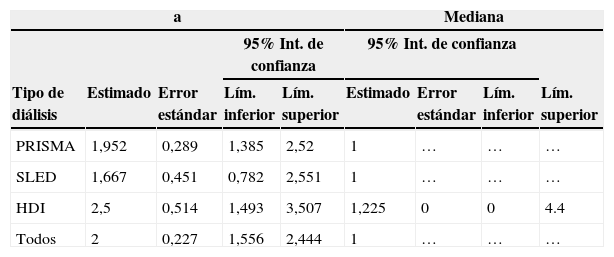
Medias y medianas del tiempo de sobrevida
| a | Mediana | |||||||
|---|---|---|---|---|---|---|---|---|
| 95% Int. de confianza | 95% Int. de confianza | |||||||
| Tipo de diálisis | Estimado | Error estándar | Lím. inferior | Lím. superior | Estimado | Error estándar | Lím. inferior | Lím. superior |
| PRISMA | 1,952 | 0,289 | 1,385 | 2,52 | 1 | … | … | … |
| SLED | 1,667 | 0,451 | 0,782 | 2,551 | 1 | … | … | … |
| HDI | 2,5 | 0,514 | 1,493 | 3,507 | 1,225 | 0 | 0 | 4.4 |
| Todos | 2 | 0,227 | 1,556 | 2,444 | 1 | … | … | … |
Se observó un comportamiento similar en los pacientes de TRRC y TRRIP durante casi los 28 días posteriores a las TRR. Del grupo de pacientes en HDI podemos ver como se hacen 2 escalones importantes en los días 7 y 14, siendo hasta el final de la curva donde este se empareja con la TRRC.
Cabe destacar que uno de los pacientes en tratamiento con HDI al salir de estancia hospitalaria fue dado de alta con TRR HDI 2 veces por semana. Este paciente fue trasplantado con éxito en nuestro hospital y actualmente no utiliza ninguna TRR.
Discusión y conclusionesLa FRA es una complicación frecuente en los pacientes hospitalizados, principalmente en los pacientes en la UCI donde el tratamiento de la misma depende de la severidad de la falla, la relación de esta con otras comorbilidades, la estabilidad hemodinámica del paciente o las indicaciones de urgencia.
Existe variedad de tratamientos de sustitución renal que se les pueden ofrecer a los pacientes con FRA con indicación de TRR, como comentan los autores Bellomo y Oliver3,12. No se ha demostrado en ensayos clínicos la superioridad entre el tipo de terapias en cuanto a la tasa de mortalidad, sin embargo hay algunas variables que pudieran indicar mayor beneficio en casos individuales. En nuestro estudio no ha podido demostrarse que haya diferencia significativa en la mortalidad entre los grupos.
Según Bellomo la diferencia en la sobrevida la hace el porcentaje de mortalidad según el APACHE II que va del 46 al 62%, en este estudio se encontró según la Md por grupos TRRC 40%, HDI 75%, TRIP 40% lo cual no corresponde al nivel de sobrevida en nuestro estudio, donde es mayor en los pacientes con HDI.
Una de las debilidades de este estudio, a pesar de haber sido los pacientes recolectados en los últimos 4 años, es su número limitado, principalmente en el grupo de SLED y de HDI. Sin embargo esto también guarda relación con el reducido número de especialistas que conocen las técnicas nuevas de TRR ya sea continua o híbrida.
A pesar de que no es objetivo de este estudio, cabe mencionar que la curva de aprendizaje de los equipos médicos al solicitar la TRR de forma temprana logró mayor impacto en la recuperación de la función renal en algunos casos, sin embargo no se reflejó así en la sobrevida del total de estos.
Con este estudio no podemos demostrar que la sobrevida sea mayor en los pacientes que utilizaron TRRC que en aquellos que utilizaron TRRIP o HDI.
No se puede demostrar que alguna de las terapias para FRA ofrezca mayores beneficios que otra.
En este estudio la escala de SOFA se relaciona con la mortalidad de los pacientes en TRR: a mayor SOFA, mayor mortalidad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.