El carcinoma de mama masculino (CMM) es una enfermedad poco frecuente, ya que representa menos del 0,5% de los diagnósticos de cáncer en el hombre. Se desconocen los datos de prevalencia en Argentina.
Objetivo primarioEstimar la prevalencia de antecedentes andrológicos asociados a CMM, así como las características antropométricas y clínicas de la población estudiada.
MétodosEstudio de corte transversal que incluyó a todos los hombres según su sexo biológico original, mayores de 18 años, con antecedente de cáncer de mama, que consultaron en el Hospital Italiano de Buenos Aires entre enero de 2010 y diciembre de 2018.
ResultadosIncluimos a 57 hombres con cáncer de mama. La mediana de edad fue de 71 años. El 53,06% presentó obesidad y 24,53% diabetes. Respecto a los antecedentes andrológicos el 5,56% (2/36) tenía infertilidad, el 29,17% (14/48) ginecomastia y el 60,71% (17/28) disfunción sexual. El 63% (7/11) presentó deficienciade andrógenos por laboratorio, de los cuales el 45,45% (5/11) tenía gonadotrofinas elevadas.
ConclusiónIdentificamos similitudes con la literatura acerca de la prevalencia de obesidad, diabetes e infertilidad en pacientes con CMM. La prevalencia de déficit de testosterona fue mayor a la reportada para hombres de la misma edad. Muchos de estos factores respaldan la necesidad de explorar el papel de las hormonas endógenas. Se requiere más investigación para ayudar a los médicos a atender y aconsejar a los hombres con mayor riesgo de esta enfermedad.
Male breast carcinoma (MBC) is an uncommon disease, accounting for less than 0.5% of cancer diagnoses in men. Data on the prevalence thereof in Argentina are unknown.
Primary objectiveTo estimate the prevalence of a men's health history associated with MBC as well as the anthropometric and clinical characteristics of the study population.
MethodsThis cross-sectional study included all men according to original biological sex over 18 years of age with a history of breast cancer who sought care at the Hospital Italiano de Buenos Aires [Italian Hospital of Buenos Aires] between January 2010 and December 2018.
ResultsWe included 57 men with breast cancer. Their median age was 71 years. Of them, 53.06% had obesity and 24.53% had diabetes. With respect to men's health history, 5.56% (2/36) had infertility, 29.17% (14/48) had gynaecomastia and 60.71% (17/28) had sexual dysfunction. Some 63% (7/11) had androgen deficiency based on laboratory diagnosis; of them, 45.45% (5/11) had high gonadotropins.
ConclusionWe identified similarities with the literature as to the prevalence of obesity, diabetes and infertility in patients with MBC. The prevalence of testosterone deficiency was higher than reported for men of the same age. Many of these factors support the need to examine the role of endogenous hormones. Further research is required to help physicians care for and counsel men at higher risk of this disease.
El carcinoma de mama en los hombres (CMM) es una enfermedad poco frecuente, representa menos del 0,5% de los diagnósticos de cáncer en el hombre y el 1% de todos los carcinomas de mama en los Estados Unidos1,2. Se desconocen datos de prevalencia de CMM en Argentina3.
El CMM es una enfermedad con características biológicas únicas, diferentes de las del cáncer de mama femenino; tiende a presentarse en una edad más avanzada, en una etapa más avanzada y con una mayor probabilidad de positividad para receptores hormonales4. La tasa de supervivencia a 5 años es menor y la importancia radica en que la mortalidad es 1,43 veces mayor que en las mujeres5.
Ferzoco et al. proponen que el desequilibrio de la relación entre andrógenos y estrógenos puede conducir a la proliferación de células de cáncer de mama ductal, lo que resulta en un cáncer de mama invasivo6. Otros equipos de trabajo evaluaron el papel de las hormonas endógenas en la etiología del cáncer de mama masculino, y encontraron una fuerte relación con los niveles de estradiol7.
Los factores de riesgo postulados para el cáncer de mama masculino sugieren la importancia de los factores antropométricos y hormonales como el síndrome de Klinefelter (SK) y la ginecomastia8. El historial reproductivo también puede estar asociado con el riesgo; varios estudios han demostrado relación entre el cáncer de mama masculino y antecedentes como pubertad tardía, infertilidad y criptorquidia, traumatismo testicular e infecciones que causan orquitis o epididimitis, afecciones a menudo asociadas con la ginecomastia9 y con hipogonadismo primario.
El objetivo principal del presente estudio es estimar la prevalencia de antecedentes andrológicos en los pacientes masculinos con cáncer de mama que consultaron en el Hospital Italiano de Buenos Aires en el período comprendido entre el 1 de enero de 2010 y el 1 de diciembre de 2018.
Material y métodosEstudio de corte transversal, retrospectivo y observacional que evaluó los antecedentes andrológicos, clínicos y antropométricos de los pacientes con cáncer de mama masculino, así como las características clínicas y anatomopatológicas del tumor.
Se incluyó a todos los hombres cisgénero, mayores de 18 años, con antecedentes de cáncer de mama registrados en el Hospital Italiano de Buenos Aires desde el 1 de enero de 2010 hasta el 1 de diciembre de 2018. Se excluyeron del estudio a los hombres y mujeres transgénero con terapia hormonal de afirmación de género.
El Hospital Italiano de Buenos Aires forma parte del subsistema privado de atención sanitaria. Además, cuenta con la acreditación como hospital académico otorgada por la Joint Commission International y especialidades de referencia como endocrinología y patología mamaria.
Se confeccionó una base de datos con todos los pacientes hombres cisgénero mayores de 18 años y que, además, tenían consignado en la historia clínica electrónica los siguientes términos: cáncer de mama, ecografía mamaria, mamografía, mastectomía, radioterapia mamaria, tamoxifeno, inhibidores de la aromatasa o análogos de la hormona liberadora de gonadotropina (acetato de triptorelina o de leuprolida), citología y anatomía patológica compatible con carcinoma de mama. Se revisaron 2.932 historias clínicas electrónicas de pacientes, de los cuales incluimos 57 hombres con diagnóstico de cáncer de mama. En una segunda etapa se contactó telefónicamente a los pacientes incluidos en el estudio para completar los antecedentes andrológicos faltantes mediante una encuesta estructurada, previo consentimiento informado.
Se describieron las variables continuas como medias y desviación estándar o como medianas e intervalo intercuartílico según la distribución observada, y las variables categóricas como frecuencias absolutas y relativas (porcentajes). Los datos descriptivos fueron comparados con test de Chi cuadrado o test de Fisher, según supuestos, para variables categóricas y t-test o Mann Whitney en variables continuas, según su distribución. Los datos se almacenaron en una base de datos Access y se procesaron con el programa STATA 14.
El estudio fue conducido de acuerdo con las normas de Helsinki, bajo consentimiento informado, y fue aprobado por el Comité de ética en investigación del Hospital Italiano de Buenos Aires.
ResultadosEn cuanto a los antecedentes andrológicos consignados en la historia clínica electrónica 2/36 (5,56%) pacientes referían infertilidad, 14/48 (29,17%) ginecomastia, 17/28 (60,71%) disfunción sexual, 1/21 (4,76%) pubertad tardía, 2/23 (8,70%) bajo volumen testicular, 2/22 (9,09%) orquitis/epididimitis, 5/24 (20,83%) traumatismo testicular, 3/52 (5,77%) terapia previa con andrógenos, 1/52 (1,92%) terapia previa con antiestrógenos y 2/52 (3,85%) tratamiento con antiandrógenos. Ningún paciente tenía antecedente de criptorquidia.
Once de 57 pacientes tenían laboratorio hormonal previo al diagnóstico de cáncer de mama y los valores de los analitos fueron expresados en media y desviación estándar (x̄+SD): testosterona total 2,7+1,12ng/ml, testosterona biodisponible 0,78+0,63ng/ml, testosterona libre 9,6+14,44pmol/l, estradiol 27,43+8,63pg/ml, FSH 7,08+19,37mU/ml, LH 4,3+10,4mU/ml. El 63% (7/11)presentó deficiencia de andrógenos por laboratorio, de los cuales el 45,45% (5/11) tenía gonadotrofinas elevadas. No se encontraron diferencias significativas en la prevalencia de antecedentes andrológicos, familiares y anatomopatológicos entre el grupo con hipogonadismo hipergonadotrófico, y el resto de los pacientes con deficiencia de andrógenos (tabla 1). No se encontró ningún paciente condiagnóstico de síndrome de Klinefelter, aunque solo un paciente tenía cariotipo.
Características de pacientes con CMM según diferentes condiciones de laboratorio hormonal del eje gonadal
| Hipogonadismo | SI (5) | NO (6) | NR (46) | Total | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| hipergonadotrófico | Me | RIC | FA | % | Me | RIC | FA | % | p | Me | RIC | FA | % | (57) |
| C. demográficas | ||||||||||||||
| Edad | 72 | 58-75 | 73 | 57-84 | 0,85 | 70,5 | 60-78 | |||||||
| IMC | 27 | 26-30 | 30 | 27-31 | 0,64 | 30 | 26-31 | |||||||
| Obesidad | 2/5 | 40 | 4/6 | 66,7 | 0,57 | 20/38 | 52,6 | 26 | ||||||
| Comorbilidades | 2/5 | 40 | 3/6 | 50 | 15/46 | 32,6 | 20 | |||||||
| A. andrológicos | ||||||||||||||
| Infertilidad | 1/5 | 20 | 0 | - | 1/27 | 3,7 | 2 | |||||||
| Ginecomastia | 1/5 | 20 | 4/6 | 66,7 | 0,24 | 9/37 | 24,3 | 14 | ||||||
| Disfunción sexual | 4/5 | 80 | 2/5 | 40 | 0,52 | 11/18 | 61,1 | 17 | ||||||
| Pubertad tardía | 0 | 0 | 1/13 | 7,69 | 1 | |||||||||
| Bajo vol testicular | 2/4 | 50 | 0 | 0 | 2 | |||||||||
| Orquitis | 2/5 | 40 | 0 | 0 | 2 | |||||||||
| Traumatismo testicular | 3/5 | 60 | 0 | 2/15 | 13,3 | 5 | ||||||||
| Andrógenos | 2/5 | 40 | 1/6 | 16,7 | 0,55 | 0 | 3 | |||||||
| Antiestrógenos | 0 | 0 | 1/41 | 2,44 | 1 | |||||||||
| Antiandrógenos | 0 | 0 | 2/41 | 4,88 | 2 | |||||||||
| A. familiares | ||||||||||||||
| Antecedentes flia | 3/4 | 75 | 2/5 | 40 | 0,52 | 11/20 | 55 | 16 | ||||||
| BRCA2+ | 0 | 0 | 2/2 | 100 | 2 | |||||||||
| Estadificación TNM | ||||||||||||||
| Estadio I | 5/5 | 100 | 6/6 | 100 | 34/45 | 75,5 | 45 | |||||||
| Estadio II | 0 | 0 | 5/45 | 11,1 | 5 | |||||||||
| Estadio III | 0 | 0 | 0 | 0 | ||||||||||
| Estadio IV | 0 | 0 | 6/45 | 13,3 | 6 | |||||||||
| Tratamiento | ||||||||||||||
| Mastectomía | 4/5 | 80 | 4/6 | 66,7 | 1,00 | 41/45 | 89,1 | 49 | ||||||
| Radioterapia | 1/5 | 20 | 0 | 11/44 | 23,9 | 12 | ||||||||
| Quimioterapia | 0 | 0 | 9/44 | 19,6 | 9 | |||||||||
| Tamoxifeno | 4/5 | 80 | 4/6 | 66,7 | 1,00 | 31/43 | 67,4 | 39 | ||||||
| Inhibidor aromatasa | 2/5 | 40 | 2/6 | 33,3 | 1,00 | 10/43 | 21,7 | 14 | ||||||
| Análogo GNRH | 0 | 0 | 2/43 | 4,3 | 2 | |||||||||
| Total | 5 | 6 | 46 | 57 | ||||||||||
De acuerdo al perfil hormonal, se identificaron 3 categorías de pacientes: con hipogonadismo hipergonadotrófico, sin hipogonadismo hipergonadotrófico y aquellos que no registraban laboratorio hormonal en la historia clínica electrónica. Se compararon variables demográficas, antecedentes andrológicos, antecedentes familiares, estadio de la enfermedad según en TNM 8.ª edición y el tratamiento recibido. A. andrológicos: antecedentes andrológicos; A. familiares: antecedentes familiares; C. demográficas: características demográficas; FA: frecuencia absoluta (destacado en negrita); IMC: índice de masa corporal; Me: mediana; NR: no registro; RIC: rango intercuartílico.
La mediana de edad al momento del diagnóstico fue de 71 años RIC (59-78). En lo que respecta a las características clínicas antropométricas de la población en estudio, el 53,06% de los pacientes presentaba obesidad al momento del diagnóstico y 13/53 (24,53%) diabetes.
Dieciséis de 29 pacientes (55,17%) tenían antecedentes familiares de cáncer de mama y 5 tenían estudiada la mutación del BRCA2, de los cuales 2/5 (40%) fueron BRCA2 positivos.
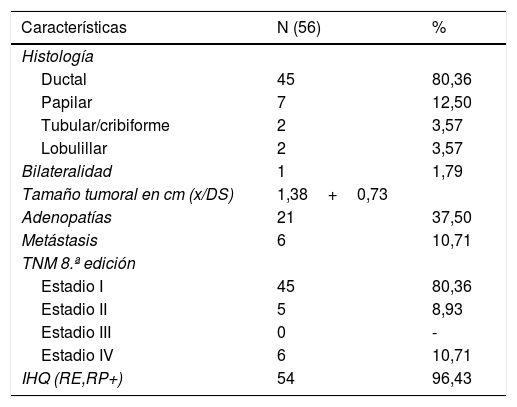
Uno de 56 (1,79%) pacientes tenía localización del tumor bilateral. El 80,36% (45/56) de los pacientes se clasificaron como estadio i según el TNM octava edición, 5/56 (8,93%) estadio ii, ninguno estadio III y 6/56 (10,71%) estadio iv. En lo que respecta a la histopatología del tumor 54/56 (96,4%) fueron carcinomas ductales y 2/56 (3,6%) carcinomas lobulillares. El 96,43% tenía receptores hormonales positivos por inmunohistoquímica (tabla 2).
Características clinicopatológicas basales en 56 pacientes con carcinoma de mama masculino
| Características | N (56) | % |
|---|---|---|
| Histología | ||
| Ductal | 45 | 80,36 |
| Papilar | 7 | 12,50 |
| Tubular/cribiforme | 2 | 3,57 |
| Lobulillar | 2 | 3,57 |
| Bilateralidad | 1 | 1,79 |
| Tamaño tumoral en cm (x/DS) | 1,38+0,73 | |
| Adenopatías | 21 | 37,50 |
| Metástasis | 6 | 10,71 |
| TNM 8.ª edición | ||
| Estadio I | 45 | 80,36 |
| Estadio II | 5 | 8,93 |
| Estadio III | 0 | - |
| Estadio IV | 6 | 10,71 |
| IHQ (RE,RP+) | 54 | 96,43 |
IHQ: inmunohistoquímica; RE: receptor de estrógeno; RP: receptor de progesterona.
El tratamiento instituido fue quirúrgico en 49/56 (87,5%) de los pacientes, radioterapia en 12/55 (21,82%), quimioterapia en 9/55 (16,36%) y hormonal en 47/54 (87,04%), de los cuales el tamoxifeno se prescribió en 39/54 (72,22%) pacientes, inhibidores de la aromatasa en 14/54 (25,93%) y análogos de la hormona liberadora de gonadotropina en 2/54 (3,7%) (tabla 3).
Tratamientos adyuvantes instaurados en los pacientes con carcinoma de mama masculino
| Tratamiento | N | % |
|---|---|---|
| Quirúrgico | 49 | 87,50 |
| Radioterapia | 12 | 21,82 |
| Quimioterapia | 9 | 16,36 |
| Hormonoterapia | 47 | 87,04 |
| Tamoxifeno | 39 | 72,22 |
| IA | 14 | 25,93 |
| Análogos GnRH | 2 | 3,70 |
GnRH: hormona liberadora de gonadotropina; IA: inhibidores de la aromatasa.
De acuerdo con el perfil gonadal identificamos que el 63% presenta hipogonadismo, de los cuales el 18% (2/11) es hipogonadotrófico y el 45,45% (5/11) hipergonadotrófico. Si bien está descrito en la literatura que el nivel de testosterona sérica disminuye gradualmente a partir de los 40 años entre un 0,4% y 2,6% por año, la prevalencia de la deficiencia de andrógenos es máxima a partir de la sexta década: 16,7% entre 60-64 años para la población de Hong Kong10; 18,4% en mayores de 70 años para el Massachussets Male Aging Study11 y 17% entre 40-79 años para el European Male Aging Study12. En nuestro grupo la prevalencia de déficit de testosterona (63%) fue mayor a la reportada en población general, probablemente influenciado por la mediana de edad de 71 años. Hasta la fecha no se han encontrado datos sobre la prevalencia de hipogonadismo hipergonadotrófico en la población general ni en los pacientes con CMM para cotejar con los resultados de nuestro estudio. El proyecto de agrupación de cáncer de mama masculino mensuró los niveles de estrógenos y andrógenos, pero no de gonadotrofinas7.
En cuanto a los antecedentes andrológicos encontramos mayor cantidad de pacientes con infertilidad, disfunción sexual, orquitis, traumatismo testicular y terapiaprevia con andrógenos en aquellos hombres con hipogonadismo hipergonadotrófico (tabla 1). Se conoce que el desequilibrio hormonal y el aumento de los niveles de estrógenos pueden conferir un mayor riesgo de desarrollar CMM7. Estudios demuestran que la disfunción y las anormalidades testiculares aumentan el riesgo de CMM. Específicamente los antecedentes de: criptorquidia, orquitis, hernia inguinal congénita y orquiectomía pueden estar asociados con un mayor riesgo de cáncer de mama6,9. Todas estas son causas de hipogonadismo hipergonadotrófico, lo cual permite sospechar que el aumento de las gonadotrofinas se asocie a un incremento de la relación estradiol/testosterona por estímulo sobre la aromatasa de las células de Leydig y Sertoli. Durante décadas se ha propuesto que el desequilibrio entre la relación de estrógenos/andrógenos puede conducir a la proliferación de células ductales, lo que resulta en cáncer de mama invasivo6. Recientes publicaciones encuentran una fuerte asociación con niveles más elevados de estradiol, no así con la disminución de andrógenos, como se había especulado previamente7.
A pesar de que se desconoce la prevalencia del hipogonadismo primario, el síndrome de Klinefelter (SK) clásico (cariotipo 47, XXY) es la causa más común de hipogonadismo congénito y afecta a uno de cada 660 hombres. Los mosaicismos (46, XY/47, XXY) pueden presentarse en el 15% al 20% de los SK, asociándose a un fenotipo más leve, y por ende tienden a subestimar la prevalencia real al no ser diagnosticados13. Se calcula que los hombres con SK tienen un riesgo de desarrollar CMM de 20 a 50 veces mayor que la población masculina general, y algunos estudios estiman que hasta el 7% de los hombres con CMM tienen diagnóstico de síndrome de Klinefelter6,14,15. En nuestro estudio ningún paciente tiene diagnóstico de SK, pero solo en un hombre con hipogonadismo hipergonadotrófico se evaluó el cariotipo, pudiendo corresponder a un sesgo por subregistro clínico.
Dentro del subgrupo de pacientes con hipogonadismo hipergonadotrófico se identificaron 2 hombres con antecedentes de cáncer prostático previo al CMM, ambos recibieron tratamiento quirúrgico y radioterapia. Thellenberg et al. informan que el cáncer de próstata aumenta 2 veces las probabilidades de padecer CMM y el riesgo se quintuplica cuando el cáncer de próstata se diagnostica antes de los 60 años16.
La ginecomastia está presente en el 29,17% de los hombres de nuestra población con cáncer de mama. Tanto la ginecomastia como la obesidad se asocian al riesgo de CMM probablemente en forma independiente. La ginecomastia vinculada al exceso de estrógenos podría aumentar el riesgo de desarrollar CMM; sin embargo, no está claro si la ginecomastia es un factor de riesgo independiente para desarrollar CMM o si ambas enfermedades tienen similares factores de riesgo8.
Esto avalaría que niveles elevados de estrógenos podrían ser un biomarcador de riesgo aun en ausencia de ginecomastia diagnosticada7. Otros autores han reportado que la presencia de ginecomastia duplica el riesgo de CMM, sin embargo, este factor de riesgo no fue estadísticamente significativo y podría representar solo una pequeña proporción de todos los casos17.
En nuestro grupo de estudio la mediana de edad en el momento del diagnóstico del CMM fue de 71 años, en línea con la literatura publicada; el carcinoma de mama en hombres se presenta a una edad posterior (5 a 10 años) a su par femenino. Reportes de diferentes cohortes señalan edades promedio al diagnóstico de 65,514, 672 y 68 años18.
El 53,06% de los pacientes incluidos en el estudio presenta obesidad, valor comparativamente superior a los datos publicados en la cuarta Encuesta Nacional de Factores de Riesgo del año 2019, donde la prevalencia de obesidad en la región era del 33,9%19.
Los antecedentes familiares de cáncer de mama confieren de 2 a 3 veces mayor riesgo de desarrollar CMM. El 20% de los hombres con CMM tienen al menos una pariente femenina de primer grado con cáncer de mama y el riesgo aumenta con un mayor número de familiares afectados6. La mutación BRCA2 es un factor causal claro para el CMM. El 4% al 15% de los CMM presentan mutaciones BRCA2 deletéreas, y del 5% al 10% de los portadores BRCA2 desarrollan CMM. La mutación se asocia a una enfermedad más temprana y más agresiva6. También se ha vinculado con un aumento en la incidencia de otros cánceres, como páncreas, próstata, melanoma y colorrectal20.
En nuestro trabajo el 55,17% de los pacientes tiene antecedentes familiares de cáncer de mama. Recabamos el dato del estudio genético para BRCA2 en 5 pacientes del total de la muestra y solo 2 resultaron ser portadores de la mutación BRCA2 (el 40% de los estudiados para la mutación), que coincidentemente refieren antecedentes familiares. Sin embargo, al momento del diagnóstico presentaban edad avanzada y estadios tempranos de enfermedad, contrario a lo que se menciona en la literatura.
En cuanto a otras comorbilidades asociadas en nuestra población la más preponderante es la diabetes, presente en el 24,53% de los pacientes con CMM, a diferencia de los datos publicados en la cuarta Encuesta Nacional de Factores de Riesgo19, donde la prevalencia de glucemia elevada/diabetes en la población Argentina adulta es del 12,7%. Si bien no se estimó la prevalencia de diabetes en el último análisis de situación de salud por cáncer3, se establece una relación directa entre cáncer y los factores de riesgo para presentar diabetes (sobrepeso, obesidad, sedentarismo, tabaquismo, consumo de alcohol y bajo consumo de frutas y verduras), conforme a lo que observamos en los pacientes con CMM.
Por otra parte, la osteoporosis, hepatopatía e hipertiroidismo se presentan en menor medida (20%, 2,7% y 4% respectivamente). Afín a lo publicado, Brinton et al. no observan relación de riesgo con enfermedades hepáticas o tiroideas, que se había descrito en publicaciones previas, donde se encontró riesgo elevado, aunque no significativo, para hipertiroidismo y cirrosis hepática8,21.
Si bien datos anteriores han sugerido que el CMM tiende a presentarse en una etapa más avanzada22,23, un estudio reciente informa de que el 73% de los pacientes con CMM (excluyendo el carcinoma in situ) tenían enfermedad en estadio i o ii(según TNM octava edición24), y un número limitado de casos tenía afectación ganglionar extensa en el momento del diagnóstico25. Esto está en concordancia con nuestros resultados, donde la mayoría de los pacientes presentaban estadios tempranos de la enfermedad (tabla 2).
En cuanto a la histopatología del tumor los carcinomas ductales y papilares son los histotipos más frecuentes. También encontramos elevada prevalencia de positividad del receptor hormonal en CMM, lo que es consistente con los datos publicados21.
Si bien no se encontraron diferencias significativas en antecedentes andrológicos, antecedentes familiares, estadio del CMM ni tratamiento instituido entre el grupo de pacientes con hipogonadismo hipergonadotrófico y aquellos con hipogonadismo hipo/normogonadotrófico, no se descarta que el resultado pueda estar influenciado por el bajo «n» del estudio.
La principal limitación del estudio fue el diseño retrospectivo, con datos faltantes en el registro de la historia clínica electrónica, pero que se intentó compensar con la encuesta estructurada por vía telefónica realizada por la investigadora principal. Si bien el estudio se llevó a cabo en un solo centro, es un hospital de referencia y derivación, y esto podría representar hasta cierto punto a la población argentina.
La mayor fortaleza de este trabajo es la cantidad de pacientes con cáncer de mama masculino estudiados en la región, ya que se desconocen datos en Argentina. Además, es el único trabajo que evaluó la presencia de hipogonadismo hipergonadotrófico en los pacientes con CMM.
ConclusiónEl desequilibrio hormonal y un mayor nivel de estrógenos pueden conferir un aumento del riesgo de desarrollar cáncer de mama masculino. Identificamos similitudes con la literatura publicada acerca de la prevalencia de ciertos factores de riesgo antropométricos y hormonales, como la obesidad, la diabetes y la infertilidad en el desarrollo del CMM. Por otra parte, en nuestro grupo la prevalencia de déficit de testosterona fue mayor a la reportada en la población general. Muchos de estos factores de riesgo respaldan la necesidad de explorar el papel de las hormonas endógenas.
Los estudios epidemiológicos del cáncer de mama masculino son poco frecuentes y, hasta la fecha, la mayoría han sido estudios pequeños de casos y controles, lo que aumenta la posibilidad de que los factores de riesgo puedan reflejar la influencia del azar o los sesgos de selección y recuerdo.
Debido a la baja incidencia y a la investigación limitada sobre la enfermedad, delinear los factores causales del cáncer de mama masculino sigue siendo un desafío. Son necesarios nuevos estudios que aporten información respecto a la epidemiología del cáncer de mama masculino para ayudar a los médicos a atender y aconsejar a los hombres con mayor riesgo de esta enfermedad.
Conflicto de interesesNinguno.