El paciente oncológico hospitalizado tiene un riesgo de desnutrición muy elevado y la presencia de complicaciones asociadas a la desnutrición es muy importante en la evolución. Es necesario tener herramientas adecuadas en el diagnóstico de la desnutrición.
ObjetivosLos objetivos del presente estudio son la valoración del estado nutricional en el paciente ingresado en plantas de oncología y la comparación de la incidencia de complicaciones en función del diagnóstico nutricional con distintas herramientas.
Material y métodosSe diseñó un estudio de tipo observacional, longitudinal y retrospectivo en 149 pacientes ingresados en el Servicio de Oncología en los que se solicitó tratamiento médico nutricional entre enero de 2014 y junio de 2017. Se recogieron datos epidemiológicos, clínicos, antropométricos y nutricionales. El estado nutricional se evaluó mediante el Mini Nutritional Assessment (MNA), el Malnutrition Universal Screening Tool (MUST) y los criterios del Global Leadership Initiative on Malnutrition (GLIM).
ResultadosLa edad media de los pacientes fue 61,61 años (15,96). El 67,8% de los pacientes eran hombres. La mayor parte de los pacientes se encontraban en estadios tumorales avanzados (en estadio iiiel 15,3%; en estadio ivel 77,1%). La mediana del MUST fue de 2 (0-3) (riesgo elevado: 83 el 55,7%). La mediana de MNA fue de 17 (14-20) (mala situación nutricional: 65 el 43,6%; riesgo de desnutrición: 71 el 47,7%). Según los criterios GLIM, presentaban desnutrición 115 (77,2%) y desnutrición grave 97 (65,1%). Se observó un aumento en la mortalidad al evaluar en función del MNA (<17 el 24,6% vs. >17 el 7,9%; p<0,01). El análisis multivariante mediante regresión logística mostró que la mala situación nutricional medida con MNA se relaciona con un aumento en la probabilidad de mortalidad de forma independiente al estadio de la enfermedad y a la edad del paciente (OR: 4,19; IC 95%: 1,41-12,47; p=0,02).
ConclusionesLa desnutrición entre los pacientes oncológicos en los que se solicita valoración nutricional durante el ingreso es muy elevada. En el paciente con enfermedad oncológica hospitalizado se observó que la desnutrición medida mediante MNA actúa como factor de riesgo independiente en la mortalidad.
Medical oncology inpatients are at a very high risk of malnutrition, and the presence of complications associated with malnutrition is significant in their evolution. It is necessary to have adequate tools in the diagnosis of malnutrition.
ObjectivesThis study is aimed to assess the nutritional status of cancer inpatients and compare the incidence of complications based on the nutritional diagnosis with different tools.
Material and methodsAn observational, longitudinal, and retrospective study was designed on 149 patients admitted to the Oncology Service who were requested nutritional and medical treatment between January 2014 and June 2017. Epidemiological, clinical, anthropometric, and nutritional data were collected. Nutritional status was assessed using the Mini Nutritional Assessment (MNA), the Malnutrition Universal Screening Tool (MUST), and the Global Leadership Initiative on Malnutrition (GLIM) criteria.
ResultsThe age of the patients was 61.61 (15.96) years and 67.8% of the patients were men. Most of the patients were in advanced tumor stages (stage iii, 15.3%; stage iv,77.1%). The median of the MUST was 2 (0-3) (high risk: 83, 55.7%). The median MNA was 17 (14-20) (poor nutritional status: 65, 43.6%; risk of malnutrition: 71, 47.7%). According to the GLIM criteria, 115 (77.2%) had malnutrition, and 97 (65.1%) had severe malnutrition. According to MNA, an increase in mortality was observed (<17: 24.6% vs. >17: 7.9%; P<0.01). Multivariate analysis showed that poor nutritional status measured with MNA is related to an increased probability of mortality regardless of the stage of the disease and the patient's age (OR: 4.19, 95%CI: 1.41-12.47, P=0.02).
ConclusionsMalnutrition among cancer patients in whom a nutritional assessment is requested during admission is very high. In hospitalized patients with oncological pathology, it was observed that malnutrition measured by MNA acts as a mortality risk factor.
La enfermedad oncológica tiene una prevalencia cada vez más elevada e influye de manera importante en la calidad de vida del paciente. El paciente con enfermedad oncológica de cualquier tipo presenta un riesgo aumentado de presentar desnutrición. Se ha observado que entre el 15 y el 40% de los pacientes oncológicos presentan algún grado de desnutrición al diagnóstico de la enfermedad. Esta condición se agrava con la progresión de la enfermedad: llegan a tener desnutrición el 80% de los pacientes en estadios avanzados1. Se ha demostrado que en pacientes con tumores localizados en cabeza y cuello, tumores digestivos o de pulmón el riesgo de desnutrición es alto2-5.
Estos pacientes requieren multitud de ingresos hospitalarios en relación con el tratamiento administrado, la progresión de la enfermedad o complicaciones del tratamiento. El ingreso supone un factor de riesgo añadido para la desnutrición debido al estrés metabólico que condiciona y a la disminución de la ingesta asociada6,7.
La desnutrición en pacientes con cáncer en general ha sido relacionada con multitud de consecuencias desfavorables, entre las que destacan: mayor número de complicaciones8, mayor número de estancias hospitalarias y de mayor duración9,10, peor tolerancia a tratamientos agresivos11 y menor supervivencia11,12 en comparación con pacientes con mejor estado nutricional. El diagnóstico y el tratamiento precoz de la mala situación nutricional pueden influir positivamente sobre la evolución de la enfermedad. La identificación de los pacientes en riesgo y el inicio de soporte nutricional pueden conseguir los objetivos nutricionales, lo que se asocia a una mejoría en la tasa de complicaciones y a una disminución de la estancia media9,13.
La pérdida de peso es el indicador más usado para la detección de desnutrición en el paciente con enfermedad oncológica. No obstante, con el uso único de esta variable clínica puede que no se adopten medidas que ayuden a prevenir la desnutrición. Desde hace unos años se están planteando estrategias de cribado dirigidas a detectar de manera temprana el riesgo de desnutrición y a iniciar un tratamiento de forma precoz para evitar el deterioro nutricional en estos pacientes14.
Teniendo en cuenta esta situación, este estudio pretende conocer la influencia del estado y del soporte nutricional sobre el paciente con enfermedad oncológica hospitalizado. Los objetivos del presente estudio son la valoración del estado nutricional en el paciente ingresado en plantas de oncología en un hospital de tercer nivel y la comparación de la incidencia de complicaciones en función del diagnóstico nutricional con distintas herramientas.
MétodosDiseño del estudioSe realizó un estudio observacional, longitudinal retrospectivo. Se seleccionó a un total de 149 pacientes con enfermedad oncológica y en riesgo nutricional.
El estudio fue desarrollado según las normas establecidas en la Declaración de Helsinki y se obtuvo la evaluación favorable del Comité Ético de Investigación en Medicamentos (CEIm) local con código PI-17-804.
Sujetos de estudioEl estudio se realizó en 149 pacientes con enfermedad oncológica, ingresados a cargo del Servicio de Oncología Médica en planta de hospitalización de un hospital de tercer nivel para quienes se solicitó una valoración nutricional a la Unidad de Nutrición Clínica y Dietética. El estudio fue desarrollado entre enero de 2014 y junio de 2017.
VariablesSe recogieron datos sobre variables:
- -
Epidemiológicas: sexo, fecha de nacimiento, fecha de ingreso, fecha de inicio del tratamiento médico nutricional y fecha de alta.
- -
Clínicas: diagnóstico de ingreso, diagnóstico oncológico, clasificación TNM, estadio, complicaciones durante el ingreso (respiratorias, metabólicas, nefrológicas, digestivas y cardiológicas) y causa de fin del ingreso (alta, traslado hospitalario, fallecimiento).
- -
Terapéuticas: tratamiento oncológico recibido, otros tratamientos.
- -
Antropométricas: peso (kg), talla (m); peso habitual (kg).
- -
Nutricionales:
- ∘
Valoración de la ingesta: se hizo una valoración de la ingesta del paciente, interrogándolo a pie de cama sobre el porcentaje de consumo (25%-50%-75%-100%), de la dieta prescrita según el código de dietas.
- ∘
Requerimientos nutricionales: de los pacientes, que se estimaron en función de la fórmula de Harris-Benedict con un factor de corrección de 1,5 asociado a enfermedad crónica agudizada. Se estimaron los requerimientos proteicos entre 1,2 y 1,5g/kg al día de proteína en función de la situación clínica del paciente. Se utilizaron estos criterios según las recomendaciones de las guías clínicas de la Sociedad Europea de Nutrición Clínica y Metabolismo en el paciente oncológico (ESPEN)7.
- ∘
Malnutrition Universal Screening Tool (MUST): en caso de no poder pesar al paciente, se estimó su peso según esta herramienta, que está diseñada para detectar desnutrición o riesgo de desnutrición utilizando 3criterios; el índice de masa corporal (IMC), la pérdida de peso no intencionada y la existencia de una enfermedad aguda que produzca una disminución de la ingesta15.
- ∘
Mini Nutritional Assessment (MNA): este es un cuestionario validado en población anciana, institucionalizada o no, que consta de 18 preguntas en total distribuidas en 2partes: 6 de cribado y 12 de valoración. Si el paciente obtiene una puntuación de 11 o menos en la primera parte del cribado, hay que completar las 12 preguntas de valoración. Las preguntas se refieren a la ingesta, datos antropométricos, valoración general y valoración subjetiva por el propio paciente. Se clasificó como desnutrido si obtuvo una puntuación <17, en riesgo de desnutrición si obtuvo entre 17 y 23,5 y en estado nutricional normal si obtuvo entre 24 y 30 puntos16.
- ∘
Global Leadership Initiative on Malnutrition (GLIM): se utilizó esta herramienta para el diagnóstico de desnutrición17, utilizando como variable de evaluación del deterioro muscular el índice de masa apendicular esquelética (ASMI) estimada mediante la circunferencia de la pantorrilla:10,427+(CP en cm×0,768)+(edad en años×0,029)+(sexo ×7,523)/(talla en cm×talla en cm)
- ∘
Esta fórmula se elaboró mediante los datos del estudio NHANES entre 1999 y 200618.
- ∘
Tratamiento médico nutricional empleado durante el ingreso: suplementación artificial oral, nutrición enteral completa por sonda, nutrición parenteral; vía de administración de nutrición al ingreso, vía de administración de nutrición al alta; dieta prescrita al ingreso (consumo de la dieta oral).
Los datos se almacenaron en una base de datos del paquete estadístico SPSS 15.0 (SPSS Inc. Il, EE. UU.) con licencia oficial de la Universidad de Valladolid. Se realizó un análisis de normalidad de las variables continuas con el test de Kolmogorov-Smirnov.
Las variables continuas se expresan como media (desviación estándar) y las variables no continuas mediante la mediana (p25-p75). Las variables paramétricas se analizaron con la t de Student no pareada y pareada, y las no paramétricas con las pruebas de Friedman, Wilcoxon, Kruskal-Wallis y la U de Mann-Whitney.
Se calculó una regresión logística para valorar la influencia de la desnutrición como variable independiente sobre las complicaciones (variable dependiente).
Las variables cualitativas se expresaron como porcentajes (%) y se analizaron con el test de χ2 (con correcciones de Fisher y Yates cuando fue necesario). Se fijó una p inferior a 0,05 como significativa.
ResultadosDescripciónLa edad media de los pacientes fue de 61,61 años (15,96); 46 pacientes (30,8%) tenían más de 70 años y 103 pacientes (69,1%) tenían menos de 70 años. El 67,8% de los pacientes fueron hombres. La enfermedad de base fue enfermedad oncológica de pulmón (20,1%), de la esfera ginecológica (18,1%), del tracto digestivo superior (17,4%), de la cabeza y cuello (14,1%), del tracto digestivo inferior (12,1%), adenocarcinoma de páncreas (7,4%), de la esfera urológica (5,4%) y otros (5,4%).
Al evaluar en función de los estadios tumorales, se observó que 4 pacientes (3%) presentaban un estadio i, 6 pacientes(4,6%) presentaban un estadio ii, 20 (15,3%) presentaban un estadio iii y 101 (77,1%) un estadio ivde la enfermedad oncológica.
La estancia media fue de 12 días (7-19) y la demora de la interconsulta al servicio de nutrición fue de 4 días (1-9). Estuvieron ingresados durante más de 15 días el 33,9% de los pacientes.
En cuanto a las técnicas terapéuticas en estos pacientes, se observó que 64 (56,8%) habían sido intervenidos quirúrgicamente; 128 (85,9%) recibían quimioterapia activa en el momento del ingreso y 58 (38,9%) recibían o habían recibido radioterapia.
La media de IMC fue de 22,65 kg/m2 (4,64); con un porcentaje de pérdida de peso de 12,58% (6,67-18,93). La media de ASMI estimado fue de 5,78 kg/m2 (1,51) (hombres: 6,43 kg/m2 [1,33] y mujeres: 4,49 kg/m2 [0,92]).
El riesgo de desnutrición se calculó mediante la herramienta MUST; la mediana fue de 2 (0-3). Según esta escala, 35 pacientes (23,5%) presentaban un riesgo bajo; 18 (12,1%) un riesgo moderado y 83 (55,7%) presentaban un riesgo elevado.
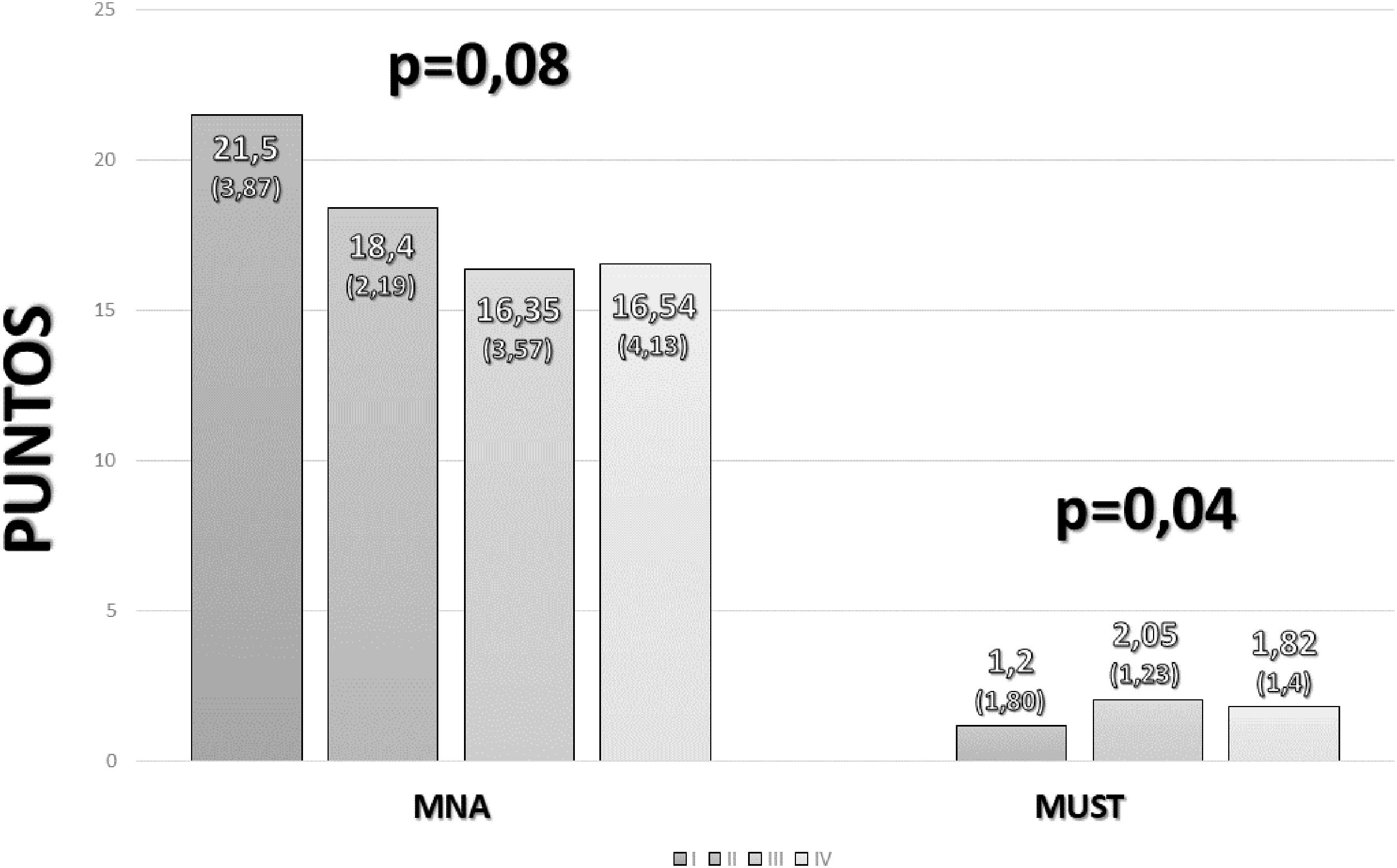
Por otra parte, el diagnóstico de desnutrición se realizó con el MNA. Se observó una mediana de 17 (14-20). Al distribuir en función del desarrollo de desnutrición por esta escala, se observó que 5 de los pacientes (3,4%) tenían un buen estado nutricional, 71 (47,7%) presentaban riesgo de desnutrición y 65 (43,6%) presentaban una mala situación nutricional. Al estratificar el estado nutricional en función del estado tumoral, se observaron valores más bajos en estadios más avanzados tanto en el MUST como en el MNA (fig. 1).
Dado que el MNA es una herramienta validada principalmente en pacientes ancianos, se evaluó el porcentaje de desnutrición según esta prueba en función de la edad. En los pacientes con edad mayor de 70 años se observó que el 51,1% se encontraban en riesgo de desnutrición y el 48,9% tenían mal estado nutricional; mientras que en los pacientes menores de 70 años el 5,4% tenían un buen estado nutricional, el 48,9% se encontraban en riesgo de desnutrición y el 45,7% estaban en mal estado nutricional.
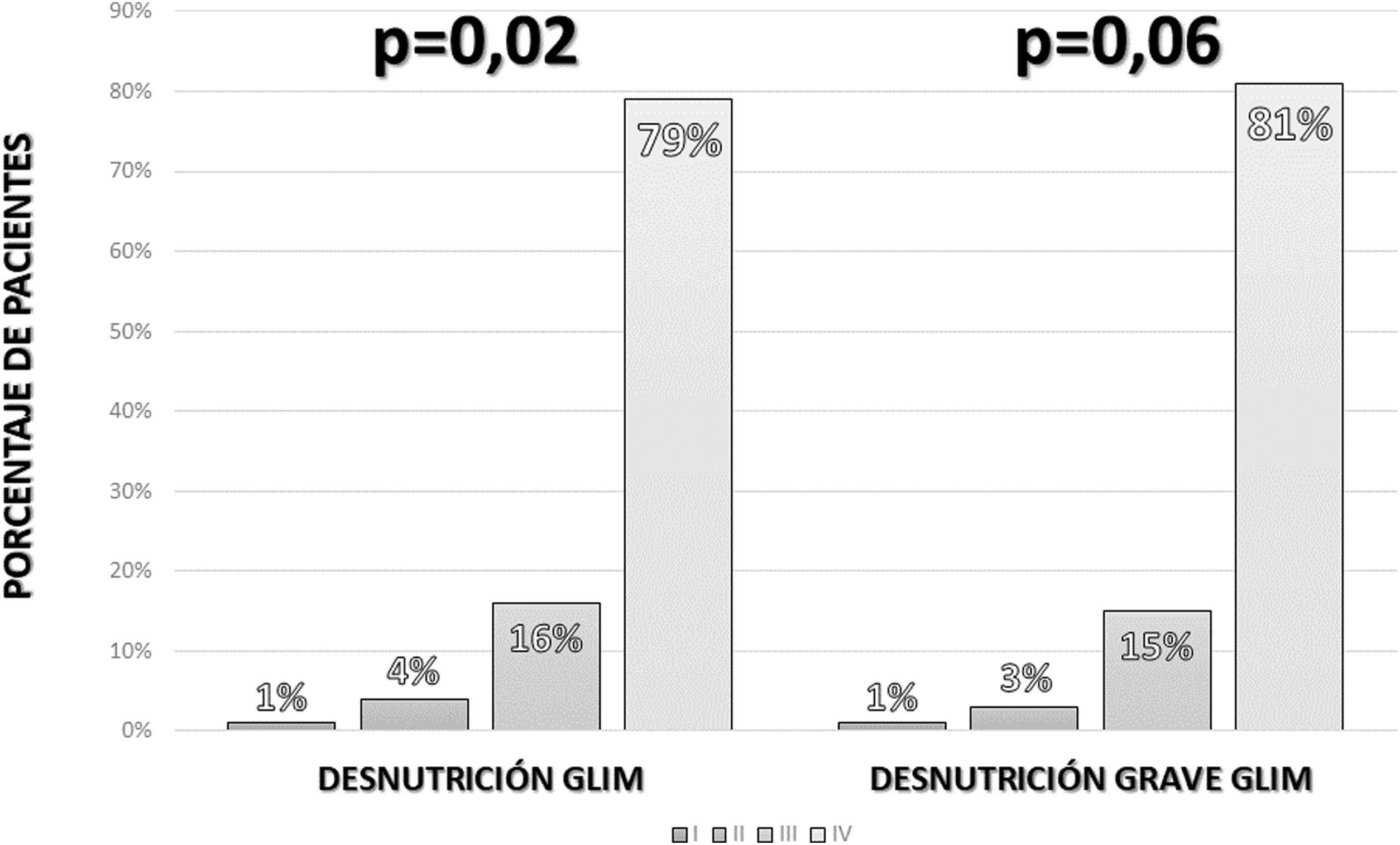
Al utilizar los criterios GLIM, se observó que 115 de los pacientes (77,2%) presentaban algún grado de desnutrición. Al aplicar los criterios de gravedad, se objetivó que 97 pacientes (65,1%) presentaban desnutrición grave, con una mayor tasa de desnutrición grave medida por GLIM en estadios más altos de enfermedad oncológica (fig. 2).
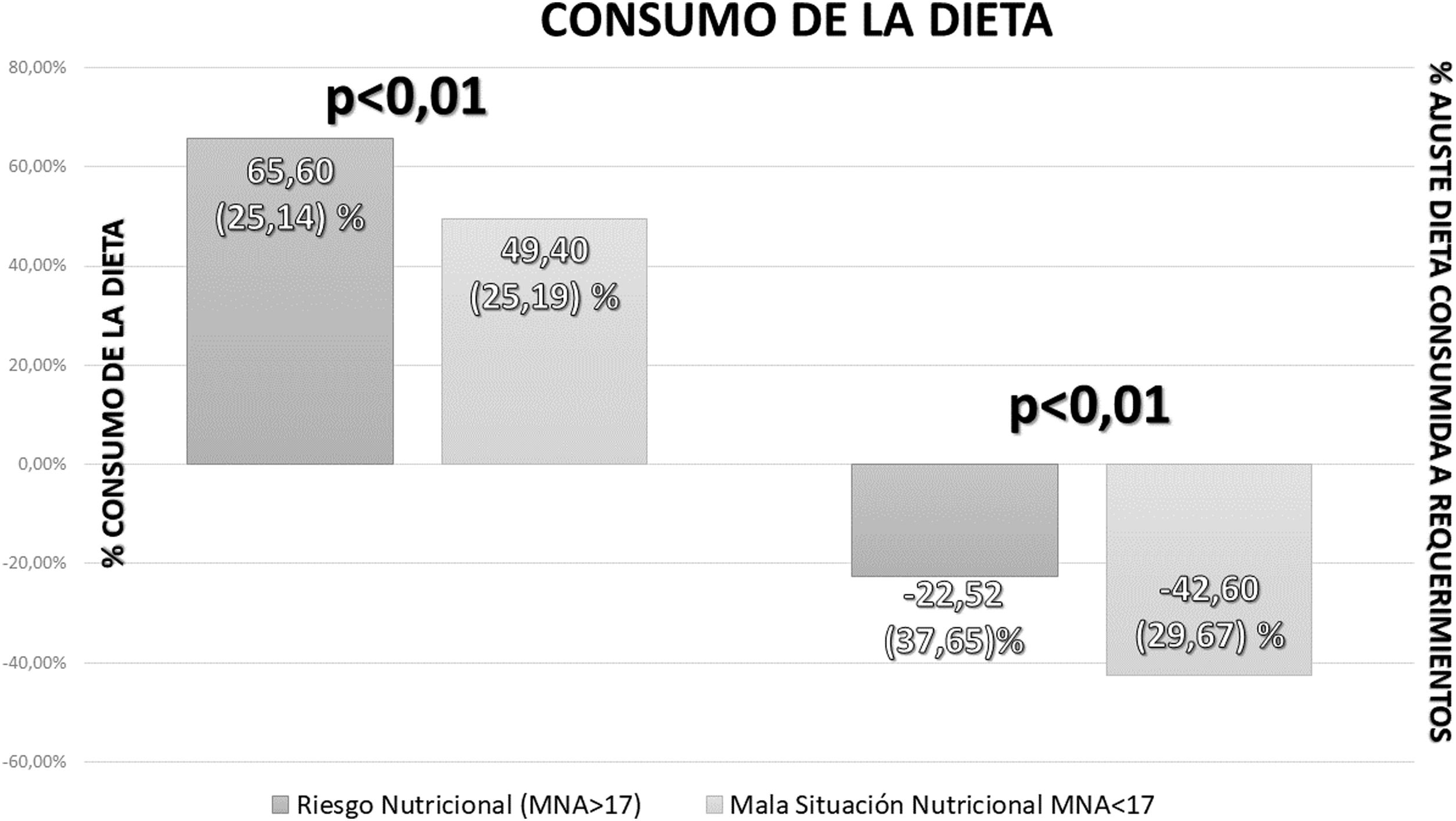
Al evaluar la valoración de la ingesta en los pacientes ingresados con enfermedad oncológica, se detectó una mediana de consumo del 57% (26,69) del total de la dieta prescrita. El contenido calórico de la dieta pautada superaba en 9,05% (+35,36-[–9,9]) los requerimientos del paciente. El contenido calórico de la dieta consumida estaba por debajo de los requerimientos del paciente (–34,98%; –7,8-[–59,38]). La evaluación de la ingesta en función del estado nutricional evaluado por MNA se muestra en la figura 3.
Se pautó tratamiento médico nutricional mediante nutrición artificial en 148 pacientes: 133 pacientes (89,3%) tuvieron suplementación oral artificial; 11 (7,5%) tuvieron nutrición enteral completa por sonda y 4 (2,7%) tuvieron nutrición parenteral.
Influencia del estado nutricional en las complicaciones del ingresoNo se observaron diferencias en la estancia media de los pacientes en función de la prueba utilizada: MNA (desnutrición: 12 días [8-18,5]; riesgo de desnutrición: 11 [7-22]; p=0,93); MUST (alto riesgo de desnutrición: 12 días [7-19]; bajo riesgo de desnutrición: 12 [8-17]; p=0,79) y GLIM (desnutrición grave: 11 días [7-18]; desnutrición leve: 12 días [5-17]; p=0,82). Tampoco se observaron diferencias entre pacientes que estuvieron más o menos de 15 días (tabla 1).
Comparación de complicaciones en función del estado nutricional medido con MUST, MNA y criterios GLIM
| MUST | MNA | GLIM | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Complicaciones | Riesgo bajo (<2) n (%) | Riesgo alto (>2) n (%) | p | Riesgo nutricional (>17) n (%) | Mala situación nutricional (<17) n (%) | p | Desnutrición leve n (%) | Desnutrición grave n (%) | p |
| Respiratorias | 10 (18,9) | 19 (22,9) | 0,58 | 15 (19,7) | 15 (23,1) | 0,63 | 1 (7,7) | 23 (23,7) | 0,19 |
| Digestivas | 15 (28,3) | 23 (27,7) | 0,94 | 16 (21,1) | 25 (38,5) | 0,02 | 6 (46,2) | 28 (28,9) | 0,21 |
| Metabólicas | 10 (18,9) | 31 (37,3) | 0,02 | 22 (28,9) | 18 (27,7) | 0,87 | 4 (30,8) | 31 (32) | 0,93 |
| Nefrológicas | 7 (13,2) | 24 (28,9) | 0,03 | 15 (18,4) | 20 (30,8) | 0,08 | 0 | 28 (28,9) | 0,03 |
| Cardiológicas | 3 (5,7) | 5 (6) | 0,93 | 4 (5,3) | 5 (7,7) | 0,56 | 2 (15,4) | 4 (4,1) | 0,09 |
| Estancia media | 15 (31,9) | 23 (34,3) | 0,84 | 23 (32,9) | 17 (34,7) | 0,85 | 8 (42,1) | 30 (31,6) | 0,43 |
| Reingreso | 21 (44,7) | 23 (32,9) | 0,19 | 32 (45,1) | 17 (32,1) | 0,14 | 6 (50) | 29 (35,8) | 0,34 |
| Mortalidad | 6 (11,3) | 16 (19,3) | 0,22 | 6 (7,9) | 16 (24,6) | <0,01 | 2 (15,4) | 18 (18,6) | 0,78 |
Resultó una mayor tasa de complicaciones metabólicas y nefrológicas en función del riesgo nutricional medido con la herramienta MUST (tabla 1).
Se observó un aumento en la tasa de mortalidad durante el ingreso en los pacientes con peor estado nutricional evaluado por MNA. Por otra parte, se observó un aumento de complicaciones digestivas en pacientes con menor MNA (tabla 1).
Al utilizar los criterios GLIM de gravedad, se observó diferencia únicamente en las complicaciones nefrológicas (tabla 1).
Análisis multivarianteAl realizar un análisis multivariante mediante una regresión logística ajustada por la edad y el estadio tumoral, se objetivó que la existencia de un peor estado nutricional medido por el MNA se asociaba a un riesgo aumentado de mortalidad (OR=4,19; 1,41-12,47; p=0,01). Esta relación no se observó al considerar el estado nutricional mediante MUST (OR=1,87; 0,66-5,24; valor de p=0,24) ni con los criterios GLIM (OR=1,01; 0,19-5,25).
Por otra parte, al analizar mediante un análisis multivariante las complicaciones, se objetivó que un peor estado nutricional medido por MUST ajustando por edad y estadio tumoral se asociaba a una mayor tasa de complicaciones metabólicas (OR=2,72; 1,12-6,60; valor de p=0,03) y nefrológicas (OR=2,61; 1,01-6,78; valor de p<0,05).
Se realizó una estratificación por edad del análisis multivariante, observándose un aumento del riesgo de fallecimiento en los pacientes mayores de 70 años con MNA con mal estado nutricional (OR=14,21; 1,46-138,41; p=0,02); mientras que no se observó esta relación en pacientes menores de 70 años (OR=2,26; 0,61-8,42; p=0,22). No se observó este aumento del riesgo al evaluar GLIM ni MUST.
DiscusiónEn este estudio se encontró que la mala situación nutricional en el paciente con enfermedad oncológica actúa como factor de riesgo independiente en la mortalidad tras ajustar por edad y estadio de su enfermedad oncológica.
Al analizar el estado nutricional de nuestros pacientes, el 44,6% de los ingresados a cargo del Servicio de Oncología presentaban algún grado de desnutrición. En el estudio llevado a cabo por Calleja et al. la prevalencia de desnutrición fue del 47,7%, resultados similares a los nuestros, aunque su método de valoración nutricional fue la Valoración Global Subjetiva6. En el estudio de Hebuterne et al., la prevalencia de desnutrición en pacientes oncológicos hospitalizados fue del 30,9%, si bien su método de valoración nutricional fue el cálculo del IMC5. En el estudio de Villar-Taibo et al. en pacientes ingresados con neoplasias hematológicas el porcentaje de pacientes con cribado positivo de desnutrición usando el test MUST fue del 37,8%, frente al nuestro del 39%19. Con todo lo anterior, podemos concluir que la prevalencia de desnutrición en los pacientes ingresados en nuestro hospital es similar a la de estudios previos que utilizan herramientas integradas de valoración nutricional.
Al analizar el diagnóstico de desnutrición mediante los criterios GLIM, se observó una alta prevalencia de esta situación entre los pacientes con enfermedad oncológica analizados. Esta prevalencia es superior a la de otras series, como la de Gascón-Ruiz et al., que observaban un 46,7% de pacientes con desnutrición frente al 67,8% encontrado en la muestra estudiada. Esta situación se puede relacionar con la selección de pacientes, dado que esta se realizó entre pacientes en los que se solicitaba una valoración nutricional hospitalaria con un mayor deterioro del estado nutricional que los que se podrían localizar sobre el total de pacientes con enfermedad oncológica en una consulta de oncología médica20,21. Probablemente debido a la alta sensibilidad en la detección de desnutrición de los criterios GLIM en muestras más seleccionadas, como la nuestra, la capacidad de diferenciar el pronóstico de complicaciones es menor. Por otra parte, la difícil categorización de los estados de masa muscular con los criterios GLIM puede hacer que la consideración de la gravedad sea diferente. En el estudio realizado se utilizó para la estimación del ASMI la circunferencia de pantorrilla con una fórmula generada a partir del estudio NHANES18. Esta fórmula puede generar errores, como infraestimación del deterioro muscular en pacientes con alteración del balance hídrico. No obstante, la determinación de la masa muscular en la planta hospitalaria en el momento de elaborar este artículo no se encontraba tan desarrollada dentro del nuevo paradigma de valoración morfofuncional; por tanto, la utilización de ecuaciones estimativas a partir de los elementos a nuestra disposición era mejor que no plantear este parámetro en el diagnóstico.
La desnutrición como factor de riesgo de mortalidad independiente ha sido demostrada en numerosos estudios10,12,22; sin embargo, en la mayoría de ellos se utiliza el IMC como indicador del estado nutricional de los pacientes. La falta de consenso internacional a la hora de definir un indicador único del estado nutricional de los pacientes dificulta la comparación entre diversos estudios. La posibilidad de uso de distintas herramientas de valoración nutricional (test de evaluación de desnutrición, medidas de determinación de la composición corporal, pruebas de determinación de función muscular) dentro del nuevo paradigma de la valoración morfofuncional23 podrán completar la información aportada por el IMC. Por otra parte, el uso de estas herramientas nos puede ayudar a categorizar mejor el riesgo de mortalidad en función del deterioro del estado nutricional, como se muestra al utilizar el MNA en nuestro estudio.
En el resto de las complicaciones no hubo diferencias significativas entre los pacientes con peor estado nutricional respecto a los pacientes con riesgo nutricional, salvo en las complicaciones metabólicas (disnatremias, dispotasemias y disglucemias) y nefrológicas (fallo renal agudo), en posible relación con la alteración en los estados de hidratación. En un estudio llevado a cabo por Hongming et al. en 2.248 pacientes con cáncer, tampoco se detectaron diferencias significativas en las complicaciones de los pacientes con peor estado nutricional tras ajustar los resultados según edad, género, estadio tumoral y tratamiento recibido24. En un estudio llevado a cabo en el Complejo Asistencial Universitario de León tampoco se observaron diferencias significativas en el desarrollo de complicaciones metabólicas, mecánicas ni infecciosas6. Esta deficiencia en la detección de diferencias en cuanto a las complicaciones puede relacionarse con la variabilidad en el desarrollo de la enfermedad de los distintos pacientes.
Al revisar la literatura científica acerca del beneficio de un soporte nutricional en los pacientes con enfermedad oncológica, no hay un claro consenso sobre la relevancia clínica que esta pueda tener entre las diferentes guías clínicas7. Aunque sí parece haber consenso acerca de que la implantación con un soporte nutricional individualizado puede conllevar mejoras clínicas y en la calidad de vida de los pacientes, sin dejar claro si mejoran la mortalidad o la incidencia de complicaciones25-27. Una posible explicación al respecto es el bajo porcentaje de pacientes oncológicos a los que se les realiza una adecuada valoración nutricional, como pone de manifiesto el estudio de Geiker et al., en el que solo el 8% de los pacientes oncológicos recibieron una adecuada valoración nutricional sin errores28. En nuestro estudio solo el 6,1% de los pacientes habían estado en seguimiento nutricional previo. Aunque es cierto que son muchos los factores que intervienen en el hecho de realizar un seguimiento nutricional a un paciente, es posible que un factor para tener en cuenta a la hora de evaluar la falta de consenso internacional acerca de la utilidad o no del seguimiento nutricional previo sea la pérdida de pacientes candidatos por un deficiente cribado nutricional.
Por otra parte, a la situación nutricional se suma la edad de los pacientes; la edad media era en torno a 60 años, pero un 31% de los pacientes tenían más de 70 años. Entre estos pacientes existía un riesgo más marcado de mortalidad en aquellos con más de 70 años con desnutrición determinada mediante el MNA, que es una herramienta validada en este grupo de edad29. De hecho, el MNA no predecía el riesgo de mortalidad en menores de 70 años con tanta facilidad. El MNA se ha utilizado para valorar el riesgo de complicaciones del tratamiento oncológico en pacientes de edad avanzada y ha mostrado una relación del mal estado nutricional con un mayor grado de vulnerabilidad30.
La estancia de los pacientes del área oncológica, 11,5 días (7-19,75), es similar a la de estudios llevados a cabo en hospitales españoles: 12,1 días en pacientes malnutridos en un subanálisis del estudio PREDyCES9; 8,6 días en pacientes malnutridos en el estudio llevado a cabo en pacientes oncológicos en el Complejo Asistencial Universitario de León y 7,7 días en pacientes no malnutridos, sin diferencias estadísticamente significativas6. En este mismo complejo asistencial, la estancia media de los pacientes con neoplasias hematológicas fue de 11,5 días19, sin embargo, en este estudio se excluyó a los pacientes que se encontraban en la fase terminal de su enfermedad, que puede conllevar ingresos más prolongados. En resumen, las estancias de los pacientes del área de oncología son similares a las de otros estudios.
La principal fortaleza de este estudio es poner el foco en la importancia de la situación nutricional al ingreso sobre la mortalidad en el paciente oncológico. Esta situación nos permitirá aplicar técnicas de cribado más sensibles para diagnosticar el riesgo nutricional de manera más certera e iniciar un tratamiento nutricional personalizado de una manera más temprana.
Las limitaciones de este estudio se relacionan con su condición de estudio retrospectivo (pérdida de variables), así como con el bajo número de pacientes con un seguimiento nutricional previo. En relación con la evolución de la enfermedad, supuso una limitación la mayor presencia de pacientes con estadios evolucionados de la enfermedad (iiiy iv) que de estadios precoces (iy ii) y la falta de objetividad para definir una complicación en la evolución de un paciente, ya que en muchas ocasiones no hay consenso acerca de los valores clínicos, bioquímicos o referentes a otras pruebas complementarias que la definan como tal, sino que en la mayoría de los casos son criterios arbitrarios. Por otra parte, el largo período de reclutamiento puede influir en la existencia de pacientes con distintos perfiles, dada la variabilidad de la enfermedad oncológica. Por último, dado el tipo de paciente (gran cantidad de pacientes con desnutrición grave e ingreso hospitalario), es difícil extrapolar estos resultados al total de los pacientes con enfermedad oncológica.
En relación con lo previamente comentado, las perspectivas de futuro de este estudio son la de abrir nuevas líneas de investigación en relación con una adecuada categorización del estado nutricional del paciente con enfermedad oncológica para el planteamiento pronóstico y aplicar un tratamiento médico nutricional más intensivo en los pacientes de mayor riesgo, si es que lo precisan. En esta línea la utilización de las distintas herramientas de valoración morfofuncional en el día a día de las unidades de nutrición en el manejo del paciente ingresado nos pueden ayudar.
ConclusionesLa desnutrición entre los pacientes oncológicos en los que se solicita valoración nutricional durante el ingreso es muy elevada. En el paciente con enfermedad oncológica hospitalizado se observó que la desnutrición medida mediante el MNA actúa como factor de riesgo independiente en la mortalidad, de manera predominante en pacientes mayores de 70 años. Se observó un aumento de complicaciones metabólicas y nefrológicas en pacientes en alto riesgo de desnutrición medido mediante MUST.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.