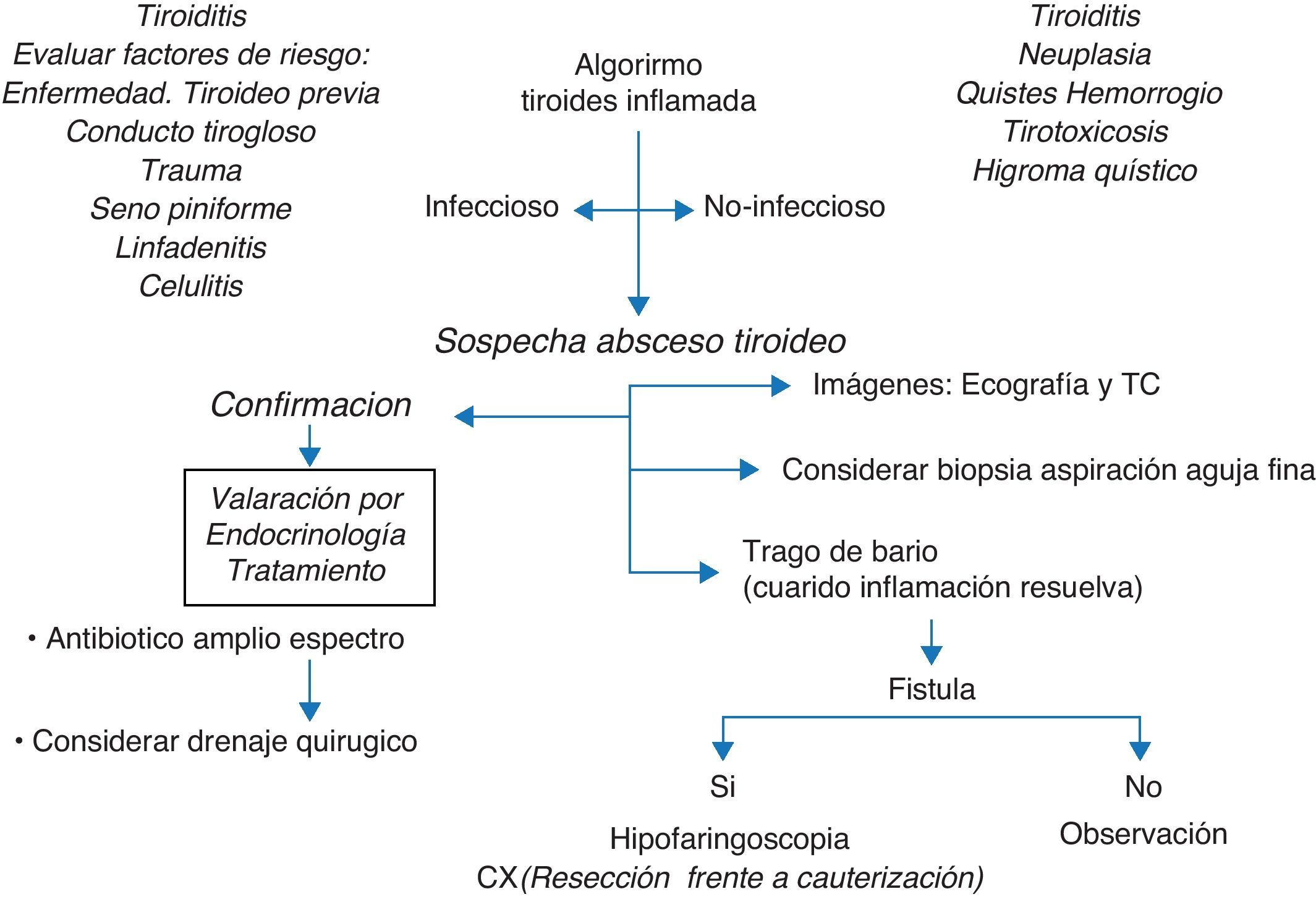
La formación de absceso tiroideo es una patología rara en niños; sin embargo, la enfermedad de tiroides previa, remanentes congénitos como fístula de seno piriforme son factores predisponentes. La presentación clásica consiste en fiebre, dolor cervical y sensación de masa dolorosa (frecuentemente izquierda) del lóbulo tiroideo. El diagnóstico se confirma por hallazgos clínicos, ecográficos, tomografía computarizada (TC). Se debe realizar un esofagograma para descartar la presencia de fístula y considerar el drenaje quirúrgico en los casos que lo ameriten. Se presentan los casos de absceso tiroideo en 5 pacientes que ingresaron en cuatro centros médicos (Fundación Cardioinfantil, al Hospital Universitario San Ignacio, a la Clínica infantil de Colsubsidio y al Hospital de la Misericordia) de Bogotá, Colombia, entre los años 2000 y 2010.
Thyroid abscess is rare in children but the presence of previous thyroid disease, and congenital remanants such as a pyriform sinus fistula, are predisposing factors. The classical presentation consists of fever, cervical pain and a painful mass. The diagnosis is confirmed through clinical findings, and by diagnostic imaging (ultrasound and computerized axial tomography). A barium swallow must be performed in order to detect a fistula and to consider surgical drain. We present the cases of thyroid abscess in five patients who were admitted in four medical centers (Fundación Cardioinfantil, Hospital Universitario San Ignacio, Clínica infantil de Colsubsidio and Hospital de la Misericordia) in Bogotá, Colombia between 2000 and 2010.
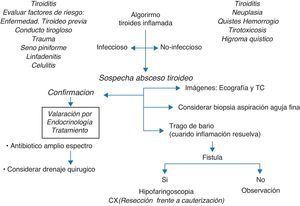
La tiroiditis aguda supurativa es un proceso raro en niños, aun más la progresión a formación de absceso debido a las propiedades anatómicas y fisiológicas contra la infección de la glándula tiroides. Estas propiedades son: su cápsula fibrosa, los altos niveles de yodo en su interior, su gran vascularización, el drenaje linfático y la separación de la glándula de otras estructuras cervicales por los planos faciales del cuello1. Sin embargo, una enfermedad tiroidea preexistente, la persistencia de un remanente del conducto tirogloso, un trauma o una fístula del seno piriforme predisponen a pacientes inmunocompetentes a presentar esta enfermedad. Si bien es una emergencia poco común en la población pediátrica, cuando esta ocurre es objeto de confusión en el diagnóstico, recibiendo manejo inicialmente como una infección cervical profunda; de la misma forma, la búsqueda de la etiología es problemática, así como el manejo subsecuente.
Diferentes revisiones en la literatura reportan, en casos de recurrencia, defectos congénitos como persistencia del seno piriforme, remanentes del tercer y cuarto arcos branquiales, así como estados inmunológicos que facilitan la progresión de esta rara inflamación. El diagnóstico se basa en los hallazgos clínicos, paraclínicos y de imagen. La presentación típica es frecuentemente izquierda, siendo importante la diferenciación entre tiroiditis aguda de la común tiroiditis subaguda. A continuación, se presentan 5 casos de esta entidad inusual, sus características clínicas, paraclínicas (imágenes y laboratorio) y el tratamiento realizado.
Pacientes y métodosComunicación de casos de pacientes vistos en 4 instituciones de la ciudad de Bogotá (Colombia) entre enero de 2000 y abril de 2010.
Caso 1Paciente de 6 años y 2 meses de sexo masculino, quien ingresó por cuadro de 3días de evolución que inició con dolor en la región cervical e inflamación de predominio izquierdo asociado a fiebre de 39°C, cefalea bitemporal intermitente, odinofagia, hiporexia y otalgia izquierda sin otorrea. Como antecedente de importancia había consultado por un episodio similar 20días antes.
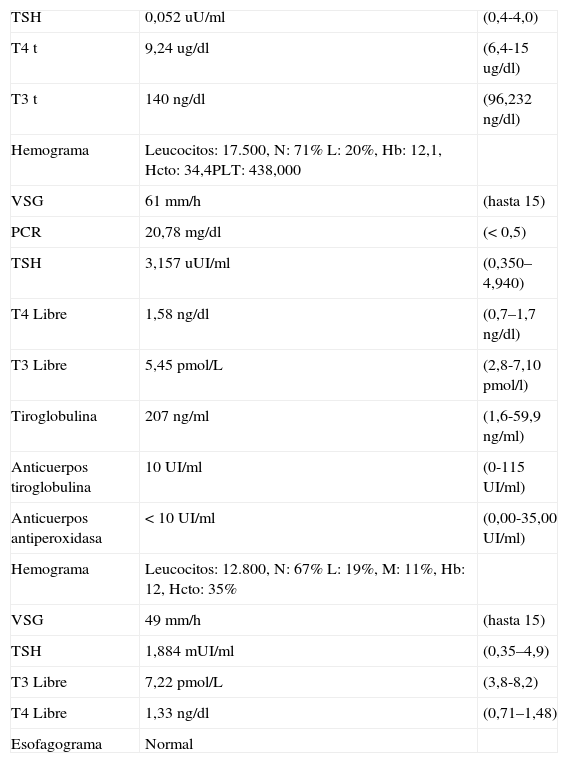
Los paraclínicos séricos iniciales se encuentran en la tabla 1. La ecografía de tiroides describía el lóbulo tiroideo derecho de 28×14×11mm con un quiste simple y el lóbulo tiroideo izquierdo de 28×13×12mm con un nódulo tiroideo, motivo por el cual se complementó el estudio con una gammagrafía de tiroides con radiotrazador de tecnecio 131. El informe de la misma describió una pobre visualización de la glándula tiroidea por posible hipofunción frente a una tiroiditis subaguda.
Datos paraclínicos correspondientes al caso 1, iniciales y de seguimiento. En el extremo derecho de la tabla se encuentran los valores de referencia
| TSH | 0,052uU/ml | (0,4-4,0) |
| T4 t | 9,24ug/dl | (6,4-15ug/dl) |
| T3 t | 140ng/dl | (96,232ng/dl) |
| Hemograma | Leucocitos: 17.500, N: 71% L: 20%, Hb: 12,1, Hcto: 34,4PLT: 438,000 | |
| VSG | 61mm/h | (hasta 15) |
| PCR | 20,78mg/dl | (<0,5) |
| TSH | 3,157uUI/ml | (0,350–4,940) |
| T4 Libre | 1,58ng/dl | (0,7–1,7ng/dl) |
| T3 Libre | 5,45pmol/L | (2,8-7,10pmol/l) |
| Tiroglobulina | 207ng/ml | (1,6-59,9ng/ml) |
| Anticuerpos tiroglobulina | 10UI/ml | (0-115UI/ml) |
| Anticuerpos antiperoxidasa | <10UI/ml | (0,00-35,00UI/ml) |
| Hemograma | Leucocitos: 12.800, N: 67% L: 19%, M: 11%, Hb: 12, Hcto: 35% | |
| VSG | 49mm/h | (hasta 15) |
| TSH | 1,884mUI/ml | (0,35–4,9) |
| T3 Libre | 7,22pmol/L | (3,8-8,2) |
| T4 Libre | 1,33ng/dl | (0,71–1,48) |
| Esofagograma | Normal |
Hb: hemoglobina; Hcto: hematocrito matocrito; L: linfocitos; N: neutrófilos; M: monocitos.
Con estos hallazgos se decidió iniciar el manejo ambulatorio con cefadroxilo. Cincodías más tarde consultó nuevamente por persistencia y agudización del cuadro inicial, cefalea ocasional y sensación de taquicardia. En el examen físico se encontró una frecuencia cardíaca (FC) de 160lat/min, una frecuencia respiratoria (FR) de 28/min y una tensión arterial (TA) de 100/62mmHg, presión arterial media (PAM) de 68mmHg, peso de 18,2 kg, talla de 111cm, palidez mucocutánea, tiroides aumentada de tamaño, dolor a la palpación, precordio hiperdinámico y taquicárdico, soplo protomesosistólico, abdomen normal y buena perfusión distal. Se tomaron datos analíticos de control (véase la tabla 2).
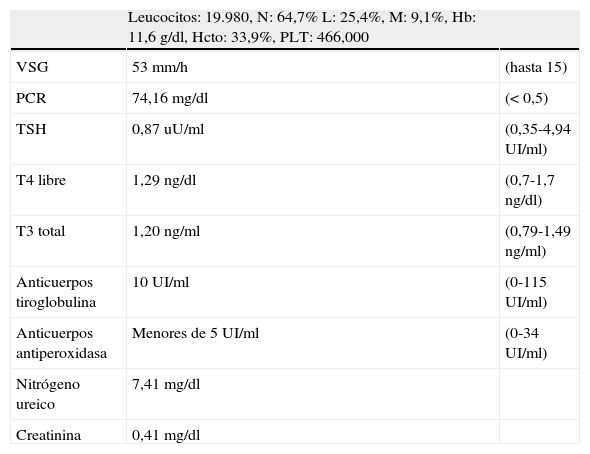
Datos paraclínicos correspondientes al caso 2. En el extremo derecho de la tabla se encuentran los valores de referenciaHemograma
| Leucocitos: 19.980, N: 64,7% L: 25,4%, M: 9,1%, Hb: 11,6 g/dl, Hcto: 33,9%, PLT: 466,000 | ||
| VSG | 53 mm/h | (hasta 15) |
| PCR | 74,16 mg/dl | (< 0,5) |
| TSH | 0,87 uU/ml | (0,35-4,94 UI/ml) |
| T4 libre | 1,29 ng/dl | (0,7-1,7 ng/dl) |
| T3 total | 1,20 ng/ml | (0,79-1,49 ng/ml) |
| Anticuerpos tiroglobulina | 10 UI/ml | (0-115 UI/ml) |
| Anticuerpos antiperoxidasa | Menores de 5 UI/ml | (0-34 UI/ml) |
| Nitrógeno ureico | 7,41 mg/dl | |
| Creatinina | 0,41 mg/dl |
Hb: hemoglobina; Hcto: hematocrito; L: linfocitos; M: monocitos; N: neutrófilos; PCR: proteína C reactiva; T3: triyodotironina; T4: tiroxina; TSH: hormona estimulante del tiroides por su sigla en inglés; VSG: velocidad de sedimentación globular.
Se practicó una nueva ecografía de tiroides en la que se encontró el lóbulo tiroideo derecho de 26×10×7mm, un volumen de 1,5ml, con un quiste simple de 6mm de diámetro en el tercio inferior ecográficamente normal, y el lóbulo tiroideo izquierdo de 40×27×20mm aumentado de tamaño en el cual se identificó una masa heterogénea de contornos mal definidos, ecogénica, de aspecto sólido, con aumento de flujo en el doppler a color, de aproximadamente 38×26×17mm, que se desplazaba en sentido lateral a la carótida y a la yugular. El informe de radiología planteó como primera posibilidad una tiroiditis de origen infeccioso y bacteriano sin descartar la neoplasia. Asimismo, se describían ganglios aumentados a nivel de las zonas cervicales iia, iib, iii y iv entre 8mm y 12mm. Fue valorado por Cirugía Pediátrica, quien ordenó una TC del cuello para definir la necesidad de una biopsia. El examen reportó en el cuello la presencia de una masa heterogénea en relación con el lóbulo izquierdo de la tiroides que por su patrón de realce sugería un componente abscesificado y de probable etiología inflamatoria; las medidas fueron de 31×21mm en el plano axial y 38mm en el plano coronal. Sin embargo, el compromiso del parénquima tiroideo adyacente hacía que el diagnóstico diferencial, menos probable, fuera compromiso neoplásico primario. Igualmente mostraba adenomegalias en las zonas iia-b, iii y iv con efecto de masa sobre la vía aérea, con leve desviación hacia la derecha y desplazamiento lateral del espacio carotídeo.
El paciente persistió con picos febriles y signos inflamatorios a nivel cervical anterior. De acuerdo con los hallazgos clínicos y paraclínicos y la evolución se realizó el diagnóstico de absceso tiroideo, se inició manejo con propanolol de 10mg cada 12h y cubrimiento antibiótico con ampicilina/sulbactam a dosis de 200mg/kg. Con este tratamiento presentó una mejoría clínica, disminución del dolor y mejoría de los arcos de movimiento cervicales. En la palpación tiroidea se encontró una disminución del edema, aunque el lóbulo izquierdo permanecía aumentado de tamaño pero no doloroso. Completó 7días de tratamiento antibiótico, se dió de alta con controles ambulatorios y se suspendió el propranolol.
Fue valorado en consulta externa 15días después de su alta, donde se encontró asintomático. En el examen físico la glándula tiroides persistía aumentada de tamaño a expensas del lóbulo izquierdo, de consistencia homogénea renitente y con ganglios no palpables. No se palpaba el lóbulo tiroideo derecho. Traía paraclínicos de control (véase la tabla 1). La TC del cuello de control mostró una pequeña masa anterior en los tejidos blandos anterolaterales izquierdos además de múltiples ganglios en los niveles ii y iii yugulares internos supra e infrahioideos.
Caso 2Paciente de 3 años y 5 meses de sexo femenino, quien fue remitida para una valoración por Endocrinología Pediátrica por sospecha de tiroiditis. Presentaba un cuadro clínico de un mes de evolución de síntomas respiratorios superiores dados por odinofagia, otalgia derecha, disfagia, rinorrea y fiebre cuantificada hasta 38°C; recibió manejo extrainstitucional por rinofaringitis viral sin mejoría. Los síntomas persistieron con un aumento de la temperatura, por lo cual reconsultó y se le formuló una dosis única de penicilina benzatínica intramuscular, acetaminofén y loratadina. Posteriormente, la paciente presentó aumento de la disfagia, odinofagia, disminución de peso de 5kg en un mes y aparición de una masa en el cuello, por lo cual consultó nuevamente a los 4días a otra institución donde le realizaron una ecografía de tiroides que reportó un lóbulo izquierdo e istmo con aumento de tamaño generalizado, ecogenicidad heterogénea con zonas hipoecoicas de predominio central, diámetro de 40×20×23mm, istmo de 12,5mm y lóbulo derecho de 30×10×5mm normal, así como adenomegalias. Se realizó igualmente un hemograma y se midieron los reactantes de fase aguda (véase la tabla 3), siendo remitida a nuestra institución para una valoración por Endocrinología Pediátrica. Al ingreso se encontró una paciente taquicárdica (FC de 124lat/min) con una masa a nivel de tiroides de 3×4cm dolorosa a la palpación, de consistencia blanda, mal definida, con calor local, adherida a planos profundos, y con amígdalas hipertróficas de grado iv con halitosis intensa. Se realizó una TC del cuello con contraste que reportó un proceso inflamatorio que comprometía el lóbulo izquierdo de la glándula tiroides con las áreas quísticas en su interior interrogándose la presencia de abscesos; el proceso inflamatorio se extendía por detrás de la laringe al espacio prevertebral tiroideo con el lóbulo izquierdo de 31×24×22mm. El perfil tiroideo y anticuerpos antitiroideos fueron normales (véase la tabla 2). Se inició oxacilina a una dosis de 100mg/kg/d y amikacina a 15mg/kg/d. Presentó una evolución estacionaria con persistencia de picos febriles. Fue valorada por el Servicio de Otorrinolaringología, quienes encontraron una masa dura de bordes bien definidos y ligeramente dolorosa de aproximadamente 7×8cm en la región izquierda del cuello que permanecía fija durante la deglución, sin protrusión de la lengua, por lo que descartaron un quiste tirogloso. Se realizó una gammagrafía con tecnecio 131 que reportó unos hallazgos consistentes con un proceso inflamatorio agudo que comprometía de manera difusa la glándula tiroides, dejando solamente definición del polo superior derecho. La paciente persistió con picos febriles sin disminución del tamaño de la masa. Ante la sospecha de un absceso tiroideo se amplió el cubrimiento antibiótico para anaerobios, suspendiendo la amikacina e iniciando clindamicina a una dosis de 30mg/kg/d, y se solicitaron estudios complementarios para descartar la presencia de malformaciones (persistencia de seno piriforme).
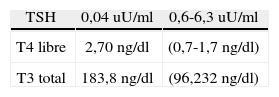
Datos paraclínicos correspondientes al caso 3. En el extremo derecho de la tabla se encuentran los valores de referencia
| TSH | 0,04 uU/ml | 0,6-6,3 uU/ml |
| T4 libre | 2,70 ng/dl | (0,7-1,7 ng/dl) |
| T3 total | 183,8 ng/dl | (96,232 ng/dl) |
T3: triyodotironina; T4: tiroxina; TSH: hormona estimulante del tiroides por su sigla en inglés.
Continuó con una evolución clínica lenta hacia la mejoría con disminución de la masa hasta 4×3cm. Posteriomente, se realizó una nasosinuscopia donde se observó la nasofaringe de aspecto normal, edema y eritema interaritenoideo y salida de secreción purulenta proveniente del seno piriforme izquierdo. Consideraron que el cuadro era compatible con seno de la tercera hendidura branquial frente a una anomalía del tercer arco branquial que ameritaba una exploración quirúrgica con microendoscopia laríngea, broncoscopia rígida y exploración de seno piriforme más fistulografía con medio de contraste. Fue llevada al procedimiento quirúrgico por Otorrinolaringología, encontrándose un edema al nivel del seno piriforme izquierdo, sin secreción ni masas y sin compresión extrínseca.
Presentó una adecuada evolución clínica con disminución del tamaño de la masa cervical; en la ecografía de control se evidenció un absceso tiroideo en proceso de resolución y un esofagograma normal, razón por la que Cirugía Pediátrica decidió completar el manejo médico y no realizar punción ni biopsia. Tras completar 19días con amoxacilina y 11 con clindamicina se dió de alta con amoxacilina–clavulanato durante 5días más y se indicó un seguimiento por consulta externa con perfil tiroideo y ecografía de control.
Diagnósticos de alta: absceso tiroideo izquierdo en resolución, fístula del seno piriforme izquierdo y sospecha de persistencia del tercer o cuarto arco branquial izquierdo.
Caso 3Paciente de 9 meses de sexo masculino, quien consultó por cuadro de 3días de evolución consistente en fiebre diaria de hasta 39°C asociado a emesis y deposiciones diarreicas. En el examen físico se encontró con deshidratación de grado i, FC de 184 lat/min, FR de 60/min, temperatura (T) de 39°C y peso de 8,2kg. Se consideró que se trataba de un paciente con cuadro de gastroenteritis, con signos de deshidratación y aspecto tóxico, por lo que se hospitalizó. Al 2.°día de hospitalización se evidenció una tumefacción cervical dolorosa bilateral con limitación para los movimientos laterales del cuello. Se realizó un hemograma, electrolitos, parcial de orina y coproscópico, los cuales son normales. Se decidió iniciar el manejo antibiótico con oxacilina a dosis de 100mg/kg/d y gentamicina a dosis de 7,5mg/kg/d y se solicitaron hemocultivos. La ecografía cervical evidenció una adenitis cervical con múltiples adenomegalias en cadenas cervicales derechas no abscedadas y lóbulos tiroideos normales. A las 72h de antibioticoterapia el paciente persistía con picos febriles, aspecto tóxico, palidez mucocutánea generalizada, limitación para el movimiento del cuello y aumento del tamaño de los ganglios en las cadenas cervicales bilaterales sin signos de fístula o abscesificación. Los hemocultivos para gérmenes comunes, bacilos ácido-alcohol resistentes (AAR) y lentos crecedores se encontraban negativos. Se repitió una ecografía que evidenció adenomegalias de 8 y 14mm en las cadenas laterales internas bilaterales y el lóbulo derecho del tiroides con contornos mal definidos y con una colección líquida ecoica de 13mm. Se diagnosticó tiroiditis aguda frente a una colección líquida del lóbulo derecho de la tiroides, por lo cual se solicitó un perfil tiroideo (véase la tabla 3).
Se realizó una TC del cuello contrastada, encontrándose una colección líquida desde la nasofaringe que se extendía por el área cervical. Cirugía Pediátrica realizó una endoscopia directa encontrando hallazgos compatibles con un eritema en la pared posterior sin absceso, sin zona renitente, sin cuerpo extraño, con paso fácil del endoscopio al esófago y sin abombamiento de la faringe. Por los hallazgos y evolución clínica del paciente se consideró que se trataba de un absceso tiroideo y se inició cubrimiento para anaerobios y estafilococos, cambiándose el esquema antibiótico a clindamicina a una dosis de 30mg/kg/d y metronidazol a una dosis de 30mg/kg/d.
Se completaron 10días de antibioticotereapia con una evolución clínica satisfactoria. La TC de control evidenció una resolución de la colección en el espacio retrofaríngeo sin imagen que sugiriera una lesión congénita. Las concentraciones de hormonas tiroideas de control se normalizaron.
Caso 4Paciente de sexo femenino que consultó a los 13 años y 3 meses por dolor en la cara anterior del cuello de 2días de evolución y fiebre de 24h. No reportó ningún antecedente de importancia. En el examen físico de ingreso los signos vitales fueron: TA de 110/60, FC de 92 lat/min y T de 38,2°C. La faringe y las amígdalas se encontraron muy congestivas con una timpanoscopia normal. La palpación del cuello fue difícil debido al dolor y presentaba rigidez. Se encontró calor local sin cambios en el aspecto de la piel y adenopatías regionales. Los paraclínicos de ingreso se encuentran reportados en la tabla 4. Se tomaron hemocultivos para gérmenes comunes, bacilos ácidoalcohol resistentes y lentos crecedores. No se pudo realizar ecografía tiroidea por la sensibilidad a nivel del cuello. Con sospecha diagnóstica de absceso tiroideo se inició tratamiento con dicloxacilina de 1 g por vía oral cada 6h y acetaminofén. El paciente presentó mejoría clínica desde el 4.°día de tratamiento y se completó un ciclo de 10días de antibiótico. Los hemocultivos fueron reportados negativos y no se consideró necesario practicar una biopsia.
Datos paraclínicos correspondientes al caso 4. En el extremo derecho de la tabla se encuentran los valores de referencia
| Hemograma | Leucocitos: 16.300, N: 77% L: 20%, M: 1%, E: 2% | |
| TSH | 3,2 uU/ml | (0,35-4,94 UI/ml) |
| T4 libre | 1,3 ng/dl | (0,7-1,7 ng/dl) |
| T3 total | 129 ng/dl | (96-232 ng/ml) |
E: eosinófilos; L: linfocitos; M: monocitos; N: neutrófilos; T3: triyodotironina; T4: tiroxina; TSH: hormona estimulante del tiroides por su sigla en inglés.
Paciente de 14 años y 8 meses de sexo femenino que consultó por dolor en el cuello, hiporexia, náuseas, una masa en la región anterior del cuello y fiebre de 39,5°C de 2días de evolución. Había presentado un episodio similar 8 meses antes, el cual resolvió con tratamiento médico. En el examen físico se encontraron peso y talla normales para la edad, aspecto tóxico con TA de 90/55, FC de 100 lat/min, T de 39,2°C y mucosa oral seca. Llamaba la atención la presencia de una masa de consistencia dura en la cara anterior de cuello, probablemente dependiente de la tiroides, con dolor a la palpación y sin cambios en la piel. Igualmente, presentaba rigidez de nuca y adenopatías regionales. La faringe y las amígdalas se encontraban congestivas sin presencia de exudado. Presentaba 2 caries a nivel de los molares. Se tomó la decisión de hospitalizar a la paciente y se iniciaron líquidos intravenosos, cefalotina de 1g cada 4h y antipiréticos. Los paraclínicos indicaron una leucocitosis de 14.500/mm a expensas de los neutrófilos (81%). Se tomaron 2 hemocultivos, los cuales fueron negativos. La resonancia magnética simple y con contraste no mostró fístulas y describía un absceso de 4×5cm encapsulado en el lóbulo derecho de la tiroides.
Al 3.erdía de hospitalización apareció rubor, calor y piel lisa en la región anterolateral derecha del cuello. Se puncionó la lesión, obteniéndose escaso material purulento con cultivo negativo para gérmenes comunes, bacilos ácido-alcohol resistentes y lentos crecedores. Con el tratamiento instaurado el paciente presentó mejoría desde el 5.°días de la hospitalización.
DiscusiónLa tiroiditis supurativa es rara en niños, aun más la formación de absceso tiroideo. Hasta 1997 habían sido reportados únicamente 60 casos en pacientes pediátricos, 18 de los cuales presentaron episodios de recaída2. Hasta el año 2001 se comunicaron otros 2 casos y se han descrito casos ocasionales en neonatos; por tanto, el conocimiento y la experiencia sobre la evolución y manejo de esta enfermedad es escaso. Asimismo, no existen datos de la prevalencia de esta entidad en nuestra región. En este artículo se reportan 5 casos vistos entre enero de 2000 y abril de 2010 en 4 instituciones hospitalarias en la ciudad de Bogotá (Colombia, Suramérica).
Debido a la rara presentación de la enfermedad la incidencia es difícil de determinar; Hazard et al. observaron una mayor ocurrencia en mujeres entre 20 y 40 años1, mientras que revisiones realizadas por Yu et al. y Berger et al. revelan una distribución uniforme en ambos sexos1. En cuanto a los límites de edad, en general se describen casos desde los 16 meses hasta los 77 años, siendo más frecuente en pacientes inmunocomprometidos, pacientes que reciben quimioterapia, esteroides o después del trasplante1. En nuestros casos se trataba de pacientes previamente sanos que debutaron con un cuadro viral y cuyas edades iban desde los 9 meses hasta los 14 años y 4 meses.
El absceso tiroideo en niños en la mayoría de los casos se origina como complicación de una fístula hipofaríngea1. Sin embargo, deben sospecharse otras causas de supuración como el trauma directo, un cuerpo extraño, la diseminación hematógena o la tuberculosis3, esta última más frecuente en adultos. Una alteración en la función inmune puede desempeñar un papel importante4, sin embargo, no se realizó una búsqueda para determinar el estado inmunológico de estos pacientes pues se trataba de niños previamente sanos sin historia de infecciones a repetición ni otros antecedentes que hicieran sospecharla. Las revisiones en la literatura sugieren que es posible que el sistema inmune esté influenciado negativamente por infecciones como la mononucleosis algunos meses antes de que se presente el absceso4.
Como ya se mencionó, la tiroiditis aguda supurativa con formación de absceso es poco común, especialmente en el paciente pediátrico. Sin embargo, una enfermedad tiroidea preexistente, un remanente del conducto tirogloso, un trauma o una fístula del seno piriforme predisponen al paciente a una infección tiroidea5.
Ante la sospecha diagnóstica pueden realizarse diferentes tipos de imágenes para el diagnóstico definitivo; la ecografía diferencia entre masas sólidas y quísticas y puede detectar inflamación o gas alrededor de la glándula tiroides. En la TC se pueden identificar cambios inflamatorios y formación de abscesos e igualmente se podría identificar una fístula (tracto con aire)6–8. Mientras el esofagograma permite demostrar la presencia de una fístula, es importante tener en cuenta que se debe realizar solamente una vez la infección se haya resuelto6,9,10, de lo contrario puede ser falsamente normal. Esto explicaría la ausencia de una alteración en el esofograma de la paciente del caso 2. La hipofaringoscopia es ideal para dar una precisión diagnóstica; Houghton et al. recomiendan la aspiración con aguja fina guiada por ecografía, especialmente si la colección es localizada11. En varias ocasiones, como en los casos descritos en el presente reporte, no es posible realizarla antes de iniciar la terapia con antibióticos. En nuestros 5 casos, en los pacientes en los que se realizó un esofagograma, este fue normal. Sin embargo, no en todos el proceso infeccioso estaba totalmente controlado como se menciona arriba. En el segundo caso se pudo demostrar la persistencia del seno piriforme, diagnosticado por hipofaringoscopia; esta fístula actúa como conducto para diseminar microorganismos desde la faringe hasta el espacio peritiroideo y la glándula tiroides12. Usualmente se presenta como supuración y/o abscesos cervicales o tiroiditis supurativa izquierda. No obstante, los pacientes pueden permanecer asintomáticos por largos periodos de tiempo. Las revisiones en la literatura sugieren que corresponde a remanentes del tercer y cuarto arco branquial. La fístula del cuarto arco branquial es causada por la persistencia del canal faringobraquial y comunica desde la faringe hasta el polo superior de la tiroides.
Es difícil diferenciar entre anormalidades del tercer o cuarto arco. Esto solo puede realizarse intraoperatoriamente13. El tracto tiene mucosa y esta puede inflamarse. De no cerrarse pueden cursar con infecciones recurrentes. En pacientes que debutan con absceso tiroideo izquierdo siempre debe descartarse la presencia de tracto del seno piriforme.
Las características clínicas reportadas en la literatura, como en nuestros pacientes, generalmente se presentan posteriormente a un episodio respiratorio alto, faríngeo o infección de oído medio e incluyen fiebre, odinofagia, tumefacción cervical anterior, eritema, disfagia, voz ronca y limitación de los movimientos de la cabeza1. Igualmente, se puede sospechar en presencia de un cuerpo extraño14. El incremento de sensibilidad localizada sugiere un proceso inflamatorio o hemorrágico dentro de la glándula. Es común encontrar taquicardia y leucocitosis. En cada uno de los casos presentados, a pesar que muchos de estos hallazgos se encontraban presentes, el diagnóstico de absceso tiroideo no fue la primera sospecha dada la baja frecuencia de esta condición en la edad pediátrica.
En cuanto a la función tiroidea, Kawanaka et al. en 199415, Meier y Nagle en 199616 y otros autores describen concentraciones de hormonas tiroideas que pueden mimetizar estados hipertiroideos con aumento tanto de la forma libre como total de la T4 y supresión de la TSH4. Esto fue evidenciado en el primer y en el tercer caso con hallazgos de concentraciones de T4 total elevadas. En el tercero la función tiroidea mejoró con la resolución de la infección.
El diagnóstico diferencial de la tiroides inflamada incluye tiroiditis (aguda, subaguda o crónica), carcinoma, quiste de la hendidura branquial, quiste del timo, celulitis, quiste hemorrágico en la tiroides, absceso tiroideo, tirotoxicosis, higroma quístico, conducto tirogloso inflamado o linfadenitis cervical11,14,17, así como infección por Pneumocystis carinii y/o infarto de un lóbulo tiroideo1.
En los casos en los que se realizaron estudios microbiológicos no se demostró aislamiento de ningún germen. Sin embargo, las revisiones en la literatura reportan flora orofaríngea habitual del tracto respiratorio superior que penetra a través de remanentes congénitos y/o fístulas al espacio peritiroideo y a la glándula tiroides. Gérmenes como el estreptococo hemolítico, estafilococo áureo y neumococo son otros patógenos involucrados frecuentemente, así como bacterias anaerobias y gramnegativas18. En pacientes inmunocromprometidos han sido reportados aislamientos de Acinetobacter, Mycobacterium, Coccidioides, Pseudomonas, Salmonella, Eikenella, Clostridium, Nocardia, Pneumocystis carinii, Haemophilus y Candida2,19–21.
En la literatura se discute el manejo, que incluye antibióticos de amplio espectro por vía parenteral y drenaje quirúrgico, en aquellos que no respondan adecuadamente a una antibioticoterapia de espectro ampliado22 con el fin de asegurar el cubrimiento antibiótico para microorganismos típicos como los estafilococos, neumococos, estreptococos y anaerobios2,19–21. El tratamiento quirúrgico se difiere hasta resolver la infección. La extirpación quirúrgica de quistes, tractos y/o fístulas es el tratamiento estándar descrito en la literatura21. La lobectomía tiroidea con resección del istmo se discute, debe preservar el nervio laríngeo recurrente y puede disminuir el riesgo de recurrencia. La cauterización endoscópica con nitrato de plata ha demostrado ser una vía segura y efectiva en el tratamiento de la apertura del seno6,23,24. Ninguno de los casos presentados requirió intervención quirúrgica.
Las complicaciones de estas infecciones incluyen una ruptura del absceso, sepsis, extensión a la faringe, cuello, mediastino o compromiso de la vía aérea6,19. Ninguno de los casos aquí reportados las presentó. Minhas et al. describen pacientes con parálisis de las cuerdas vocales izquierdas que requirieron traqueostomía debido al compromiso de la vía aérea6,7.
ConclusionesEl absceso tiroideo es un proceso raro en Pediatría y su baja prevalencia retarda el diagnóstico. Todos los casos estuvieron precedidos por cuadros infecciosos, siendo el primer episodio de tiroiditis supurativa. En ninguno hubo alteración del esofagograma y solo en uno se evidenció una fístula del seno piriforme por hipofaringoscopia. El hallazgo de esta enfermedad, especialmente si es recurrente o se presenta en pacientes muy jóvenes, requiere determinar la presencia de anormalidades anatómicas y amerita un seguimiento de imágenes en cuanto el proceso inflamatorio se resuelve. En caso de sospecha, la biopsia por aspiración con aguja fina guiada por ultrasonido permite un diagnóstico temprano y diferencial, así como el drenaje quirúrgico, de ser necesario, y el uso apropiado de antibióticos garantizan un mejor pronóstico.
Es importante que en presencia de una masa en el cuello dolorosa con picos febriles se sospeche el absceso tiroideo como diagnóstico diferencial para adecuar el manejo antibiótico y el estudio. Por este motivo consideramos importante la difusión de estos casos en el medio pediátrico (fig. 1).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.