El bocio multinodular intratorácico es una enfermedad frecuente que puede originar síntomas compresivos con riesgo vital para el paciente. A continuación se presenta el caso de una paciente con estenosis traqueal por bocio multinodular y se discuten las diferentes posibilidades terapéuticas.
Substernal multinodular goiter is a common entity that may cause life threatening pressure symptoms. We report the case of a patient with tracheal stenosis due to multinodular goiter and discuss various treatment options.
El bocio es una de las afecciones endocrinas más frecuentes en España. Los últimos datos de la OMS, del año 2004, cifran su prevalencia en el 19,4%1. El desarrollo de bocio resulta de la interacción compleja entre factores ambientales (tabaco, déficit de yodo), genéticos (defectos en los genes implicados en la síntesis hormonal, el crecimiento o la función de la glándula) y endógenos (sexo femenino)2. Con el envejecimiento, el bocio difuso tiende a convertirse en nodular. La mayoría de sus portadores se encuentran asintomáticos o sólo presentan problemas estéticos, aunque es habitual el desarrollo de autonomía. En ocasiones puede causar síntomas derivados de la compresión de estructuras vecinas, sobre todo cuando se prolonga hacia la cavidad torácica.
CASO CLÍNICOMujer de 75 años que fue ingresada desde el servicio de urgencias por descompensación hiperglucémica hiperosmolar, secundaria a infección respiratoria con insuficiencia respiratoria asociada.
La paciente tenía una diabetes mellitus tipo 2 de más de 20 años de evolución, estaba en tratamiento con Minodiab® (glipizida) 15mg al día y seguimiento por su médico de atención primaria. Además, recibía medicación antipsicótica, Modecate® (flufenazina) y Akineton® (biperideno), por una enfermedad psiquiátrica de la que no informaba la historia clínica. No se le conocían enfermedades cardiopulmonares previas ni tenía otros antecedentes personales ni familiares destacables.
En el interrogatorio refirió aumento de su disnea habitual hasta hacerse de mínimos esfuerzos de 24–36h de evolución. Asociaba tos sin expectoración, y no había tenido sensación distérmica ni había termometrado fiebre. Coincidiendo con este cuadro, el control metabólico de su diabetes mellitus había empeorado y se objetivaban en los controles de glucemia capilar cifras>500mg/dl.
La exploración física mostró a una paciente consciente y orientada, con obesidad generalizada, taquipnea y estridor inspiratorio. Su presión arterial era de 120/80mmHg; la frecuencia cardíaca, 80 lat/min; la temperatura axilar, 36,8°C, y la saturación de oxígeno basal, el 86%. Las carótidas latían rítmicas y simétricas. El cuello corto y la obesidad (índice de masa corporal=37) de la paciente impedían valorar bocio o adenopatías. La auscultación cardíaca era rítmica y sin soplos, y en la auscultación pulmonar se objetivaban crepitantes en ambas bases, más marcados en la base derecha. La exploración de abdomen y extremidades resultó normal.
Los datos más destacados de las pruebas complementarias realizadas en el servicio de urgencias fueron: glucemia, 536mg/dl; creatinina, 1,28mg/dl; sodio, 131mEq/ml; leucocitos, 17.000, con un 92% de neutrófilos; pO2, 43mmHg; pH 7,38; pCO2, 38,3mmHg; bicarbonato, 22,9mmol/l. En la radiografía de tórax se observaron signos de redistribución vascular y elevación del hemidiafragma derecho, sin otras alteraciones.
Ante el cuadro de estridor, se solicitó una interconsulta al servicio de otorrinolaringología. Se realizó fibroscopia, en la que se objetivó: abundante secreción mucosanguinolenta proveniente de la tráquea, con cuerdas vocales normales, móviles y con buen paso aéreo. Los senos piriformes estaban libres, pero no se pudo valorar la tráquea por intolerancia de la paciente.
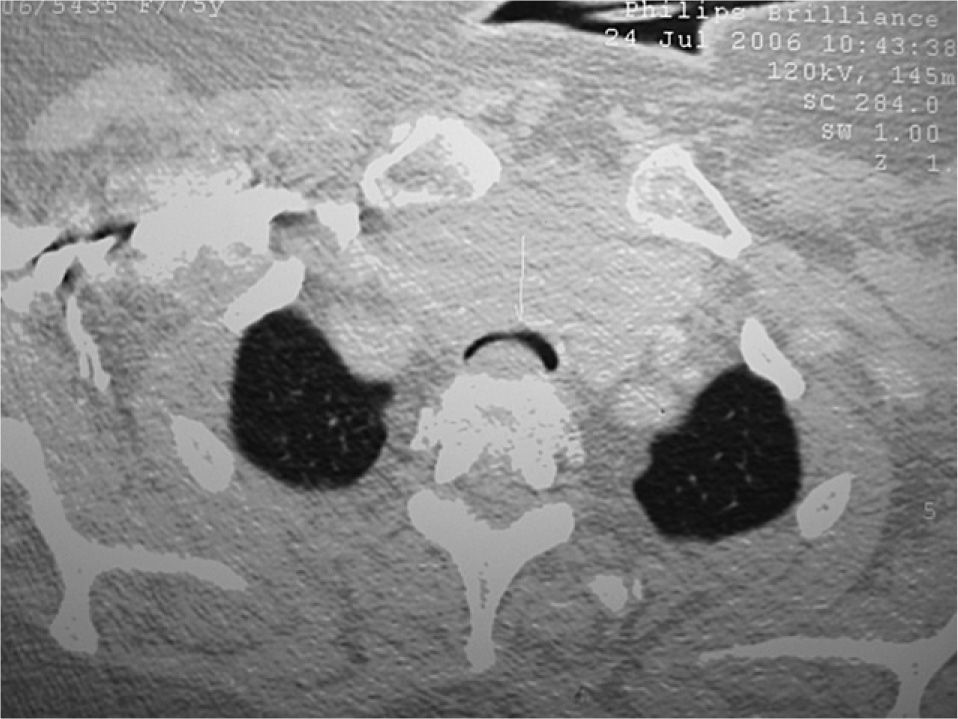
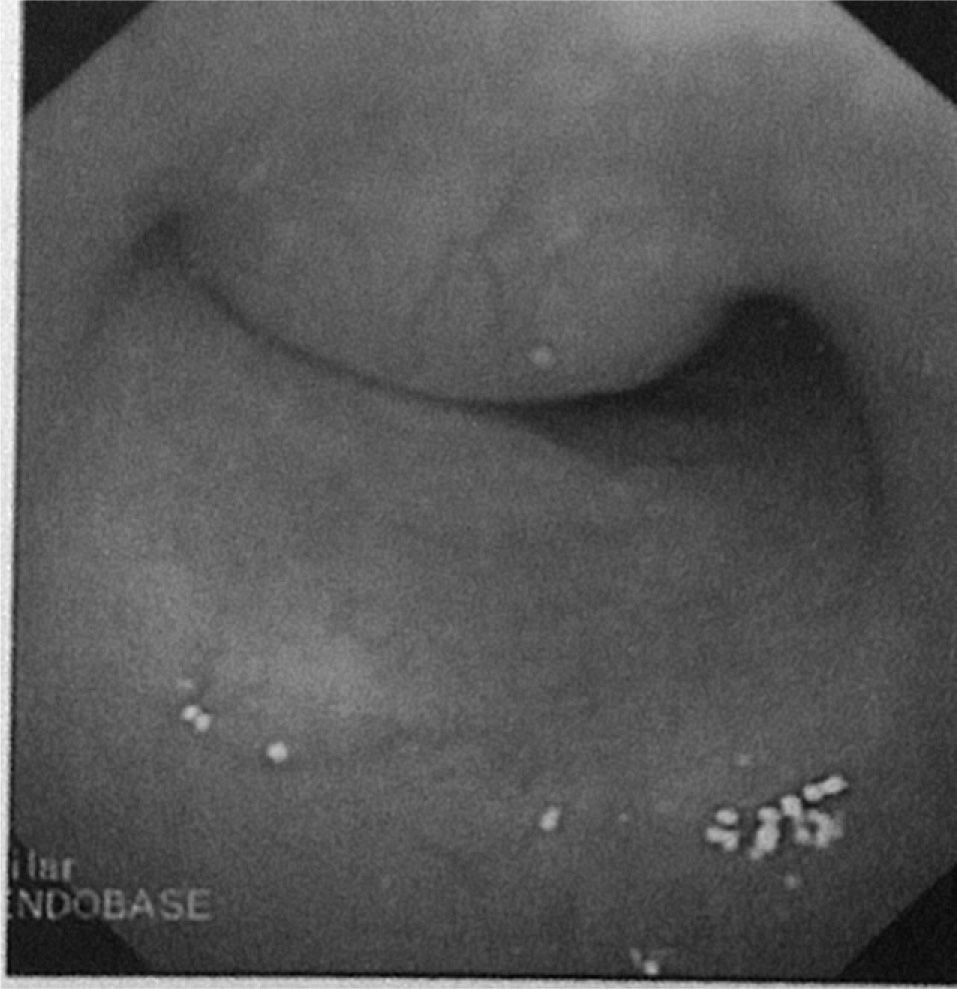
La paciente recibió fluidoterapia, insulinoterapia, antibioterapia, oxigenoterapia y glucocorticoides, con lo que se obtuvo mejoría inicialmente. Luego se produjeron nuevos episodios de disnea brusca con estridor y disminución de la saturación de oxígeno. Se solicitó una angiotomografía computarizada torácica para descartar una tromboembolia pulmonar como causa de la insuficiencia respiratoria. En dicha prueba no se identificaron defectos de repleción de contraste en las arterias pulmonares, pero llamaba la atención el mediastino anterior y superior ocupado por una masa, compatible con bocio multinodular, que disminuía el diámetro anteroposterior de la tráquea (fig. 1). Ante estos hallazgos, se solicitó una broncoscopia urgente, que mostró disminución importante del calibre traqueal, más del 90%, por colapso y protrusión de la pared posterior en la zona subglótica y en el comienzo de su mitad superior (fig. 2). Se solicitó determinación de hormonas tiroideas, que objetivó hipertiroidismo primario (TSH, 0,101 μU/ml; T4 libre, 1,61 ηg/ml, y T3 libre, 2,29 ρg/ml), y se realizó una ecografía tiroidea, que puso de manifiesto un gran nódulo en el istmo tiroideo, de 6cm de diámetro en su eje mayor, de contorno regular y contenido no homogéneo, con áreas de secuencia quística.
Previa normalización de la función tiroidea con fármacos antitiroideos, la paciente fue derivada al servicio de cirugía general, donde se le practicó una ismectomía. En el estudio anatomopatológico, la pieza de ismectomía medía 5×3,5×2,5cm, estaba parcialmente recubierta por una cápsula y al corte estaba constituida por varios nódulos encapsulados intensamente hemorrágicos, con zonas de aspecto coloide.
El diagnóstico microscópico fue hiperplasia nodular tiroidea ístmica.
El postoperatorio transcurrió sin complicaciones. La paciente se mantuvo eutiroidea sin necesidad de tratamiento sustitutivo. Desde el punto de vista respiratorio, no se produjeron nuevos episodios de estridor, y la paciente no precisó oxigenoterapia.
DISCUSIÓNEl bocio multinodular (BMN) intratorácico es una enfermedad que se relaciona con la edad avanzada (superior a 60 años) y con bocios de larga evolución. Su prevalencia oscila entre el 0,2 y el 45% según las series y los criterios utilizados para definir el bocio intratorácico3. La frecuencia de aparición de traqueomalacia por compresión oscila entre el 0,001 y el 1,5% de los bocios subesternales4. Entre los síntomas derivados de la compresión, el más frecuente es la disnea de esfuerzo, con estridor y sibilancias cuando el diámetro traqueal disminuye a menos de 5mm. Esta clínica se puede exacerbar si concurre una infección respiratoria. En el caso que se presenta, el bocio había pasado inadvertido por la fisonomía de la paciente y la manifestación inicial fue una insuficiencia respiratoria derivada de la estenosis traqueal.
Las pruebas de imagen que mejor definen los efectos del bocio en las estructuras vecinas son la tomografía computarizada y la resonancia magnética. Para establecer la anatomía tiroidea, la prueba de elección es la ecografía5. En el caso que se presenta, la primera prueba de imagen fue una tomografía computarizada torácica, en la que el bocio fue un hallazgo casual; después se realizó la ecografía tiroidea como paso previo a la cirugía. Todo paciente debe ser sometido a pruebas de función tiroidea para descartar autonomía. Existen varias alternativas para el tratamiento del BMN. La administración de yodo radiactivo6, con o sin la administración de TSHr7 concomitante, la colocación de prótesis metálicas expansibles8 y la cirugía. Esta última es la considerada de elección, incluso en ausencia de síntomas compresivos, porque el crecimiento del BMN continúa, y conforme aumenta la edad, el riesgo quirúrgico también se incrementa. En el caso expuesto, la gravedad de la estenosis (> 90% del diámetro traqueal) hizo que se optara por la cirugía. Se valoró la posibilidad de colocar endoprótesis traqueal, pero se desechó por las secuelas derivadas de la acumulación de secreciones respiratorias en la tráquea proximal.