En el manejo de la enfermedad de Cushing (EC) no existe un consenso sobre los criterios de remisión ni sobre la definición de recurrencia en la literatura, por lo que las series no son comparables. Se ha descrito que la tasa de recurrencia en la EC oscila entre 5-25% en el seguimiento a largo plazo. Dentro de los factores pronósticos de remisión a largo plazo podemos diferenciar: 1) factores dependientes del adenoma (agresividad, tamaño, identificación preoperatoria por técnicas de imagen); 2) factores dependientes de la cirugía, donde destaca por su importancia la experiencia del neurocirujano; 3) factores clínicos, siendo la dependencia del tratamiento glucocorticoideo y su duración los más demostrados; y 4) factores bioquímicos. Dentro de estos últimos queda bien documentado en la literatura que un nadir indetectable de cortisol, al menos inferior a 2mcg/dL, en el postoperatorio predice la remisión de la enfermedad pero, incluso en estos casos, no puede excluirse la recidiva, lo que obliga al seguimiento de por vida en estos pacientes. Presentamos los resultados preliminares de los primeros 20 pacientes intervenidos en el Hospital Universitario de la Ribera utilizando el nadir de cortisol inferior a 2mcg/dL.
There is no consensus on the remission criteria for Cushing's disease or on the definition of disease recurrence after transsphenoidal surgery, and comparison of the different published series is therefore difficult. A long-term recurrence rate of Cushing's disease ranging from 2%-25% has been reported. Predictors of long-term remission reported include: 1) adenoma–related factors (aggressiveness, size, preoperative identification in MRI), 2) surgery-related factors, mainly neurosurgeon experience, 3) clinical factors, of which dependence on and duration of glucocorticoid treatment are most important, and 4) biochemical factors. Among the latter, low postoperative cortisol levels, less than 2 mcg/dL predict for disease remission. However, even when undetectable plasma cortisol levels are present, long-term recurrence may still occur and lifetime follow-up is required. We report the preliminary results of the first 20 patients with Cushing's disease operated on at our hospital using nadir cortisol levels less than 2 mcg/dl as remission criterion.
La enfermedad de Cushing (EC) es un raro trastorno con una incidencia de 0,7-2,4 casos por millón de habitantes al año1–3. La EC se caracteriza por un estado de hipercortisolismo ocasionado por un adenoma hipofisario secretor de corticotropina (ACTH). Los adenomas hipofisarios productores de ACTH son la causa más frecuente de hipercortisolismo endógeno, suponiendo el 65-70% de los casos de síndrome de Cushing endógeno. La EC da lugar a obesidad, diabetes mellitus, hipertensión arterial, debilidad muscular, osteoporosis, depresión y alteraciones cognitivas, así como a un riesgo de mortalidad cardiovascular a los 5 años de hasta un 50% en pacientes no tratados. Los pacientes con EC inadecuadamente tratados presentan una tasa de mortalidad estandarizada 5 veces superior a la normal que disminuye a la normalidad en pacientes que alcanzan tras la cirugía la eucortisolemia2,3.
A pesar de que las características clínicas, bioquímicas y de imagen de la EC son bien conocidas desde hace décadas, la EC sigue suponiendo un reto tanto en su diagnóstico como en su manejo terapéutico a largo plazo.
El tratamiento de elección de la EC es la cirugía transesfenoidal con resección del adenoma hipofisario que en el 95% de los casos se trata de un microadenoma4. Idealmente la resección completa y selectiva de los microadenomas corticotropos debería curar la EC sin afectar al resto de la función hipofisaria. Con los avances en la microcirugía transesfenoidal las tasas de remisión en el postoperatorio inmediato varían entre un 55-85%5,6 según las diferentes series. A pesar de los avances terapéuticos, la EC tiene una recurrencia a largo plazo del 10-15%, alcanzando casi el 25% en estudios con mayor tiempo de seguimiento (20 años tras la cirugía), por lo que el seguimiento debe ser de por vida7–9.
Uno de los puntos más controvertidos en el manejo de la EC es el establecimiento de los criterios de «curación» o «remisión», aunque la definición de remisión es preferible por la posibilidad de recurrencia (ya que curación implicaría resolución definitiva). La definición ideal de «remisión» de la EC debería estar disponible en el postoperatorio inmediato y asociarse con la reversión de las características clínicas y la normalización de los parámetros bioquímicos de la EC10. En la última guía sobre tratamiento de la EC, publicada en 2008, se define como novedad que la remisión sucede cuando se alcanzan concentraciones de cortisol entre 2 y 5mcg/dL, mientras que la persistencia de concentraciones elevadas o solo moderadamente reducidas de cortisol o cortisol libre urinario es indicativa de recurrencia. La remisión de la enfermedad debe valorarse desde el punto de vista clínico y bioquímico5.
Remisión clínica y persistencia de la enfermedadTras la cirugía transesfenoidal algunos pacientes presentan una drástica y rápida resolución de la clínica de la EC. Sin embargo, en la mayoría de los casos se precisa más tiempo para comprobar esta resolución. A pesar de la normalización bioquímica tras un tratamiento adecuado, puede existir un efecto negativo a largo plazo del hipercortisolismo: persistencia de riesgo cardiovascular incrementado al menos 5 años tras la cirugía, falta de restauración del patrón «dipper» nocturno, persistencia de hipertensión arterial en niños con EC, alteración de la tolerancia a la glucosa y disfunción cognitiva11–15. La recuperación en los cuestionarios de calidad de vida relacionada con la salud (Health-related quality of life, HRQol) es mucho más lenta que la bioquímica y los pacientes con EC tratados con éxito presentan un efecto residual a largo plazo en la HRQoL con disfunción física y social, problemas físicos y emocionales, más dolor y disminución del bienestar general16–18.
Existen 2 factores importantes en el manejo de la EC tras la cirugía: en primer lugar, la condición de curación o remisión y su posibilidad de recurrencia y, en segundo lugar, la recuperación del eje hipotálamo-hipófisis-suprarrenal que puede tardar incluso más de 2 años.
Podemos diferenciar 3 grupos de pacientes tras la cirugía: los más fáciles de identificar son aquellos que permanecen con hipercortisolismo, mientras que los otros 2 grupos forman parte de un espectro que va desde el eucortisolismo a la insuficiencia suprarrenal.
La definición de recurrencia tampoco está claramente establecida ya que plantea los mismos problemas que el diagnóstico. Mientras algunos autores consideran la presencia de datos de hipercortisolismo, otros valoran la ausencia de respuesta a pruebas de frenación o incluso la pérdida de ritmo circadiano con eucortisolismo o una combinación de varios criterios. Esto debe tenerse en cuenta a la hora de interpretar las tasas de recurrencia que no son comparables entre las distintas series que a su vez difieren en el tiempo de seguimiento y en la tasa de reintervenciones19–21.
Factores pronósticos de remisión (tabla 1)Factores dependientes del adenomaEl tamaño, la extensión y la agresividad tumoral están claramente relacionados con los resultados tras la cirugía. Obviamente, aquellos más agresivos o macroadenomas invasivos presentan menor tasa de curación, mientras que los microadenomas pueden alcanzar en manos de neurocirujanos expertos una remisión en el 95% de los casos9,22,23. Varios estudios demuestran que la confirmación inmunohistoquímica del tumor se correlaciona con una mayor tasa de curación o remisión, lo que va unido a la identificación por parte del neurocirujano del tejido adenomatoso24,25. La hiperplasia es una situación rara y se relacionaría con peores resultados que la presencia de adenoma por la ausencia de identificación del tejido adenomatoso que en algunos casos obliga a una hemihipofisectomía selectiva.
Factores pronósticos de remisión de la enfermedad de Cushing descritos en la literatura
| Dependientes del adenomaAgresividad del tumorHistologíaTamaño: microadenoma vs. macroadenomaLocalización y extensión del adenomaLocalización radiológica preoperatoria |
| Dependientes de la cirugíaEquipo quirúrgicoTécnica quirúrgica |
| Dependientes del cirujanoExperiencia del neurocirujanoIdentificación visual intraoperatoria del adenomaHistología positiva para el adenoma |
| Criterios bioquímicos para curación, remisión y recaída de la ECCortisol basal postoperatorioACTH postoperatorioCortisol libre urinarioSupresión con dexametasonaCortisol salivar nocturnoTest de CRHTest de desmopresinaTest de desmopresina tras frenación con dexametasonaTest de metirapona |
Otros factores de mal pronóstico histológicos serían la presencia de células de Crooke (que se objetiva en tumores más agresivos, siendo la mayoría de los casos macroadenomas)26 y los casos excepcionales de carcinomas secretores de ACTH que con la presencia de metástasis no se curan tras la cirugía.
También se ha descrito como factor de buen pronóstico la localización preoperatoria por técnicas de imagen. En algunas series incluso los macroadenomas tienen mayor tasa de remisión que aquellos sin imagen previa en la RMN27. Además, algunos trabajos correlacionan la confirmación de gradiente tras un cateterismo de senos petrosos con el test de la hormona liberadora de corticotropina (CRH) como factor de buen pronóstico, aunque realmente esto confirmaría el diagnóstico y los resultados dependerán de la experiencia del neurocirujano en la identificación del adenoma28.
Factores pronósticos dependientes de la cirugíaNo existe ninguna duda de que los resultados de la cirugía dependen directamente de la experiencia del neurocirujano y de esto depende la tasa de remisión5. También es importante la técnica y sobre todo la experiencia del cirujano con la misma. Últimamente se han publicado artículos a favor de la cirugía endoscópica, igualando al menos los resultados de la cirugía microscópica29, aunque en última instancia lo importante es la experiencia personal con cada una de las técnicas que garanticen unos resultados óptimos, e incluso se han reportado situaciones en las que el abordaje microscópico sería de elección30. Hemos comentado que la identificación del tejido adenomatoso por parte del cirujano durante la intervención, lo que es posible incluso en casos en los que no existe imagen en la RMN, así como la confirmación histológica del adenoma mediante inmunohistoquímica se han descrito como factores de buen pronóstico pero no debemos olvidar que la mayoría de los tumores son pequeños y puede ser difícil obtener una muestra histológica, por lo que este criterio no sería imprescindible.
Los resultados son peores cuando se reinterviene a un paciente por persistencia o reaparición de la enfermedad.
Factores pronósticos clínicosLa necesidad de tratamiento hormonal sustitutivo con glucocorticoides, así como la mayor duración del mismo se relacionan significativamente con una menor tasa de recurrencia31,32. La mayoría de los estudios han demostrado que variables clínicas preoperatorias como sexo, edad, tamaño del tumor, invasión tumoral macroscópica, duración de la enfermedad y síntomas clínicos no son factores pronósticos significativos de recidiva. Tampoco las pruebas hormonales preoperatorias (niveles de cortisol libre urinario y ACTH preoperatorias o frenaciones con DXM) nos ayudan en ese sentido33.
Factores pronósticos bioquímicos de remisión y recidivaCortisolemia basalSe ha descrito que las cortisolemias inferiores a 2mcg/dL en las primeras 48horas tras la cirugía se asocian con una remisión a largo plazo de la EC. Sin embargo, no existe unanimidad en la literatura sobre el punto de corte (<5, <2, <1,8, <1,3 e incluso <1mcg/dL) ni el momento en el que es más rentable determinarlo: 24-48horas, 10-14días (algunos estudios hablan de mayor precisión al determinarlo en 2 semanas tras la cirugía que 2días después) o incluso meses tras la cirugía22,32,34–44.
Este criterio tiene un alto valor predictivo positivo, como se vio en un estudio reciente donde 9/10 de las recidivas se asociaban con concentraciones postoperatorias de cortisol plasmático superiores a 50nmol/L (1,8mcg/dL), pero no excluye la posibilidad de recurrencia en el seguimiento (hasta el 10% a los 10 años) que es menor que en aquellos que no alcanzaron este nadir5.
Las recidivas en pacientes que cumplían los criterios son más frecuentes en pacientes con secreción cíclica de cortisol previa a la cirugía (20%), siendo frecuentemente macroadenomas. No debemos olvidar que la ciclicidad puede estar presente en más del 15% de los pacientes. Está infradiagnosticada, no siendo documentada en las series45.
Otros autores proponen no exigir un determinado valor de cortisol, sino la recuperación de las características funcionales normales del eje hipotálamo-hipófisis-suprarrenal (ritmo circadiano, supresibilidad tras la dexametasona y la respuesta a la hipoglucemia) ya que en estos casos las recidivas son excepcionales tras su normalización46.
El uso preoperatorio de fármacos que disminuyen la secreción de cortisol puede desreprimir las células corticotropas normales dando lugar a una secreción de ACTH. Es importante conocer si el paciente ha recibido tratamiento preoperatorio con fármacos para controlar el hipercortisolismo (como ketoconazol) y hasta qué momento para interpretar los resultados y son pocas las series que mencionan su uso y el periodo de suspensión previa a la cirugía23,40,42.
El uso perioperatorio de glucocorticoides inhibe la secreción de ACTH de las células tumorales que pueden quedar en el lecho tumoral y provocar una falsa inhibición de las cifras de cortisol en la posterior reevaluación, lo que puede contribuir a que algunos pacientes identificados inicialmente como curados al presentar concentraciones de cortisol plasmático inferiores a 2mcg/dL presenten una recidiva. La secreción hipofisaria de ACTH es muy sensible a los glucocorticoides e incluso dosis bajas pueden suprimir su liberación. Incluso en la EC al menos un 5% de los casos presentan supresión de la secreción de cortisol con la frenación con dexametasona a dosis bajas. Varios grupos proponen la monitorización de cortisol en el postoperatorio inmediato sin tratamiento sustitutivo con glucocorticoides siempre que se disponga de los medios necesarios, lo que permite, además de conocer el resultado de la cirugía, evitar las interferencias del tratamiento glucocorticoideo en la valoración posterior22,34,36,40,41.
Aunque algunos autores abogan utilizar el cortisol basal postoperatorio también para la valoración de la reintervención precoz, se debe tener en cuenta que entre el 5,6-20% de los pacientes con cortisolemia basal claramente detectable (superior a 5mcg/dL) pueden alcanzar una remisión clínica y bioquímica completa (cortisol inferior a 1,8mcg/dL) en las 6-12 semanas, en su mayoría macroadenomas, por lo que la reintervención precoz no se aconseja en pacientes con cortisolemias inferiores a 200nmol/L (7,2mcg/dL)21–23,36,44,47.
Cortisol libre urinario y frenación con dexametasonaAmbos tienen un menor valor pronóstico de remisión respecto al cortisol basal postoperatorio. En un estudio europeo multicéntrico con 510 pacientes que alcanzaron la remisión clínica y bioquímica tras la cirugía transesfenoidal, en 65 pacientes con test de supresión con dexametasona normales tras la intervención un 12,7% presentaron recurrencia de la EC en comparación con una tasa de recurrencia del 4,3% en 94 pacientes con cifras de cortisol basal postoperatorio indetectables31. En una cohorte norteamericana, 215 de los pacientes (85%) que normalizaban el cortisol libre urinario (CLU) tenían una tasa de recurrencia del 25%, mientras que en 97 pacientes (45%) con cortisol basal postoperatorio inferior a 60nmol/L (2mcg/dL) la tasa de recurrencia fue del 20% a los 5 años8.
EL CLU puede dar información adicional cuando los resultados de cortisol sérico son dudosos. Un valor inferior a 20mcg/24h sugiere una remisión, mientras que un valor dentro del rango normal nos puede confundir y valores superiores al límite de la normalidad indican la persistencia del tumor5. El CLU, a pesar de su variabilidad intraindividual, sigue teniendo un gran valor como objetivo del tratamiento ya que su normalización se asocia con una mejoría clínica significativa.
Cortisol salivar nocturnoVarios autores han demostrado la utilidad de la determinación periódica de cortisol salival nocturno en el seguimiento postoperatorio del paciente con EC con una sensibilidad del 90-100% para detectar fallos de cirugía y recidivas y una sensibilidad del 98% cuando se utiliza un punto de corte inferior a 2ng/mL, por lo que proponen implementarlo por sus ventajas respecto al CLU, la comodidad de la recogida de la muestra y su menor variabilidad intraindividual48,49. Aunque al contrario de lo que ocurre en el diagnóstico de la EC, los criterios utilizados para valorar la remisión no están consensuados, lo que dificulta la comparación entre las series50.
Lamentablemente no es una técnica disponible en muchos centros y la técnica debe estar validada para que los resultados sean fiables.
CorticotropinaLos valores de ACTH tras la cirugía han sido menos estudiados, aunque el valor pronóstico parece similar al del cortisol basal. Incluso se ha descrito un punto de corte de ACTH <34pg/dL con una sensibilidad del 80% y una especificidad del 97,5% para identificar a los pacientes en remisión34, mientras que otros autores sitúan el punto de corte en <10-20pg/dL como marcador de la resección del adenoma51. No obstante, debe tenerse en cuenta el adecuado manejo de las muestras y que pueden presentar un pico transitorio tras la manipulación quirúrgica.
Test de la hormona liberadora de corticotropinaSe basa en la hipótesis de que la respuesta normal de ACTH al test de CRH en el postoperatorio podría identificar a un subgrupo de pacientes con elevado riesgo de recurrencia ya que la respuesta normal proviene del tejido corticotropo anormal que ha sido resecado de forma incompleta. La respuesta normal o exagerada de cortisol o ACTH al test de CRH se ha descrito como factor de mal pronóstico y predictor de recurrencia pero no mejoran los resultados del cortisol basal postoperatorio31,52,53.
Test con desmopresinaSu empleo como método de detección de curación de la EC se basa en la pérdida de respuesta del cortisol y la ACTH plasmáticos tras la administración de desmopresina en aquellos pacientes con EC que tenían una respuesta positiva previa a la cirugía ya que en voluntarios sanos existe una escasa respuesta de la ACTH y del cortisol tras la administración de desmopresina. Su utilización tiene una baja sensibilidad como método diagnóstico de la EC, así como una baja sensibilidad y valor predictor positivo cuando se utiliza como factor de remisión pronóstico54–57.
Test de supresión con dexametasona tras la desmopresinaSe ha utilizado este test para intentar mejorar la especificidad del test de desmopresina dado que en teoría la dexametasona suprimirá la secreción de las células corticotropas normales, pero cualquier célula tumoral corticotropa podría responder a la desmopresina. Aunque la respuesta de la ACTH a este test combinado se ha asociado a un aumento del riesgo de recurrencia, su empleo tiene una baja especificidad y un bajo valor predictor positivo58.
Para la interpretación de estos 2 últimos test hay que tener en cuenta si se usan glucocorticoides en el periodo perioperatorio.
Test de metiraponaLa incapacidad de incrementar la secreción de ACTH y de forma consiguiente de 11-desoxicortisol tras la administración de metirapona que bloquea la 11-betahidroxilasa podría indicar una resección completa del adenoma59. Sin embargo, el uso del test de metirapona aporta pocas ventajas respecto al empleo del cortisol plasmático basal como factor pronóstico de remisión60.
Experiencia propia. Resultados preliminares (tabla 2)Desde el año 2005, en el Hospital Universitario de La Ribera, se sigue una pauta de manejo para los pacientes afectos de una enfermedad de Cushing sometidos a cirugía transesfenoidal, que implica la retirada previa de tratamiento frenador (al menos una semana antes del ingreso), la no administración perioperatoria de corticoides y la monitorización de niveles de ACTH y cortisol en el postoperatorio inmediato. Los datos fueron recogidos de forma prospectiva, con el fin de desarrollar un estudio que permita conocer su utilidad como predictores de remisión de la enfermedad a largo plazo.
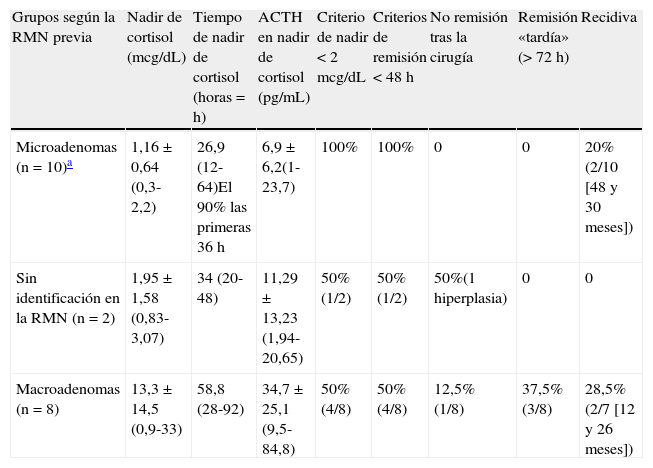
Valores medios de nadir de cortisol y de ACTH tras la cirugía transesfenoidal y criterios de remisión/recidiva tras la cirugía transesfenoidal en la enfermedad de Cushing (resultados preliminares del Hospital Universitario de La Ribera)
| Grupos según la RMN previa | Nadir de cortisol (mcg/dL) | Tiempo de nadir de cortisol (horas=h) | ACTH en nadir de cortisol (pg/mL) | Criterio de nadir <2mcg/dL | Criterios de remisión <48h | No remisión tras la cirugía | Remisión «tardía» (>72h) | Recidiva |
| Microadenomas (n=10)a | 1,16±0,64 (0,3-2,2) | 26,9 (12-64)El 90% las primeras 36h | 6,9±6,2(1-23,7) | 100% | 100% | 0 | 0 | 20% (2/10 [48 y 30 meses]) |
| Sin identificación en la RMN (n=2) | 1,95±1,58 (0,83-3,07) | 34 (20-48) | 11,29±13,23 (1,94-20,65) | 50% (1/2) | 50% (1/2) | 50%(1 hiperplasia) | 0 | 0 |
| Macroadenomas (n=8) | 13,3±14,5 (0,9-33) | 58,8 (28-92) | 34,7±25,1 (9,5-84,8) | 50% (4/8) | 50% (4/8) | 12,5% (1/8) | 37,5% (3/8) | 28,5% (2/7 [12 y 26 meses]) |
Valores medios: media±desviación estándard (límites).
Media de seguimiento: 52,8 meses (37-76 meses).
Presentamos los datos preliminares correspondientes a los primeros 20 pacientes de la serie (15 mujeres y 5 hombres) con una edad media de 43,1 años (17-63 años), que fueron intervenidos en nuestro centro entre diciembre de 2005 y marzo de 2009. La media de seguimiento fue de 52,8 meses (37-76 meses). En todos los casos se realizó un abordaje quirúrgico por vía transesfenoidal transnasal. Se realizaron las determinaciones de ACTH y cortisol, cada 4-6 horas, durante las primeras 72 horas de postoperatorio (o hasta alcanzar cifras de cortisol <2 mcg/dL). Durante esta fase del postoperatorio permanecieron ingresados en UCI y se monitorizaron las constantes clínicas.
En 19 pacientes se realizó una resección selectiva del adenoma hipofisario. En un paciente, sin imagen tumoral en la RM preoperatoria y sin identificación intraoperatoria de tejido tumoral, se realizó una hemihipofisectomía guiada por resultados de un cateterismo de senos petrosos. La inmunohistoquímica fue positiva para ACTH en todos ellos. Tras la intervención, 15 pacientes (75%) desarrollaron una insuficiencia suprarrenal durante el periodo de monitorización: 100% de microadenomas (10/10), 50% de macroadenomas (4/8) y 50% (1/2) de casos sin imagen tumoral. En 3 de los macroadenomas que no cumplieron este criterio en el postoperatorio inmediato, también se alcanzó la remisión clínica y bioquímica de forma tardía No se produjeron complicaciones clínicas significativas, derivadas de la no utilización de sustitución corticoidea durante el periodo de monitorización.
Al cabo de 9 meses de la cirugía, todos los pacientes en que se había producido una insuficiencia suprarrenal secundaria en el postoperatorio inmediato, cumplían criterios de remisión de enfermedad. En cuatro (20%) de los casos se produjeron recaídas de la enfermedad de Cushing: dos microadenomas (transcurridos respectivamente 30 y 48 meses tras cirugía) y dos macroadenomas (al cabo de 12 y 26 meses respectivamente). Tanto en el caso de macroadenoma en que persistió la enfermedad tras cirugía, como en el de los dos casos que recidivaron durante el seguimiento, existía infiltración de seno cavernoso en la RMN preoperatoria (al menos, grado 2 de Knosp). Los pacientes que permanecen en remisión requirieron tratamiento sustitutivo más prolongado (> 6 meses).
Estos resultados preliminares nos llevan a concluir que el manejo postoperatorio de pacientes intervenidos por enfermedad de Cushing, sin utilización de corticoterapia sustitutiva y con monitorización de valores de ACTH y cortisol, es seguro. Un valor nadir de cortisol inferior a 2 mcg/dL tras la cirugía, fue útil como predictor de remisión de enfermedad a largo plazo en microadenomas. Se sugiere también que para estos microadenomas y en los casos en que no había diagnóstico de imagen preoperatorio, la identificación durante la intervención de un tejido de aspecto adenomatoso y su extirpación selectiva, puede correlacionarse con una mayor probabilidad de remisión de enfermedad a largo plazo (se alcanzó este resultado en todos los casos de nuestra serie en que esta identificación fue posible). El hecho de no alcanzar el valor nadir durante el periodo de monitorización en macroadenomas, no supuso necesariamente la persistencia de enfermedad activa, ya que en un 75% (3/4)) de los casos en que no se alcanzaron estos niveles en el periodo de monitorización, sí se cumplieron criterios de remisión de enfermedad a posteriori. Por último la tasa de recurrencias (20%) fue similar a la descrita en otras series previamente publicadas.
ConclusiónNo existe unanimidad en la definición de los criterios de cura o remisión o incluso de recidiva en la EC. La experiencia del neurocirujano es fundamental para obtener buenos resultados. Dentro de los factores pronósticos bioquímicos queda bien documentado en la literatura que un nadir indetectable de cortisol, al menos inferior a 2mcg/dL, en el postoperatorio predice la remisión de la enfermedad pero, incluso en estos casos, no puede excluirse la recidiva, lo que obliga al seguimiento de por vida en estos pacientes. Dentro de los parámetros clínicos la necesidad de tratamiento sustitutivo corticoideo tras alcanzar el nadir indetectable y, sobre todo, la duración del mismo es el único que ha evidenciado relación con una mayor tasa de remisión.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.