INTRODUCCIÓN
Hace ya casi 70 años que Studley1 publicó que la pérdida de peso preoperatoria como marcador de estado nutricional se correlacionaba directamente con la mortalidad postoperatoria en pacientes sometidos a cirugía por ulcus péptico. Los pacientes que habían perdido más de un 20% de su peso corporal antes de la cirugía tenían una mortalidad postoperatoria de un 33,3%, frente a un 3,5% en el grupo de pacientes que habían perdido menos de un 20% de su peso en el preoperatorio. Con posterioridad, otros estudios han demostrado la asociación entre malnutrición preoperatoria y peor evolución en el postoperatorio en términos de complicaciones globales, complicaciones mayores, estancia hospitalaria y mortalidad2,3. Esta asociación entre malnutrición y peor evolución postoperatoria sugiere que el soporte nutricional preoperatorio en los pacientes malnutridos sometidos a cirugía debería tener efectos positivos en cuanto a la evolución del paciente. Sin embargo, este supuesto no es fácil de demostrar. Si tenemos en cuenta que el estado nutricional se asocia con la gravedad de la enfermedad, los pacientes malnutridos ya tienen peor pronóstico porque están más enfermos de entrada que los pacientes normonutridos. Por ello, es posible que no se pueda demostrar que la terapia nutricional afecte la evolución clínica del paciente a menos que la malnutrición per se fuese un factor de riesgo independiente que contribuyera a las complicaciones postoperatorias. Además, el soporte nutricional especializado (nutrición enteral [NE] o nutrición parenteral [NP]) implica su propio riesgo de complicaciones. Por ello, tanto el riesgo como el coste del soporte nutricional especializado hacen que sea imperativo establecer el riesgo-beneficio y el coste-beneficio del soporte nutricional especializado en un momento determinado del perioperatorio4.
La eficacia clínica de la terapia nutricional sólo puede ser demostrada mediante ensayos clínicos prospectivos, aleatorizados y controlados5. Los estudios retrospectivos pueden conducirnos a conclusiones erróneas debido a sesgos inconscientes en la selección de los pacientes o diferencias entre los grupos incluidos que dificultan la interpretación de los resultados. Sin embargo, los ensayos clínicos prospectivos, aleatorizados y controlados son difíciles de diseñar, y en ocasiones sólo pueden ser llevados a cabo con un número reducida de pacientes. Para resolver estas dificultades, una estrategia es utilizar los metaanálisis para sintetizar toda la información disponible de los ensayos clínicos aleatorizados y controlados dirigidos a resolver una cuestión. Los datos de diversos estudios pueden agregarse para mejorar el poder estadístico de un estudio aislado. Además, el metaanálisis permite evaluar y comparar ensayos individuales y sus resultados, e identificar áreas de incertidumbre o dirigirnos hacia futuras investigaciones.
VÍAS DE ADMINISTRACIÓN DEL SOPORTE NUTRICIONAL
Nutrición enteral
Conceptualmente, la NE ofrece numerosas ventajas sobre la NP5. Su eficacia a la hora de restablecer el estado nutricional e inmune del paciente está sometida a menos inconvenientes que la NP. La nutrición del intestino preserva su estructura y su función, mantiene la inmunocompetencia local y sistémica, mejora el flujo sanguíneo y la oxigenación mesentérica, reduce la respuesta hipermetabólica y mejora la supervivencia en modelos animales. Los efectos tróficos sobre la mucosa intestinal de la alimentación endoluminal están bien documentados. Además, la NE estimula la secreción de moco y de sales biliares, fundamentales para mantener la integridad de la barrera gastrointestinal. El mantenimiento de la estructura y la función gastrointestinal tiene relevancia clínica y se ha asociado con una reducción en las complicaciones sépticas en pacientes críticos. Los principales inconvenientes de la NE incluyen el retraso en alcanzar los requerimientos nutricionales del paciente debido a dificultades técnicas, prescripción subóptima, interrupciones frecuentes de la NE y la dificultad para tolerar la totalidad de los requerimientos nutricionales en pacientes con enfermedad abdominal.
Nutrición parenteral
Los inconvenientes de la NP se suman a los propiamente derivados del ayuno5. El ayuno favorece el sobrecrecimiento bacteriano, a la vez que se produce una pérdida del trofismo que confiere la nutrición endoluminal a la mucosa intestinal. Todo ello favorece la translocación bacteriana y el paso de toxinas desde la luz intestinal hasta la circulación. Además, el reposo intestinal y la NP se han asociado con una disminución en la secreción intestinal de IgA, implicado en la disminución de las defensas contra la agresión por parte de bacterias entéricas. La falta de nutrientes en la luz intestinal también condiciona un aporte reducido de antioxidantes, flavonoides, fitoestrógenos, que pueden influir en el trofismo y la capacidad de defensa de la mucosa intestinal.
OBJETIVO
El objetivo de la presente revisión es comparar el efecto de la NP preoperatoria frente a la NE preoperatoria sobre la evolución clínica del paciente en términos de complicaciones, mortalidad y estancia hospitalaria. Para ello, se ha procedido a una búsqueda sistemática de los ensayos clínicos aleatorizados y controlados publicados en revistas científicas.
MÉTODOS
Búsqueda
Se ha procedido a una búsqueda sistemática utilizando las siguientes fuentes de información:
Bases de datos: MEDLINE, Cochrane Library Plus, Embase, referencias bibliográficas de artículos de revisión ya publicados.
Palabras clave utilizadas en la búsqueda: enteral nutrition, enteral feeding, parenteral nutrition, parenteral feeding, preoperative nutritional support.
Límites
Estudios en humanos, fecha de publicación entre 1980-2005.
Criterios de inclusión
Metaanálisis en los que se evalúe el efecto de la NP frente a la NE administradas en el preoperatorio sobre la evolución del paciente (complicaciones, estancia hospitalaria y mortalidad).
Ensayos clínicos aleatorizados y controlados en los que se evalúe el efecto de la NP frente a la NE administradas en el preoperatorio sobre la evolución del paciente (complicaciones, estancia hospitalaria y mortalidad).
Criterios de exclusión
Se excluyeron de la revisión los siguientes trabajos:
Estudios en los que se compara la NP en el preoperatorio con la sueroterapia convencional.
Estudios en los que se compara la NE en el preoperatorio con la administración oral de suplementos nutricionales.
Estudios que evalúan la eficacia de la NE y/o NP en el postoperatorio.
Estudios en los que no se cubren los requerimientos nutricionales con la nutrición artificial administrada (nutrición hipocalórica).
Estudios en animales de experimentación.
RESULTADOS
En las bases de datos consultadas no se ha hallado ningún metaanálisis que evalúe el efecto de la NP frente a la NE administradas en el preoperatorio sobre la evolución del paciente.
Ensayos clínicos prospectivos y aleatorizados (EPA)
La revisión sistemática llevada a cabo entre las bases de datos descritas nos ha permitido detectar únicamente 2 estudios que cumplen los criterios de inclusión diseñados.
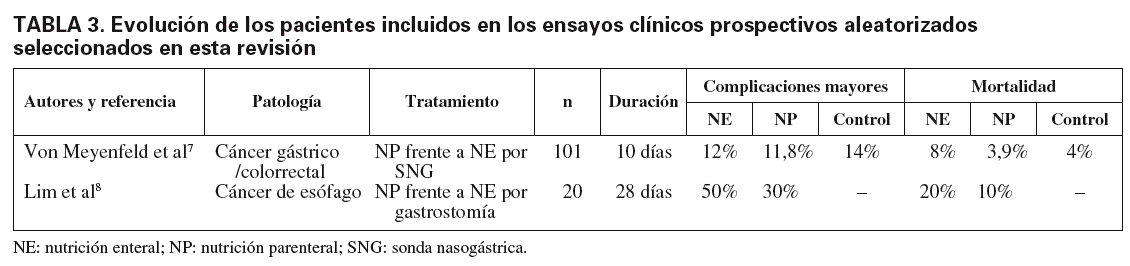
Von Meyenfeldt et al7 estudiaron a pacientes desnutridos que debían ser sometidos a cirugía por carcinoma gástrico o colorrectal, y que fueron aleatorizados para recibir NP frente a NE preoperatoria durante, al menos, los 10 días previos a la cirugía. El grupo control lo formaron un grupo de pacientes malnutridos y otro de pacientes normonutridos intervenidos sin soporte nutricional preoperatorio. En total, 200 pacientes entraron en el estudio, de los cuales 51 pacientes recibieron NP preoperatoria durante una media de 11,8 días y 50 pacientes recibieron NE preoperatoria durante una media de 11,4 días. El resto de pacientes formaba parte de los grupos control. Este estudio pudo demostrar que los pacientes desnutridos que recibieron soporte nutricional preoperatorio presentaron menos complicaciones sépticas (absceso intraabdominal y sepsis) que el grupo que no recibió soporte nutricional, sobre todo el grupo de pacientes malnutridos. No se hallaron diferencias entre los grupos que recibieron NP o NE en cuanto a la tasa de complicaciones. Asimismo, no se hallaron diferencias en cuanto a la mortalidad entre los grupos. La estancia hospitalaria no se incrementó en los grupos sometidos a soporte nutricional preoperatorio, debido probablemente a un incremento en la estancia postoperatoria de los grupos que no recibieron nutrición preoperatoria.
Revisión crítica del estudio: se trata de un estudio casi- aleatorizado, en el que los grupos de estudio (NP y NE) sí que han sido aleatorizados a 1 de los 2 tratamientos, pero los 2 grupos control no han sido escogidos por aleatorización. Este hecho puede dar lugar a sesgos, ya que puede hacer que se incluya en los grupos de estudio a pacientes con peor estado nutricional, o pacientes que puedan demorar más la cirugía independientemente del estado nutricional. De hecho, hay más pacientes con estadios de cáncer avanzado en el grupo de NP (Nivel de evidencia II, grado de recomendación B).
Lim et al8 plantean un EPA en pacientes gravemente desnutridos con disfagia total por carcinoma de esófago. Los pacientes fueron asignados de forma aleatorizada a recibir NP por vía central o NE (dieta líquida completa) a través de una gastrostomía durante las 4 semanas previas a la intervención quirúrgica. Se incluyó a 24 pacientes, de los cuales sólo 20 fueron intervenidos quirúrgicamente (10 en cada grupo). Ambos grupos fueron comparables al inicio del estudio, pero encontramos diferencias significativas en cuanto al aporte de nutrientes a lo largo del estudio: el grupo NP recibió 0,25 ± 0,02 g de nitrógeno por kg de peso corporal y 250 kcal por g de nitrógeno, mientras que el grupo NE recibió 0,35 ± 0,03 g de nitrógeno por kg de peso corporal y 180 kcal por gramo de nitrógeno (p < 0,05). Podríamos resumir los resultados del estudio de Lim et al de la siguiente manera:
Los pacientes con NP total (NPT) presentaron balances nitrogenados positivos ya desde el primer día de tratamiento, mientras que los pacientes con NE tardaron 5 días en positivizar este balance. Este hecho puede estar en relación con el retraso de 2 o 3 días en conseguir cubrir los requerimientos nutricionales del paciente por vía enteral. A partir del sexto día, el balance nitrogenado fue positivo y similar en ambos grupos durante las 4 semanas del estudio.
El peso corporal se incrementó gradualmente en el grupo de pacientes con NPT, hasta alcanzar un incremento medio de 6,3% de peso corporal en las 4 semanas del estudio. Los pacientes con NE perdieron peso durante la primera semana de tratamiento, y hacia el día 13 iniciaron una lenta recuperación, y el incremento medio de peso a lo largo del estudio fue de un 1% (p < 0,05). Este hecho probablemente debe ser atribuido al menor aporte calórico en el grupo de NE, a pesar de recibir un mayor aporte nitrogenado.
Las cifras de albúmina se incrementaron de forma similar en ambos grupos (el 6,3 y el 7,4%, respectivamente, en los grupos NP y NE, diferencia no significativa).
El grupo de pacientes con NE presentó mayor número de complicaciones postoperatorias (dehiscencia de la anastomosis, infección de la herida quirúrgica, necesidad de traqueostomía) y de mortalidad (1 paciente en el grupo NP, 2 pacientes en el grupo NE), aunque las diferencias no fueron estadísticamente significativas.
(Nivel de evidencia II, grado de recomendación B).
Sako et al9 han sido referenciados en algunas publicaciones por realizar un estudio en el preoperatorio comparando NP y NE. Estudian 69 pacientes afectos de carcinoma de cabeza y cuello avanzado que han de ser sometidos a cirugía. Todos los pacientes son aleatorizados a recibir hiperalimentación parenteral (con una solución de aminoácidos y glucosa, sin lípidos, para cubrir 35 kcal/kg peso/día, 32 pacientes) o NE por sonda nasogástrica (30 pacientes). Del grupo asignado a recibir NPT, 8 pacientes la iniciaron en el período preoperatorio, con una duración media entre 8 y 32 días, y durante el período postoperatorio durante 12 a 42 días. Sin embargo, el grupo control inició la NE en el período postoperatorio, lo que no nos permite extraer conclusiones acerca de la eficacia de la nutrición preoperatoria. Por ello, este estudio se ha excluido de la revisión sistemática.
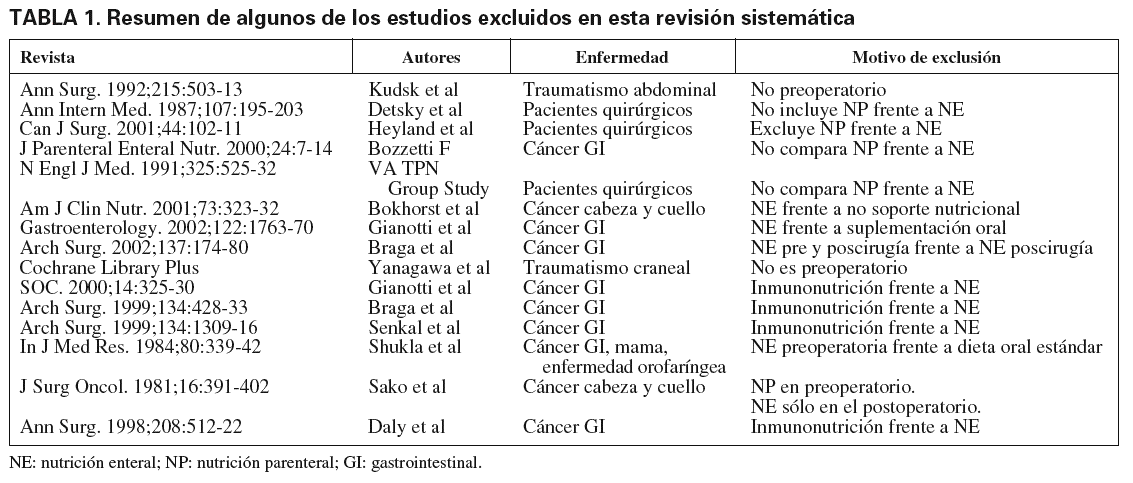
Algunos de los estudios excluidos en esta revisión sistemática se resumen en la tabla 1.
DISCUSIÓN
A pesar de que hay numerosas evidencias en la bibliografía de que la desnutrición puede empeorar el pronóstico de la enfermedad y la evolución postoperatoria del paciente, pocos estudios se han diseñado para evaluar el efecto del soporte nutricional en el preoperatorio. De los estudios publicados que utilizan nutrición artificial en el preoperatorio, la mayoría están diseñados para evaluar la NP frente a la sueroterapia convencional, o la NE frente a dieta oral convencional (tabla 1)10-17. Sin embargo, muy pocos estudios se han diseñado para comparar la NE y la NP en términos de eficacia en cuanto a disminuir el número de complicaciones y mejorar la evolución del paciente. Además, ninguno de estos estudios es reciente, por lo que su revisión no nos permite extraer conclusiones válidas aplicables a los nuevos sustratos nutritivos de los que disponemos en la actualidad (nutrición organospecífica, inmunonutrición, diferentes emulsiones lipídicas en la NP, etc.). De hecho, en el estudio de Lim et al la NE administrada está elaborada con alimentos caseros8.
Los estudios publicados, además, presentan una serie de dificultades a la hora de compararlos y englobarlos en un metaanálisis.
Diferencias en cuanto al método de valoración nutricional utilizado
La definición y la incidencia de malnutrición en las poblaciones estudiadas pueden ser muy variables. La edad, el diagnóstico primario y las comorbilidades de los pacientes incluidos son variables que condicionan el pronóstico e influyen en el estado nutricional y en las complicaciones posquirúrgicas (tabla 2).
Von Meyenfeldt et al utilizan el índice nutricional (IN), que considera la albúmina, el porcentaje del peso ideal (calculado con el peso, la talla y la circunferencia de la muñeca según las tablas de la Metropolitan Life Insurance) y la cifra de linfocitos7:
Se considera un valor superior a 1,31 como normonutrido.
Lim et al valoran la pérdida de peso superior al 10% del peso corporal previo y las cifras de albúmina inferiores a 34 g/l como diagnóstico de desnutrición8.
Diferencias en cuanto a los requerimientos energéticos cubiertos con la nutrición artificial
Von Meyenfeldt et al consideran que se debe cubrir el 150% del gasto energético basal calculado mediante la fórmula de Harris-Benedict7.
Los pacientes del estudio de Lim et al recibieron un promedio de 62 kcal/kg de peso/día (tabla 2)8.
Diferencias en cuanto a la fórmula de nutrición utilizada
Von Meyenfeldt et al utilizan una fórmula de NP con glucosa y aminoácidos, y administran lípidos sólo 3 veces por semana. Lim et al utilizan una NP completa durante todo el estudio.
La fórmula de NE en el estudio de Von Meyenfeld et al7 es una fórmula polimérica normoproteica, mientras que en el estudio de Lim et al8 se utiliza una dieta líquida completa con alimentos convencionales.
Diferencias en cuanto a la duración de la nutrición parenteral en el postoperatorio
Von Meyenfeldt et al mantienen la NPT en el grupo que la recibió en el preoperatorio hasta que la ingesta oral pudo cubrir el 120% del gasto energético basal7.
En el estudio de Lim et al8 no se especifica si el soporte nutricional se prolongó con posterioridad a la intervención quirúrgica.
Diagnóstico de los pacientes incluidos
La mayoría de los pacientes incluidos en los ensayos de soporte nutricional perioperatorio son pacientes con cáncer, que se han incluido en los ensayos por su grado de malnutrición elevado, debilitación general, disfunción inmune, y la necesidad de una cirugía mayor.
Von Meyenfeldt et al incluyen a pacientes oncológicos (carcinomas gástricos y colorrectales) (tabla 3)7.
En el estudio de Lim et al8 los pacientes incluidos están afectados de carcinoma de esófago avanzado con disfagia total y gravemente desnutridos.
CONCLUSIONES
Hay muy pocos EPA que comparen la eficacia de la NE frente a la NP en el preoperatorio en cuanto a mejorar la evolución del paciente operado (complicaciones posquirúrgicas, mortalidad, estancia hospitalaria). Sin embargo, en la bibliografía hay numerosos estudios que evalúan el efecto de la NP preoperatoria sobre la evolución del paciente, y algunos trabajos que comparan la NE preoperatoria con la dieta oral convencional. Probablemente las dificultades para que el aporte de nutrientes sea comparable es el principal factor que limita la práctica de estudios que comparen NP y NE. Por otro lado, es difícil separar el efecto de la nutrición preoperatoria en pacientes que probablemente precisen también nutrición postoperatoria, por lo que los resultados pueden ser difíciles de interpretar. Según los estudios publicados, no podemos concluir acerca de la eficacia de la NE frente a la NP administradas en el preoperatorio. Se precisan nuevos estudios en los que se valore la eficacia de 2 abordajes nutricionales comparables utilizando las vías enteral y parenteral.