Evaluar la asociación entre la fuerza muscular (FM) y el rendimiento físico (RF) en adultos mayores con y sin diabetes de un hospital público de Lima (Perú).
Pacientes y métodoEstudio transversal en pacientes ≥60 años con y sin diabetes. Se midió la FM con dinamómetro manual y el RF con prueba «timed get-up-and-go». Se determinó el estado nutricional con el índice de masa corporal, el porcentaje de grasa corporal con bioimpedanciómetro manual y se evaluó el consumo proteico mediante recordatorio de 24 h. Además, se registró edad, género, antecedente de hospitalización y suplementación. Se evaluó la asociación con razones de prevalencias ajustadas (RPa).
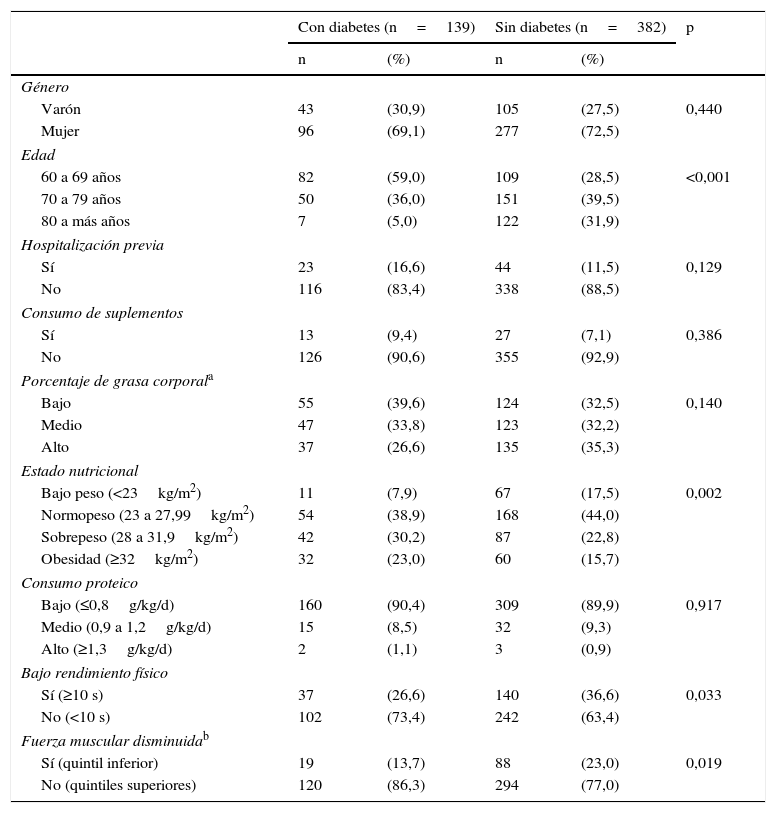
ResultadosSe evaluó a 139 pacientes con diabetes (26,6% con bajo RF y 13,7% con FM disminuida) y a 382 sin diabetes (36,6% con bajo RF y 23,0% con FM disminuida). No se halló asociación de DM2 con FM (RPa: 0,99; IC 95%: 0,67-1,57) ni con RF (RPa: 1,13; IC 95%: 0,84-1,52). Tampoco se asoció el consumo proteico ni de suplementos (p>0,05), pero sí el antecedente de hospitalización, la edad, el género, el estado nutricional y el porcentaje de grasa corporal (p<0,05).
ConclusionesNo se encontró asociación entre DM2, FM y RF. Sin embargo, el bajo RF se asoció con ser mujer y presentar sobrepeso/obesidad y tener la FM disminuida, con tener alto porcentaje de grasa corporal y bajo peso. Además, ambos se relacionaron con el aumento de edad y tener antecedente de hospitalización.
To assess the relationship between physical performance (PP) and muscle strength (MS) in elderly subjects with and without diabetes in a public hospital of Lima, Peru.
Subjects and methodA cross-sectional analysis of subjects aged 60 years or older with and without diabetes. MS was measured with a handheld dynamometer, and PP with the «timed get-up-and-go» test. Nutritional status was determined using body mass index, body fat percentage measured with a handheld fat loss monitor and protein intake based on the 24-hour recall. Age, sex, and history of hospitalization and supplementation were also recorded. The association was assessed using adjusted prevalence ratios.
ResultsOverall, 139 patients with diabetes (26.6% with low PP and 13.7% with decreased MS) and 382 subjects without diabetes (36.6% with low PP and 23.0% with decreased MS) were evaluated. No association was found between T2DM and MS (aPR: 0.99; 95% CI: 0.67-1.57) or PP (aPR: 1.13; 95% CI: 0.84-1.52). Protein and supplement consumption was also unrelated (P>.05); however, history of hospitalization, age, sex, nutritional status, and body fat percentage were related (P>.05).
ConclusionsNo association was found between T2DM, MS, and PP. However, low PP was associated to female sex and overweight/obesity, and decreased MS was associated to high body fat percentage and underweight. Moreover, MS and PP were related to older age and history of hospitalization.
La salud del adulto mayor va más allá de la presencia o ausencia de alguna enfermedad, importa su «funcionalidad». El proceso de envejecimiento no es una enfermedad; sin embargo, se considera alto factor de riesgo para una morbimortalidad elevada, sobre todo, en caso de que no haya un estilo de vida favorable, o se presente alguna enfermedad y esto afecte la reserva funcional1.
Los adultos mayores suelen presentar mayor riesgo de tener alguna enfermedad metabólica, como es el caso de la diabetes mellitus de tipo 2 (DM2)2. En este sentido, según la Federación Internacional de Diabetes (IDF) había 107 millones de adultos entre 60 y 79 años en el mundo con diabetes en el año 2010 y se proyecta un aumento a 196 millones para el año 20303. De acuerdo con recientes vigilancias epidemiológicas en Estados Unidos, la prevalencia de la diabetes en adultos mayores de 65 años va desde un 22% hasta un 33%4.
En este contexto, la DM2 no solo aumenta la morbimortalidad del adulto mayor5 sino que también afecta su funcionalidad2. Se ha visto que la DM2 lleva a una disminución de la fuerza muscular (FM) y del rendimiento físico (RF) en el adulto mayor2,6; estos indicadores no solo sirven como predictores de calidad de vida de la persona, sino que también son potentes predictores de la esperanza de vida y de la mortalidad de los adultos mayores individualmente7. En consecuencia, es importante su control precoz.
Por ello, es relevante evaluar dicha asociación en adultos mayores con la finalidad de prevenir un mayor deterioro de su funcionalidad y un mayor aumento de su morbimortalidad por la misma diabetes. En este sentido, el objetivo del estudio es comparar la FM y el RF en adultos mayores sin diabetes y con diabetes.
Material y métodosDiseño y lugar de estudioSe realizó un estudio de corte transversal comparativo entre septiembre de 2014 y marzo de 2015 con pacientes adultos mayores que acuden a consultorio externo de Endocrinología, Geriatría y Nutrición del Hospital Nacional Hipólito Unanue (HNHU), un hospital de referencia nacional del Ministerio de Salud ubicado en Lima (Perú).
Población y muestraSe incluyó a 2 grupos de pacientes de 60 años o más que acudían a consultorio externo del HNHU. Los pacientes con diabetes debían tener el diagnóstico de DM2 en su historia clínica, mientras que los pacientes sin diabetes debían presentar una evaluación de glucemia en ayunas de los últimos 6 meses<110mg/dL8. A todos los pacientes sin diabetes se les realizó un análisis de glucemia capilar (con glucómetro One Touch®), el cual debía resultar<110mg/dL en ayunas o<140mg/dL en posprandial8; además de que el paciente no debía tener antecedente de consumo de fármacos hipoglucemiantes o diagnóstico de prediabetes en la historia clínica.
Para ambos grupos se excluyó a quienes tenían antecedente de cirrosis hepática, insuficiencia renal crónica terminal, insuficiencia cardiaca avanzada, enfermedad pulmonar obstructiva crónica, cáncer, VIH, alteración de la conciencia, amputación del algún miembro, implantes metálicos, marcapasos o desfibriladores, artrosis de mano. También se excluyó a quienes hacían uso de andador o de silla de ruedas o a quienes tenían antecedente de hospitalización 4 semanas previas a la evaluación. Para el grupo de pacientes con diabetes se excluyó, además, a pacientes con diagnóstico de complicaciones derivadas de la misma enfermedad que afectaban su funcionalidad, tales como retinopatía, polineuropatía y pie diabético registradas en la historia clínica.
Se usó el programa PASS v13.0 con la fórmula para el cálculo de razón de prevalencias y con el modelo de regresión de Poisson. Se consideró un RP de 1,5 como peor escenario, un nivel de confianza de 95%, una potencia de 90%, un r2 en el ajuste de variables de 0,4 y una relación de 3/1 entre pacientes sin diabetes y con diabetes. Se requirió enrolar a, por lo menos, 510 participantes y, considerando que aproximadamente un 10% de los pacientes rechazaran participar, se decidió enrolar a 562 personas: 141 con diabetes y 421 sin diabetes. Los pacientes fueron enrolados en forma consecutiva durante el turno de mañana de los 3 consultorios hasta llegar al tamaño muestral requerido.
Variables de estudioFuerza muscular disminuidaSe midió utilizando un dinamómetro de marca CAMRY a través de la fuerza de prensión manual (kg). Este método es sencillo, no invasivo y seguro para definir la FM en los adultos mayores, además, se correlaciona con la fuerza de las extremidades inferiores9. Para ello, se ingresó la edad y género al dinamómetro y se pidió que realizaran en 2 ocasiones la máxima prensión posible con la mano dominante. Se esperaron intervalos de 60 s por cada intento para evitar la fatiga muscular. El mejor intento fue el que se registró10. Para categorizar la FM disminuida, se generaron quintiles según género y se utilizaron las categorías: sí (quintil inferior) y no (quintiles superiores)11. Mujer: sí (<8,4kg) y no (≥8,4kg); hombre: sí (<15,4kg) y no (≥15,4kg).
Bajo rendimiento físicoSe midió haciendo uso del test «timed get-up-and-go» (TGUG), el cual es una evaluación rápida, práctica, que requiere de un ambiente pequeño y que mide el RF, el equilibrio dinámico y, con ello, la funcionalidad del evaluado12. Para ello se cronometró en 2 ocasiones desde que se levantó de la silla, caminó 3m de frente, se dio media vuelta y regresó a sentarse en la misma silla. El primer intento fue de prueba y el segundo se registró12. Para considerarse bajo RF, el resultado debía ser ≥10 s13.
Consumo proteicoSe midió a partir de la encuesta recordatorio de 24h, la cual tiene una elevada precisión para la estimación de ingesta de nutrientes14. Se generó un listado de alimentos y bebidas ingeridas en un día promedio durante las 24 h del día, desde la primera ingesta de la mañana hasta la última del día14, indicando también frecuencias de consumo semanal para cada alimento. Este listado fue reportado por los mismos adultos mayores con la ayuda de sus acompañantes, y se registró por medio de peso en gramos o medidas caseras con la ayuda de laminarios y decodificadores15 para luego analizar la composición nutricional de todo lo ingerido en el día, considerando la frecuencia reportada. El consumo proteico se categorizó en: bajo (≤0,8g/kg/día), medio (0,9–1,2g/kg/día) y alto (≥1,3g/kg/día)16.
Estado nutricionalSe midió por medio del índice de masa corporal (IMC), el cual se determinó con el peso actual en kilogramos dividido por la estatura en metros al cuadrado. El peso se tomó con una balanza mecánica de plataforma: el paciente en el centro de la plataforma, en posición erguida y relajada, con los brazos a los costados del cuerpo, los talones ligeramente separados y la punta de los pies separadas formando una «V». El paciente debió estar sin zapatos y sin exceso de ropa o peso en los bolsillos (celular, llaves, billetera, etc.)17. La talla se obtuvo de la historia clínica. El estado nutricional según el IMC para adultos mayores se clasificó en: bajo peso (IMC≤23kg/m2), normal (IMC: 23-27,9kg/m2), sobrepeso (IMC: 28-31,9kg/m2) y obesidad (IMC≥32kg/m2)17.
Porcentaje de grasa corporalSe midió con un bioimpedanciómetro de mano marca OMRON 306C, método fácil de usar, reproducible y no invasivo18, cuyos resultados tienen una correlación bastante alta con los obtenidos por el DEXA (R2>0,9) en el análisis de composición corporal19. El paciente no tenía ningún accesorio de metal, no debía haber consumido comidas ni bebidas ni haber hecho actividad física las 2 h previas a la medición y no debía tener la vejiga urinaria llena. Luego, se ingresó al aparato el peso, talla, edad, género y condición física del paciente y se le pidió que agarrara con las manos ambos lados del bioimpedanciómetro, haciendo contacto la piel de la palma de la mano con el metal. Se esperó unos segundos y se anotaron los resultados obtenidos18. Para categorizar el porcentaje de grasa corporal, se generaron terciles según género y se utilizaron las categorías bajo, medio y alto20. Varón: bajo (<30,3%), medio (30,3-34,0%) y alto (>34,0%). Mujer: bajo (<41,3%), medio (41,3%-45,7%) y alto (>45,7%).
Finalmente, se evaluó el consumo de suplementos nutricionales (sí/no), la edad (por décadas) en: 60-69 años, 70-79 años y 80 o más años21, el género (varón/mujer) y el antecedente de hospitalización en los últimos 12 meses (sí/no) autorreportados u obtenidos de las historias clínicas. Solo en el caso del grupo de pacientes con diabetes, se consideró también el tipo de tratamiento utilizado (metformina, glibenclamida, glimepirida, insulina u otros), el tiempo de enfermedad en años autorreportados u obtenidos de las historias clínicas y el valor de hemoglobina glucosilada (HbA1c) en los últimos 3 meses disponible en la historia clínica, y fue categorizado como mal control cuando fue >7,0%.
Procedimiento de recolección de datosDespués de evaluar los criterios de inclusión y exclusión, y de aceptar participar, los pacientes firmaban el consentimiento informado. A los participantes sin diabetes según historia clínica se les realizó el examen de glucemia capilar y, si tenían valores alterados, eran excluidos. Luego de ello se tomaron los datos de la historia clínica, se hicieron las mediciones antropométricas, la encuesta para variables sociodemográficas y el recordatorio de 24 h, finalmente las pruebas de dinamometría y de RF.
Análisis de datosSe generó una base de datos por doble digitación, la cual fue analizada usando STATA v13.0. Se describieron las variables categóricas usando frecuencias absolutas y relativas. Se evaluó la asociación entre variables usando la prueba de chi2, se calcularon las razones de prevalencia brutas y ajustadas (RPa) usando modelos de regresión de Poisson con errores estándares consistentes. Los modelos ajustados se generaron con las variables que tuvieron una p<0,10 en el análisis bivariado. Se consideró una p<0,05 como significativo.
ÉticaEl estudio fue aprobado por el Comité de Ética de la Universidad Peruana de Ciencias Aplicadas (CEI/239-04-14) y del HNHU (CartaN°170-CIEI-HNHU-2014/Exp.N° 6143). Los pacientes brindaron su aceptación firmando el consentimiento informado. Los datos fueron registrados en forma anónima en la base de datos. Una vez terminada la evaluación, se les brindaron recomendaciones nutricionales generales, dados los resultados obtenidos, y se mantuvo la confidencialidad.
ResultadosUn total de 630 adultos mayores fueron invitados: 606 aceptaron participar y 85 fueron excluidos luego de las pruebas de glucosa por encontrar valores alterados en ayunas (>110mg/dL) o posprandial (>140mg/dL). Finalmente, 521 fueron incluidos: 139 pertenecían al grupo de pacientes con diabetes y 382 al de sin diabetes.
En ambos grupos predominó el género femenino. El grupo de pacientes con diabetes presentó una población más joven con un 95% entre 60 y 79 años, mientras que en el grupo sin diabetes la distribución fue más uniforme dentro de los 3 grupos etarios (p<0,001). No hubo diferencias en cuanto a antecedentes de hospitalización. Cerca del 90% tuvo un consumo bajo en proteínas y no utilizaron suplementos nutricionales, sin diferencias entre grupos. No hubo diferencias en el porcentaje de grasa corporal pero sí en obesidad. Además, con respecto al RF, en el grupo de pacientes con diabetes se observó únicamente un 26,6% de adultos mayores con bajo RF; y en cuanto a la FM, se encontró solo un 13,7% de adultos mayores con FM disminuida (tabla 1).
Características generales de los pacientes con diabetes y sin diabetes de un hospital público de Lima (n=521)
| Con diabetes (n=139) | Sin diabetes (n=382) | p | |||
|---|---|---|---|---|---|
| n | (%) | n | (%) | ||
| Género | |||||
| Varón | 43 | (30,9) | 105 | (27,5) | 0,440 |
| Mujer | 96 | (69,1) | 277 | (72,5) | |
| Edad | |||||
| 60 a 69 años | 82 | (59,0) | 109 | (28,5) | <0,001 |
| 70 a 79 años | 50 | (36,0) | 151 | (39,5) | |
| 80 a más años | 7 | (5,0) | 122 | (31,9) | |
| Hospitalización previa | |||||
| Sí | 23 | (16,6) | 44 | (11,5) | 0,129 |
| No | 116 | (83,4) | 338 | (88,5) | |
| Consumo de suplementos | |||||
| Sí | 13 | (9,4) | 27 | (7,1) | 0,386 |
| No | 126 | (90,6) | 355 | (92,9) | |
| Porcentaje de grasa corporala | |||||
| Bajo | 55 | (39,6) | 124 | (32,5) | 0,140 |
| Medio | 47 | (33,8) | 123 | (32,2) | |
| Alto | 37 | (26,6) | 135 | (35,3) | |
| Estado nutricional | |||||
| Bajo peso (<23kg/m2) | 11 | (7,9) | 67 | (17,5) | 0,002 |
| Normopeso (23 a 27,99kg/m2) | 54 | (38,9) | 168 | (44,0) | |
| Sobrepeso (28 a 31,9kg/m2) | 42 | (30,2) | 87 | (22,8) | |
| Obesidad (≥32kg/m2) | 32 | (23,0) | 60 | (15,7) | |
| Consumo proteico | |||||
| Bajo (≤0,8g/kg/d) | 160 | (90,4) | 309 | (89,9) | 0,917 |
| Medio (0,9 a 1,2g/kg/d) | 15 | (8,5) | 32 | (9,3) | |
| Alto (≥1,3g/kg/d) | 2 | (1,1) | 3 | (0,9) | |
| Bajo rendimiento físico | |||||
| Sí (≥10 s) | 37 | (26,6) | 140 | (36,6) | 0,033 |
| No (<10 s) | 102 | (73,4) | 242 | (63,4) | |
| Fuerza muscular disminuidab | |||||
| Sí (quintil inferior) | 19 | (13,7) | 88 | (23,0) | 0,019 |
| No (quintiles superiores) | 120 | (86,3) | 294 | (77,0) | |
Los pacientes con diabetes tuvieron en promedio 8,6±9,7 años de enfermedad, 18,8% tenían tratamiento con insulina y 52,9% tuvieron valores de hemoglobina glucosilada por encima de 7,0%. No se encontró asociación entre el tipo de medicación, tiempo de enfermedad y control glucémico con la presencia de FM disminuida o bajo RF (p>0,05).
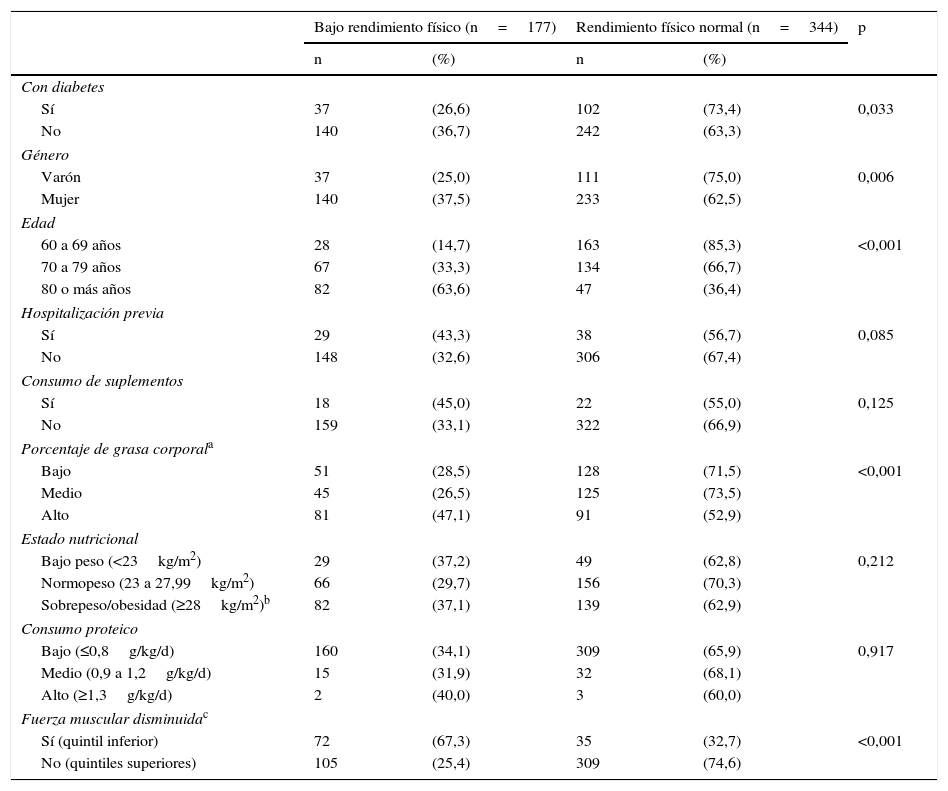
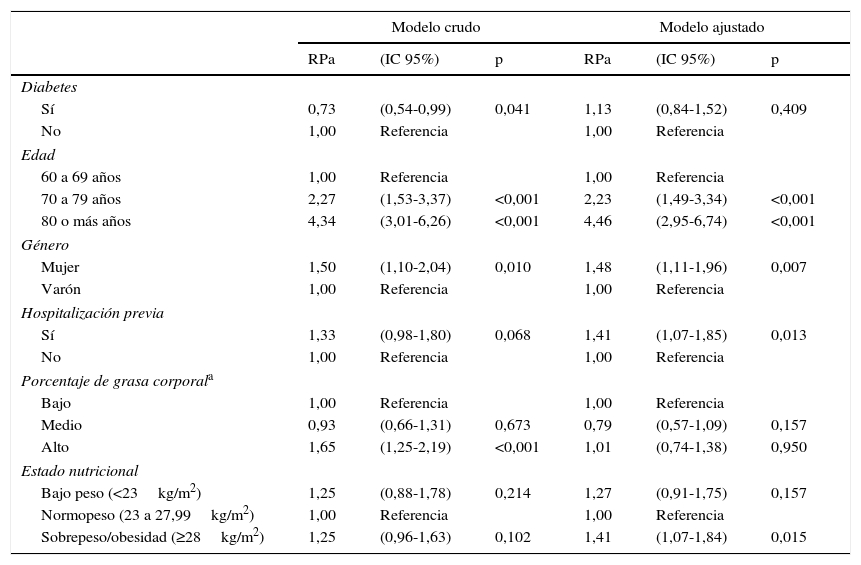
No se encontró asociación del bajo RF con el consumo de suplemento nutricional ni proteico (tabla 2). En el análisis crudo, tener diabetes presentó una menor probabilidad de bajo RF (RP: 0,73; IC 95: 0,54-0,99); sin embargo, en el análisis ajustado, esta asociación se perdió (RPa: 1,13; IC 95:0,84-1,52). Los factores asociados con bajo RF fueron: ser mujer (RPa 1,48; IC 95: 1,11-1,96), tener antecedente de hospitalización en el último año (RPa 1,41; IC 95: 1,07-1,85) y presentar sobrepeso/obesidad (RPa 1,41; IC 95: 1,07-1,84). En cuanto a la edad, en comparación con los adultos mayores de 60-69 años, los situados entre 70 y 79 años presentaron 2,23 (1,49-3,34) veces mayor probabilidad de presentar RF bajo y, si pasaron los 80 años, esta probabilidad se duplicó a 4,46 (2,95-6,74) veces (tabla 3).
Características de los adultos mayores según rendimiento físico, de un hospital público de Lima (n=521)
| Bajo rendimiento físico (n=177) | Rendimiento físico normal (n=344) | p | |||
|---|---|---|---|---|---|
| n | (%) | n | (%) | ||
| Con diabetes | |||||
| Sí | 37 | (26,6) | 102 | (73,4) | 0,033 |
| No | 140 | (36,7) | 242 | (63,3) | |
| Género | |||||
| Varón | 37 | (25,0) | 111 | (75,0) | 0,006 |
| Mujer | 140 | (37,5) | 233 | (62,5) | |
| Edad | |||||
| 60 a 69 años | 28 | (14,7) | 163 | (85,3) | <0,001 |
| 70 a 79 años | 67 | (33,3) | 134 | (66,7) | |
| 80 o más años | 82 | (63,6) | 47 | (36,4) | |
| Hospitalización previa | |||||
| Sí | 29 | (43,3) | 38 | (56,7) | 0,085 |
| No | 148 | (32,6) | 306 | (67,4) | |
| Consumo de suplementos | |||||
| Sí | 18 | (45,0) | 22 | (55,0) | 0,125 |
| No | 159 | (33,1) | 322 | (66,9) | |
| Porcentaje de grasa corporala | |||||
| Bajo | 51 | (28,5) | 128 | (71,5) | <0,001 |
| Medio | 45 | (26,5) | 125 | (73,5) | |
| Alto | 81 | (47,1) | 91 | (52,9) | |
| Estado nutricional | |||||
| Bajo peso (<23kg/m2) | 29 | (37,2) | 49 | (62,8) | 0,212 |
| Normopeso (23 a 27,99kg/m2) | 66 | (29,7) | 156 | (70,3) | |
| Sobrepeso/obesidad (≥28kg/m2)b | 82 | (37,1) | 139 | (62,9) | |
| Consumo proteico | |||||
| Bajo (≤0,8g/kg/d) | 160 | (34,1) | 309 | (65,9) | 0,917 |
| Medio (0,9 a 1,2g/kg/d) | 15 | (31,9) | 32 | (68,1) | |
| Alto (≥1,3g/kg/d) | 2 | (40,0) | 3 | (60,0) | |
| Fuerza muscular disminuidac | |||||
| Sí (quintil inferior) | 72 | (67,3) | 35 | (32,7) | <0,001 |
| No (quintiles superiores) | 105 | (25,4) | 309 | (74,6) | |
Asociación entre el bajo rendimiento físico, la diabetes y las demás variables control entre adultos mayores de un hospital público de Lima (n=521)
| Modelo crudo | Modelo ajustado | |||||
|---|---|---|---|---|---|---|
| RPa | (IC 95%) | p | RPa | (IC 95%) | p | |
| Diabetes | ||||||
| Sí | 0,73 | (0,54-0,99) | 0,041 | 1,13 | (0,84-1,52) | 0,409 |
| No | 1,00 | Referencia | 1,00 | Referencia | ||
| Edad | ||||||
| 60 a 69 años | 1,00 | Referencia | 1,00 | Referencia | ||
| 70 a 79 años | 2,27 | (1,53-3,37) | <0,001 | 2,23 | (1,49-3,34) | <0,001 |
| 80 o más años | 4,34 | (3,01-6,26) | <0,001 | 4,46 | (2,95-6,74) | <0,001 |
| Género | ||||||
| Mujer | 1,50 | (1,10-2,04) | 0,010 | 1,48 | (1,11-1,96) | 0,007 |
| Varón | 1,00 | Referencia | 1,00 | Referencia | ||
| Hospitalización previa | ||||||
| Sí | 1,33 | (0,98-1,80) | 0,068 | 1,41 | (1,07-1,85) | 0,013 |
| No | 1,00 | Referencia | 1,00 | Referencia | ||
| Porcentaje de grasa corporala | ||||||
| Bajo | 1,00 | Referencia | 1,00 | Referencia | ||
| Medio | 0,93 | (0,66-1,31) | 0,673 | 0,79 | (0,57-1,09) | 0,157 |
| Alto | 1,65 | (1,25-2,19) | <0,001 | 1,01 | (0,74-1,38) | 0,950 |
| Estado nutricional | ||||||
| Bajo peso (<23kg/m2) | 1,25 | (0,88-1,78) | 0,214 | 1,27 | (0,91-1,75) | 0,157 |
| Normopeso (23 a 27,99kg/m2) | 1,00 | Referencia | 1,00 | Referencia | ||
| Sobrepeso/obesidad (≥28kg/m2) | 1,25 | (0,96-1,63) | 0,102 | 1,41 | (1,07-1,84) | 0,015 |
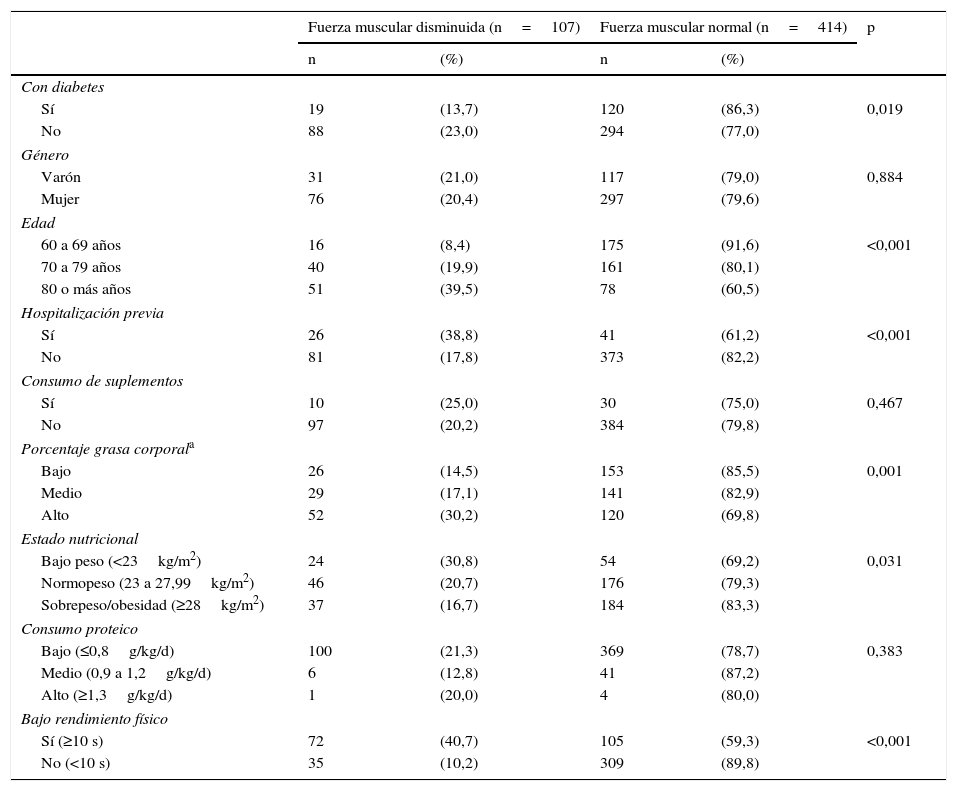
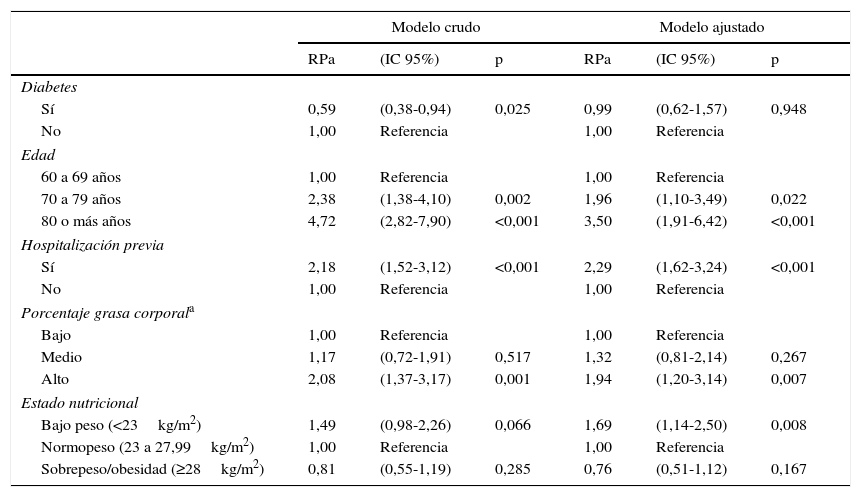
No se encontró asociación de la FM disminuida con el género, ni con el consumo de suplemento nutricional ni proteico (tabla 4). En el análisis crudo, tener diabetes presentó una menor probabilidad de FM disminuida (RP: 0,59; IC 95: 0,38-0,94); sin embargo, en el análisis ajustado, se perdió esta asociación (RPa: 0,99; IC 95: 0,63-1,57). Los factores asociados fueron: tener antecedente de hospitalización en el último año (RPa 2,29; IC 95: 1,62-3,24), alto porcentaje de grasa corporal (RPa 1,48; IC 95: 1,20-3,14) y bajo peso (RPa 1,69; IC 95: 1,14-2,50). En cuanto a la edad, en comparación con los adultos mayores de 60-69 años, los situados entre 70 y 79 años presentaron 1,96 (1,10-3,49) veces mayor probabilidad de presentar FM disminuida y, si pasaron los 80 años, esta probabilidad se duplicó a 3,50 (1,91-6,42) veces (tabla 5).
Características de los adultos mayores según fuerza muscular, de un hospital público de Lima (n=521)
| Fuerza muscular disminuida (n=107) | Fuerza muscular normal (n=414) | p | |||
|---|---|---|---|---|---|
| n | (%) | n | (%) | ||
| Con diabetes | |||||
| Sí | 19 | (13,7) | 120 | (86,3) | 0,019 |
| No | 88 | (23,0) | 294 | (77,0) | |
| Género | |||||
| Varón | 31 | (21,0) | 117 | (79,0) | 0,884 |
| Mujer | 76 | (20,4) | 297 | (79,6) | |
| Edad | |||||
| 60 a 69 años | 16 | (8,4) | 175 | (91,6) | <0,001 |
| 70 a 79 años | 40 | (19,9) | 161 | (80,1) | |
| 80 o más años | 51 | (39,5) | 78 | (60,5) | |
| Hospitalización previa | |||||
| Sí | 26 | (38,8) | 41 | (61,2) | <0,001 |
| No | 81 | (17,8) | 373 | (82,2) | |
| Consumo de suplementos | |||||
| Sí | 10 | (25,0) | 30 | (75,0) | 0,467 |
| No | 97 | (20,2) | 384 | (79,8) | |
| Porcentaje grasa corporala | |||||
| Bajo | 26 | (14,5) | 153 | (85,5) | 0,001 |
| Medio | 29 | (17,1) | 141 | (82,9) | |
| Alto | 52 | (30,2) | 120 | (69,8) | |
| Estado nutricional | |||||
| Bajo peso (<23kg/m2) | 24 | (30,8) | 54 | (69,2) | 0,031 |
| Normopeso (23 a 27,99kg/m2) | 46 | (20,7) | 176 | (79,3) | |
| Sobrepeso/obesidad (≥28kg/m2) | 37 | (16,7) | 184 | (83,3) | |
| Consumo proteico | |||||
| Bajo (≤0,8g/kg/d) | 100 | (21,3) | 369 | (78,7) | 0,383 |
| Medio (0,9 a 1,2g/kg/d) | 6 | (12,8) | 41 | (87,2) | |
| Alto (≥1,3g/kg/d) | 1 | (20,0) | 4 | (80,0) | |
| Bajo rendimiento físico | |||||
| Sí (≥10 s) | 72 | (40,7) | 105 | (59,3) | <0,001 |
| No (<10 s) | 35 | (10,2) | 309 | (89,8) | |
Asociación entre la fuerza muscular disminuida, la diabetes y las demás variables control entre adultos mayores de un hospital público de Lima (n=521)
| Modelo crudo | Modelo ajustado | |||||
|---|---|---|---|---|---|---|
| RPa | (IC 95%) | p | RPa | (IC 95%) | p | |
| Diabetes | ||||||
| Sí | 0,59 | (0,38-0,94) | 0,025 | 0,99 | (0,62-1,57) | 0,948 |
| No | 1,00 | Referencia | 1,00 | Referencia | ||
| Edad | ||||||
| 60 a 69 años | 1,00 | Referencia | 1,00 | Referencia | ||
| 70 a 79 años | 2,38 | (1,38-4,10) | 0,002 | 1,96 | (1,10-3,49) | 0,022 |
| 80 o más años | 4,72 | (2,82-7,90) | <0,001 | 3,50 | (1,91-6,42) | <0,001 |
| Hospitalización previa | ||||||
| Sí | 2,18 | (1,52-3,12) | <0,001 | 2,29 | (1,62-3,24) | <0,001 |
| No | 1,00 | Referencia | 1,00 | Referencia | ||
| Porcentaje grasa corporala | ||||||
| Bajo | 1,00 | Referencia | 1,00 | Referencia | ||
| Medio | 1,17 | (0,72-1,91) | 0,517 | 1,32 | (0,81-2,14) | 0,267 |
| Alto | 2,08 | (1,37-3,17) | 0,001 | 1,94 | (1,20-3,14) | 0,007 |
| Estado nutricional | ||||||
| Bajo peso (<23kg/m2) | 1,49 | (0,98-2,26) | 0,066 | 1,69 | (1,14-2,50) | 0,008 |
| Normopeso (23 a 27,99kg/m2) | 1,00 | Referencia | 1,00 | Referencia | ||
| Sobrepeso/obesidad (≥28kg/m2) | 0,81 | (0,55-1,19) | 0,285 | 0,76 | (0,51-1,12) | 0,167 |
Si bien en el modelo bruto se encontró una asociación estadísticamente significativa entre diabetes, FM disminuida y bajo RF, en el modelo ajustado esta asociación se perdió. Cabe resaltar que dicha asociación dentro del modelo bruto fue negativa, lo que indica que la diabetes actúa como un factor protector frente a la FM disminuida y al bajo RF. Sin embargo, el grupo de pacientes con diabetes presentaba una población más joven que el grupo de pacientes sin diabetes, con únicamente 7 participantes dentro del grupo de 80 años o más; mientras que en el grupo de pacientes sin diabetes había 122 participantes dentro de este grupo etario. En este sentido, esa asociación bruta se debió a una menor edad en el grupo de personas con diabetes, que fue luego corroborada en los modelos ajustados. También pudo deberse a las diferencias entre los pacientes diabéticos y no diabéticos con relación al sobrepeso/obesidad, que también es un factor asociado con la FM y RF como se discutirá más adelante.
Esta falta de asociación en el modelo ajustado con el RF medido con TGUG ya ha sido reportada previamente22. Así pues, en un estudio del sur de los Países Bajos no se halló asociación significativa entre los resultados obtenidos por el test TGUG y el presentar diabetes (sin polineuropatía)22. En dicho estudio se utilizaron 2 pruebas para medir el RF: el test TGUG y el «6-min-walk» test (6MWT), y solo se encontraron diferencias significativas entre el grupo con diabetes (sin polineuropatía) y sin diabetes con el 6MWT.
Cabe resaltar que el TGUG es un test más desafiante, puesto que no solo implica caminar 6 metros rápidamente como el 6MWT, sino que primero deben levantarse de una silla soportando su peso en las piernas, caminar 3m, darse media vuelta y regresar esos 3m para sentarse en la misma silla de donde partieron. Ello implica, por lo tanto, una prueba no solo de movilidad, sino también de FM en las extremidades inferiores (determinante muy importante en la movilidad de los pacientes con diabetes).
Los resultados obtenidos en un estudio de los Países Bajos señalan que la pérdida adicional de masa muscular es un fenómeno relativamente tardío en el curso de la polineuropatía diabética y que ocurre en un estadio severo de la enfermedad22. Ello explica por qué no se vio una diferencia significativa entre el grupo de pacientes con diabetes (sin polineuropatía) y el grupo sin diabetes durante el test TGUG.
A diferencia de ello, en otro estudio de los Países Bajos sí se encontró asociación, y se vio una menor capacidad funcional y una menor fuerza de prensión manual en el grupo de adultos mayores con diabetes comparado con el de normoglucémicos6. Además, en un estudio estadounidense se encontró asociación significativa entre diabetes y RF. Sin embargo, cabe resaltar que en este estudio se hizo un recuento de las complicaciones que presentaban los pacientes con diabetes por la misma enfermedad y se encontró que la enfermedad coronaria y el IMC elevado explicaban mucho el mayor porcentaje de discapacidad física encontrada en el grupo de pacientes con diabetes21; lo cual da pie a controversia en cuanto a la asociación directa entre la DM2, la FM y el RF.
Los factores encontrados, asociados tanto al bajo RF como a la FM disminuida, son la edad, el antecedente de hospitalización y el estado nutricional. En este sentido, se observó que, a mayor edad, mayor probabilidad de presentar FM disminuida y bajo RF. El mismo comportamiento en cuanto a la FM disminuida se encontró en un estudio colombiano en el que se observó un deterioro progresivo de la fuerza de prensión manual, especialmente después de los 80 años9. Asimismo, en un estudio inglés sobre RF de solo mujeres sanas, se obtuvo que las mujeres de mayor edad (60-75 años) tuvieron mayor dificultad para ponerse de pie cuando se encontraban sentadas que las mujeres de menor edad (23-34 años), al tener menor masa y FM en las extremidades inferiores que en el grupo de menor edad23.
La explicación que postulan para esta relación es que con la edad los movimientos de las piernas se vuelven más lentos por la disminución en la actividad física. Ello lleva a una menor activación de los músculos de la pierna que pueden contribuir a la reinervación de las fibras tipo 2 por neuronas motoras de las fibras tipo 1, lo que disminuye la FM en las piernas23. Asimismo, en las manos ocurre una disminución de la FM con la edad como resultado de varios factores tales como la pérdida o atrofia de la masa muscular en las manos, las alteraciones neurológicas o el cambio en las propiedades contráctiles y de coordinación del tejido muscular de las manos9.
También se encontró que las mujeres tienen mayor probabilidad de presentar bajo RF que los hombres. De igual manera, en un estudio chileno se halló que la prevalencia de limitaciones funcionales en adultos<75 años fue menor en varones (30,8%) y mayor en mujeres (48,9%); al igual que en los adultos>75 años (varones: 46,6%, mujeres: 82,7%)24. Cabe resaltar que en un estudio mexicano se encontró la misma tendencia25. La explicación propuesta para esta asociación es que en las mujeres la masa ósea disminuye más rápido que en los hombres, lo que las hace más propensas a caer y desarrollar secuelas que disminuyen su RF25.
El contar con antecedente de hospitalización aumenta la probabilidad de presentar bajo RF y FM disminuida. En un estudio estadounidense se obtuvo que los adultos mayores que desarrollaron cualquier tipo de discapacidad tuvieron una prevalencia significativamente mayor de haber tenido un antecedente de hospitalización o actividad física restringida que aquellos que no desarrollaron discapacidad26. La explicación que se le da a este factor asociado a FM disminuida y bajo RF es que el reposo en cama genera una inmovilización forzada. Las contracciones musculares de cierta fuerza y frecuencia mínima son necesarias para mantener la FM. Es por ello por lo que, en la ausencia de cualquier contracción muscular durante la inmovilización, disminuye rápidamente la masa muscular en volumen, tipo de fibras musculares (disminuyen las fibras tipo 2, intercambiándose por fibras tipo 1) y FM, y ocurren cambios en la estructura periarticular y del cartílago, lo cual contribuye a una tendencia hacia la limitación en el movimiento y contracción: los cambios ocurren más rápidamente en las extremidades inferiores21,27.
Tener alto porcentaje de grasa corporal aumenta la probabilidad de presentar FM disminuida. Sin embargo, en un estudio italiano no se estableció esta relación negativa «per se» entre el porcentaje de grasa corporal y la FM28. No obstante, se encontró que en obesos con sarcopenia (baja masa muscular) y porcentaje de grasa elevado, sí hubo una disminución de la FM, pero en los obesos no sarcopénicos con porcentaje de grasa elevado esto no ocurrió, con lo cual se deduce que el factor determinante para que disminuya la FM es tener también una masa muscular disminuida28.
Por último, se halló que otro factor asociado tanto al bajo RF como a la FM disminuida es el estado nutricional. Así pues, comparado con los adultos mayores eutróficos, se obtuvo que los adultos mayores con sobrepeso/obesidad tienen mayor probabilidad de presentar bajo RF y los adultos mayores con bajo peso tiene mayor probabilidad de presentar FM disminuida. Las mismas asociaciones fueron encontradas en un estudio japonés, en el que se asociaron menores valores de IMC con menor fuerza de prensión manual y menor fuerza de extensión/flexión de rodilla; además, de un menor RF a un mayor IMC29. Otros estudios estadounidense e italiano corroboran dicha información28,30. La explicación que le da el estudio japonés a esta relación es que el centro de presión del pie al caminar aumenta con el peso. Esto indica que las personas con mayores valores de IMC son más propensas a perder su equilibrio, ya que es más difícil soportar el peso corporal y mantener un centro de gravedad en una posición uniforme29.
Finalmente, para al grupo de pacientes con diabetes, se analizó la posible asociación entre el tiempo de enfermedad y los «outcomes» «bajo RF» y «fuerza muscular disminuida»; sin encontrar relación alguna, ni siquiera con los pacientes que tenían más elevado tiempo de enfermedad. Esto posiblemente se haya debido a los criterios de exclusión considerados para los pacientes con diabetes, así como a un tamaño insuficiente para encontrar diferencias significativas en este grupo.
Por otro lado, todas las variables asociadas son características comunes presentes en los adultos mayores. Es por ello por lo que la medición tanto de FM como de RF debería formar parte de una evaluación integral más completa como predictores del estado de salud del paciente. Asimismo, se recomendaría aplicar dichas evaluaciones en la consulta externa del adulto mayor, ya que por todos los estudios revisados se concluye que la FM disminuida y el bajo RF no solo son indicadores independientes de morbimortalidad, sino también de funcionalidad, y esta es un factor de riesgo crucial que determina el estado de salud del adulto mayor.
El estudio presenta ciertas limitaciones. Al ser un estudio transversal, no se pudo observar el efecto de la diabetes sobre la funcionalidad de los adultos mayores a lo largo del tiempo. Por otro lado, no hay consenso sobre qué métodos se deben utilizar para evaluar el RF y la FM. Es por ello por lo que en los estudios disponibles al respecto se utilizan distintos métodos y fue difícil establecer una comparación sobre los resultados obtenidos. Asimismo, hubo una marcada diferencia de edades entre ambos grupos, ya que la población de pacientes con diabetes incluyó a personas más jóvenes en comparación con el grupo sin diabetes, aspecto que ha sido discutido. Además, los pacientes con diabetes tuvieron una mayor prevalencia de sobrepeso/obesidad que, como se observó en nuestros resultados, también influyen sobre el RF y la FM, como la edad. Por tanto, futuros estudios prospectivos podrían parear o controlar por ambos factores (edad y sobrepeso/obesidad) para establecer la relación entre DM con RF y FM.
En conclusión, no se encontró una asociación entre la DM2 y el bajo RF ni la FM disminuida. Sin embargo, sí se encontró asociación entre el bajo RF y ser mujer, presentar antecedente de hospitalización, tener sobrepeso/obesidad y con el avance de la edad. Por último, la FM disminuida se asoció con tener antecedente de hospitalización, porcentaje alto de grasa corporal, bajo peso, y también con la edad (a mayor edad, menor FM).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.