Los tumores adrenales feminizantes son muy raros. Se presenta el estudio clínico y hormonal de un varón de 49 años hasta su fallecimiento, 6 años después del diagnóstico, junto con una revisión de los otros 5 casos descritos en España.
El paciente consultó por ginecomastia y disminución de la libido; se halló gran elevación de estrógenos, testosterona en el límite bajo de la normalidad y un tumor suprarrenal derecho que, al extirparlo, se observó que era de histología benigna, informado como adenoma. Tres años después, reapareció la clínica junto con aumento de estrógenos, glucocorticoides y andrógenos; se objetivó recidiva tumoral en el polo superior del riñón derecho y metástasis peritoneales, hepáticas y pulmonares. Tratado con mitotano y aminoglutetimida, las concentraciones hormonales descendieron transitoriamente, pero volvieron a aumentar hasta su fallecimiento a los 6 años del diagnóstico inicial.
Resalta en este caso el carácter aparentemente benigno y unisecretor del tumor para recidivar a los 3 años con carácter maligno y plurisecretor y metástasis generalizadas sin respuesta al tratamiento médico.
Feminizing adrenal tumours are very rare. We report the clinical and hormonal study of a case, a 49 years old male, since his first consultation until his death 6 years after the initial diagnosis, and a review of the other 5 Spanish patients previously published.
His initial symptoms were gynecomastia and libido decrease, with increase of plasmatic and urinary oestrogen levels, plasma testosterone near low normal level and a right adrenal gland tumour that, after its removal, showed a benign histology and was classified as an adrenocortical adenoma. Three years after, initial symptoms returned, with oestrogen, glucocorticoid and androgen hypersecretion, tumour local relapse and peritoneal, liver and lung metastasis. After mitotane and aminoglutethimide therapy, hormonal concentrations fell temporary and then raised again until his death 3 years later.
The main special feature of this case is the apparently benign initial adrenal tumour with only oestrogen hypersecretion, and its relapse 3 years later with secretion of several steroid hormones, generalized metastasis and no response to medical therapy.
Los tumores adrenales feminizantes son muy poco frecuentes. La primera descripción corresponde a Bittorf en 1919, mencionado por Mc Fadzean1 en 1946 que publicó el caso de un varón de 29 años y mencionaba otros 5 anteriores. La revisión más amplia fue realizada por Gabrilove et al2 en 1965, que recopilaron 52 casos. En niñas pueden presentarse como una seudopubertad isosexual; en niños, como ginecomastia con virilización, y en varones adultos, el primer síntoma suele ser ginecomastia, muchas veces asociada a síndrome de Cushing. No es raro que en principio se los considere benignos, pero a menudo metastatizan después, por lo que se aconseja vigilar su evolución. Abiven et al3, en una serie de 202 casos de cánceres adrenocorticales, describen 154 (76%) como funcionantes, pero sólo 6 secretaban estradiol, junto con cortisol y andrógenos, cortisol solo o cortisol y aldosterona.
En nuestro hospital, a lo largo de 40 años, entre 56 casos de cánceres suprarrenales, sólo hemos detectado el caso que pasamos a describir ya que, aunque data de hace tres décadas, sólo se han descrito otros 5 en España4-8, todos ellos posteriores a nuestra primera comunicación9. Además, tiene peculiaridades que lo hacen diferente, no sólo por haberlo considerado inicialmente adenoma, por los datos clínicos e histológicos, sino también por el carácter plurisecretor que desarrolló al recidivar y que persistió hasta el fallecimiento del paciente.
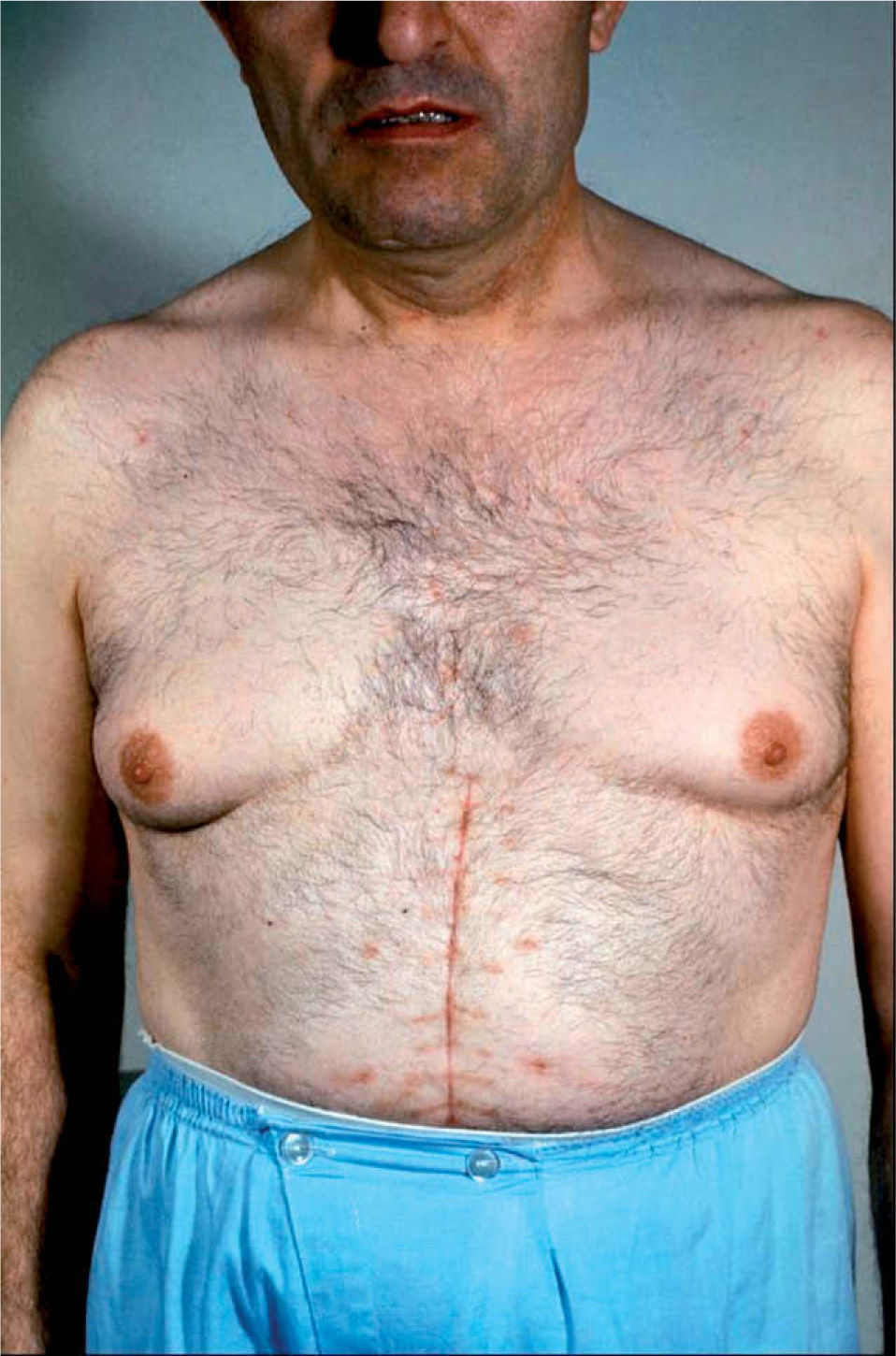
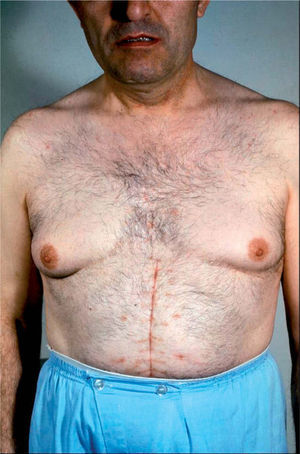
CASO CLÍNICOVarón de 49 años, que consultó por primera vez en septiembre de 1977 por presentar desde hacía 2–3 años disminución progresiva de la libido, hipertensión arterial tratada con tiacidas y, en los últimos meses, crecimiento y tensión mamaria. No tomaba otros fármacos ni tenía antecedentes familiares de interés. En la exploración presentaba peso de 81kg para una talla de 165cm. Alopecia frontotemporal, vello facial y corporal masculinos, ginecomastia bilateral (fig. 1); presión arterial (PA), 160/100mmHg. Vello pubiano normal y testículos algo disminuidos de tamaño (Prader 6-8) y de consistencia normal. Los demás parámetros sin datos patológicos.
Determinaciones hormonales iniciales (valores normales entre paréntesis): folitropina (FSH), 3,1 (3-10), y lutropina (LH), 17 (4-12) mU/ml; testosterona total, 315 (400-900) ng/dl; estrógenos en orina de 24 horas: totales, 166 y 100 (6-14) μg, con estrona (E1), 41; estradiol (E2), 0,6, y estriol (E3), 59μg/24h; 17-hidroxiesteroides (17-OHS), 11 (6-12) mg/24h, con aumento a 17mg tras corticotropina sintética (ACTH); 17-cetosteroides (17-KS), 20 (10-20) mg/24h sin variación tras ACTH; cortisol en plasma basal, 14,5 (8-20) μg/dl, y nocturno, 8μg/dl; ACTH, 12 (25-65) pg/ml; prolactina (PRL), 17 (5-15) ng/ml con respuesta a 53 tras protirrelina (TRH); triyodotironina (T3) total, 155 (80-180) ng/dl; tiroxina (T4) total, 10 (5-12) μg/dl, y tirotropina (TSH), 1 (0,5-4,5) μU/ml; pregnanotriol urinario, 2,1 (0,5-3) mg/ 24h.
Pruebas de imagen: pielografías descendentes normales. En la gammagrafía suprarrenal se captaban ambas suprarrenales de forma simétrica. La flebografía suprarrenal mostraba una izquierda normal, y en la derecha se observaba una vascularización anómala.
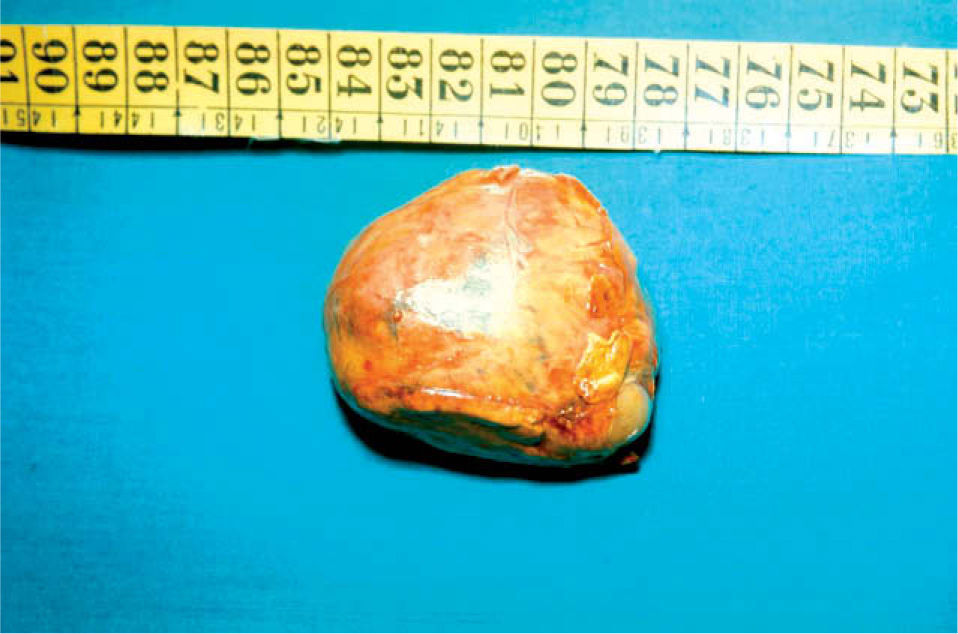
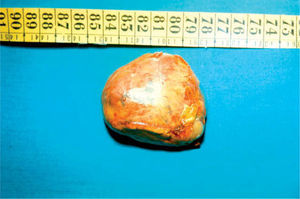
Con el diagnóstico de tumoración suprarrenal derecha, se extirpó en febrero de 1978, con el hallazgo de un tumor de 6-7cm y aspecto encapsulado (fig. 2), sin invasión local, que respetaba el polo superior renal y la cara posterior del hígado y sin aparentes metástasis. La suprarrenal izquierda era normal. El estudio histopatológico mostró una proliferación celular sin atipias y sin invasión vascular ni capsular; el diagnóstico fue de adenoma suprarrenal. Tras la extirpación del tumor, los estrógenos totales urinarios disminuyeron a 4μg/24h; la tensión mamaria desapareció y la ginecomastia disminuyó, pero al no desaparecer totalmente se extirpó, con histología de tejido mamario con hiperplasia canalicular y estroma fibrosa, catalogada como mastopatía benigna.
En los años siguientes permaneció con buen estado general, la PA se mantuvo dentro de valores normales con el tratamiento farmacológico previo, presentó aumento de la alopecia y mejora de la libido. Volvió a consultar en 1980 por tensión mamaria, inapetencia sexual, caída del vello en las piernas, dolor en la región lumbar izquierda y reaparición de la hipertensión arterial. Los análisis hormonales mostraban: 17-OHS, 8,1mg/día; 17-KS, 11,3mg/día; cortisol en plasma basal, 17,5, 29 y 54μg/dl, con 9,5μg/ml por la noche; cortisol libre urinario (CLU), 299μg/día; estrógenos totales de 167 y 508μg/día y fraccionados: E1, 63; E2, 19 y E3, 424μg/día; testosterona total en plasma, 70ng/dl; PRL, 88 y 55ng/ml, y E2 plasmático, 354pg/ml. En la gammagrafía suprarrenal sólo aparecía la imagen de la adrenal izquierda. La gammagrafía ósea no mostró imágenes patológicas.
Se practicó laparotomía exploradora con el hallazgo de una gran masa tumoral en el polo superior del riñón derecho y carcinomatosis diseminada por epiplón, mesenterio, peritoneo parietal e hígado. El estudio histológico de diversos nódulos mostraba imágenes correspondientes a un carcinoma de origen suprarrenal.
Se inició tratamiento con mitotano (12g/día) con leve mejora en las alteraciones hormonales; pero al observarse en la radiografía de tórax múltiples imágenes compatibles con metástasis pulmonares, se sustituyó el mitotano por aminoglutetimida (750mg/día), con lo que se apreció reducción de estrógenos urinarios totales y estradiol plasmático, junto con elevación de testosterona. Seis meses después, los datos hormonales volvieron a empeorar por lo que se asociaron mitotano y aminoglutetimida, tratamiento que fue relativamente eficaz durante 6-8 meses.
Posteriormente, la ecografía abdominal mostró metástasis hepáticas e invasión local desde la zona suprarrenal derecha; el estado clínico empeoró, la PA aumentó hasta 210/130mmHg y presentó edemas maleolares. Meses después siguió empeorando, por lo que se cambió el tratamiento por adriamicina más 5-fluorouracilo, sin mejoría, hasta que presentó rápido deterioro con hiperglucemia, hipopotasemia e insuficiencia cardíaca, y falleció en diciembre de 1983.
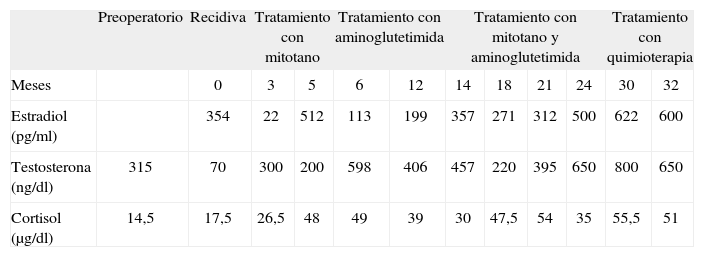
La evolución de las determinaciones hormonales se refleja en la tabla 1.
Evolución de las concentraciones plasmáticas de estradiol, testosterona y cortisol
| Preoperatorio | Recidiva | Tratamiento con mitotano | Tratamiento con aminoglutetimida | Tratamiento con mitotano y aminoglutetimida | Tratamiento con quimioterapia | |||||||
| Meses | 0 | 3 | 5 | 6 | 12 | 14 | 18 | 21 | 24 | 30 | 32 | |
| Estradiol (pg/ml) | 354 | 22 | 512 | 113 | 199 | 357 | 271 | 312 | 500 | 622 | 600 | |
| Testosterona (ng/dl) | 315 | 70 | 300 | 200 | 598 | 406 | 457 | 220 | 395 | 650 | 800 | 650 |
| Cortisol (μg/dl) | 14,5 | 17,5 | 26,5 | 48 | 49 | 39 | 30 | 47,5 | 54 | 35 | 55,5 | 51 |
A continuación se resumen otros casos similares comunicados en nuestro país (tabla 2):
- –
Barceló et al4 (1979): mujer de 69 años que consulta por hemorragia vaginal de 2 meses de evolución tras menopausia 18 años antes. En el estudio hormonal inicial presentaba estradiol plasmático, 220pg/ml; testosterona, 2ng/ml; FSH, 0,62 U/l, y LH, 1,25 U/l. Tras la extirpación de tumor suprarrenal izquierdo de 10 × 7 × 5cm, con características histológicas de malignidad, los valores hormonales volvieron a cifras normales para su edad y se mantenía asintomática y sin datos de recidiva a los 2 años de seguimiento.
- –
Novoa et al5 (1987): varón de 56 años que consultó por ginecomastia bilateral de 2 años de evolución y dolor en hipocondrio derecho, con masa palpable a la exploración. En el esudio hormonal presentaba estradiol, 865pg/ml; testosterona, 5,5ng/ml; 17-KS, 26,2mg/24h; delta-4-androstendiona (4-A), 10,8ng/ml, y deshidroepiandrosterona (DHEA), 15,2ng/ml. En la laparotomía se encontró un tumor irresecable, y el paciente falleció 4 días después. El análisis histológico confirmó que se trataba de un carcinoma suprarrenal.
- –
Montaña et al6 (1988): varón de 30 años con antecedentes de HTA de 10 años de evolución, que consultó por distensión abdominal y astenia de 1 mes de evolución; a la exploración presentaba ginecomastia bilateral y una gran masa en el hipocondrio derecho. El estudio hormonal mostraba cortisol plasmático basal de 36μg/dl sin descenso nocturno; CLU, 1.440μg/24h; 17-KS, 36,9mg/24h; deshidroepiandrosterona sulfato (DHEA-S), 10μg/ml; E2, 290pg/ml; testosterona, 88ng/dl; FSH indetectable; LH, 2 U/l y aldosterona sérica > 1.200pg/ ml. Se practicó biopsia hepática con el resultado de metástasis de carcinoma suprarrenal por lo que se inició tratamiento con mitotano, el paciente falleció 2 meses y medio después.
- –
Paja et al7 (1994): varón de 39 años que consultó por ginecomastia bilateral y disminución de la libido de 5 años de evolución; a la exploración sólo destacaba la ginecomastia y una PA de 180/120mmHg. En las determinaciones hormonales presentaba marcado aumento de las concentraciones plasmáticas de E2, progesterona y 17-hidroxiprogesterona (17OH-P), que respondía al estímulo con ACTH y se inhibía tras administración de dexametasona. Se extirpó un tumor de 5 × 4 × 4,5cm, con aspecto histológico de benignidad, con lo que se normalizaron las determinaciones hormonales y, al cabo de 9 años, el paciente continuaba asintomático, normotenso y con valores hormonales normales.
- –
De Pablos et al8 (1997): mujer de 63 años en estudio por hirsutismo grave, alopecia frontal, acné, estrías cutáneas y voz androgénica. En la analítica destacaban: testosterona total, 11,54ng/ml (libre, 55pg/ml); 4-A, 5,8ng/ml; DHEA, 3,7ng/ml; E2, 226pg/ml; CLU, 603 y 759μg/día; cortisol plasmático > 20μg/dl, sin inhibición después de administrar 8mg de dexametasona, y FSH, LH y ACTH indetectables. Con el diagnóstico radiológico de tumor suprarrenal izquierdo con metástasis pulmonares, se practicó cirugía citorreductora que confirmó el diagnóstico; la paciente falleció en el postoperatorio.
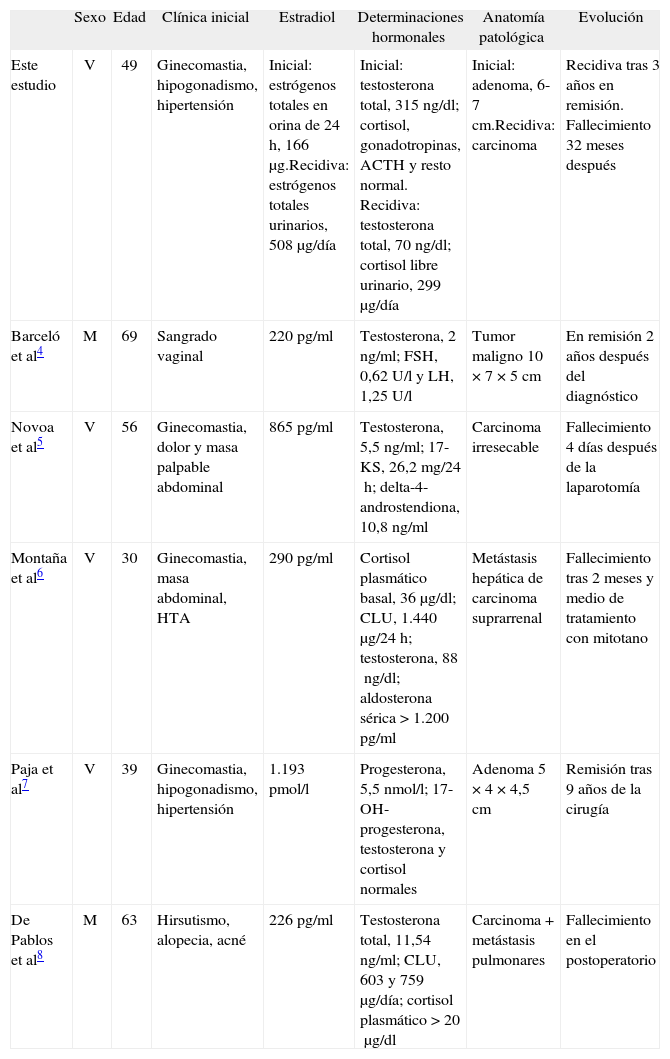
Resumen de los datos clínicos y analíticos de los casos de tumores adrenales feminizantes descritos en España
| Sexo | Edad | Clínica inicial | Estradiol | Determinaciones hormonales | Anatomía patológica | Evolución | |
| Este estudio | V | 49 | Ginecomastia, hipogonadismo, hipertensión | Inicial: estrógenos totales en orina de 24h, 166μg.Recidiva: estrógenos totales urinarios, 508μg/día | Inicial: testosterona total, 315ng/dl; cortisol, gonadotropinas, ACTH y resto normal. Recidiva: testosterona total, 70ng/dl; cortisol libre urinario, 299μg/día | Inicial: adenoma, 6-7cm.Recidiva: carcinoma | Recidiva tras 3 años en remisión. Fallecimiento 32 meses después |
| Barceló et al4 | M | 69 | Sangrado vaginal | 220pg/ml | Testosterona, 2ng/ml; FSH, 0,62 U/l y LH, 1,25 U/l | Tumor maligno 10 × 7 × 5cm | En remisión 2 años después del diagnóstico |
| Novoa et al5 | V | 56 | Ginecomastia, dolor y masa palpable abdominal | 865pg/ml | Testosterona, 5,5ng/ml; 17-KS, 26,2mg/24h; delta-4-androstendiona, 10,8ng/ml | Carcinoma irresecable | Fallecimiento 4 días después de la laparotomía |
| Montaña et al6 | V | 30 | Ginecomastia, masa abdominal, HTA | 290pg/ml | Cortisol plasmático basal, 36μg/dl; CLU, 1.440μg/24h; testosterona, 88ng/dl; aldosterona sérica > 1.200pg/ml | Metástasis hepática de carcinoma suprarrenal | Fallecimiento tras 2 meses y medio de tratamiento con mitotano |
| Paja et al7 | V | 39 | Ginecomastia, hipogonadismo, hipertensión | 1.193 pmol/l | Progesterona, 5,5nmol/l; 17-OH-progesterona, testosterona y cortisol normales | Adenoma 5 × 4 × 4,5cm | Remisión tras 9 años de la cirugía |
| De Pablos et al8 | M | 63 | Hirsutismo, alopecia, acné | 226pg/ml | Testosterona total, 11,54ng/ml; CLU, 603 y 759μg/día; cortisol plasmático > 20μg/dl | Carcinoma + metástasis pulmonares | Fallecimiento en el postoperatorio |
17-KS: 17-cetosteroides; ACTH: corticotropina; CLU: cortisol libre urinario; FSH: folitropina; LH: lutropina; M: mujer; V: varón.
Los tumores adrenales feminizantes son muy poco frecuentes. Salvo la revisión de Gabrilove et al2, la mayoría de los casos descritos son individuales o casuísticas muy escasas; se estima que no superan los 200 casos actualmente. Abiven et al3 sólo hallaron 6 entre 202 carcinomas corticoadrenales, y ninguno secretaba sólo estradiol, y Moreno et al10 hallaron 3 casos entre 801 adrenalectomías a lo largo de 33 años.
La ginecomastia suele ser el motivo de consulta inicial en la mayoría de los varones adultos; su patogenia está en relación con la secreción estrogénica del tumor, aunque dominen los estrógenos de acción más débil, como la estrona y el estriol. La ginecomastia en varones adultos, excluidas las medicamentosas y ciertas enfermedades, obliga a pensar en causas menos frecuentes, como el tumor testicular de células de Leydig11 y el más raro tumor feminizante suprarrenal. El origen de la secreción estrogénica es la sobreproducción tumoral de esteroides normalmente producidos por la corteza adrenal, aunque en escasa cantidad. Phan12 encuentra feminización en el 10% de los carcinomas adrenales, pero lo atribuye a la conversión de androstendiona en estrógenos, no a la secreción directa de estrógenos por la corteza adrenal.
Otra cuestión es la frecuente adscripción de la secreción estrogénica a un adenoma. Ya en la revisión de Gabrilove et al2 se señalaba este hecho, pero incluso cuando la descripción histológica sea de benignidad, el clínico debe sospechar esa posibilidad y estar muy alerta en las sucesivas revisiones ante cualquier elevación de estrógenos. Sin embargo, en el caso de Paja et al7 el tumor inicial se interpretó como adenoma y el paciente seguía en remisión 9 años después.
El aumento de los 17-KS urinarios al final de la evolución, junto con el aumento de testosterona, indica hiperproducción de andrógenos por el tumor, dato típico de los síndromes de Cushing por carcinomas suprarrenales3, pero también en algunos casos de tumor feminizante. Otras comunicaciones también resaltan el carácter plurisecretor de estos tumores, generalmente desde el principio2, 6; sin embargo, en nuestro caso sólo se manifestó tras la recidiva, además del aumento de estrógenos y la excesiva formación de andrógenos, por el gran aumento del cortisol con descenso de ACTH y clínica final de síndrome de Cushing. Coincidiendo con este aumento de cortisol, se produjo un aumento de la PA sólo en los últimos meses de evolución, pese a que el hipercortisolismo bioquímico ya era patente desde el inicio de la recidiva.
Como conclusiones de nuestro caso, aparte de la rareza de su presentación, hay que señalar el diagnóstico erróneo inicial de adenoma, lo que apunta a extremar la prudencia en casos similares. Además, el carácter unisecretor inicial se transformó en plurisecretor después de la recidiva, confirmando su potencialidad, aunque inicialmente se revelen como unisecretores de estrógenos.