El estreñimiento y la hiporexia son las manifestaciones clínicas de índole gastrointestinal más habituales en los pacientes hipotiroideos, que acontecen como consecuencia de la disminución generalizada de la motilidad del tubo digestivo, y que rara vez puede desencadenar un cuadro seudoobstructivo que suele responder a la administración de la hormona tiroidea1. Así, la aparición de complicaciones gastrointestinales que precisen intervención quirúrgica es anecdótica2. La ablación del remanente tiroideo tras la intervención quirúrgica en pacientes con cáncer diferenciado de tiroides (CDT) requiere de la estimulación con la TSH, la cual se puede realizar mediante la administración de la TSH recombinante humana α o bien tras la suspensión del tratamiento con levotiroxina con la consiguiente elevación de la TSH endógena. Esta situación de hipotiroidismo yatrógeno en un importante número de casos es sintomática, afectando la calidad de vida de los pacientes3, aunque la clínica es transitoria y habitualmente tolerada de una manera aceptable en la mayoría de los casos. No obstante, el estreñimiento secundario a la hipomotilidad intestinal es una de sus manifestaciones secundarias más frecuentemente referidas3. A continuación, comunicamos el caso de una paciente que tras la preparación en hipotiroidismo para la ablación con I-131 tras una intervención quirúrgica de un CDT desarrolló un cuadro de abdomen agudo como una complicación excepcional.
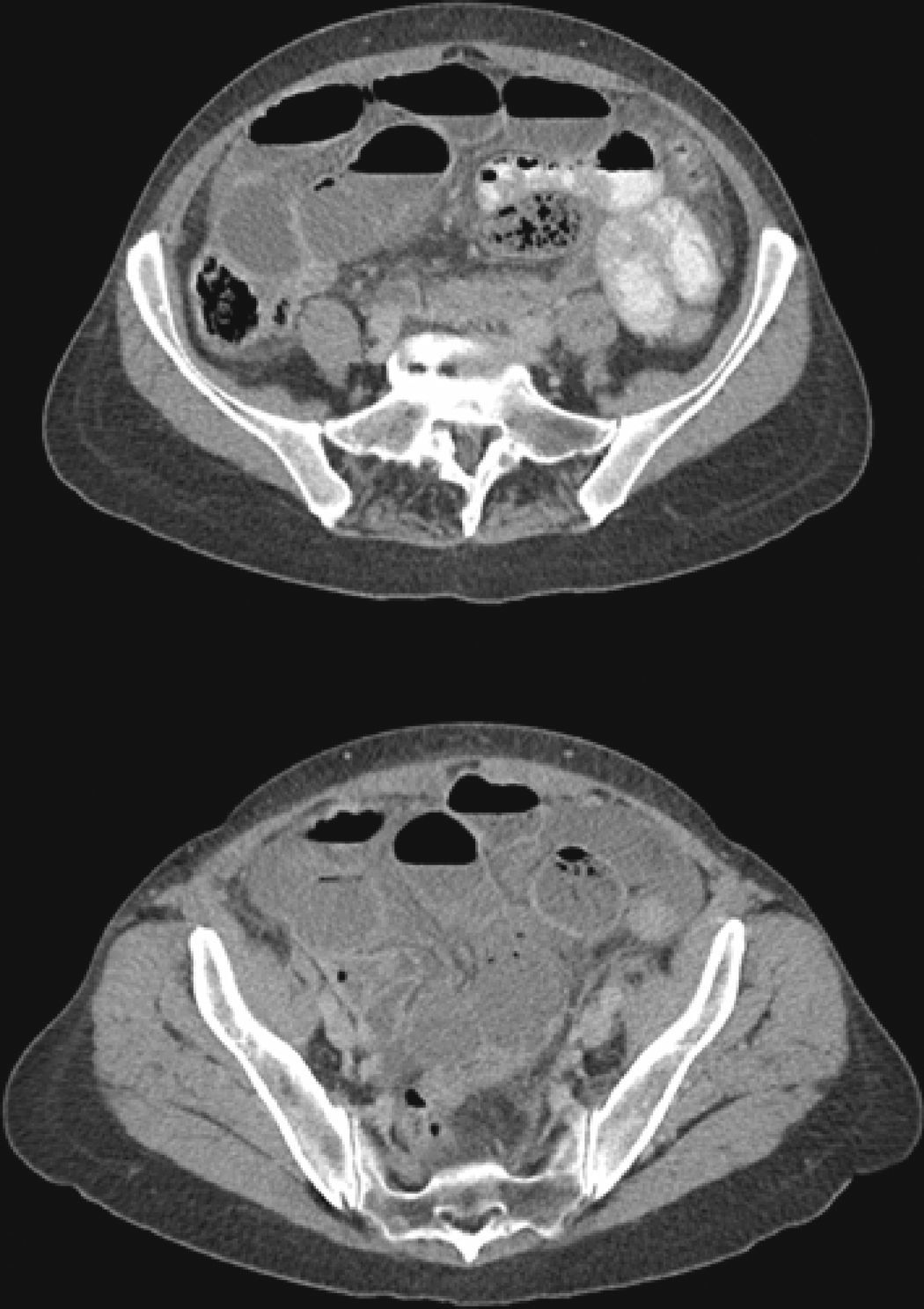
Una mujer de 59 años acude al Servicio de Urgencias de nuestro centro por un cuadro de dolor continuo en el hemiabdomen derecho con picos de exacerbación de tipo cólico de 72h de evolución, sensación distérmica y escalofríos, náuseas, vómitos alimentariobiliosos y ausencia de deposición durante el episodio. No refería intervenciones quirúrgicas o traumatismos abdominopélvicos entre sus antecedentes personales ni sintomatología abdominal crónica o intermitente previamente. Cinco meses antes fue intervenida de un carcinoma papilar de tiroides de 15mm unifocal, practicándose tiroidectomía total y 7d antes de acudir al Servicio de Urgencias recibió tratamiento ablativo con I-131 en hipotiroidismo (TSH: 58mUI/L, T4L indetectable) tras la suspensión durante 4 semanas del tratamiento supresor con levotiroxina, observándose una captación exclusiva sobre el lecho tiroideo en el rastreo corporal realizado posablación. En la exploración física la paciente estaba afebril y hemodinámicamente estable, aunque impresionaba de mal estado general. La exploración abdominal denotaba una disminución de ruidos hidroaéreos y timpanismo generalizado en un abdomen distendido y doloroso a la palpación de forma difusa sin masas ni visceromegalias y con signos de irritación peritoneal. En la analítica de Urgencias destacaba únicamente la presencia de leucocitosis (17.070 células/mm3) con un porcentaje de neutrófilos del 94%. Se realizó una TC abdominal (fig. 1), objetivándose una dilatación de las asas del intestino delgado desde el origen del yeyuno hasta el íleon, excepto los 25-30cm distales donde presentaba un cambio de calibre sin identificarse la causa subyacente, líquido libre intraperitoneal y cavidad gástrica distendida con contraste oral. Ante estos hallazgos se indicó laparotomía exploradora, objetivándose una dilatación de las asas del intestino delgado hasta el nivel del íleon distal que se encontraba rotado y obstruido por una brida congénita que ocasionaba compromiso vascular y signos de isquemia intestinal no reversible. Se resecaron 15cm del íleon comprometido, realizándose una anastomosis laterolateral y un lavado de cavidad abdominal, observándose un vaciamiento retrógrado normal de las asas sin otros hallazgos. El estudio histopatológico se informó como segmento de intestino delgado con lesiones de necrosis isquémica y signos de intensa peritonitis. El postoperatorio precoz cursó sin incidencias de interés, iniciándose la tolerancia y el tratamiento con levotiroxina oral a las 72h. Tras la intervención la paciente no ha presentado nueva semiología abdominal ni datos de persistencia-recurrencia de neoplasia tiroidea hasta la actualidad.
En nuestro conocimiento no existe ningún caso publicado de características similares en el que concurran estas 2 raras circunstancias: un íleo paralítico secundario a hipotiroidismo tras la retirada del tratamiento con levotiroxina para la administración de I-131 en un paciente con CDT que desemboca en una hernia intestinal incarcerada sobre una brida congénita inadvertida y asintomática hasta ese momento. En el hipotiroidismo existe un aumento del tiempo de tránsito orocecal4, disminución del peristaltismo esofágico5, enlentecimiento del vaciamiento gástrico6 e hipomotilidad intestinal que afecta fundamentalmente al intestino grueso4, habitualmente leves, y que mejoran con la administración de la levotiroxina7. No obstante, situaciones de hipotiroidismo grave y prolongado pueden cursar con íleo paralítico o cuadros seudoobstructivos reversibles con el tratamiento hormonal8 y, rara vez, desembocar en una isquemia intestinal ocasionalmente fatal9. La etiopatogenia subyacente a esta hipomotilidad no está bien elucidada. La atonía colónica podría estar mediada por 2 mecanismos: una infiltración mixedematosa submucosa con separación de las fibras musculares de los ganglios del plexo de Auerbach8 y una neuropatía autonómica grave de las fibras nerviosas extrínsecas del colon y del plexo mientérico9.
La obstrucción intestinal por una brida congénita originada en estructuras embrionarias como el canal vitelino, la arteria y las venas vitelinas, y el uraco o en un acoplamiento anormal de las capas peritoneales durante la embriogénesis10 es poco frecuente en la edad pediátrica y excepcional en adultos11. Constituye un importante dilema diagnóstico preoperatorio por su escasa frecuencia, aunque debe incluirse en el diferencial de todo paciente con cuadro obstructivo sin antecedentes abdominales de interés. Su localización más frecuente es entre el colon ascendente y el íleon terminal, seguida del ligamento de Treitz y del íleon terminal10, y puede tanto provocar un estrangulamiento del intestino delgado como ser causa de dolor abdominal en pacientes con enfermedad intestinal funcional. No existen pruebas de imagen específicas, aunque la TC, la RM y las pruebas baritadas, en caso de ser factible su realización, hacen sospechar el diagnóstico. El tratamiento quirúrgico diagnóstico-terapéutico mediante laparotomía abierta o laparoscopia consiste en la resección de la banda y del segmento intestinal necrosado. En nuestra paciente la dilatación y la atonía intestinal ocasionada por el hipotiroidismo desencadenó la torsión e incarceración del segmento intestinal proximal sobre el eje de la banda congénita, requiriendo la resección quirúrgica del segmento necrosado.
En conclusión, presentamos una complicación excepcional y potencialmente letal de la preparación en hipotiroidismo del tratamiento ablativo con I-131 en pacientes con CDT. Dentro del diagnóstico diferencial de un cuadro de origen abdominal en un paciente mixedematoso debemos considerar la presencia poco frecuente de una brida congénita desenmascarada por la hipomotilidad intestinal provocada por el hipotiroidismo.