Describir la práctica clínica en VIH/infecciones de transmisión sexual (ITS) de los médicos de familia (MF) y las barreras con las que se encuentran para realizar su diagnóstico.
Material y métodosSe distribuyó un cuestionario anónimo online a los socios de 2sociedades españolas de MF.
ResultadosParticiparon 1.308 MF. El 39,3% habían recibido formación sobre VIH/ITS en los últimos 3años. El 21,2% se sentían incómodos al hablar de sexo con el paciente.
ConclusionesSe identificaron carencias importantes en los recursos necesarios para el diagnóstico de VIH/ITS, así como en los circuitos disponibles.
To describe the clinical practice of the General Practitioner (GP) in HIV and sexually transmitted infections (STIs) and the obstacles they face in diagnosing them.
Materials and methodsAn anonymous questionnaire was distributed online to members of two Spanish GP Societies.
ResultsA total of 1.308 GP took part in the survey, which showed that 39.3% had received training on HIV/STI in the last three years, and 21.2% felt uncomfortable talking about sex with the patient.
ConclusionsWe identified important deficiencies in the resources needed for diagnosis of HIV/STI and in the circuits for referral.
En 2010, desde las 15comunidades autónomas (71% de la población estatal) notificantes en el sistema de información sobre nuevos diagnósticos del virus de la inmunodeficiencia humana (VIH) del Centro Nacional de Epidemiología, se recibió la notificación de 2.907 nuevos diagnósticos de infección por el VIH, 8,8 por 100.000habitantes1. El 45,4% de los nuevos diagnósticos fueron tardíos, es decir, presentaban en el momento del diagnóstico una cifra de CD4<350 células/μl1. El retraso diagnóstico afecta principalmente a hombres heterosexuales y aumenta proporcionalmente con la edad1. El diagnóstico precoz de infección por el VIH permite disminuir la morbimortalidad de las personas afectadas2, así como modificar las conductas que favorecen su transmisión3. Durante los últimos años ha aumentado la relevancia a nivel mundial de las infecciones de transmisión sexual (ITS) como problema de salud pública4. Las ITS facilitan la transmisión del VIH, aumentando su infecciosidad y su susceptibilidad5. El diagnóstico y el tratamiento tempranos de las ITS deberían formar parte de las estrategias preventivas de la infección por VIH. En España, donde no se dispone de una red de clínicas especializadas en ITS tal como ocurre en países como el Reino Unido, los servicios de atención primaria (AP) son claves para plantear intervenciones preventivas de VIH/ITS, incluyendo el cribado oportunista de la infección por el VIH. AP es el primer punto de contacto de la población con el sistema sanitario, la mayor parte de la población acude exclusivamente a este tipo de servicios y es altamente probable que personas infectadas por el VIH que aún no son conscientes de su infección acudan a AP por otros motivos. Un reciente estudio realizado en el Reino Unido ha demostrado que los médicos de familia (MF) a menudo pierden oportunidades para testar6. Las últimas guías europeas para la realización de la prueba del VIH instan a los MF a reconocer a los pacientes de riesgo y ofrecérsela7. En España, AP constituye el escenario idóneo para realizar el cribado oportunista de VIH/ITS basado en la anamnesis sobre conductas de riesgo y la presencia de condiciones o enfermedades indicativas de infección por VIH. Se dispone de poca información a nivel estatal sobre cómo los MF españoles abordan las ITS y el VIH en sus consultas y cuáles son los recursos que tienen disponibles para ello. Los objetivos del presente estudio son describir la práctica clínica en VIH/ITS que realizan los MF y las barreras con las que se encuentran para realizar su diagnóstico.
Material y métodosEstudio transversal en una muestra de conveniencia en el que se realizó una encuesta a MF socios de la Societat Catalana de Medicina Familiar i Comunitària (CAMFiC) y la Sociedad Española de Medicina de Familia y Comunitaria (semFYC). Se elaboró un cuestionario online, anónimo y de autocumplimentación que recogía la siguiente información: datos sociodemográficos de los participantes, práctica clínica, formación sobre VIH/ITS, y recursos y limitaciones para su diagnóstico. Previamente al inicio del estudio el cuestionario se pilotó en un grupo de 34MF. El cuestionario estaba disponible en las páginas web de ambas sociedades. Al inicio del estudio se envió una carta por correo electrónico a todos los socios (19.500) describiendo el estudio y se incluyó el enlace para acceder al cuestionario. El periodo de recogida de información fue del 15 de junio al 31 de octubre de 2010, enviándose un recordatorio en septiembre. Se recogió información sobre grado de acuerdo con la disponibilidad de determinados recursos para la práctica clínica y el nivel de satisfacción con diversos aspectos de la atención de este tipo de consultas. Para ello se utilizaron escalas de 10puntos, en las que se recategorizaron las puntuaciones de 7puntos o más como «dispone de recursos» y «se siente satisfecho». Se procedió de la misma manera para la recogida de información acerca de la frecuencia de realización de una serie de acciones relacionadas con la práctica clínica, asumiéndose como prácticas habituales todas aquellas respuestas con valores iguales o superiores a 7puntos. Se realizó un análisis descriptivo de la muestra y se compararon proporciones mediante el test χ2 de Pearson para analizar diferencias en función de las características de los MF (edad, especialidad y ambiente de trabajo). Se calcularon OR crudas para la variable dependiente «sentirse incómodo al tratar temas relacionados con la sexualidad». Un valor de p<0,05 fue considerado como diferencia estadísticamente significativa. Para el análisis de los datos se utilizó el programa estadístico SPSS® versión 17.0.
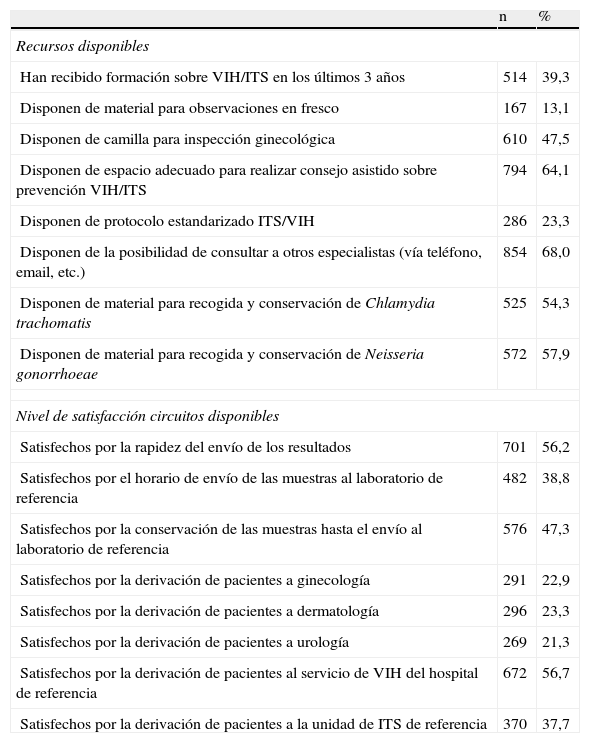
ResultadosParticiparon en el estudio 1.308 MF (tasa de respuesta del 6,7%). La media de edad de los participantes fue de 40,6 años. La mayoría (90,8%) eran especialistas en medicina familiar y comunitaria y trabajaban en un ambiente urbano (63,9%). El 37,6% de los encuestados ejercían en Cataluña, el 14,2% en la Comunidad de Madrid, el 10,9% en Andalucía y el resto (37,3%) en otras comunidades autónomas. Frente a un caso de ITS, realizaban habitualmente cribado para otras ITS, incluyendo el VIH, seguimiento del paciente y estudio de contactos el 88,6, el 75,85 y el 47,0% de los encuestados, respectivamente (tabla 1). El 39,3% de los MF participantes habían recibido formación sobre VIH/ITS en los últimos 3años. En los modelos univariados la edad fue un factor asociado al nivel de formación, observándose una mayor proporción de MF que habían recibido formación en el grupo de menores de 30años (OR: 3,18, IC95%: 1,23-4,52) y en los de edades comprendidas entre los 30 y los 40 años (OR: 1,53, IC95%: 1,20-1,95) respecto a los mayores de 50 años. El nivel de formación también variaba según el ambiente de trabajo, siendo en el ambiente urbano (OR: 1,84, IC95%: 1,32-2,56) y semiurbano (OR: 1,60, IC95%: 1,08-2,36) donde se observaba un mayor número de MF que habían recibido formación respecto al ambiente rural. El 88,1% de los participantes consideraban necesario recibir formación en aspectos clínicos del VIH, técnicas diagnósticas de VIH (82,2%), técnicas diagnósticas de ITS (91,4%) y consejo asistido pre y post prueba (86,1%). El resto de recursos disponibles para realizar el diagnóstico de las ITS y el nivel de satisfacción de los circuitos para el envío de muestras al laboratorio de referencia y derivación de pacientes se muestran en la tabla 2. El 21,2% de los encuestados estaba de acuerdo con la afirmación «Me siento incómodo cuando trato temas relacionados con la sexualidad del paciente», en los modelos univariados la edad fue un factor asociado a sentirse incómodo, y los mayores de 40años eran los que se sentían más incómodos respecto a los más jóvenes (OR: 2,36, IC95%: 1,45-3,86), así como haber recibido formación acerca de VIH/ITS en los últimos 3años, siendo los que no habían recibido formación los que se sentían más incómodos (OR: 1,43, IC95%: 1,08-1,90).
Recursos, limitaciones y grado de satisfacción de los circuitos disponibles de los médicos de familia participantes en la encuesta. España; n = 1.308
| n | % | |
| Recursos disponibles | ||
| Han recibido formación sobre VIH/ITS en los últimos 3 años | 514 | 39,3 |
| Disponen de material para observaciones en fresco | 167 | 13,1 |
| Disponen de camilla para inspección ginecológica | 610 | 47,5 |
| Disponen de espacio adecuado para realizar consejo asistido sobre prevención VIH/ITS | 794 | 64,1 |
| Disponen de protocolo estandarizado ITS/VIH | 286 | 23,3 |
| Disponen de la posibilidad de consultar a otros especialistas (vía teléfono, email, etc.) | 854 | 68,0 |
| Disponen de material para recogida y conservación de Chlamydia trachomatis | 525 | 54,3 |
| Disponen de material para recogida y conservación de Neisseria gonorrhoeae | 572 | 57,9 |
| Nivel de satisfacción circuitos disponibles | ||
| Satisfechos por la rapidez del envío de los resultados | 701 | 56,2 |
| Satisfechos por el horario de envío de las muestras al laboratorio de referencia | 482 | 38,8 |
| Satisfechos por la conservación de las muestras hasta el envío al laboratorio de referencia | 576 | 47,3 |
| Satisfechos por la derivación de pacientes a ginecología | 291 | 22,9 |
| Satisfechos por la derivación de pacientes a dermatología | 296 | 23,3 |
| Satisfechos por la derivación de pacientes a urología | 269 | 21,3 |
| Satisfechos por la derivación de pacientes al servicio de VIH del hospital de referencia | 672 | 56,7 |
| Satisfechos por la derivación de pacientes a la unidad de ITS de referencia | 370 | 37,7 |
El presente estudio muestra que la promoción del diagnóstico y tratamiento precoces de VIH/ITS en AP en España es insuficiente. Se hace evidente la falta de acceso a recursos necesarios para el diagnóstico de estas patologías y circuitos asistenciales específicos, así como el acceso a formación especializada. Dos de cada 3MF participantes no disponen de un protocolo estandarizado para VIH e ITS. Menos de la mitad disponen en su consulta de una camilla adecuada para realizar inspección ginecológica, y muy pocos cuentan con material para recogida de muestras y para hacer observaciones en fresco. Disponer de este material y poder realizar una tinción de Gram en la misma consulta facilitaría enormemente al MF el diagnóstico de las ITS. Se observa también una satisfacción con los circuitos disponibles muy limitada, tanto para las derivaciones de pacientes a otros especialistas como para el envío de muestras al laboratorio de referencia.
Por otra parte, el estudio demuestra que una elevada proporción del colectivo de MF no está siguiendo las recomendaciones vigentes. Esto queda evidenciado por el hecho de que un porcentaje importante de los MF participantes, cuando diagnostican en su consulta un caso de ITS, no realizan habitualmente el cribado para otras ITS, incluyendo VIH, y tampoco el estudio de contactos, lo cual se traduce en oportunidades perdidas de diagnosticar y tratar a pacientes potencialmente infectados por VIH/ITS, aumentando así el riesgo de retraso diagnóstico. Si bien esta mala praxis puede deberse a la baja disponibilidad de recursos, también podría deberse a la poca disponibilidad o voluntad de los MF a realizar este tipo de intervenciones, ya sea porque consideran que los temas relacionados con la sexualidad son difíciles de abordar con los pacientes, o por la propia presión asistencial a la que están sometidos. Diversos estudios realizados en el Reino Unido y en España8,9 han mostrado la dificultad expresada por los MF para ofertar el test del VIH en sus consultas. Las barreras más comúnmente reportadas para esta práctica son: la falta de tiempo, la necesidad de solicitar consentimiento informado, la falta de formación y dificultades de comunicación8,9.
Cabe resaltar que el presente estudio muestra que la edad modifica la práctica clínica de los MF con respecto a las ITS, incluyendo el VIH. Los MF de mayor edad reportan una mayor incomodidad a la hora de hablar de la vida sexual del paciente y se muestran menos proactivos en la búsqueda de formación en VIH/ITS. Es necesario dirigir las políticas públicas a sensibilizar al colectivo de MF de mayor edad sobre la incorporación de las ITS a su práctica clínica habitual no solo para promover la atención integral al paciente, sino también para que el cribado de ITS se pueda hacer efectivo en AP.
Como limitaciones del estudio, se destaca que se ha analizado una muestra oportunista y los resultados no se pueden generalizar al total del colectivo de MF de España. La tasa de respuesta obtenida ha sido baja, tal como era esperable en este tipo de encuestas. Aun así, el número de participantes es importante y superior al de estudios similares9. La información autorreportada acerca de la frecuencia de realización de actividades de buena praxis puede estar sobreestimada. El hecho de que el cuestionario haya sido anónimo puede haber contribuido a disminuir este tipo de sesgo. Debe tenerse en cuenta que la medición de los niveles de satisfacción es altamente subjetiva, así como también lo es la medición del nivel de incomodidad al tratar temas relacionados con la sexualidad del paciente. Por último, no se incluyeron preguntas acerca de la presión asistencial de los participantes, la cual podría modificar su práctica clínica.
En el actual contexto epidemiológico y en un escenario de reducción presupuestaria, parece lógico rentabilizar los recursos existentes, como, por ejemplo, se ha hecho en Cataluña con los centros de atención de salud sexual y reproductiva, así como con la propia red de centros de AP10. Pero para que este modelo sea efectivo, de los datos aquí analizados se extrae que es imprescindible dotar a los MF de las correspondientes actualizaciones y tecnologías diagnósticas para que puedan realizar la historia sexual y el cribado de estas infecciones. Finalmente, la mejora en la eficiencia de los circuitos de derivación de pacientes y envío de muestras biológicas son también intervenciones sin las que será difícil mejorar la participación de los MF en la prevención y el control del VIH y las ITS.
Conflicto de interesesGilead Sciences, S.L., y Leti S.L., han contribuido a la financiación del estudio.
A Álex Febrero de CAMFiC, a Eva Tudela y Muntsa Beltrán de semFYC, a Esteve Muntada del CEEISCAT, así como a todos los médicos de familia que participaron en el estudio.
Los Integrantes del Grupo de Trabajo del Diagnóstico Precoz del VIH en Atención Primaria en España son Cristina Agustí; Laura Fernández; Juanjo Mascort, Ricard Carrillo; Jordi Casabona, Cristina Aguado; Alexandra Montoliu; Xavier Puigdengolas, Mariam de la Poza y Benet Rifà.