Antecedentes
La diseminación intencionada de microorganismos patógenos, o de sustancias de origen biológico, para producir daños económicos y/o sanitarios al causar la muerte o la enfermedad en seres humanos, animales o plantas, o sencillamente con la única finalidad de provocar pánico en la población, es una posibilidad que está generando una creciente preocupación en los últimos años. La aparición de una nueva forma de terrorismo caracterizado por llevar a cabo acciones tremendamente impactantes en la opinión pública, ha puesto en situación de alerta tanto a los sistemas de seguridad como a los de salud pública de numerosos países, que deben adoptar medidas para hacer frente a una eventual acción terrorista en la que se emplee material biológico como arma de destrucción masiva. La biodefensa engloba el conjunto de acciones emprendidas para la prevención y respuesta ante situaciones de alerta y emergencia sanitarias generadas por el bioterrorismo.
La utilización intencionada de agentes microbianos o toxinas procedentes de organismos vivos en campañas militares es un hecho conocido y que se ha venido produciendo, aunque de forma esporádica, ya desde la antigüedad 1,2. Sin embargo, el potencial de estos mismos agentes biológicos con fines bioterroristas no se observó hasta 1984, cuando los integrantes de una secta religiosa provocaron un brote por Salmonella typhimurium contaminando intencionadamente varios restaurantes-buffet en la localidad de Dallas, Oregón 3. No obstante, la dispersión intencionada de esporas de Bacillus anthracis después del ataque terrorista del 11 de septiembre de 2001 en Estados Unidos fue el hecho que desencadenó que las autoridades americanas y del resto del mundo, comenzasen a considerar seriamente el impacto social y los efectos en la salud pública que podrían llegar a causar este tipo de ataques terroristas 4.
Aunque hasta el momento la morbimortalidad ocasionada por los ataques terroristas en los que se han utilizado agentes biológicos ha sido baja, determinados microorganismos pueden considerarse potenciales armas de destrucción masiva, ya que cantidades mínimas de los mismos pueden causar un importante número de víctimas. Además, su adquisición, transformación en armas biológicas y su diseminación, en teoría, son relativamente fáciles 1. No obstante, existen factores que dificultan la diseminación a gran escala de estos agentes, como sugiere el hecho de que la secta "Aum Shinrikyo", la misma que liberara gas sarín en el metro de Tokio en 1995, intentara sin éxito aparente varios actos de bioterrorismo entre 1990 y 1995 en Japón 5.
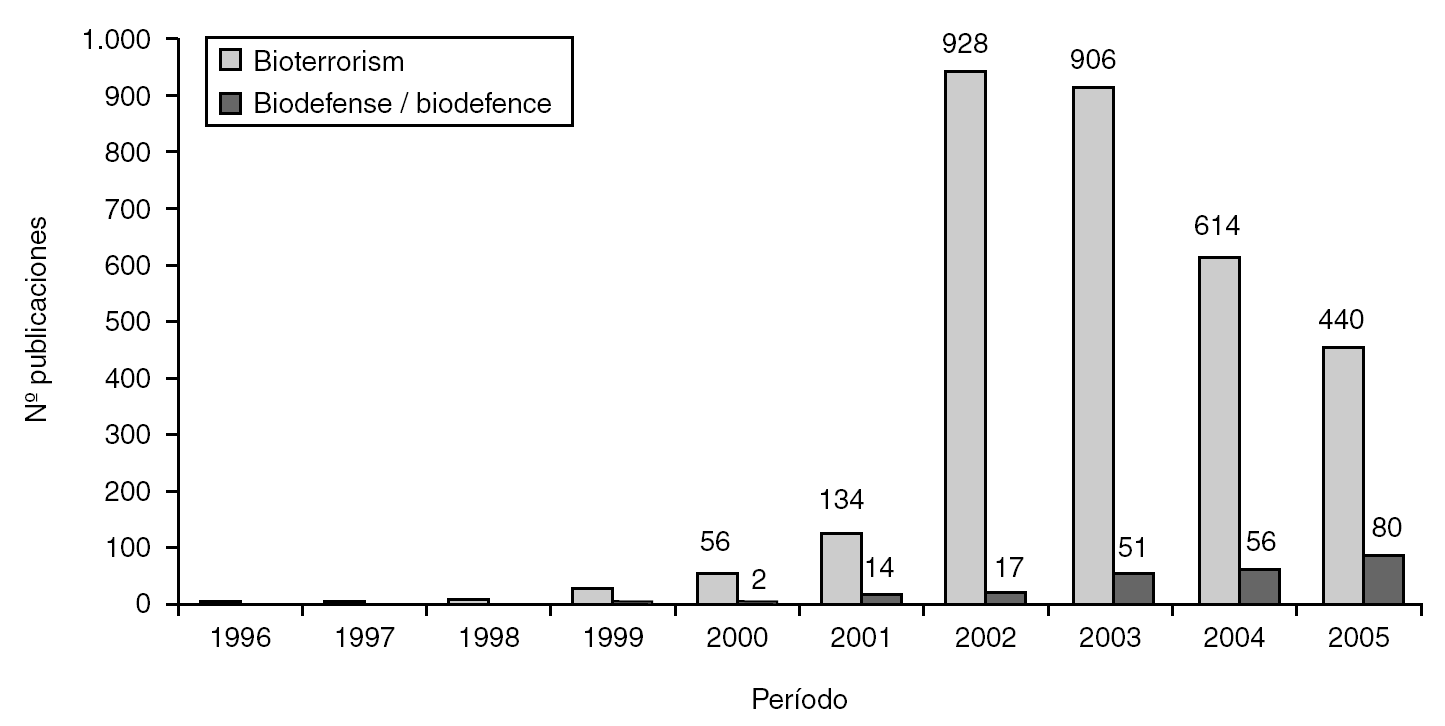
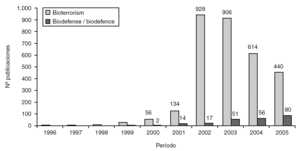
En los últimos años, la preocupación creciente derivada de las amenazas bioterroristas ha provocado que, en la literatura científica, el número de publicaciones con los términos "bioterrorismo" o "biodefensa" que aparecen en las bases de datos se haya incrementado de manera exponencial (fig. 1). Existen incluso algunas guías para encontrar con facilidad la información requerida 6.
Figura 1. Evolución del número de publicaciones recogidas en PubMed (Medline) asociadas a bioterrorismo/biodefensa en la última década.
Paralelamente, las autoridades sanitarias de un gran número de países han puesto en marcha programas de vigilancia epidemiológica y respuesta frente a las enfermedades infecciosas emergentes, ya sea su aparición debida a mecanismos naturales o por dispersión intencionada del agente causal 7. En Europa, son muchos los esfuerzos que se están realizando en este sentido. Así, tras la creación en 1998 de la Red de Vigilancia Epidemiológica y Control de las Enfermedades Transmisibles 8 surgió, en el año 2002, la DG-SANCO (Dirección General de Sanidad y Protección de los Consumidores de la Comisión Europea) que coordina las actividades entre los distintos estados miembros y da cabida a una serie de Redes Europeas como: EURONET-P4 (European Union Response Network for P4 Virus Infections), ENIVD (European Network for Diagnostics of Imported Viral Diseases) y GHSAG (Global Health Security Actin Group Laboratory Network) (http://europa.eu.int/comm/health/ph_threats/com/ comm_diseases_networks_en.htm). Por otro lado la Organización Mundial de la Salud (OMS) cuenta con el Departamento de Vigilancia y Respuesta de Enfermedades Declarables (Department of Communicable Disease Surveillance and Response, CSR) y con la Red Global de Alerta y Respuesta frente a brotes epidémicos (The Global Outbreak Alert and Response Network, GOARN). La medida más reciente es, probablemente, la tomada en abril de 2004 por el Parlamento Europeo y el Consejo de la Unión Europea 9 que legislaron la creación de una agencia independiente, el Centro Europeo para la Prevención y el Control de las Enfermedades (The European Centre for Disease Prevention and Control, ECDC), inaugurado en Estocolmo en mayo de 2005, que tiene entre sus tareas principales la vigilancia epidemiológica, la alerta precoz y respuesta rápida, los dictámenes científicos y la asistencia técnica a los estados miembros y terceros países, así como la identificación de nuevas amenazas sanitarias.
En España, existen diversas redes epidemiológicas y de laboratorios, además de unidades de respuesta rápida ante situaciones de alerta y emergencias sanitarias a nivel local y central como la creada en el año 2003 por el Ministerio de Sanidad y Consumo integrada en el Instituto de Salud Carlos III (ISCIII). Entre sus objetivos está la organización, planificación y ejecución de respuestas en este tipo de situaciones.
Los esfuerzos gubernamentales para incrementar el nivel de preparación de un país frente a los posibles ataques bioterroristas, además de apoyarse en un sistema de comunicación fluido y eficiente, deberían sostenerse en tres pilares básicos: a) creación o mejora de las redes de vigilancia epidemiológica que posibiliten la rápida detección de brotes; b) potenciación de la atención primaria, creando la infraestructura y los programas adecuados que posibiliten la atención médica, aislamiento, administración de vacunas, profilaxis o medicamentos de forma masiva, en caso de que sea necesario, y formando al médico de atención primaria, que sería el primer eslabón de la cadena en afrontar casos de infección debidos a ataques bioterroristas, y c) establecimiento de un diagnóstico microbiológico rápido y sensible, acelerando la investigación y el desarrollo de sistemas de diagnóstico precoz, así como promoviendo una red de laboratorios donde se puedan manipular con total seguridad los principales microorganismos con más posibilidades de ser utilizados con fines bioterroristas 10.
Vigilancia
Los sistemas de vigilancia son herramientas fundamentales en el ámbito de la salud pública de un país. Cuando se trata de detectar un ataque bioterrorista estos sistemas deben ser sensibles y específicos para identificar los agentes implicados y deben analizar los datos e informar en un tiempo breve. Debe existir, además, un plan de coordinación que abarque de manera integrada todo el Sistema de Salud Pública a nivel local, de comunidades autónomas y de instituciones centrales.
Determinados factores inducen a sospechar que una infección se ha originado como consecuencia de un ataque bioterrorista. En primer término la constatación de un aumento rápido (en el plazo de horas o días) del número de enfermos en una población en la que no se conoce la existencia de factores de riesgo 11-13. En segundo lugar la identificación de pacientes con un síndrome febril o con una focalidad respiratoria o gastrointestinal, que evolucionan hacia la gravedad 14. Además en relación con este último aspecto, se considera como elemento de sospecha la asistencia a un número de casos de evolución fatal mayor de lo esperado 15. Debe, así mismo, constituir un signo de alerta la atención a algún paciente con una enfermedad inusual entre quienes no se encuentran expuestos al agente por su trabajo o su lugar de residencia 14,16. En última instancia cabe considerar el hecho de evaluar a un sujeto que, si bien presenta una enfermedad endémica en su área, aparece en un tiempo no habitual o con un patrón clínico no característico 17,18.
En Estados Unidos, en respuesta a los acontecimientos de 2001, se han desarrollado en los últimos años numerosos sistemas de vigilancia sindrómica 19-21. Este tipo de sistemas monitorizan las visitas a urgencias y las admisiones hospitalarias así como los síntomas asociados a dichas visitas. El objetivo es detectar en tiempo real cualquier acontecimiento relacionado con un incidente de bioterrorismo. Estos métodos de análisis se basan en las teorías matemáticas de detección de señales y de decisión. Requieren, por tanto, una cooperación multidisciplinar en la que participen expertos en Salud Pública, epidemiólogos, bioestadísticos, economistas e informáticos 22. Uno de estos sistemas (Real-time Outbreak and Disease Surveillance, RODS) se probó en el año 2002 durante los juegos olímpicos de invierno en Salt Lake City 23. El éxito de dichos sistemas dependerá del modo en que se integren en el Sistema de Salud Pública 24 aunque pocos de ellos han sido evaluados clínicamente y se ha criticado su heterogeneidad respecto a los síndromes vigilados y el tipo de datos que recogen 25,26.
En general, la vigilancia debe basarse en la detección de fenómenos no habituales, ya sea la aparición de determinados síndromes o un aumento en la morbimortalidad o en el consumo de determinados fármacos. Esta vigilancia debe realizarse de manera comparativa en el tiempo y en el espacio, debe emplear todos los medios informáticos disponibles e integrar todos los sistemas de alerta epidemiológica existentes en el país. La realidad española obliga a realizar un esfuerzo aglutinador entre las Direcciones Generales de Salud Pública de las diferentes Comunidades Autónomas, en el que el papel del ISCIII, como órgano científico-técnico del Ministerio de Sanidad y Consumo, resulta fundamental.
Atención clínica
Los profesionales sanitarios que prestan las primeras atenciones médicas, y de forma especial, médicos de asistencia primaria y de servicios de urgencia, deberían mantener un cierto índice de sospecha frente a casos asociados a bioterrorismo y, por consiguiente, estar entrenados en este área.
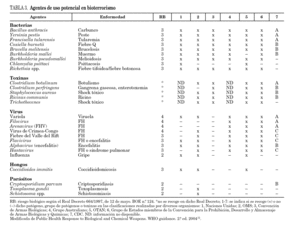
Para establecer un diagnóstico del proceso, éste tiene que abordarse según el cuadro sindrómico que presente el paciente. Los aspectos a considerar serían lo siguientes: a) cuadro clínico, síntomas, signos e información procedente de exploraciones complementarias específicas en función de la sospecha clínica; b) antecedentes que se pueden establecer mediante anamnesis y que pueden aludir en cada paciente a diferentes aspectos relativos a la propia historia, su entorno y actitud personal. En la tabla 1 se ilustran 19 variables distribuidas en la triple categorización aludida, en un intento de recomendar una sistemática útil a la hora de valorar los antecedentes de un individuo potencialmente afectado por una enfermedad infecciosa provocada por un microorganismo implicado en bioterrorismo 27. Es importante finalizar con una pregunta abierta, donde se invite al paciente a narrar lo que él considere de interés clínico. Se complementa la anamnesis mediante la convencional por aparatos, común a otras áreas de la medicina; c) manejo terapéutico de los pacientes antes de conocer el diagnóstico y ante procesos específicos, y d) control de los contactos y medidas de aislamiento.
Es evidente que la mayor parte de estos aspectos corresponden a la práctica clínica general. Sin embargo, también es necesario hacer énfasis en aspectos socioepidemiológicos, manteniendo un elevado índice de sospecha, y ante cualquier duda proceder a las medidas terapéuticas y preventivas adecuadas, así como a la declaración epidemiológica basada en los siguientes procesos específicos o cuadros sindrómicos:
1. Síndromes febriles sin focalidad: en la práctica se trata de síndromes poco frecuentes ya que la valoración clínica, analítica y radiológica inicial suele identificar una focalidad concreta. En caso contrario, hay que tener presentes cuadros como la peste septicémica, tularemia, brucelosis, o bien considerar que puede tratarse de la primera manifestación de un cuadro que adquirirá focalidad según evolucione, como es el caso de algunas fiebres hemorrágicas.
2. Síndromes respiratorios: incluyen ántrax, peste neumónica, tularemia, brucelosis, fiebre Q, gripe o cuadro semejante a gripe, síndrome pulmonar por hantavirus, así como la exposición a ricino o a la enterotoxina B estafilocócica. El diagnóstico diferencial debe incluir desde la neumonía adquirida en la comunidad, cuadros de afectación pulmonar en el contexto de un proceso generalizado como, por ejemplo, infecciones virales, rickettsiosis, incluyendo procesos no infecciosos, como exposición a tóxicos o incluso embolismo pulmonar. La radiografía de tórax es una herramienta clínica esencial.
3. Síndromes neurológicos: la sospecha de botulismo es obligada en cuadros con diplopía, disartria, disfonía y disfagia, seguido de parálisis flácida simétrica. El diagnóstico diferencial debe incluir el síndrome de Guillain-Barré y la poliomielitis. Los episodios de encefalitis presentan, en general, una clínica superponible. El diagnóstico diferencial de las encefalitis causadas por alfavirus debe incluir las infecciones por el virus herpes simple, enterovirus y flavivirus.
4. Síndromes digestivos: la presencia de procesos compatibles con gastroenteritis obliga a descartar los microorganismos habitualmente responsables de estos procesos tales como especies de los géneros Salmonella, Campylobacter, Shigella, Rotavirus y Norovirus así como algunos adenovirus.
5. Fiebres hemorrágicas, como la fiebre de Marburg y de Ébola: presentan manifestaciones clínicas muy particulares acompañadas de trastornos de la coagulación característicos. Inicialmente, pueden presentarse como cuadros febriles sin focalidad y se debe descartar meningococemia, leptospirosis, malaria, púrpura trombocitopénica o síndrome hemolítico urémico.
6. Procesos que cursan con exantema: se debe tener en cuenta que los exantemas hemorrágicos pueden observarse en el contexto de fiebres hemorrágicas o como expresión de coagulopatía de consumo en procesos sépticos. En este sentido, se debe considerar en el diagnóstico diferencial la leptospirosis icterohemorrágica. Por último, los exantemas no hemorrágicos pueden obedecer a múltiples agentes, aunque si se está en el contexto de una acción bioterrorista, el mayor índice de sospecha debe ser para la viruela. El diagnóstico diferencial de la viruela debe incluir las infecciones por el virus varicela-zóster, en forma de varicela o de herpes zóster diseminado, así como algún representante del género Orthopoxvirus, como el virus de la viruela de los monos (monkeypox virus) 28.
En general, el tratamiento de los pacientes no diferirá de la práctica clínica habitual hasta que se identifique el agente causal o existan razones para sospechar un ataque bioterrorista. En ese caso se extremarán las precauciones universales y se valorará el uso de antibióticos, antitoxinas, vacunas, y aislamiento con o sin presión negativa, entre otras medidas. Revisiones de algunos aspectos relacionados pueden encontrarse en las guías elaboradas en 2004 por Bossi et al 29.
Diagnóstico microbiológico
Potenciales agentes bioterroristas
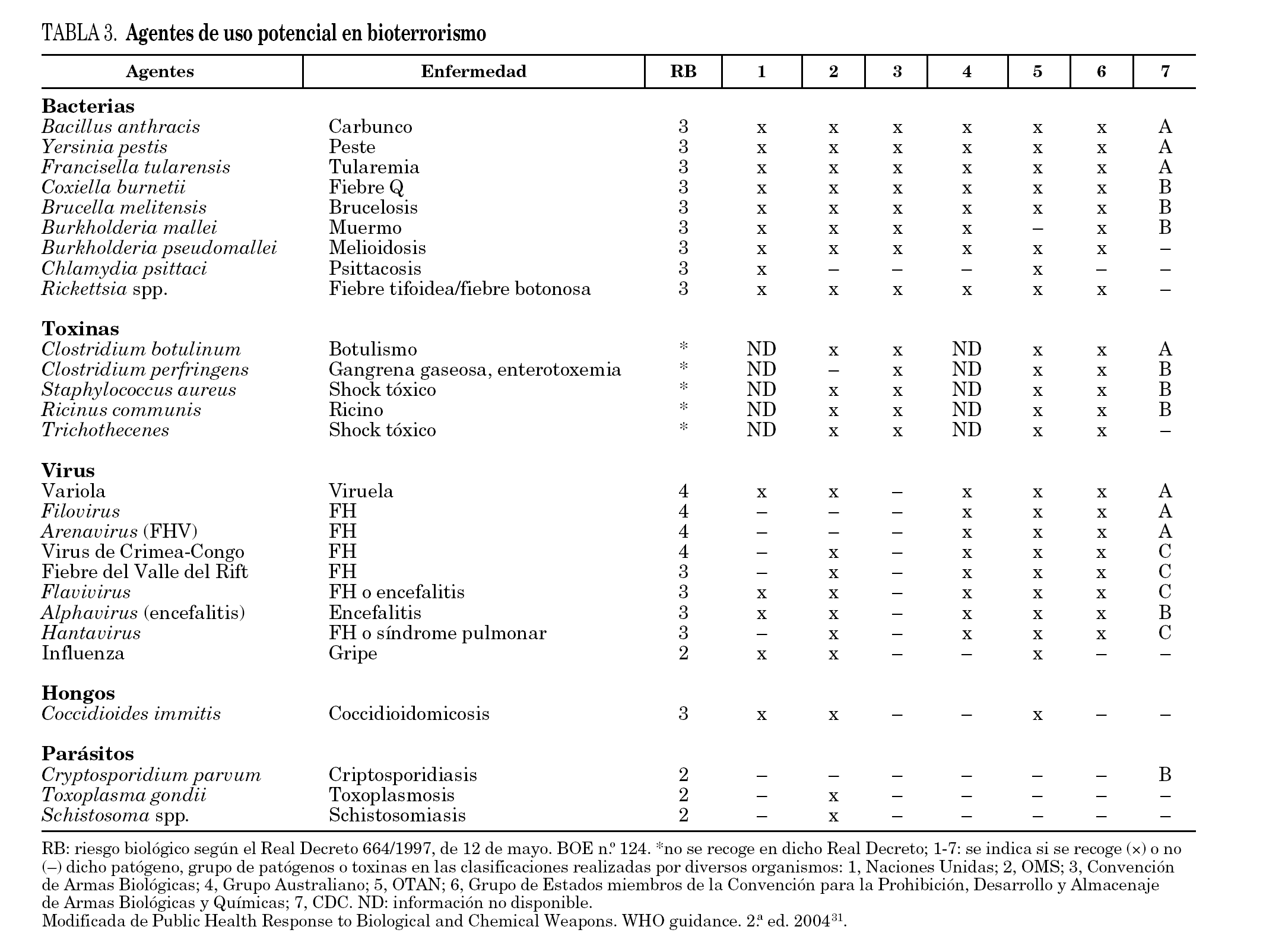
Algunos de los factores que hacen que un patógeno o una toxina sean considerados adecuados para ser utilizados como armas biológicas se han recogido en la tabla 2 1. Dichos factores pueden agruparse en dos grandes categorías: los que vienen directamente determinados por las propiedades del microorganismo o de la toxina, y aquellos que dependen de las condiciones medioambientales y las capacidades de respuesta y prevención de los sistemas de salud. Así, las condiciones medioambientales de una zona son determinantes sobre todo cuando se trata de agentes tra nsmitidos por vectores o cuando el efecto sobre el hombre es indirecto, afectando a la economía, mediante la infección de animales y/o vegetales. Por otro lado, el estado inmunológico o accesibilidad a vacunas y profilaxis de la población así como la preparación de los Sistemas de Salud para responder a dichos ataques implican también diferencias en el efecto que puede causar un determinado patógeno en distintas regiones y en diferentes poblaciones. Este hecho se refleja, por ejemplo, en los distintos requerimientos para la protección de un ejército en acciones bélicas frente a los de la población civil. Todas estas variables determinan que un agente de alta prevalencia y baja morbilidad en una región se pueda considerar como agente potencialmente bioterrorista en otra 30.
Diferentes instituciones nacionales y organismos internacionales han confeccionado listados de agentes biológicos con capacidad de ser usados con fines terroristas basándose en los factores previamente mencionados 31. Algunas de estas clasificaciones se recogen en la tabla 3. Posiblemente la más extendida sea la de los Centros para el Control y Prevención de Enfermedades de Estados Unidos (Centers for Disease Control and Prevention, CDC) que agrupa los posibles agentes bioterroristas en tres categorías según el riesgo que estos pueden suponer para la seguridad de este país 10. La categoría A incluye los agentes considerados de riesgo más elevado (virus de la viruela y B. anthracis, entre otros) que son los de fácil diseminación, incluso transmisión persona a persona, y que pueden producir una elevada mortalidad. La categoría B está constituida por aquellos agentes cuya diseminación es relativamente fácil, moderada morbilidad y baja mortalidad. En esta categoría se recogen algunos patógenos transmitidos por alimentos, por agua o por artrópodos. Y, por último, la categoría C donde se incluyen patógenos emergentes de relativamente fácil obtención, manejo y diseminación, y con morbilidad y/o mortalidad potencialmente altas.
La revisión de estos listados debería realizarse de manera periódica y constante puesto que la aparición de nuevos agentes o nuevas variantes, la erradicación de otros o las mejoras y adaptaciones de los sistemas sanitarios hacen que las amenazas a la salud de la población se vean modificadas.
Técnicas de detección de agentes implicados en bioterrorismo
La respuesta ante un ataque biológico ha de ser rápida para poder interrumpir la propagación del patógeno e impedir la aparición de nuevos casos. Para ello es necesaria la detección temprana y precisa del agente causal. En este tipo de agresiones existe un componente ambiental relacionado con la liberación del agente y un componente humano que se traduce en la aparición de casos clínicos. La detección previa a la aparición de este tipo de casos, en muestras ambientales contaminadas, conlleva la posibilidad de actuación en las primeras fases del ataque. La implementación de sistemas de vigilancia medioambiental (vectores, fuentes de abastecimiento de agua, etc.) con una metodología adecuada resulta por tanto imprescindible en la prevención de situaciones de riesgo. Sin embargo se requiere un enfoque diferente y escapa a los objetivos planteados en este artículo.
Como ya se ha dicho, en la mayoría de los casos el primer contacto con el enfermo tendrá lugar a nivel de atención primaria, siendo el diagnóstico microbiológico en el laboratorio necesario para la confirmación de las observaciones clínicas. El paciente presentará una sintomatología determinada que estará enclavada en alguno de los cuadros descritos previamente y el diagnóstico microbiológico debe incluir aquellos agentes causales susceptibles de producir dicho cuadro. Si existe sospecha de un ataque bioterrorista, debe hacerse un diagnóstico de exclusión de los potenciales agresivos biológicos y diferencial entre los patógenos más prevalentes que facilite la identificación del agente causal. Esta forma de actuación posibilita la intervención temprana influyendo en el pronóstico y selección de un tratamiento terapéutico adecuado del paciente facilitando la instauración de medidas de control tales como la movilización de suministros y personal en las áreas de exposición.
La visualización directa a partir de la muestra clínica permite establecer un diagnóstico de forma muy precisa, sin embargo, en numerosas ocasiones la cantidad de agente presente es insuficiente y se puede requerir su cultivo. No debe olvidarse que muchos de estos patógenos requieren ser manipulados, especialmente para su crecimiento, en laboratorios de alto nivel de bioseguridad (3, y 4 para algunos virus) 32,33. Por otra parte, el tiempo necesario para el crecimiento y, en ocasiones, la dificultad intrínseca a algunos de estos agentes hace que el cultivo de los mismos no sea la metodología de elección para un diagnóstico precoz. Otras técnicas utilizadas en el diagnóstico tradicional basadas en la detección de antígenos específicos mediante enzimoinmunoensayo o inmunofluorescencia directa (ELISA o IFD) o de sus genomas a través de la amplificación mediante técnicas basadas en la reacción en cadena de la polimerasa (PCR) pueden alcanzar una extraordinaria sensibilidad y evitan la necesidad de cultivo al conseguirse la detección específica sin necesidad del crecimiento del patógeno y posibilitando el trabajo directo con la muestra clínica. La detección de respuesta inmunitaria mediante técnicas serológicas es también de gran utilidad pero hay que tener en cuenta que la seroconversión se produce días o semanas después de la infección primaria.
Se deben establecer protocolos de actuación encaminados a la rápida identificación de los cuadros clínicos sospechosos, inmediata toma de muestras y uso de técnicas rápidas de detección del agente causal. La adopción de medidas previamente elaboradas y coordinadas en los centros implicados en los fenómenos de biodefensa puede facilitar y acelerar la respuesta, por ejemplo, mediante la inactivación de algunas muestras en el momento de su recogida que evitaría manipulaciones adicionales. Esto puede ser de especial importancia en el manejo de pacientes con sospecha de padecer infecciones por patógenos de nivel 4 pues evita exposiciones innecesarias del personal biosanitario y acelera la obtención de resultados.
La metodología de uso más frecuente, como se ha comentado, se basa en técnicas clásicas de ELISA, inmunofluorescencia, cultivo, y/o PCR 34. Sin embargo, nuevos desarrollos tecnológicos como la PCR en tiempo real están permitiendo disminuir el tiempo de detección sin reducir la sensibilidad de las técnicas 35. Por otra parte, la investigación en matrices (macro y micro "arrays") de ácidos nucleicos o de proteínas así como la utilización de biosensores, probablemente, marca la línea de evolución que seguirá la metodología de diagnóstico en un futuro próximo.
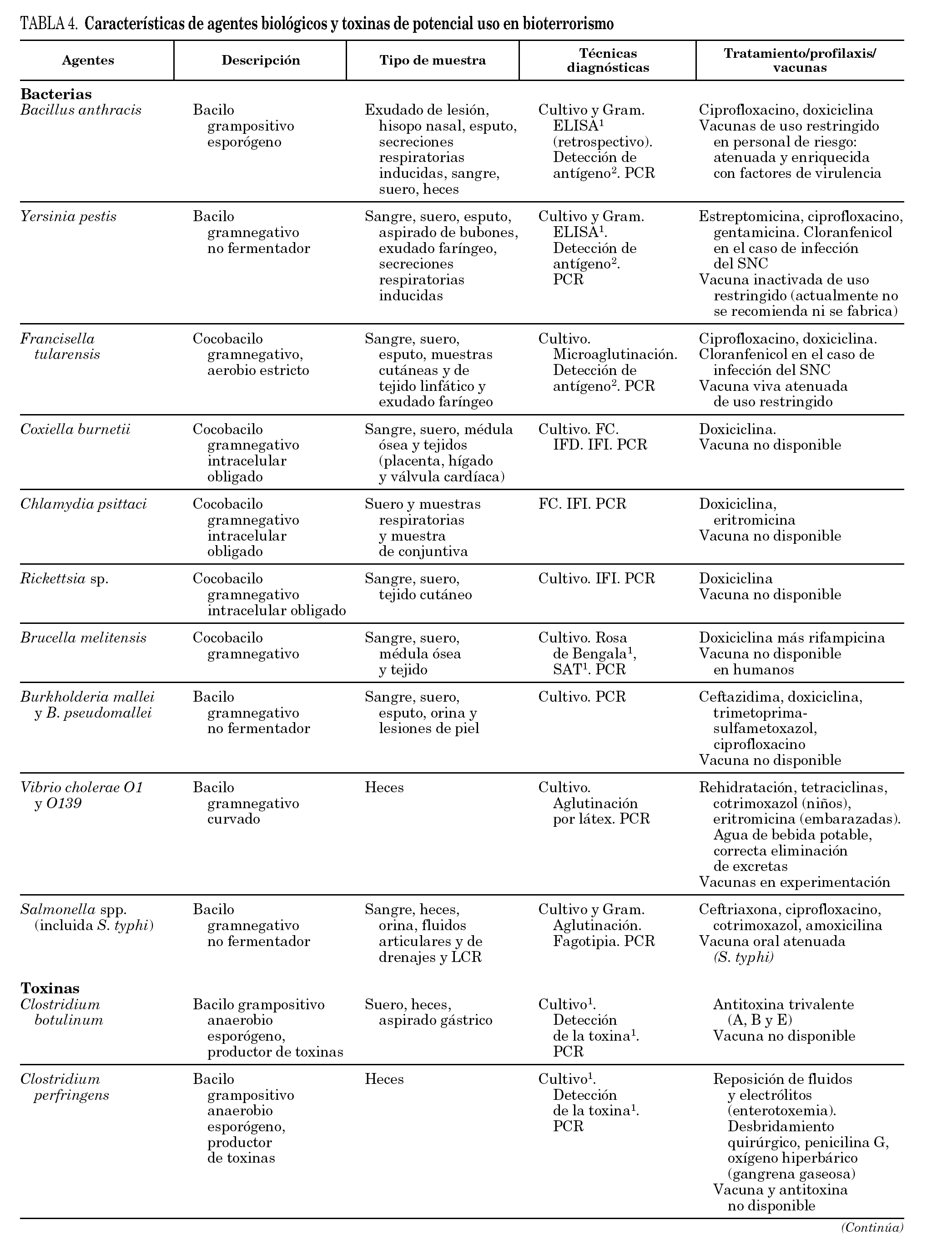
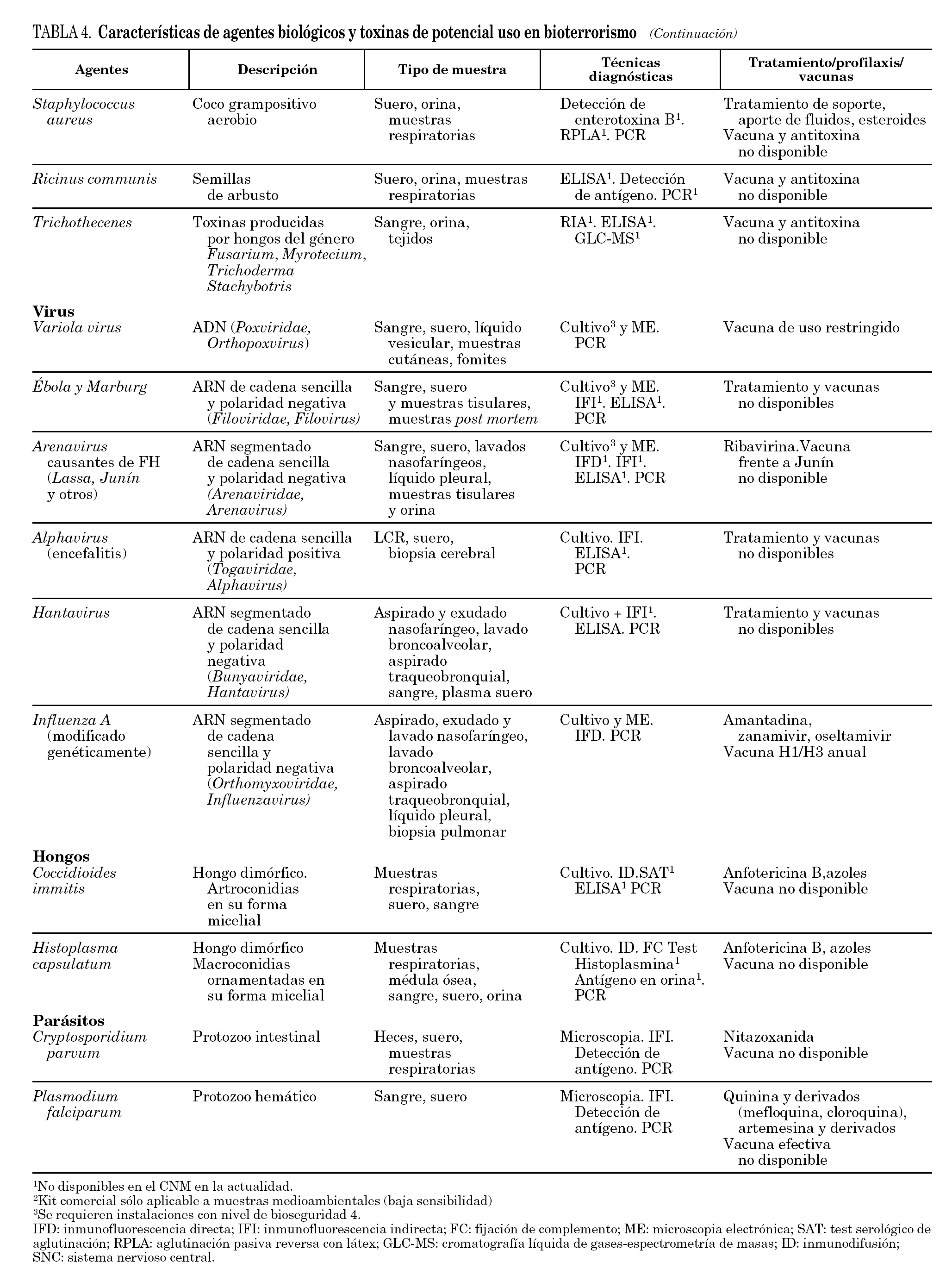
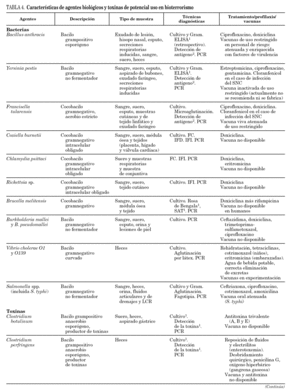
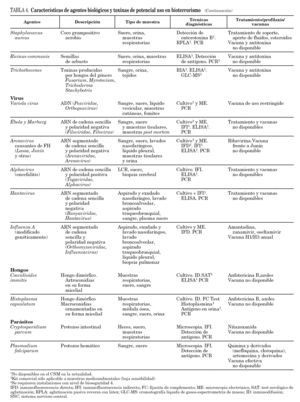
En la tabla 4 se destacan algunos aspectos asociados a la prevención y/o profilaxis de infecciones producidas por ciertos agentes biológicos de especial agresividad, a las técnicas utilizadas en su diagnóstico, haciendo mención a las disponibles en los laboratorios integrados en el Centro Nacional de Microbiología (CNM) del ISCIII, y a algunas propiedades del agente 36,37. Se han incluido agentes de relativa fácil transmisión (p. ej., B. anthracis, Yersinia pestis, Francisella tularensis, Clostridium botulinum, virus variola, Filovirus y Arenavirus causantes de fiebres hemorrágicas), patógenos transmitidos por agua y alimentos (p. ej., Vibrio cholerae O1 y O139, Salmonella spp., Cryptosporidium parvum), patógenos transmitidos por vectores artrópodos (p. ej., alfavirus productores de encefalitis, Plasmodium falciparum), hongos patógenos primarios (p. ej., Coccidioides immitis, Histoplasma capsulatum), organismos productores de toxinas (p. ej., Clostridium perfringens, Staphylococcus aureus, Ricinus communis) 16,38,39 así como diferentes especies de hongos productores de las toxinas conocidas como Trichothecenes 40. Además se han incluido los hantavirus como ejemplo de patógenos emergentes y al virus de la gripe por la posibilidad que presenta de destrucción de explotaciones animales y su elevado potencial pandémico.
Conclusiones
Aunque existen antecedentes históricos de agresiones biológicas, ha sido en los últimos años cuando la guerra biológica y el bioterrorismo han adquirido un inquietante protagonismo en la comunidad internacional. A pesar de que el uso masivo de armas convencionales continúa siendo el modo que predomina en las agresiones, la posibilidad del empleo de agentes biológicos está obligando a establecer diversas estrategias en la biodefensa. Ésta, se basa en la creación y desarrollo de diversas herramientas: a) incorporación a los sistemas de vigilancia epidemiológica de los medios adecuados para la detección precoz de agresiones biológicas; b) creación de centros diagnósticos especializados que permitan la rápida identificación de los agentes que potencialmente puedan emplearse como armas; c) desarrollo de técnicas microbiológicas de diagnóstico rápido para uso en los centros anteriormente citados, e incluso, en los lugares expuestos a agresiones; d) entrenamiento del personal médico y paramédico en la sospecha, detección rápida y actitudes que hay que adoptar en situaciones de sospecha o confirmación de ataques biológicos; e) establecimiento de dotaciones adecuadas para abordar estas situaciones en los centros hospitalarios y en las asistencias extrahospitalarias, tanto médicas como paramédicas; f) entrenamiento y dotación adecuado de policía y personal militar, con la creación de unidades especializadas. Y, por último pero no menos importante, y g) creación de redes de trabajo y centros de coordinación a nivel nacional e internacional.
Agradecimientos
Los integrantes de la Unidad de Alerta y Emergencias del ISCIII agradecen al personal del Centro Nacional de Microbiología del ISCIII su colaboración.
Correspondencia:
Dra. R. Escudero Nieto.
Centro Nacional de Microbiología. ISCIII.
Ctra. Majadahonda-Pozuelo, km 2. 28220 Majadahonda. Madrid. España.
Correo electrónico: rescude@isciii.es
Manuscrito recibido el 7-10-2005; aceptado el 7-6-2006.