Comprobar si existen diferencias en la presentación clínica, microbiología y morbimortalidad intrahospitalaria de la endocarditis infecciosa entre 2centros españoles, uno peninsular y con cirugía cardiaca y otro en Canarias que debe derivar a los pacientes quirúrgicos.
MétodoEstudio retrospectivo de 229pacientes con endocarditis, incluidos pediátricos, ingresados de forma consecutiva en los hospitales Reina Sofía de Córdoba (n=119) y Nuestra Señora de Candelaria, en Tenerife (n=110), entre 2005 y 2012. Se compararon las variables clínicas, microbiológicas y ecocardiográficas y se analizaron las diferencias de mortalidad mediante un análisis de regresión logística binaria.
ResultadosNo hubo diferencias en la cardiopatía predisponente, en la proporción de casos intervenidos ni en el perfil microbiológico. En el hospital canario la proporción de infecciones por catéter fue mayor (13,6% vs 3,4%), así como la mortalidad global (31,8% vs 18,5%; p=0,020). Esta diferencia de mortalidad entre hospitales dejó de resultar significativa en el análisis multivariable (OR=1,85; IC95%, 0,70-4,87; p=0,213), siendo la edad (OR por año=1,04; IC95%, 1,01-1,07; p=0,006), las complicaciones cardiacas (OR=5,05; IC95%, 1,78-14,34; p=0,002), la sepsis persistente (OR=4,89; IC95%, 2,09-11,46; p<0,001) y la cirugía emergente (OR=4,43; IC 95%, 1,75-11,19; p=0,002) predictores independientes de muerte. El tiempo hasta la cirugía, mayor en el hospital sin servicio quirúrgico (20 [13-30,5] vs 13 [6-25] días; p=0,019) no se asoció con el desenlace.
ConclusionesExisten diferencias en la presentación de la endocarditis entre 2hospitales españoles distantes. La ausencia de servicio quirúrgico no puede relacionarse directamente con la distinta evolución intrahospitalaria.
To assess possible differences in clinical presentation, microbiology, morbidity and mortality of infective endocarditis between two Spanish hospitals, one on the mainland that has cardiac surgery and one in the Canary Islands without this service.
MethodA total of 229patients consecutively diagnosed of endocarditis between 2005 and 2012, including pediatric population, were studied in the Reina Sofía Hospital (Córdoba, n=119) and Nuestra Señora de Candelaria Hospital (Tenerife, n=110). We compared the clinical, microbiological and echocardiographic data and analyzed mortality differences by binary logistic regression analysis.
ResultsThere were no differences in underlying heart disease, proportion of surgery, or the microbiological profile. The proportion of infections attributable to catheter was higher in the Canary Islands hospital (13.6% vs 3.4%). Mortality was also higher (31.8% vs 18.5%, P=.020), although this difference was no longer significant in the multivariate analysis (OR=1.85; 95%CI, 0.70-4.87; P=.213). Age (OR=1.04/year; 95%CI, 1.01-1.07; P=.006), cardiac complications (OR=5.05; 95%CI, 1.78-14.34; P=.002), persistent sepsis (OR=4.89; 95%CI, 2.09-11.46; P<.001), and emergent surgery (OR=4.43, 95%CI, 1.75-11.19; P=.002) were independent predictors of death. Time to surgery, length of stay in the hospital without a surgical service (20 [13-30.5] vs 13 [6-25] days; P=.019) was not associated with outcome.
ConclusionsThere are differences in the presentation of endocarditis between two distant hospitals in Spain. The different hospital mortality can not be directly related to the presence of a surgery service.
La endocarditis infecciosa (EI) representa una situación clínica heterogénea con un amplio espectro en cuanto a su forma de presentación, enfermedad cardiaca subyacente y agente etiológico implicado. Se trata de una enfermedad infrecuente pero con una elevada morbimortalidad a pesar de los avances en la terapéutica antimicrobiana que hemos experimentado en las últimas décadas, hecho justificable al menos en parte por los importantes cambios en cuanto al perfil del paciente y a los microorganismos que la originan1–3. La EI puede presentar además diferencias geográficas notables4,5, y este hecho debe tenerse en cuenta a la hora de explicar la variabilidad observada en cuanto al curso de la enfermedad en diferentes centros. En particular, España es un país de 504.645km2 compuesto por 17comunidades autónomas con sus propias peculiaridades y que incluye 2archipiélagos, situándose el Canario en el norte de África, a más de 1.400km de distancia de tierra continental europea. Estas características geográficas podrían verse reflejadas en un perfil clínico y microbiológico de la EI distinto al de otras regiones del país por diferencias poblacionales. Además, hay diferencias en la estructura y en el funcionamiento hospitalario que potencialmente influirían en el pronóstico de esta patología. En particular, la presencia de servicio quirúrgico en el mismo hospital que trata médicamente al enfermo podría suponer una ventaja relativa frente a centros que deben derivar a los pacientes en caso de necesidad de intervención.
El objetivo de nuestro trabajo es comparar la forma de presentación clínica, las características microbiológicas y la morbimortalidad de la EI en 2hospitales de tercer nivel de la geografía española, uno en territorio peninsular que dispone de servicio de cirugía cardiaca y otro en territorio canario que debe derivar a los pacientes a otro centro cuando requieren tratamiento quirúrgico.
Pacientes y métodoEl Hospital Universitario Reina Sofía (HRS) es un centro de tercer nivel situado en la provincia de Córdoba que cubre una población de 803.038habitantes, siendo además centro de referencia para cirugía cardiaca de Jaén. En su provincia cuenta además con 2hospitales comarcales. Desde 1987 realiza un registro sistemático de los casos de EI detectados, cuyas características han sido publicadas con anterioridad2. Por su parte, el Hospital Universitario Nuestra Señora de Candelaria (HUNSC), situado en la isla canaria de Tenerife, con una población de referencia de 507.466personas y que incluye a los residentes en La Gomera y El Hierro, realiza un registro de todos los casos de EI que ingresan desde 2005. Cabe destacar que atiende anualmente a un elevado número de visitantes extranjeros debido a la importante actividad turística de la isla. Este centro debe remitir a los pacientes a otro hospital de Tenerife con cirugía cardiaca en caso de necesidad. Existe una distancia menor de 5km hasta el centro quirúrgico, los casos son discutidos en sesión quirúrgica entre el servicio de cardiología y el cirujano en reunión conjunta semanal (salvo emergencia) y se recibe de nuevo al paciente tras la intervención para completar el tratamiento antibiótico en la mayoría de los casos. En el año 2011 decidimos realizar una base de datos común para casos de endocarditis en niños y adultos no usuarios de drogas por vía parenteral (no UDVP) diagnosticados en ambos centros desde el año 2005, incluyendo diferentes variables anatómicas, microbiológicas y de resultado de la enfermedad. El hecho de que el servicio de cardiología de ambos centros participe activamente en el diagnóstico y manejo de todos los pacientes con endocarditis garantiza una recogida sistemática de los casos.
DefinicionesPara la definición de EI se utilizaron los criterios de la Sociedad Europea de Cardiología6. Se considera EI protésica precoz la que ocurre en el primer año tras la implantación y tardía a la que tiene lugar tras ese periodo7. Consideramos relacionados con catéter aquellos casos que surgieron tras la manipulación o en presencia de una vía vascular periférica o central, incluyendo los catéteres de larga duración y en los que se identificó un microorganismo compatible. Endocarditis recurrentes son todas las que tienen lugar en pacientes con episodios previos de la enfermedad, sin incluir las recaídas. Solo consideramos en el análisis el primer episodio para aquellos pacientes con más de uno durante el periodo de estudio. Para la cardiopatía predisponente se crearon 7categorías: ausencia de cardiopatía identificable, enfermedad valvular aórtica que incluye estenosis o insuficiencia de origen degenerativo y válvula aórtica bicúspide, prolapso valvular mitral, cardiopatías congénitas (excluyendo la válvula aórtica bicúspide), dispositivo implantable (marcapasos o desfibrilador, cuando las vegetaciones asentaban sobre electrodo), prótesis valvular y otros diagnósticos, incluyendo la estenosis mitral reumática. Esta clasificación se hizo a posteriori, una vez realizado el ecocardiograma diagnóstico, debido a un elevado porcentaje de pacientes desconocedores de patología estructural. La persistencia de sepsis se consideró como la presencia de hemocultivos positivos más allá de los primeros 7días desde el comienzo de tratamiento antibiótico sin una causa alternativa que lo justificara. Los hemocultivos de control se realizaron en función de la respuesta clínica al tratamiento y varios días después de finalizar la antibioterapia. Las complicaciones cardiacas engloban el desarrollo de insuficiencia cardiaca clase iii-iv de la NYHA, la insuficiencia valvular de nueva aparición grado 2/4 o mayor y las complicaciones anulares. Estas últimas incluyen el absceso, el pseudoaneurisma y la fístula. La afectación renal se definió siguiendo los criterios RIFLE para daño o insuficiencia aguda8. La afectación cerebral incluye la embolia y la hemorragia. Las técnicas de imagen, imprescindibles para su diagnóstico, se realizaron en caso de sospecha clínica. La localización de la infección se consideró en base al lugar de presentación de las vegetaciones y/o daño estructural valvular agudo. La cirugía de urgencia se definió como la realizada en las primeras 24h tras establecerse la indicación y que no podía posponerse por la situación clínica del paciente. Dentro de las indicaciones de cirugía se establecieron diferentes categorías en base a la razón predominante para la misma: a)aparición de insuficiencia cardiaca; b)persistencia de sepsis; c)alteraciones estructurales que incluían la presencia de complicaciones anulares, destrucción valvular severa o regurgitación periprotésica significativa, y d)«otras» causas de cirugía que incluyen la presencia de microorganismos agresivos, de vegetaciones de gran tamaño, el embolismo de repetición o la imposibilidad de retirada percutánea de electrodos. Se tuvo en consideración el tiempo en días desde el diagnóstico hasta la intervención en caso de cirugía programada. Para la mortalidad precoz se considera el periodo de ingreso, incluido el postoperatorio.
Estudio estadísticoLas variables categóricas se expresan como valor absoluto y porcentaje. Las continuas, como mediana (rango intercuartílico), tras comprobar que no siguen una distribución normal con el test de Kolmogorov-Smirnov. Para la comparación de las primeras se empleó el test de la Chi-cuadrado, o el exacto de Fisher si era preciso, y para las segundas la prueba de la U de Mann-Whitney. Para conocer la influencia del centro hospitalario sobre la mortalidad precoz se realizó un análisis mediante regresión logística binaria con la mortalidad precoz como variable dependiente. Se incluyó inicialmente la variable «hospital» y posteriormente todas aquellas de importancia pronóstica conocida, manteniendo las capaces de variar en un 10% o más el odds ratio de la variable «hospital». Se utilizó la prueba de Hosmer-Lemeshow para comprobar la bondad del ajuste y el área bajo la curva ROC para valorar la capacidad de discriminación del modelo. El estudio fue realizado con el paquete estadístico SPSS versión 19.0 (SPSS Inc.; Chicago, Illinois, EE.UU.).
ResultadosIncluimos en el estudio 229pacientes no UDVP diagnosticados de forma consecutiva de endocarditis entre el 1 de enero de 2005 y el 30 de marzo de 2012, 119procedentes del HRS de Córdoba y 110 del HUNSC de Tenerife. En este centro hubo un enfermo con 3 y otros 2 con 2episodios de endocarditis durante el periodo de estudio, por lo que el número total fue de 233episodios. No obstante, incluimos para el análisis solo el primer episodio de cada paciente. Once pacientes (9,2%) del HRS habían sido enviados desde otros centros de su área de referencia, mientras que 7enfermos del HUNSC (6,4%) procedían de otros países.
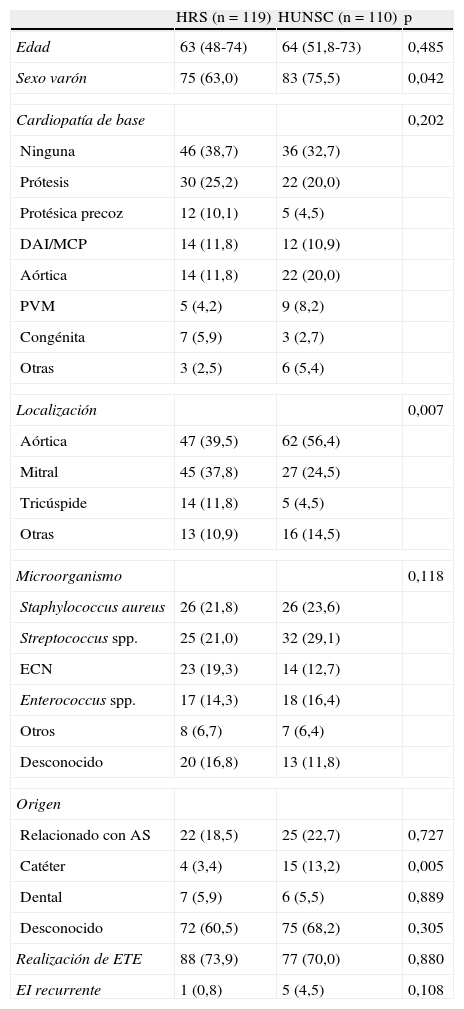
Las características basales de la serie se recogen en la tabla 1. No hubo diferencias en la mediana de edad (HRS: 63 [48-74] y HUNSC: 64 [51,8-73] años), y la proporción de varones fue mayor en el hospital canario. El porcentaje de formas protésicas (25,2 y 20%), endocarditis sobre dispositivo implantable (11,8 y 10,9%) y cardiopatía de base fueron similares en los 2centros, y en una tercera parte de los casos la enfermedad ocurrió en corazones sin aparente alteración estructural previa. En ambos hospitales se realizó ecocardiograma transesofágico con la misma frecuencia. Encontramos diferencias en la localización de la infección, con una mayor proporción de formas aórticas en el centro canario (56,4% vs 39,5%), mientras que en Córdoba las frecuencias de casos con afectación aórtica y mitral fueron muy parecidos. En el 13,6% de los casos del HUNSC el origen fue atribuido a catéter, frente al 3,4% de los del HRS (p=0,005), sin que existieran diferencias en los que se consideró un foco dental o en los que no se encontró fuente aparente de infección (60,5 y 68,2%, respectivamente). Las EI recurrentes representaron el 4,5% de casos en el centro canario y el 0,8% en el peninsular (p=0,108).
Características basales diferenciales entre los 2 centros
| HRS (n=119) | HUNSC (n=110) | p | |
| Edad | 63 (48-74) | 64 (51,8-73) | 0,485 |
| Sexo varón | 75 (63,0) | 83 (75,5) | 0,042 |
| Cardiopatía de base | 0,202 | ||
| Ninguna | 46 (38,7) | 36 (32,7) | |
| Prótesis | 30 (25,2) | 22 (20,0) | |
| Protésica precoz | 12 (10,1) | 5 (4,5) | |
| DAI/MCP | 14 (11,8) | 12 (10,9) | |
| Aórtica | 14 (11,8) | 22 (20,0) | |
| PVM | 5 (4,2) | 9 (8,2) | |
| Congénita | 7 (5,9) | 3 (2,7) | |
| Otras | 3 (2,5) | 6 (5,4) | |
| Localización | 0,007 | ||
| Aórtica | 47 (39,5) | 62 (56,4) | |
| Mitral | 45 (37,8) | 27 (24,5) | |
| Tricúspide | 14 (11,8) | 5 (4,5) | |
| Otras | 13 (10,9) | 16 (14,5) | |
| Microorganismo | 0,118 | ||
| Staphylococcus aureus | 26 (21,8) | 26 (23,6) | |
| Streptococcus spp. | 25 (21,0) | 32 (29,1) | |
| ECN | 23 (19,3) | 14 (12,7) | |
| Enterococcus spp. | 17 (14,3) | 18 (16,4) | |
| Otros | 8 (6,7) | 7 (6,4) | |
| Desconocido | 20 (16,8) | 13 (11,8) | |
| Origen | |||
| Relacionado con AS | 22 (18,5) | 25 (22,7) | 0,727 |
| Catéter | 4 (3,4) | 15 (13,2) | 0,005 |
| Dental | 7 (5,9) | 6 (5,5) | 0,889 |
| Desconocido | 72 (60,5) | 75 (68,2) | 0,305 |
| Realización de ETE | 88 (73,9) | 77 (70,0) | 0,880 |
| EI recurrente | 1 (0,8) | 5 (4,5) | 0,108 |
AS: asistencia sanitaria; DAI/MCP: desfibrilador implantable o marcapasos; ECN: estafilococos coagulasa negativo; EI: endocarditis infecciosa; ETE: ecocardiograma transesofágico; HRS: Hospital Reina Sofía; HUNSC: Hospital Nuestra Señora de Candelaria; PVM: prolapso valvular mitral.
Los datos se presentan como mediana (rango intercuartílico) o como n (%).
En cuanto al agente etiológico, existe un ligero predominio de Streptococcus en el HUNSC, mientras que en el HRS estos microorganismos se igualan en frecuencia a Staphylococcus aureus. Le siguen los estafilococos coagulasa negativos y Enterococcus. La proporción de casos sin diagnóstico microbiológico alcanzó el 16,8% en el HRS y el 11,8% en el HUNSC. Las diferencias entre centros no alcanzan significación estadística. Cabe destacar que en el 53% de los casos de hemocultivos negativos el paciente se encontraba bajo tratamiento antibiótico antes de la extracción de la muestra.
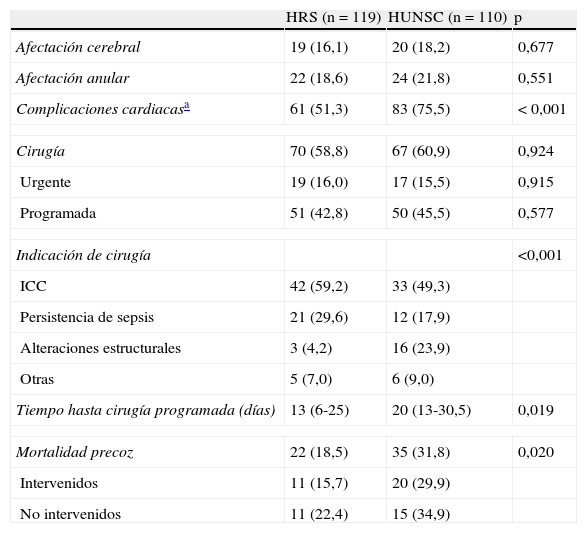
La tabla 2 resume la evolución hospitalaria de la enfermedad. No hubo diferencias en la frecuencia de afectación cerebral o anular. Considerando las complicaciones cardiacas en conjunto, fueron significativamente más altas en el HUNSC. La mayoría de pacientes se sometieron a cirugía durante el ingreso, siendo igual la proporción de intervenciones programadas y emergentes en ambos centros. La indicación para la intervención sí fue distinta, ya que aunque predominó la insuficiencia cardiaca como motivo principal, en el HRS el porcentaje de casos quirúrgicos por sepsis fue más alto, y en el HUNSC lo fue el de pacientes intervenidos por alteraciones estructurales. El tiempo hasta la cirugía en los casos no emergentes fue significativamente mayor en el hospital canario (20 [13-30,5] frente a 13 [6-25] días; p=0,019). En el caso de pacientes con complicaciones cardiacas las diferencias no alcanzaron la significación estadística (13,5 [7,25-27,75] en el HRS y 19 [13-26] en el HUNSC; p=0,212).
Diferencias en la evolución hospitalaria entre centros
| HRS (n=119) | HUNSC (n=110) | p | |
| Afectación cerebral | 19 (16,1) | 20 (18,2) | 0,677 |
| Afectación anular | 22 (18,6) | 24 (21,8) | 0,551 |
| Complicaciones cardiacasa | 61 (51,3) | 83 (75,5) | < 0,001 |
| Cirugía | 70 (58,8) | 67 (60,9) | 0,924 |
| Urgente | 19 (16,0) | 17 (15,5) | 0,915 |
| Programada | 51 (42,8) | 50 (45,5) | 0,577 |
| Indicación de cirugía | <0,001 | ||
| ICC | 42 (59,2) | 33 (49,3) | |
| Persistencia de sepsis | 21 (29,6) | 12 (17,9) | |
| Alteraciones estructurales | 3 (4,2) | 16 (23,9) | |
| Otras | 5 (7,0) | 6 (9,0) | |
| Tiempo hasta cirugía programada (días) | 13 (6-25) | 20 (13-30,5) | 0,019 |
| Mortalidad precoz | 22 (18,5) | 35 (31,8) | 0,020 |
| Intervenidos | 11 (15,7) | 20 (29,9) | |
| No intervenidos | 11 (22,4) | 15 (34,9) | |
HRS: Hospital Reina Sofía; HUNSC: Hospital Nuestra Señora de Candelaria; ICC: insuficiencia cardiaca.
Los datos se presentan como mediana (rango intercuartílico) o como n (%).
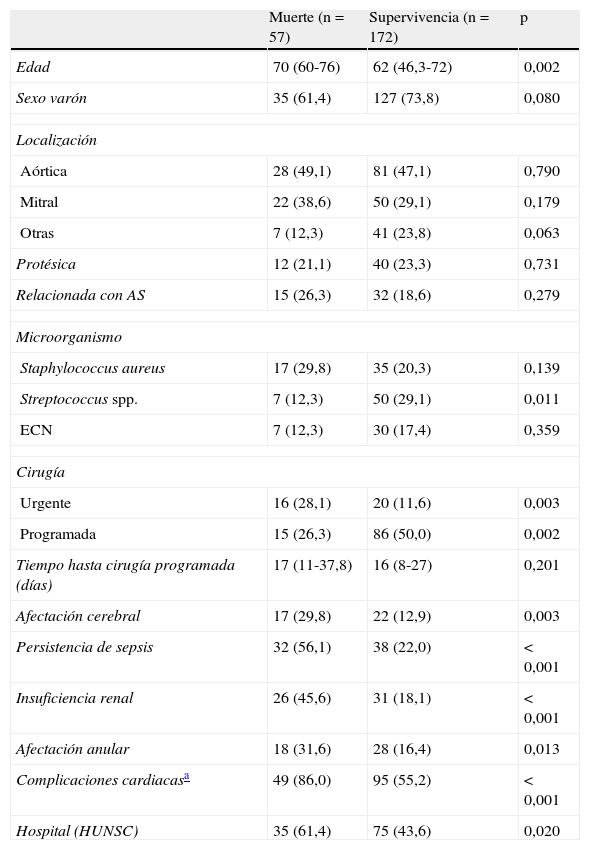
La mortalidad fue más alta en el centro tinerfeño (31,8 vs 18,5%; p=0,020), tanto en los casos quirúrgicos como en los tratados solo médicamente. El análisis univariable de los factores implicados con la mortalidad precoz se expresa en la tabla 3. En el análisis de regresión logística permanecieron la edad (OR por año=1,04; IC95%, 1,01-1,07; p=0,006), las complicaciones cardiacas (OR=5,05; IC95%, 1,78-14,34; p=0,002), la sepsis persistente (OR=4,89; IC95%, 2,09-11,46; p<0,001) y la cirugía emergente (OR=4,43; IC95%, 1,75-11,19; p=0,002) como predictores independientes de muerte. El centro hospitalario no se mantuvo como factor relacionado con el desenlace fatal (OR=1,85; IC95%, 0,70-4,87; p=0,212). Tampoco resultaron significativos la localización de la infección, el tipo de germen, las complicaciones cerebrales o la insuficiencia renal. El valor de p de la prueba de Hosmer-Lemeshow para el modelo fue de 0,136 y el área bajo la curva ROC, de 0,84.
Factores relacionados con la mortalidad intrahospitalaria. Análisis univariable
| Muerte (n=57) | Supervivencia (n=172) | p | |
| Edad | 70 (60-76) | 62 (46,3-72) | 0,002 |
| Sexo varón | 35 (61,4) | 127 (73,8) | 0,080 |
| Localización | |||
| Aórtica | 28 (49,1) | 81 (47,1) | 0,790 |
| Mitral | 22 (38,6) | 50 (29,1) | 0,179 |
| Otras | 7 (12,3) | 41 (23,8) | 0,063 |
| Protésica | 12 (21,1) | 40 (23,3) | 0,731 |
| Relacionada con AS | 15 (26,3) | 32 (18,6) | 0,279 |
| Microorganismo | |||
| Staphylococcus aureus | 17 (29,8) | 35 (20,3) | 0,139 |
| Streptococcus spp. | 7 (12,3) | 50 (29,1) | 0,011 |
| ECN | 7 (12,3) | 30 (17,4) | 0,359 |
| Cirugía | |||
| Urgente | 16 (28,1) | 20 (11,6) | 0,003 |
| Programada | 15 (26,3) | 86 (50,0) | 0,002 |
| Tiempo hasta cirugía programada (días) | 17 (11-37,8) | 16 (8-27) | 0,201 |
| Afectación cerebral | 17 (29,8) | 22 (12,9) | 0,003 |
| Persistencia de sepsis | 32 (56,1) | 38 (22,0) | < 0,001 |
| Insuficiencia renal | 26 (45,6) | 31 (18,1) | < 0,001 |
| Afectación anular | 18 (31,6) | 28 (16,4) | 0,013 |
| Complicaciones cardiacasa | 49 (86,0) | 95 (55,2) | < 0,001 |
| Hospital (HUNSC) | 35 (61,4) | 75 (43,6) | 0,020 |
AS: asistencia sanitaria; ECN: estafilococos coagulasa negativo; HUNSC: Hospital Nuestra Señora de Candelaria.
Los datos se presentan como mediana (rango intercuartílico) o como n (%).
En el presente estudio describimos diferencias en la forma de presentación y evolución intrahospitalaria de la EI en 2centros españoles de tercer nivel distintos en cuanto a su localización geográfica y a la presencia de servicio de cirugía cardiaca, sin que este último aspecto pueda relacionarse con las diferencias encontradas en la mortalidad. Remarcamos que son 2centros y no 2regiones, y por tanto no puede hacerse un análisis de incidencia de la enfermedad. El hecho de que el número de pacientes para el mismo periodo sea similar en ambos hospitales debe interpretarse con cautela, dado que existe un número no conocido de pacientes con endocarditis en el área del centro cordobés que son enviados desde otros hospitales, y existe un número no despreciable de enfermos extranjeros, correspondiente a población «flotante», en el HUNSC.
En relación a los aspectos dependientes de la población atendida, podemos comprobar que la forma de presentación (edad, cardiopatía de base, formas protésicas) y el espectro microbiológico de la enfermedad son muy parecidos y están en concordancia con los pacientes del conjunto de Europa5. De hecho, solamente el sexo de los pacientes y la localización de la enfermedad difieren entre los centros de forma significativa, con una mayor proporción de casos con afectación aórtica y de varones en el hospital canario. Estas diferencias en la válvula infectada pueden explicarse al menos parcialmente por las diferencias en la cardiopatía de base. En la mayoría de los pacientes no se identifica un origen de la infección, y la EI asociada a procedimientos dentales es relativamente infrecuente en ambos hospitales. Sin embargo, en el HUNSC el porcentaje de casos atribuidos a bacteriemia por catéter resulta mayor. Las cifras que presenta el centro tinerfeño son concordantes con las de otras series en nuestro medio9–11, y esta diferencia entre hospitales podría depender más del nivel de cuidados sanitarios o del tipo de enfermos tratados que de la localización geográfica per se, aunque cabe decir que en ambos centros existen programas específicos de prevención de bacteriemia. Lo mismo ocurre con las EI recurrentes, que no alcanzaron en el periodo de estudio el 1% en el HRS y fue del 4,5% en el HUNSC (similar a la descrita en Europa5). En etapas previas el porcentaje de recurrencias era marcadamente mayor en el HRS12, aunque se han producido cambios en la epidemiología y en el manejo de la EI en este centro2 que podrían justificar, al menos en parte, esta evolución. Por su parte, en el HUNSC se ha creado recientemente un equipo multidisciplinar formado por internistas, cardiólogos, microbiólogos y un cirujano cardiaco que pretende mejorar el pronóstico de esta enfermedad.
Las complicaciones cardiacas y la mortalidad hospitalaria son significativamente mayores en el hospital tinerfeño. ¿Influye la presencia de servicio quirúrgico en estos resultados? El porcentaje de enfermos sometidos a intervención quirúrgica programada o urgente fue el mismo, a pesar de existir un retraso relativo evidente en el hospital canario (sin cirugía cardiaca) y diferencias en la indicación para la operación. López-Dupla et al.13 reportaron una necesidad de cirugía del 20% en un centro docente que no dispone de servicio quirúrgico, mientras que Fernández-Hidalgo et al.14 describieron que los pacientes con EI izquierda atendidos en un centro de tercer nivel que procedían de hospitales sin cirugía requerían intervención en el 69% de los casos y presentaban más complicaciones en comparación con los pacientes diagnosticados en su propio centro. La estrategia quirúrgica y el momento de intervención son de importancia trascendental y requieren conocimiento y colaboración entre cardiólogos y cirujanos15. El hecho de que la proporción de pacientes operados en ambos centros coincida hace pensar en que la actitud es uniforme con independencia de la presencia de servicio quirúrgico en el centro; de hecho, en todos los casos la indicación para la intervención obedeció a las guías de práctica clínica, aunque las razones difirieron. La cirugía de urgencia se asoció a mayor mortalidad (probablemente debido a una mayor gravedad del enfermo), y a pesar de que existen evidencias sobre la pertinencia de la cirugía precoz16, el tiempo hasta la intervención no resultó determinante en el pronóstico en nuestra serie. Cabe plantearse entonces si la calidad de la atención sanitaria prestada es diferente o si el tipo de pacientes atendido en ambos hospitales difiere en su gravedad. Ajustada por el resto de variables pronósticas de las que disponemos, la mortalidad no resulta significativamente relacionada con el centro hospitalario per se y sí con factores ya conocidos, como la persistencia de sepsis, las complicaciones cardiacas y la edad. Se han descrito múltiples predictores de mortalidad intrahospitalaria en la endocarditis, a veces concordantes entre las series y otras no. Esta variación probablemente se debe a lo heterogéneo en el número de sujetos y en su procedencia, y a las variables analizadas en los distintos trabajos. Sin embargo, hay aspectos sobre la comorbilidad y sobre la gravedad de los pacientes que generalmente no son abordados y que sin duda determinan el pronóstico. El score de Charlson, por ejemplo, se ha mostrado un predictor independiente en la EI17 y en el HUNSC hemos descrito que los sistemas de puntuación de gravedad que se emplean habitualmente en la Unidad de Medicina Intensiva son capaces de discriminar adecuadamente a los enfermos con endocarditis que pueden fallecer precozmente18. El hecho de no disponer de estos métodos de ajuste de riesgo en los 2centros nos impide conocer con certeza si nos enfrentamos con pacientes de diferente gravedad. Otro punto de vital importancia y tampoco tratado con suficiente amplitud en la literatura ni en nuestro trabajo es la adecuación del tratamiento antibiótico, factor que se ha mostrado predictor independiente de mortalidad, aunque forme parte de decisiones más complejas que son tomadas desde el origen14. No hay que olvidar que la endocarditis es una enfermedad primariamente infecciosa. Además de estos aspectos, la naturaleza retrospectiva del análisis y el número de casos registrado en el periodo contemplado son, a nuestro parecer, la principal limitación de nuestro estudio.
Concluimos que existen diferencias en la forma de presentación y microbiología de la EI entre 2hospitales españoles en función de la localización geográfica. La ausencia de servicio quirúrgico en el centro no puede relacionarse directamente con la distinta evolución intrahospitalaria, siendo deseable el uso de sistemas de ajuste de riesgo para realizar una comparación fidedigna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.