La leucoencefalopatía multifocal progresiva (LMP) es una enfermedad desmielinizante de curso progresivo y evolución rápidamente mortal que afecta a entre el 4 y el 8%1,2 de los pacientes con sida, con una supervivencia media de 1 a 6 meses al diagnóstico (3,6 meses a 6 meses)1,2. A pesar de que su incidencia ha disminuido con el uso del tratamiento antirretrovírico de gran actividad (TARGA)3, el retraso en la detección de pacientes con LMP sin diagnóstico previo de virus de la inmunodeficiencia humana (VIH) puede ensombrecer el pronóstico. Presentamos el caso de un paciente con sintomatología atípica: hipo, trastornos de la marcha y conducta extraña.
Varón de 35 años que ingresó en la unidad de agudos de psiquiatría debido a trastornos de conducta de 3 meses de evolución. Entre sus antecedentes destacaban: transfusión sanguínea hace 8 años por trombocitopenia no especificada, hábito tabáquico (20cigarrillos por día), consumo habitual de cannabinoides y ocasional de cocaína y alcohol. Una única valoración psiquiátrica, 2 meses antes del ingreso, sin concretarse ningún diagnóstico. A su llegada a urgencias su familia relató múltiples alteraciones de la conducta: hablaba sólo con Dios, robaba macetas que regalaba a su madre, conducía su moto en ropa interior, se mostraba desinhibido y heteroagresivo hacia su pareja. Tenía conflictos legales y lo habían despedido de su trabajo. Además tenía hipo pertinaz no resuelto con clorpromacina (25mg/8h durante un mes), progresiva disminución de fuerza en las extremidades inferiores (deportista de alto nivel en el pasado), pérdida ponderal gradual y disfunción eréctil no resuelta con sildenafilo (100mg/día) a demanda en el último año. La exploración neurológica evidenció, junto con un deterioro cognitivo de corte frontal (trastornos de conducta, memoria reciente alterada), signos de piramidalismo (pérdida de fuerza, hiperreflexia global y clonus bilateral) y marcha con aumento de la base de sustentación con tándem inestable. Se procedió a su ingreso en la unidad de Psiquiatría por las crecientes alteraciones conductuales que hacían claudicar a la familia. Pruebas complementarias: anticuerpos contra virus de la inmunodeficiencia humana (AcVIH) positivo, serologías de sífilis, toxoplasma, criptococos y virus de la leucemia/linfoma de células T humanas negativos. Hemograma y bioquímica: sin alteraciones. Proteinograma: normal. Poblaciones linfocíticas: linfocitos totales 1.376μl, linfocitos CD4 14% (179cel/μl). Carga vírica (CV): 109.000copias/ml. Punción lumbar: glucosa 47mg/dl, proteínas 59mg/dl y 20células blancas/mm3. Reacción en cadena de la polimerasa (PCR) de virus JC (JCV) en líquido cefalorraquídeo negativo. Tomografía computarizada craneal: sin hallazgos significativos. Resonancia magnética cerebral (fig. 1): compatible con LMP. Se inició tratamiento antirretrovírico con tenofovir/emtricitabina (TDF/FTC) (200/245mg/día) y lopinavir con ritonavir (400/100mg/12h), con lo que se evidenció mejoría clínica, sobre todo a nivel motor, tras 2 meses de ingreso. En posteriores revisiones persistían los fallos amnésicos, la escasa resonancia afectiva con absoluta indiferencia sobre su situación y la conducta desinhibida junto con una paresia grado 4/5 en el miembro inferior derecho. La cifra de CD4 era superior a 400cel/μl, la CV era indetectable y los hallazgos radiológicos no empeoraron tras 10 meses de seguimiento y adecuada adherencia al TARGA.
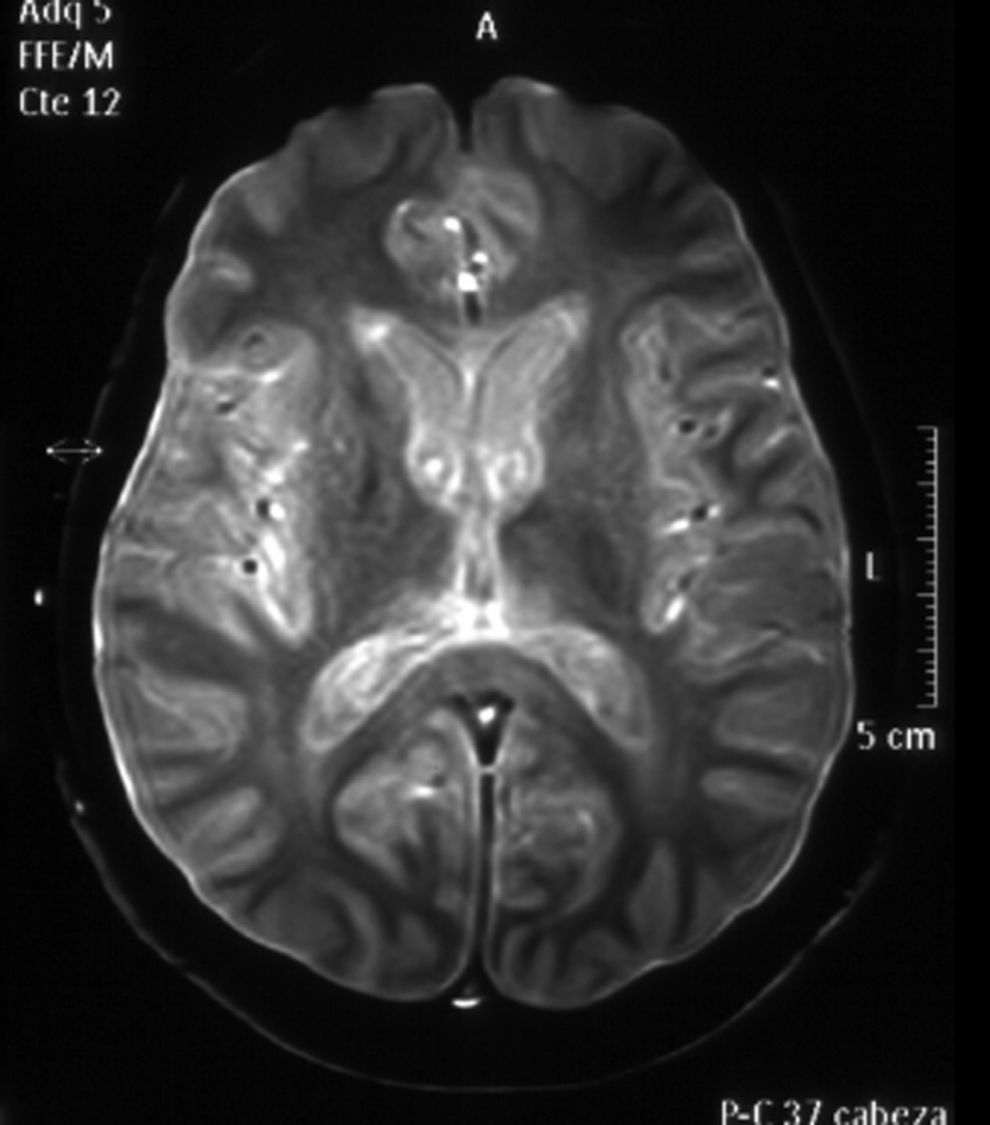
Lesiones hiperintensas en T2 y FLAIR (fluid-attenuated inversion recovery) localizadas en la región anterior del bulbo, la protuberancia y los pedúnculos cerebelosos del mesencéfalo. Afectación difusa de cuerpo calloso. Áreas de hiperseñal en T2 y FLAIR en sustancia blanca periventricular, coronas radiadas y ambos centros semiovales, de forma bilateral y simétrica, de apariencia confluente.
El contexto clínico, analítico (con VIH con CD4<200cel/μl), el descarte de otras etiologías y los hallazgos radiológicos certifican el diagnóstico de LMP4. Las manifestaciones neurológicas más frecuentes en seropositivos son los trastornos cognitivos menores y los trastornos motores y la demencia asociada a VIH5. El desarrollo de LMP está en relación con infecciones de larga evolución, bajo recuento de linfocitos CD4+ (<200cel/μl) y CV elevada en plasma5. En nuestro caso predominaron el hipo contumaz, la disfunción eréctil y las conductas inusitadas sobre los déficits motores. En consecuencia, sus habilidades sociales y laborales fueron mermando. El consumo simultáneo de cannabis y cocaína pudo contribuir al retraso en el diagnóstico al impedir el reconocimiento de los déficits amnésicos y los trastornos neurológicos menores presentes. Finalmente, fue la aparatosidad de la conducta reciente el dato de alarma para el estudio clínico pormenorizado de éste.
Hasta hace unos años, el diagnóstico de LMP sólo se podía alcanzar mediante estudios histopatológicos de biopsias cerebrales estereotáxicas6. La mayor serie de LMP publicada incluye 245 casos, la mitad diagnosticados de forma histológica y los demás con criterios clínicos y de neuroimagen7. Series más recientes han usado métodos semejantes4,9. En la actualidad la presencia de hallazgos clínicos y neurorradiológicos característicos y la exclusión de otras etiologías se considera diagnóstica de LMP, a pesar de la negatividad de PCR de JCV4. El TARGA es la única herramienta eficaz para la profilaxis y el tratamiento de la LMP en personas con sida8 y además alarga la supervivencia hasta una media de 16 meses4. Ninguno de los tratamientos específicos propuestos para la LMP (p. ej.: cidofovir) han demostrado que influyan en la progresión de la enfermedad4,8,9.
Aunque la incidencia de VIH ha disminuido, el 38% de los nuevos diagnósticos anuales se sigue realizando, como en este caso, en estadios de inmunosupresión graves10. En esta fase es más difícil prevenir la aparición de enfermedades oportunistas, lo que resulta esencial en enfermedades no curables y que generan una gran discapacidad, como la LMP.